Handläggning av intrauterin fosterdöd : En kartläggning av vårdprogram vid Sveriges kvinnokliniker
Full text
(2) Högskolan Dalarna 791 88 Falun Tel 023-77 80 00 Rapport 200x:nr ISBN ISSN.
(3) INLEDNING…………………………………………………………………………………..1 1. BAKGRUND………………………………………………………………………………..1 1.2 Föräldrarnas kris……………………………………………………………..2 1.3 Barnmorskans roll…………………………………………………………...3 PROBLEMFORMULERING………………………………………………………………….4 2.SYFTE……………………………………………………………………………………….4 2.1FRÅGESTÄLLNINGAR…………………………………………………………………..4 3. METOD……………………………………………………………………………………..4 3.1 Design………………………………………………………………………..4 3.2 Studiepopulation……………………………………………………………..4 3.3 Datainsamling………………………………………………………………..4 3.4 Bortfall……………………………………………………………………….5 3.5 Dataanalys…………………………………………………………………...5 3.6 ETISKA ÖVERVÄGANDEN……………………………………………………………..5 4. RESULTAT…………………………………………………………………………………6 DIAGRAM 1. KARTLÄGGNING AV VÅRDPROGRAM…………………………………..7 TABELL 1. KARTLÄGGNING AV VÅRDPROGRAM.......................................................18 DISKUSSION………………………………………………………………………………..20 Metoddiskussion……………………………………………………………….20 Resultatdiskussion……………………………………………………………...20 Information om ny graviditet…………………………………………………..20 Beskedet till föräldrarna………………………………………………………..21 Information och stöd till föräldrarna…………………………………………...21 Minnesföremål………………………………………………………………….23 Personalstöd…………………………………………………………………….24. Slutsats ………………………………………………………….............................................25 REFERENSLISTA…………………………………………………………………………...26 BILAGA 1……………………………………………………………………………………30 BILAGA 2……………………………………………………………………………………31.
(4) SAMMANFATTNING Bakgrund: Föräldrar som förlorar ett barn i samband med förlossning är i stort behov av stöd. Vårdpersonalens bemötande och stöd är av stor betydelse för hur föräldrarna kommer att uppleva det som redan på förhand är dömt att bli en av de mest tragiska händelser föräldrarna kommer att råka ut för i livet. För att som barnmorska kunna leva upp till detta är det viktigt att det finns utarbetade riktlinjer att följa vid dessa situationer. Syfte: Att kartlägga och beskriva Sveriges förlossningsklinikers vårdprogram angående intrauterin fosterdöd (IUFD). Metod: Samtliga kliniker i Sverige har tillfrågats angående vårdprogram för handläggning av IUFD. Vårdprogrammen har samlats in, kartlagts och beskrivits. Resultat: Av förlossningsklinikerna är de 87 % (29 av 33) som har en plan för bemötande och handläggning vid IUFD. Vårdprogrammen är mer eller mindre utförliga och ett antal variabler förekommer i olika utsträckning. Samtliga variabler beskrivs i resultatet. Slutsats: Att ens barn dör är bland det mest tragiska som kan hända en förälder. Det är av största vikt att dessa föräldrar får bästa tänkbara vård och omsorg. Vid samtliga kliniker finns det utarbetade riktlinjer angående handläggning av IUFD, men för att säkerställa kvaliteten skulle vara bra om det fanns nationella riktlinjer för dessa vårdprograms utformning.. Nyckelord: riktlinjer, barnmorska, intrauterin fosterdöd, förlust, behov av stöd.
(5) ABSTRACT Background: Parents that loose a child in connection to labour are in great need of support. Health care provider treatment and support is of great importance to how the parents will experience something that is doomed from the beginning to be one of the most tragic events the parents will ever experience. For care givers to live up to this it is incredibly important that there are worked out guidelines to follow at these situations. Aim: To chart and describe Swedish maternity wards care program with reference to “IUFD”. Method: All clinics in Sweden have been questioned regarding care program for handling of “IUFD”. Care programs has been gathered, charted and described. Results: 87% (29 of 33) off the maternity wards has a plan for treatment and guidelines for “IUFD”. Care programs are more or less explanatory and a number of variables are present in different extents. Conclusion: That ones children die is the most tragic thing that can happen to a parent. The writer is of the opinion that it is of outmost importance that these parents get the best thinkable nursing and care. There are good guidelines regarding “IUFD” at the majority of the clinics, but to safeguard the quality the writer is of the opinion that it would be good if there where national guidelines for the shaping of these care programs.. Keywords: guidelines, midwife, intrauterine fetal death, loss, need of support..
(6) INLEDNING Att få barn är för många en viktig milstolpe i livet. Att mista ett barn redan innan det är fött är en traumatisk upplevelse för föräldrarna. Förväntan och glädje byts ut mot förtvivlan och sorg och overklighetskänslor. Många föräldrar ser med stor förväntan fram emot sin förlossning, förväntan på det nya barnet som skall komma. Dagens möjligheter att planera graviditeter gör att barn är förväntade och efterlängtade. Medvetet och omedvetet skapas inre bilder av utseende på barnet och hur det kommer att bli tillsammans med den nya familjemedlemmen. Att barn är sjuka eller dör i samband med förlossningen är ovanligt med dagens förebyggande vård. Det är få föräldrar som tar med i beräkningen att någonting kan gå fel, att barnet kan dö. Föräldrarna till ett barn som dör är i stort behov av stöd och hjälp. Vårdpersonalens bemötande och stöd är av stor betydelse för hur föräldrarna kommer att uppleva det som redan på förhand är dömt att bli en av de mest tragiska händelser föräldrarna kommer att råka ut för i livet.. 1. BAKGRUND. Årligen dör i Sverige 300-400 foster i slutet av graviditeten utan att dödsorsaken anges (SFOG Svensk förening för obstetrik och gynekologi, 2002). I Sverige definieras intrauterin fosterdöd (IUFD) som framfödandet av ett dött foster som har en gestationsålder av minst 22 fulla graviditets veckor. Tidigare gick gränsen vid 28 fulla graviditetsveckor. Denna lag gäller från och med 1 juli, 2008. (Socialstyrelsen, 2009) Begreppet antyder att barnet dött i livmodern (latin: intra = inom, uterus = livmoder). Enligt WHO definieras barnet/fostret som dött vid födseln om det ”inte andas eller visar andra livstecken såsom hjärtaktivitet, navelsträngspulsationer eller aktiva rörelser” (SFOG, 2002). Ultraljudet har blivit den metod med vilken diagnos IUFD kan säkerställas (SFOG, 2002; Kean, 2006). Andelen fall av IUFD efter graviditetsvecka 28 var 3/1000 födda barn i Sverige 2007. Förekomsten av intrauterin fosterdöd minskade kraftigt mellan 1973-1985, därefter har utvecklingen stannat av och varit 3-4 barn på 1000 förlossningar (Socialstyrelsen, 2009).. 1.
(7) Orsaken till att ett barn dör före födseln är ofta okänd. Intrauterin tillväxthämning är sannolikt en av de vanligaste orsakerna. Tillväxthämning associeras med missbildning, havandeskapsförgiftning, flerbördsgraviditet, kromosomavvikelse men i många fall vet man inte vad det beror på. Sjukdomar hos modern såsom diabetes, högt blodtryck kan också vara en orsak. Placenta – och navelsträngskomplikationer samt infektioner visar sig ha ett samband med IUFD. På senare år har ett stort antal studier som rör riskfaktorer publicerats, bl.a. hög ålder hos modern, rökning under graviditet, övervikt hos modern och sociala faktorer ( Petersson, 2005). Den vanligaste kända orsaken som går att förebygga är rökning hos modern (Socialstyrelsen, 2009).. Tidigare på 1960-70 talet handlade man enligt synsättet att föräldrarna skulle skyddas från sorg genom att förhindras att se och hålla i sitt döda barn. (Rådestad, 1998). Tanken var att låtsas som om ingenting hade hänt och föräldrar som mist sitt barn uppmanades att glömma bort barnet. (SFOG, 2002). I dag är förhållningssättet det motsatta. Normen är att föräldrarna skall konfronteras med verkligheten för att påbörja ett sorgearbete (Rådestad, 1998).. 1.2 FÖRÄLDRARNAS KRIS. När ett barn konstaterats vara dött under graviditeten byts snabbt glädje ut mot sorg och förtvivlan. Föräldrarna hamnar i en akut traumatisk kris och de utsätts för stora påfrestningar där deras tankar och handlingar kanske inte alltid är rationella (Rådestad, 1998). En sådan kris innebär att ens tidigare erfarenheter och inlärda reaktionssätt inte alltid är tillräckliga för att kunna förstå och psykiskt hantera den uppståndna situationen. Vidare beskriver Cullberg (2003) att psykiska kriser innebär upplevelser av övergivenhet, självförkastelse och kaos. Kaosupplevelsen kan vara stark med ångestkänslor och med ett panikartat sökande efter meningen med det skedda eller med själva livet.. Enligt Cullberg kan den traumatiska krisen delas in i fyra faser; Chockfas, reaktionsfas, bearbetningsfas och nyorienteringsfas. Chockfasen kan vara från ett kort ögonblick till några dygn. Under chockfasen håller individen verkligheten ifrån sig med all kraft. Ytligt sett kan den drabbade verka oberörd men i själva verket befinner sig i ett kaos. De förstår ingenting. Allt saknar en mening för dem. 2.
(8) I chockfasen kan det vara svårt att ta till sig och minnas saker som sagts eller som hänt. Reaktionsfasen startar då den drabbade tvingas öppna ögonen för det som hänt. Bearbetningsfasen träder in när det akuta skedet lämnats, den varar olika länge i ett halvt till ett år och övergår så småningom till nyorienteringsfasen – smärtan efter det förlorade är borta men finns kvar som ett är (Cullberg, 2003).. De kvinnor som upplevt att få ett dött barn har mer ångestproblematik än andra kvinnor (Rådestad, Steineck, Nordin, Sjögren 1996). Rådestad, Nordin, Steinec och Sjögren (1998) jämförde hur kvinnors minnen är efter det att de fött ett dött barn jämfört med dem som fött ett levande barn. Kvinnor som fött dödfödda barn var mer missnöjda med vården än de som fött levande barn. Surkan, Rådestad,Cnattingius, Stelneck & Dickman (2008) fann i sin studie att de kvinnor som blev gravida inom sex månader hade en lägre risk att drabbas av depressions symtom.. 1.3 BARNMORSKANS ROLL. Inom Svensk förlossningsvård har barnmorskan en central roll. Det är ofta barnmorskan som självständigt bistår vid en förlossning där barnet dött intrauterint. Hon blir därmed en betydelsefull person för föräldrarna. Varje barnmorska kommer att delta i vården av sörjande föräldrar någon gång i sitt yrkesverksamma liv. Att tala om för föräldrar att deras väntade barn har dött, är psykiskt svårt. Vad som sker, sägs eller inte sägs registreras av föräldrarna och kanske kommer de alltid att minnas hur beskedet om deras barns död lämnades (Rådestad, 1998). Att stödja dessa föräldrar är en viktig aspekt för barnmorskan och för att fullgöra denna uppgift krävs förberedelse. Vården kan ha en stor betydande inverkan på föräldrarnas förmåga att kunna hantera situationen, (Mitchell, 2004; Engler & Lasker, 2000). Professionellt omhändertagande bygger på vetenskap och förnuftiga slutsatser. Rådestads forskning visar att vissa grupper behöver speciellt stöd såsom ensamstående kvinnor, lågutbildade och de som har drabbats av tidigare livskriser. Rådestad har utformat riktlinjer för professionellt omhändertagande. •. Informera föräldrarna om hur barnets död fastställs. •. Tala till föräldrarna under ultraljudsundersökningen och berätta för dem vad undersökningen visar. •. Inducera kvinnan så snart föräldrarna vill. 3.
(9) Rådestad (1998) har kommit fram till att handläggning av en förlossning med ett dött barn skall ske på samma vis som när barnet lever så som att ge föräldraparet tid att närma sig barnet och att låta dem vara ensamma med barnet. Omhändertagandet av föräldraparet bör ske på ett respektfullt sätt där föräldraparet känner sig sedda och bekräftade.. PROBLEMFORMULERING Det finns evidens för hur man bäst tar hand om en familj/barn i samband med intrauterin fosterdöd. Dessa riktlinjer behöver dock sammanställas och sedan ligga till grund för nationella riktlinjer. Med anledning av detta syftar denna studie till att kartlägga och beskriva befintliga vårdprogram för handläggning av IUFD vid Sveriges förlossningskliniker.. 2. SYFTE Syftet med studien är att kartlägga och beskriva Sveriges förlossningsklinikers vårdprogram angående handläggning av intrauterinfosterdöd (IUFD).. 2.1 FRÅGESTÄLLNINGAR Har alla kliniker aktuella vårdprogram angående handläggning av IUFD? Vilket innehåll har de befintliga vårdprogrammen?. 3. METOD 3.1 Design Studien är en deskriptiv studie (Polit & Hungler, 1999).. 3.2 Studiepopulation Detta är en nationell studie som riktar sig till samtliga 50 förlossningskliniker i Sverige.. 3.3 Datainsamling En förfrågan om deltagande i studien skickades ut via elektronisk post till avdelningschefer vid alla Sveriges 50 förlossningskliniker via Svenska barnmorskeförbundets kansli. Detta brev innehöll önskemål om deltagande samt önskemål om att få ta del av klinikernas vårdprogram angående IUFD, se bilaga 1. Tillfrågade kliniker ombads att svara via e-post eller vanlig post 4.
(10) och bifoga aktuella dokument. Påminnelsebrev, totalt 33 stycken, skickades till de kliniker som ej svarat inom utsatt tid, se bilaga 2. De kliniker som valde att delta i studien skickade vårdprogrammen via mail eller per post. För att komma fram till resultatet har författaren skickat en förfrågan om deltagande i studien via elektronisk post till Sveriges samtliga förlossningskliniker via Svenska barnmorskeförbundets kansli, med önskemål om att få ta del av deras vårdprogram för handläggning av IUFD. Av de deltagande klinikerna bifogade 4 stycken vårdprogram som de själva sa var under omarbetning. De kliniker som valde att delta i studien skickade vårdprogrammen via mail eller per post.. 3.4 Bortfall Förfrågan om deltagande i studien besvarades av totalt 36 kliniker, varav två tackade nej och en tackade ja men bifogade inget vårdprogram. Samtliga kliniker som ingår i studien har vårdprogram. De 3 kliniker som svarade på förfrågan men som inte ingår i studien har författaren ingen uppfattning om, huruvida dessa innehar vårdprogram eller ej.. 3.5 Dataanalys. Insamlat material lästes igenom i sin helhet och alla, för studien relevanta, variabler valdes ut från samtliga vårdprogram. Dessa variabler delades in i olika kategorier. Kategorierna sammanställdes sedan i en tabell där författaren markerade vilka kliniker som hade respektive kategori i sina program (tabell 1). Detta dubbelkollades sedan mot vårdprogrammen ytterligare en gång för försäkran om att rätt uppgifter blev ifyllda. En sammanställning kunde sedan göras där det framgick hur många procent och antal av klinikerna som behandlade respektive kategori. Utifrån denna tabell och sammanställning har resultatet bearbetats och beskrivits i resultatdelen (Evans, 2002). Evans metod består av fyra faser. I första fasen läses materialet igenom upprepade gånger. I fas två väljer man ut relevanta variabler. Fas tre bygger på att identifiera genomgående teman i materialet, I den fjärde och sista fasen sammanställs variablerna och dessa ligger till grund för kartläggningen och beskrivningen. Genom att arbeta utifrån denna analysmetod har arbetet varit strukturerat och resultatet har blivit grundligt genomarbetat.. 5.
(11) 3.6 ETISKA ÖVERVÄGANDEN Författaren har gjort en etisk egengranskning enligt Högskolan Dalarnas riktlinjer och inte funnit någon problematik som bör etikprövas.. 4. RESULTAT Syftet med studien var att kartlägga och beskriva Sveriges förlossningsklinikers vårdprogram gällande IUFD. Av landets förlossningskliniker är det 72 % (36 av 50) som svarat på förfrågan om deltagande i studien. Samtliga kliniker som ingår i studien har vårdprogram gällande IUFD.. Författaren har granskat klinikernas vårdprogram och kunnat se vissa återkommande variabler.. Drygt hälften (51 %) av klinikerna har med definitionen IUFD i sitt vårdprogram. 42 % definierar IUFD som dödfött barn som fötts döda efter graviditetsvecka 22+0. 9 % definierar IUFD som dött foster >22+0 > 500g eller > 25cm.. Följande variabler är återkommande i de granskade vårdprogrammen, samtliga variabler presenteras i diagram 1 samt tabell 1;. 6.
(12) Diagram1. Kartläggning vårdprogram Information om möjlighet att ta hem sitt barn. 18. Minnen - Ceremoni - Namngivning. 96. Sjukhuskyrkan - Präst. 90. Hårlock. 87 93. Hand - Fotavtryck Sjukhusfotograf - Egna foton. 97. Kurator. 100. Checklista/Dokumetationsmall. 69 Procent 72. Induktionsmetoder Provtagning på placenta. 90 69. Diagnos Provtagning/undersökninf av barnet. 81 75. Smärtlindring Odling och provtagning, före och efter partus. 97 87. Plan för bemötande och handläggning Definition av IUFD. 51 0. 20. 40. 60. 80. 100. 120. Diagram1. Kartläggning av vårdprogram Referenser angivna i vårdprogrammen. 18. Förberett pärm med remisser och provtagningsrör. 6. Information om föräkringskassan. 42. Kontaktpärm för föräldrar. 7. Omsorg och praktiska råd. 63. Tydlig skriftlig dokumentation. 33. Kontinuitet av personal. 72. Uppmuntran om att hålla barnet. 81 Procent 88. Rapportering till MVC Personalstöd, Debriefing. 15. Eftervård - Journalgenomgång. 97. Obduktion. 21. Information om olika stödföreningar. 21. Broschyr, Bok, Dikt och cd-skiva. 60. Utskrivning, Återbesök och uppföljning. 94. Intyg och meddelanden. 94 0. 20. 40. 60. 80. 100. 120. 7.
(13) DEFINITION AV INTRAUTERIN FOSTERDÖD 51 % av klinikerna har ett utarbetat vårdprogram som definierar intrauterin fosterdöd. •. 17 av 33 kliniker definierar intrauterin fosterdöd i sina vårdprogram.. PLAN FÖR BEMÖTANDE OCH HANDLÄGGNING VID ANKOMST TILL AVDELNINGEN 87 % av klinikerna har en plan för bemötande och handläggning av IUFD. Barnmorskan tar emot kvinnan/paret när det kommet till förlossningen. Barnmorskan tar anamnes och tillkallar läkaren för att ställa diagnos. Varsam information ges till föräldraparet som omfattar beskedet om att barnet är dött, information om induktion och förlopp, erbjudan om kuratorskontakt och kontakt med sjukhuskyrkan, att ge familjen tid, ev. erbjuda föräldraparet att åka hem före induktion för att få möjlighet att förbereda sig mentalt. •. 29 av 33 kliniker har en plan för bemötande och handläggning vid ankomst till avdelning.. ODLING OCH PROVTAGNING PÅ KVINNAN FÖRE OCH EFTER PARTUS Alla kliniker utom en är tydliga i sina vårdprogram gällande provtagning av kvinnan. Exempel på detta kan vara amniocentes, blodprover för basutredning och cervixodling. •. 32 av 33 kliniker har vårdprogram för provtagning av kvinnan före och efter partus.. SMÄRTLINDRING 75 % av klinikerna har en plan för god smärtlindring, varav 33 % betonar vikten av att inte ge opiater eller bensodiazepiner pga. risken för minnesluckor hos patienten. •. 25 av 33 kliniker har en plan för god smärtlindring.. PROVTAGNING/UNDERSÖKNING AV BARNET 81 % av klinikerna har ett utarbetat vårdprogram om vilka prover och undersökningar som ska tas/göras på barnet. En barnläkare skall undersöka barnet inom de första timmarna, gärna. 8.
(14) innan det kläs på. Försök göra föräldrarna delaktiga i barnskötningen. Fosterlängd, fostervikt, fosterhjärtblod och obduktion. •. 27 av 33 kliniker har en plan gällande provtagning av barnet.. DIAGNOS 69 % av klinikerna har med i sitt vårdprogram hur diagnosen intrauterin fosterdöd ställs. •. 23 av 33 kliniker har ett vårdprogram för att ställa diagnos.. PROVTAGNING PÅ PLACENTA 90 % av klinikerna har ett utarbetat vårdprogran avseende provtagning på placenta. •. 30 av 33 kliniker har vårdprogram avseende provtagning på placenta.. INDUKTIONSMETODER 72 % av klinikerna har vårdprogram för olika induktionsmetoder beroende efter/på obstetriskt status. Exempel på detta kan vara T. Mifegyne, T. Cytotec, Amniotomi och Syntocinondropp. Om möjligt får föräldrarna bestämma själv när igångsättning ska påbörjas. Samtliga påpekar att vaginal förlossning är att föredra och i allmänhet är det bäst både psykiskt och fysiskt för mamman. •. 24 av 33 kliniker har vårdprogram för olika induktionsmetoder.. CHECKLISTA/DOKUMENTATIONSMALL 69 % av klinikerna har utarbetat en checklista/dokumentationsmall för bedömning, handläggning och uppföljning av IUFD. Denna checklista utfärdas tillsammans med föräldraparet och används i den fortsatta kontakten, uppdateras allt eftersom förlossningen fortskrider. 9 % av dessa klinker har specifikt en provtagningschecklista och en omvårdnadschecklista. •. 23 av 33 kliniker har checklista/dokumentationsmall.. 9.
(15) KURATOR Alla kliniker har tydliga riktlinjer när kuratorskontakt skall etableras. Kuratorn kontaktas så snart som möjligt, gärna före förlossningen. Hennes/hans uppgift är att ge stöd och hjälp under vårdtiden och framförallt vid uppföljningen. Genom dem kan föräldraparet få social information, hjälp vid visning i kapellet, information om begravningsalternativ och även bistå vid utformning av begravningen. •. 33 av 33 kliniker har vårdprogram för när kuratorskontakt skall etableras.. SJUKHUSFOTOGRAF - EGNA FOTON Alla kliniker utom en har vårdprogram gällande sjukhusfotografering och uppmuntran till föräldrar att ta egna foton. Ett foto av barnet naket bör alltid tas (om inte föräldrarna motsäger sig detta) som medicinsk dokumentation och ska ligga i journalen. Tänk på att barnets utseende förändras snabbt och att fotografering bör ske så snart som möjligt. Förutom foto på barnet kan en familjebild tas om föräldrarna önskar. •. 32 av 33 kliniker har vårdprogram gällande sjukhusfotografering och uppmuntran till föräldrar att ta egna foton.. HAND - FOT AVTRYCK 93 % av klinikerna har vårdprogram avseende hand och fotavtryck av barnet. •. 31 av 33 kliniker har vårdprogram gällande fot och handavtryck på barn.. HÅRLOCK 87 % av klinikerna har riktlinjer avseende hårlock. •. 29 av 33 kliniker har i sitt vårdprogram riktlinjer gällande uppmuntran till föräldrar att ta en hårlock av barnet.. Samtliga av dessa kliniker betonar vikten av att barnmorskan bör vara med och uppmuntra föräldrarna till att skapa minnen av barnet i form av hand/fotavtryck, hårlock etc. Många föräldrar tar inte egna initiativ på grund av det tillstånd de befinner sig i och därför vilar stort ansvar på personalen. De finns föräldrar som avböjer att få minnen, det hindrar inte att minnen sparas och tillvaratas som en journalhandling eftersom det inte är helt ovanligt att föräldrar ändrar sig och ångrar att de inte tog emot minnen.. 10.
(16) SJUKHUSKYRKAN - PRÄST 90 % av klinikerna har vårdprogram avseende när och hur kontakt med sjukhuspräst kan etableras. Prästen har stor kunskap i krishantering och att möta människor i kris, vilket kan vara en stor tillgång både för patient och personal. Närvaro och omsorg när någon har förlorat ett barn är en del av prästens profession. •. 30 av 33 kliniker har vårdprogram som innefattar kontaktmöjlighet med sjukhuspräst vid behov.. MINNEN - CEREMONI - NAMNGIVNING 96 % av klinikerna har vårdprogram avseende minnen, ceremonier och namngivning. Att stödja och uppmuntra föräldrarna att skapa och få så mycket minnen av sitt barn som möjligt. Exempel på detta kan vara barnets ID-band, kort med vikt och längd, kort med barnmorskans och undersköterskans namn, nummerband, låta föräldrarna själva bada och klä sitt barn, ta på barnet blöja, medverka till att närstående får komma och se och hålla i det döda barnet samt dela sorgen, uppmuntra till att ta med egna kläder, leksaker, filt, gosedjur, minnessak som får följa barnet, namngivningsceremoni. •. 32 av 33 kliniker har vårdprogram där det betonar vikten av att hjälpa föräldrar att skapa minnen av den svåra situationen.. INFORMATION OM MÖJLIGHETEN ATT TA HEM SITT BARN Endast 18 % av klinikerna betonar i sina vårdprogram möjligheten och rättigheten för föräldrarna att få ta hem sitt barn om de önskar det. •. 6 av 33 kliniker har vårdprogram avseende möjligheten och rättigheten att få ta hem sitt barn.. INTYG OCH MEDDELANDEN Alla kliniker utom två har ett vårdprogram där det klart och tydligt framgår vilka intyg och meddelanden som skall dokumenteras och skickas. Exempel på detta kan vara födelseanmälan, moderskapsintyg, dödsbevis, dödsorsaksintyg, bårhusmeddelande och sjukskrivning.. 11.
(17) •. 31 av 33 kliniker har vårdprogram gällande intyg och meddelanden. UTSKRIVNING, ÅTERBESÖK OCH UPPFÖLJNING 94 % av klinikerna har en plan för utskrivning, återbesök och uppföljning. Vid utskrivningen får föräldraparet en tid för återbesök utifrån föräldrarnas behov och önskemål hos den PAL, ofta deltar den förlösande barnmorskan vid detta samtal. Skriftlig information lämnas till föräldrarna. Noggrann information om bröst, avslag, ev. stygn. Vid återbesöket genomförs en sammanfattande diskussion kring förlossningen och redovisning av provtagningsresultet, eventuellt fortsatt sjukskrivning och eventuella åtgärder inför nästa graviditet. Erbjudande om att gå på specialistmödravården. Ev ytterligare återbesök/telefonkontakter kan planeras. •. 31 av 33 kliniker har en plan gällande återbesök och uppföljning.. BROSCHYR, BOK, DIKT OCH CD SKIVA. 60 % av klinikerna har vårdprogram avseende broschyrer, informationsblad, dikter etc. Exempel på detta kan vara: Spädbarnsfondens folder ”Till dig som förlorat ett barn”, ”Att möta sorg”, ”Om små änglar”, ”Vårt barn fattas oss”, boken ” Ett litet barn dör ett ögonblicks skillnad”, liten bok till föräldrarna att skriva och rita i – för att kunna samla minnen och tankar. Många av klinikerna lämnar en CD skiva innehållande foton av barnet. •. 20 av 33 kliniker har vårdprogram avseende broschyrer, informationsblad etc.. INFORMATION OM OLIKA STÖDFÖRENINGAR OCH SORGEGRUPPER 21 % av klinikerna informerar föräldrarna om olika stödföreningar och sorgegrupper där de kan få kontakt med andra föräldrar som genomgått samma sak. Exempel på detta kan vara sorgegrupper som anordnas av sjukhuskyrkan i samarbete med kuratorer, ungefär 6 månader postpartum. Grupperna kan bestå av 2-5 par som träffas en gång i veckan i sju veckor. Efter ytterligare sex månader har man en uppföljande träff. •. 7 av 33 kliniker har vårdprogram som innefattar information om olika stödföreningar och sorgegrupper.. 12.
(18) OBDUKTION Samtliga kliniker har vårdprogram gällande obduktion av barnet. Obduktionen genomförs efter bedömning av läkare och i samråd med föräldrarna. Bör alltid utföras såvida föräldrarna inte motsätter sig detta. NY GRAVIDITET 21 % av klinikerna har vårdprogram gällande information om ny graviditet. Vid ny graviditet föreligger en ökad risk för upprepning av IUFD. Mamman erbjuds kontroller hos ansvarig läkare eller på specialistmödravården. Speciellt omhändertagande kan planeras utifrån fynd vid utredningen. Vid 3 av dessa 7 kliniker betonas att om föräldrarparet vill och har önskemål kan förlösande barnmorska kontaktas inför nästa förlossning. •. 7 av 33 kliniker har vårdprogram gällande ny graviditet.. EFTERVÅRD – JOURNALGENOMGÅNG Alla kliniker utom en har vårdprogram gällande eftervård och journalgenomgång Vård efter förlossningen kan ske på kvinnoavdelning/gynekologavdelningen där föräldraparet får ett enkelrum. Pappan får vara kvar hela vårdtiden. Föräldrarna behöver sörja och vara medvetna om att detta är deras enda chans att vara tillsammans med barnet. Låt dem vara med så mycket som möjligt vid omhändertagandet samt ha sitt barn inne på rummet så länge det önskar. Uppmuntra föräldrarna att själva säga till när det vill skiljas från barnet. Viktigt att ge tid för samtal, men samtidigt vara lyhörd för föräldrarnas behov av ensamhet. Lyhördhet, respekt, trygghet och värme från personalen underlättar för föräldrarna att få sörja på just sitt personliga sätt. Erbjuda föräldrarna att ta hit anhöriga och låt dem se barnet. Amningsnedläggning med T. Dostinex. Ansvarig barnmorska går igenom förlossningsförloppet och föräldrarna ges möjlighet att ställa frågor. •. 32 av 33 kliniker har vårdprogram gällande eftervård och journalgenomgång.. PERSONALSTÖD, DEBRIEFING Endast 15 % av klinikerna har en plan för personalstöd i samband med krissituationer som dessa.. 13.
(19) Vid sådana här händelser skall all inblandad personal, även personal från barnkliniken, operationsavdelningen och narkosen få möjlighet innan arbetspassets slut, att sitta ned tillsammans för att få tillfälle att prata och gå igenom det som hänt. Kuratorn bör vara med. •. 5 av 33 kliniker har en plan för personalstöd. RAPPORTERING TILL MVC 88 % av klinikerna har vårdprogram avseende rapportering till MVC. I samråd med föräldraparet meddelar så snart som möjligt ansvarig barnmorska MVC om att barnet dött. Barnmorskan på MVC tar kontakt med ”sin mamma” och planerar även in en tid för efterkontroll. •. 29 av 33 kliniker har en plan för när MVC skall meddelas.. UPPMUNTRA FÖRÄLDRAR, SYSKON OCH ANHÖRIGA TILL ATT HÅLLA BARNET 81 % av klinikerna har en tydlig skriftlig plan avseende att uppmuntra föräldrar, syskon och anhöriga till att hålla, se och vara med barnet så mycket som möjligt. •. 27 av 33 klinker har en tydlig skriftlig plan avseende att …. KONTINUITET AV PERSONAL 72 % betonar i sitt vårdprogram vikten av barnmorskekontinuitet, det är speciellt viktigt för denna patientgrupp, dels för att föräldraparet ska ha så få personalkontakter som möjligt men även för att den personal som har hand om föräldrarna skall få möjlighet att följa paret under vistelsen på förlossningen. Det är viktigt med ett gott stöd under förlossningen och därför bör ansvarig barnmorska inte samtidigt ansvara för andra patienter. Det betonas i samtliga av dessa vårdprogram att gravid personal bör slippa handlägga dessa fall om de så önskar. •. 24 av 33 kliniker har vårdprogram gällande kontinuitet av personal. 14.
(20) TYDLIG, SKRIFTLIG DOKUMENTATION 33 % av klinikerna påpekar vikten av att tydligt dokumentera om vad som är gjort, önskemål, planerade åtgärder som inte är utförda, eventuella fynd, t.ex. Navelsträngsomslingring, blodigt fostervatten mm •. 11 av 33 kliniker har vårdprogram gällande tydlig dokumentation. OMSORG OCH PRAKTISKA RÅD - ”BRA ATT TÄNKA PÅ” 63 % av klinikerna har tydligt skrivna ”tips” på omsorg och praktiska råd – ”bra att tänka på”. Det kan handla om att ge föräldrarna tid att ta till sig det som hänt, vara saklig och uppriktig i informationen - de kanske måste upprepas flera gånger, att inte försöka trösta det värsta har ändå hänt, lyssna, reflektera och svara på frågor, visa genom bl.a. kroppsspråk att vi finns där för dem, vara lyhörd och tillåta alla känslor, dela tårar är inte förbjudet, det gör det i regel lättare för både föräldrar och personal, föräldrarnas välbefinnande är viktigt – se till att de äter och dricker, SÄG ALDRIG: Ni kan alltid få ett nytt barn, barnet var ju ändå missbildat, ni kan ju vara glada för att ni lever, det var bäst det som skedde, glöm och se framåt igen etc. •. 21 av 33 kliniker har tips på ”omsorg och praktiska råd”, ” bra att tänka på” vid IUFD.. KONTAKTPÄRM FÖR FÖRÄLDRAR 7 % av klinikerna har utarbetat ett vårdprogram för hur man kan underlätta för föräldrar att få kontakt med andra föräldrar som genomgått samma sak. Klinikerna har en pärm som läggs in till föräldraparet vid inskrivningen och tas ut vid hemskrivningen. I pärmen kan de skriva om sin upplevelse, känslor och mötet med barnet. De föräldrar som önskar kontakt med andra par skriver sitt namn, adress och telefonnummer. Paret får i samband med det tillgång till information om namn, adress och telefonnummer till andra par om de vill och önskar. Pärmen förvaras inlåst annan tid och det är bara ”änglaföräldrar” som får ta del av den. •. 2 av 33 kliniker har en kontaktpärm för att skapa kontaktmöjligheter för föräldrar.. INFORMATION OM FÖRSÄKRINGSKASSAN 42 % av klinikerna har vårdprogram gällande information om försäkringskassan. Vid utskrivningen har mamman rätt till föräldrapenning i 29 dagar efter barnets födelse, det kan 15.
(21) även bli aktuellt med sjukskrivning ytterligare en tid. Pappan har rätt till 10 dagars ersättning från försäkringskassan. Moderskapsintyget intygar att dessa föräldrar fött ett barn och ger dem rätt till denna ersättning. •. 14 av 33 kliniker har vårdprogram gällande information om försäkringskassan.. FÖRBERETT PÄRM MED ALLA REMISSER OCH PROVTAGNINGSRÖR 6 % av klinikerna har förberett och iordningställt en pärm som innehåller remisser och provtagningsrör. •. 2 av 33 kliniker har iordningställt en pärm som innehåller remissar och olika provtagningsrör.. REFERENSER ANGIVNA I VÅRDPROGRAMMEN 18 % av vårdprogrammen har angivna referenser. Dessa referenser utgörs av bland annat vetenskapliga artiklar, avhandlingar och läroböcker.. 16.
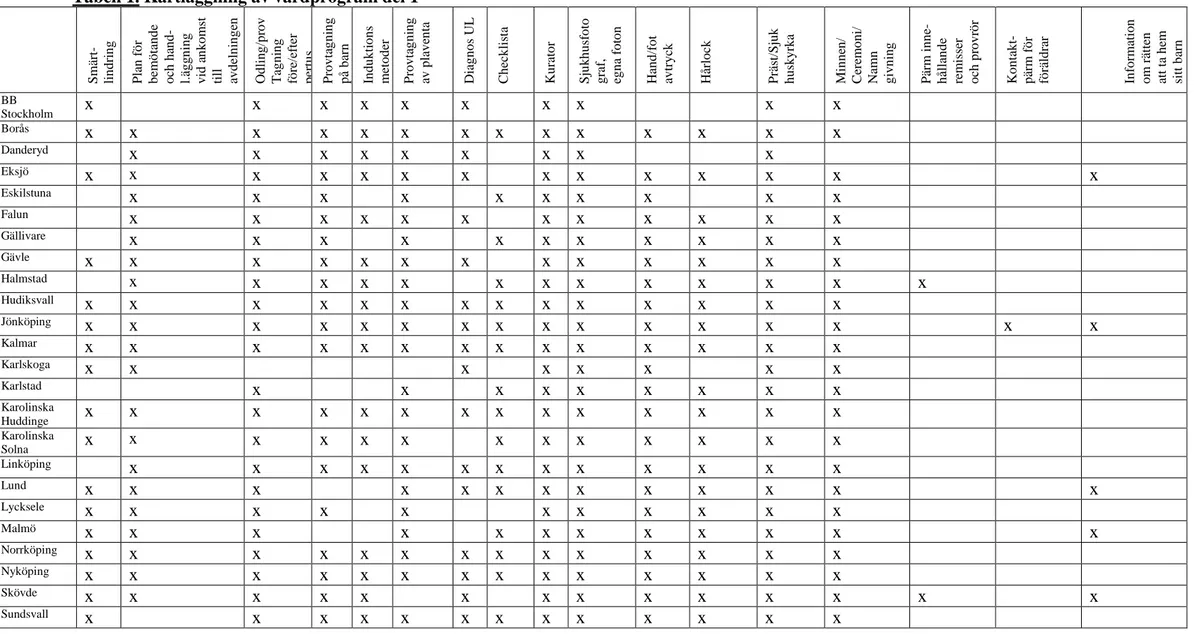
(22) Gällivare Gävle Halmstad Hudiksvall. x. x. x x x x. x x x x. Karolinska Huddinge Karolinska Solna Linköping. x. x. x x. x. x. x x. x. x. x. x. x. x. x x x x x x x x. x. x x x x x x x. x x x x x x x. x. Lund. x x x x x x. Jönköping Kalmar Karlskoga Karlstad. Lycksele Malmö Norrköping Nyköping Skövde Sundsvall. x x x x x. x x x x. x. x x x x x x x x x x x x x x. x. x. x x x x x x x x x x x x. x. x x. x x x x x x x x x x x x x x. x. x. x. x x. x x x x x x x x. x x x x x x x x. x. x x x x x x x x x x x. x x x x. x x x x. x x x x. x. x x. x x x x x x x x x x x x x x. x. x. x. x. x x x x x x x x. x x x x x x x x. x x x x x x x x. x x x x x x x x. x x x x x x x. x x x x x x x x x x x x. Information om rätten att ta hem sitt barn. x x x. x x x x x. x x x x x x x x x x x. x. Kontaktpärm för föräldrar. x x x. x. Pärm innehållande remisser och provrör. x x x x x x x x x x x. x. Hårlock. x x x x x x x x x x x. x. Hand/fot avtryck. x. Checklista. x. Minnen/ Ceremoni/ Namn givning. x. x x x x. Falun. x. Präst/Sjuk huskyrka. x. x. Sjukhusfoto graf, egna foton. x. Eskilstuna. x. Kurator. Eksjö. Diagnos UL. x x. Provtagning av plaventa. x. Danderyd. Induktions metoder. x. Odling/prov Tagning före/efter pertus Provtagning på barn. BB Stockholm Borås. Plan för bemötande och handl.äggning vid ankomst till avdelningen. Smärtlindring. Tabell 1. Kartläggning av vårdprogram del 1. x. x x. x. x x. x. x. 17.
(23) x. x x. x x x x x. x. Umeå Uppsala Visby Västervik Västerås Växjö Ystad Örebro. Summa. x 24. x x x x x x x x x 32. x x x x x 29. x x x x x x. x x x x x x. x 27. x 24. x x x x x. x. x x x x. x x x. x x x 30. x x x. x. x 23 23. x x x x x x x x x 33. x x x x x x x 32. x x x x x x x x x 31. Debriefing. Trollhättan. x. x x x x x x x x x 29. x x x x. x x 30. x x x x x x x x x 32. x. x 2. 2. 6. Falun Gällivare Gävle. x. x x x. x. x. x. Omsorg och praktiska råd ”Bra att tänka på”. Tydlig Skriftlig rapportering. x. x. x. x. x. x. x. x. x x x x x x x. x x. x x x x x x x. x x x x x x x. x x. x x. x. x x. x x x x. x x x. x. x x x x. x. x. x. x. Info om F-kassan. Kontinuitet personal. Eksjö. Uppmuntra föräldrar/fa milj till att hålla barnet etc. x. Eskilstuna. x. Rapport till MVC, BVC. x x x x x. Eftervård/ Journalgenomgång. x x x x x x x. Danderyd. Råd inför ny graviditet. x. Obduktion. Utskrivning återbesök/ uppföljning. x. Info om stödförenin gar och sorgegrupp. Intyg/med delanden. x. BB Stockholm Borås. Broschyr/ bok. Definition av IUFD. Tabell 1. forts Kartläggning av vårdprogram del 2. x. 18.
(24) Halmstad Hudiksvall Kalmar Karlskoga. x x x x. Karlstad Karolinska Huddinge Karolinska Solna Jönköping Linköping Lund. x x. Lycksele Malmö Norrköping Nyköping. x x x. x x x x x x. x x x x x x. x x x x x x x x. Skövde Sundsvall. Trollhättan. x x. Umeå. x x. Uppsala Visby. x. x. Västervik. x x. x x x x x 31. Västerås Växjö Ystad Örebro Summa. x 17. x. x x x x x x. x. x. x. x x x x x x x x x. x. x x x x. x. x x x x 31. x x x x. x x x. x. x x. x x. x x x 20. x. x 7. x. x x x x. x. x x x x. x x x x. x x x x. x x. x x x. x. x. x. x. x. x. x. x. x. x. x. x x x x x x x x x. x x x x x x x x x. x x x x x x x x x. x. x. x. x. x x x x. x x x x. x. x. x. x. x x. x x. x x x x x 33. x x x x x 32. x x. x x. x x x. x x 29. x x 27. 7. x. x. x 5. x. x x. x x x x x x. x x x x x. x. x x. x x x x. x. x. x 24. x. x. x. x x. x. x x. x. 11. x x 21. x 14. 19.
(25) DISKUSSION METODDISKUSSION En risk med denna insamlingsmetod är att adresser är felaktiga eller att kliniker har bytt chefer vilket kan medföra att förfrågan kommer till fel person. Detta skulle kunna förebyggas genom att per telefon kontakta de kliniker som inte svarat på förfrågan och på så sätt försäkra sig om att förfrågan skickats till rätt adress. En fördel med författarens metod kan vara att klinikerna ges tillfälle att i lugn och ro läsa igenom förfrågan och sedan ta ställning om deltagande. Ett påminnelsebrev skickades ut till de kliniker som ej svarat inom utsatt tid, totalt 33 stycken. En risk med denna metod är återigen att inte nå rätt person. Författaren anser att svarsfrekvensen sannolikt skulle öka om klinikerna kontaktats direkt via telefon i stället för att skicka brev. En fördel med direkt kontakt skulle medföra ett snabbare svar samt att nå rätt person på en gång och sannolik ett mindre bortfall i studien. Nationella riktlinjer för hur ett vårdprogram ska se ut gällande handläggning av IUFD har ej kunnat påvisas. Studien anses ha god validitet och reliabilitet eftersom resultatet skulle kunna bli detsamma om undersökningen genomfördes på nytt. Studien anses även mäta de variabler som är relevanta för studiens resultat (Polit & Hungler, 1999). Detta förfarande anses ge god tillförlitlighet till de utvalda variablerna.. RESULTATDISKUSSION. INFORMATION OM NY GRAVIDITET Av samtliga deltagande kliniker i studien har alla vårdprogram gällande handläggning av IUFD. I resultatet framgår det att nästan en fjärdedel av klinikerna har med information kring en ny graviditet i sina vårdprogram. I en studie där man intervjuat föräldrar vars barn dött intrauterint 4-6 år tidigare, framkom att föräldrarna upplevt bra stöd från personalen och trygghet i att bli erbjuden att gå på specialstmödravård och möjligheten till att få träffa samma vårdgivare vid nästa graviditet. Studien betonar även vikten av utredning och extra kontroller på MVC. Föräldrarna uttryckte sitt behov av information och vägledning som en viktig del av omvårdnaden.. 20.
(26) Många föräldrar ansåg att vårdgivarens förståelse för sorgeprocessen och erbjudande om specialistvård i nästa graviditet, underlättade sorgen (Säflund, 2003). Anmärkningsvärt är att inte fler än 7 av 33 kliniker (21 %) i vår studie har med detta i sitt vårdprogram. Information om ny graviditet och erbjudan om att gå på specialistmödravård kan förväntas ingå i informationen som lämnas till föräldrarna.. BESKEDET TILL FÖRÄLDRARNA Föräldrar som precis fått besked om IUFD ska ges möjlighet att välja om det vill stanna kvar eller gå hem för att förbereda sig mentalt inför den kommande förlossningen (Säflund, 2003). Dock är det oerhört viktigt att innan hemgång ge information om vad som kommer att hända när de återvänder till sjukhuset. I vår studie var det 29 av 33 kliniker (87 %) som erbjöd föräldrarna att åka hem för möjlighet till mental förberedelse före induktion.. Att ta hem sitt döda barn väcker starka känslor och kan för många vara helt otänkbart. Föräldrar som önskar ta hem sitt barn skall därför också uppmuntras till att göra det (Rådestad, 1998). Ett fåtal (18 %) av de kliniker som ingår i studien informerar om möjligheten och rättigheten att få ta hem barnet om de önskar. Kanske skulle frågan, vill ni ta hem ert barn och ta avsked i lugn och ro, ha en stor betydelse för många. (Rådestad, 1998).. INFORMATION OCH STÖD TILL FÖRÄLDRARNA I studien har 81 % av klinikerna vårdprogram för hur personalen kan ge stöd och uppmuntra föräldrarna att vara så mycket som möjligt med barnet, men bara 18 % har vård program gällande information om möjligheten och rättigheten att ta hem sitt barn. Författaren anser att samtliga kliniker borde informera om rätten och möjligheten att ta hem sitt döda barn och att om det fanns ett nationellt vårdprogram skulle differenser av detta slag kunna undvikas.. Hur föräldrarna vill ta emot sitt barn efter förlossningen kan variera mycket, t.ex. beroende på föräldrarnas personlighet och kulturella bakgrund. Anmärkningsvärt är att inga vårdprogram behandlar detta. Hur vill föräldrarna träffa sitt barn, vill de att barnet placeras direkt på mammans bröst eller skulle de vilja att barnet torkas av och inlindas i en filt. Föräldrarna kanske vill att partnern tar emot barnet eller placeras direkt i sängen. Det finns många alternativ. Det finns ofta gott om tid innan barnet är fött, om denna tid används för att ge 21.
(27) information om barnet och vad som kommer att hända efter förlossningen, kan föräldrarna få en bättre kontroll över vad som händer när barnet är fött.. I en norsk studie (Christoffersen, 2008) framkom att föräldrar anser att vårdpersonalen inför barnets födelse borde ha informerat om att deras barn behandlas med samma respekt som om de hade fötts levande. Man ville också ha information om hur barnet kommer att se ut när det är nyfött och hur det kommer att förändras under de kommande dagarna samt råd om vad som kommer att göras omedelbart efter deras barns födelse, exempelvis ta bilder och hålla barnet medan det är varmt. I en sådan här situation är föräldrarna i ett chocktillstånd, man bör inte fråga föräldrarna om de vill se eller hålla barnet, detta tyder på att det inte är uppenbart att de skulle vilja göra det (Rådestad & Christoffersen, 2008). Att ge stöd i att bemöta barnet men också i att skiljas från barnet är en hörnsten i omhändertagandet. Det kan ses som en utmaning och svår balans för personalen att uppmuntra föräldrarna att hålla sitt barn utan att föräldrarna tvingas till det. Det är viktigt vilket stöd föräldrarna får i denna situation, (Säflund, 2003; Meredith, 2000).. Att ta hand om och stödja föräldrar vars barn har dött är oerhört krävande, svårt och stressigt, (Gensch & Midland, 2000). För att klara detta är det viktigt att barnmorskan har kunskaper, inte bara i att guida och ge stöd, utan även i att vara närvarande i sitt möte med kvinnan (Hunter, 2002). Kontinuitet, val och kontroll, är tre problemområden som identifieras av Bryar (1995) Kontinuerligt stöd under hela förlossningen, för att kvinnan ska känna sig trygg, avslappnad och uppmuntrad. Hon måste även ges valmöjligheter och få känna sig delaktig i de beslut som fattas, i och med detta får hon kontroll på situationen och vad som ska hända. Samtalsmetodik och sättet man lyssnar på är också viktiga aspekter när det gäller bemötandet av kvinnan. Att vara positiv och trevlig samtidigt som man är lyhörd för parets önskningar och behov, är viktiga faktorer för att kvinnan ska känna trygghet och stöd under förlossningen (Berg & Lundgren, 2004). I sin roll ska barnmorskan vara uppmärksam och kompetent (Waldenström, 2004).. I vår studie framkom att 81 procent av klinikerna har vårdprogram för hur personalen kan ge stöd genom att uppmana föräldrar, syskon och anhöriga att hålla, se och vara med barnet så mycket som möjligt. Om föräldrarna uttryckligen säger att de inte vill se eller hålla barnet bör de få veta, att det finns möjlighet för dem att se det senare. Inom trettio minuter bör 22.
(28) föräldrarna ges möjlighet till att se sitt barn igen och om de är säkra på att de inte vill se barnet bör de få information om att de kan säga till om de vill se barnet senare. Föräldrar behöver få information om tidsramen för hur lång tid de har möjlighet att se barnet. Det finns inga studier som visar att de som sett sitt barn ångrar det efteråt (Rådestad, et. al, 2008). Däremot finns en studie som visar att föräldrar som inte sett sitt barn direkt efter förlossningen ångrar det i efterhand. (Christoffersen, 2008). Sands riktlinjer (Schott, 2007) föreslår att tidpunkten är viktig. Föräldrarna behöver tid att tänka över vad de vill eller inte vill. Man kan inte förvänta sig att paret ska fatta beslut angående detta när de är i chock, istället bör föräldrarna erbjudas tid för att kunna fatta beslut innan förlossningen. Robinson (1999) anser att det är av särskild betydelse att bekräfta förlusten för att underlätta en hälsosam sorgeprocess. Att ge familjerna en möjlighet att se och hålla sitt döda barn bidrar till ett bekräftande av förlusten.. MINNESFÖREMÅL Vid ett sjukhus i Storbritannien har tydliga riktlinjer utarbetats för personalen innehållande checklista på förslag av minnesföremål. Alla anställda och inblandade skall bidra och skapa minnen av barnet i form av fotografi, hårlock, kort, ID band. Med hjälp av fotografier och engagerad personal är det möjligt att göra situationen med uthärdlig för de sörjande föräldrarna Fotografer som åtar sig att fotografera bör få utbildning och riktlinjer för att kunna utföra uppdraget på ett professionellt och smidigt sätt, (Meredith, 2000). Rådestads avhandling visar på vikten av att tillvarata konkreta minnen av det döda barnet. Kvinnor som hade fotografier som de var nöjda med, hand- fotavtryck, en hårlock eller ultraljudsbild angav färre symtom relaterade till ångest än de som uppgav att de inte hade några minnesföremål. Det vilar ett stort ansvar på personalen i form av att de är aktiva i att hjälpa föräldrarna att skapa minnen av barnet. Att exempelvis ta en hårlock, ett fotografi eller ett fot och handavtryck av barnet är den enda möjligheten att exempelvis få barnets fotavtryck, om föräldrarna önskar detta i ett senare skede. (Rådestad 1998; Henley & Scott, 2008). Nästan alla (96 %) i vår studie har vårdprogram för att skapa minnen av barnet i form av ID kort, kort med vikt och namn, nummerband, namngivning etc. 93 % hand- fot avtryck men bara 87 % för hårlock. Alla har vårdprogram gällande fotografering.. Enligt Rådestad (1998) upplevde mer än 90 % av kvinnorna att personalen visat deras döda barn respekt och omkring 80 % tyckte att personalen hade visat ömhet mot barnet, 70 % av dem som förlorat sitt barn, ansåg att sjukhuset hade bra rutiner när det gällde 23.
(29) omhändertagande. Nästan 40 procent hade dock negativa upplevelser och angav vid uppföljningen att de var ledsna, sårade eller arga över vad någon ur personalen sagt eller gjort. De vanligaste var att kvinnan upplevt något under eller strax efter förlossningen som varit negativt för henne. En tredjedel av kvinnorna hade velat att personalen hade informarat mer om vad man skulle kunna göra för att skapa minnesbilder av barnet. Bra fotografier var det många som saknade och önskade av sitt döda barn. Det vanligaste rådet kvinnorna hade till personalen var att man skulle vara medkännande och förstående, ge tid och visa barnet aktning ( Rådestad, 1998).. Rajan (1994) beskriver att en av de viktigaste åtgärderna för att bearbeta sin sorg efter perinatal död är att få lov att sörja och få stöd av omgivningen. Att förbereda föräldrarna redan på sjukhuset hur det kan komma att se ut vid hemkomsten kan också underlätta en del. Vårdpersonalen har möjlighet att informera och förbereda föräldraparet inför förlossningen tiden mellan diagnos och fram till att induktion sker. (Trulsson & Rådestad, 2004). Professionell hjälp med uppföljande samtal eller möjlighet till att delta i en samtalsgrupp kan vara alternativ för att underlätta sorgeprocessen efter hemkomst. (Di Marco, Menke, McNamara, 2001).. PERSONALSTÖD Endast 15 procent i studien har en plan för personalstöd i samband med krissituationer som dessa. Möjligheten för personal till eget stöd i form av samtal, reflektion och kompetensutveckling är viktigt för att mötet med föräldrarna skall bli tillfredställande både för den professionella vårdgivaren och vårdtagaren. Det är svåra situationer att hamna i, då är det viktigt att det finns en organisation på arbetsplatsen som kan ta hand om den som drabbats. Ett sätt är att ha ”debriefing” tillsammans med den personal som varit inblandad vid förlossningen och knyta en handledare till kliniken för sådana händelser (Rådestad, 1998). Vidare menar Mc Donell, Cullen, Kiberd, Mehanni, Matthews (1999) att de måste finnas möjlighet till kontinuerlig utbildning och träning för vårdpersonalen för att känna sig tillfreds med sin roll i att stödja föräldrar. Personalen skall ha kunskap och själva ha bearbetat de starka känslor som man kan uppleva i mötet med och i vården av föräldrarna och barnet utan att sätta sig själv i centrum som professionell yrkesutövare. Lyssna in föräldrarnas verkliga vilja, uttalande och göra gott utifrån föräldrarnas perspektiv (Lundqvist, 2003).. 24.
(30) Många kliniker har vårdprogram där man råder och uppmuntrar föräldrar att se och hålla sitt barn. Hughes, Turton, Hopper & Evans (2002) visar att kvinnor som hade hållit i sitt döda barn var mer deprimerad än de som bara såg barnet, de som inte såg barnet hade lägst risk att bli deprimerade. Kvinnor som sett sitt barn kände större oro och uppvisade fler PTSD symtom än de som inte sett sitt barn. I en annan studie framkommer att 95 % av alla mödrar i studien som såg sitt döda barn och 90 % som höll sitt döda barn uppskattade de stunder de hade haft med sina barn. Att se och hålla barnet var associerat med färre symtom på ångest och depression än att inte se och hålla sitt barn (Cacciatore, Rådestad & Frederik Froen, 2008).. Anmärkningsvärt är, att endast 6 % av alla kliniker har en pärm iordningställd gällande förberedelse av remiss och provtagning. En sådan pärm underlättar otroligt för personalen som handlägger förlossningen och därmed minimeras risken att viktig provtagning glöms bort. Endast 7 % har motsvarande pärm avsedd att underlätta för föräldrar att få kontakt med andra föräldrar som genomgått samma sak. Kontakt med andra föräldrar som mist sitt barn på liknande sätt kan underlätta sorgearbetet och hjälpa föräldrarna på vägen, att försöka hitta en vardag igen.. SLUTSATS Att ens barn dör är bland det mest tragiska som kan hända en förälder. Detta oavsett om barnet dör innan man hunnit knyta en fysisk kontakt eller senare i livet. Sorgen kan arta sig på olika sätt men det är ändå sorgen av att mista ett barn. Därför är det av största vikt att dessa föräldrar får bästa tänkbara vård och omsorg. För att som vårdpersonal kunna leva upp till detta är det viktigt att det finns utarbetade riktlinjer att följa vid dessa situationer. Nationella riktlinjer för omhändertagande saknas. Innehållet i de riktlinjer som finns varierar över landet. Vid alla kliniker i studien finns riktlinjer för handläggning av IUFD, men för att säkerställa kvaliteten vore det värdefullt med nationella riktlinjer för dessa vårdprograms utformning. Det är av stor vikt att riktlinjerna utgår från föräldrarnas behov. Denna åsikt delas också av Stålhammar & Boström (2008) som menar att bristen på riktlinjer inom Svensk förlossningsvård kan leda till icke evidensbaserat handläggande.. 25.
(31) REFERENSLISTA. Berg, M., & Lundgren, I. (2004). Att stödja och stärka. Lund: Studentlitteratur.. Bryar, R. M. (1995). Therory for midwifwery practice. London: Mac Millan.. Cacciatore, J., Rådestad, I. & Froen, J, F. ( 2008). Effects of Contact with Stillborn Babies on Maternal Anxiety and Depression. Birth 35:4 December 313-20.. Christoffersen, L. ( 2008). Parents tell their story about losing a baby in stillbirth: A user perspective of the health care system, Research Report sponsored by Norwegian SIDS and Stillbirth Society http://www.lub.. Cullberg, J. (2003). Kris och utveckling - en psykodynamisk och socialpsykiatrisk studie. Stockholm: Natur och kultur.. DiMarco, M., Menke, E., McNamara, T. (2001). Evaluating a support group for perinatal loss. Am J matern Child Nurs; 26 (3): 135-140. Evans D. (2002). Systematic reviews of interpretive research: Interpretive data synthesis of processed data. Aust J Adv Nurs; 22(2):22-26.. Gensch, B.K., & Midland, D. (2000). When a baby dies: a standard of care. Illness, Crisis and Loss 8, 286-295.. Henley, A., & Schott, J. ( 2008). The death of a baby before, during or shortly after birth; Good practice from the parents`perspective. Fetal & Neonatal Medicine 13, 325-328. Huges, P., Turton, P., & Evans, C D. ( 2002). Assessment og guidlines for good practice in psychosocial care of mothers after stillbirth: a cohort study. Hunter, L. (2002). Being With Woman: A Guiding Concept for the Care of Laboring Women. JOGNN 31, 650-657.. 26.
(32) Kean, L. ( 2006). Intrauterine fetal death. Current Obstetrics & Gynaecology 16, 199–205. Lundqvist, A. ( 2003). When birth turns loss and grief: Experiences, view and care in neonatal end –of-life practice. Lund: Studentlitteratur.( Avh).. McDonnell, M., Cullen, A., Kiberd, B., Mehanni., Matthews, T. (1999). A National Model of Care Service for Professionals Dealing with Sudden Infant Death. Ir J Med Sc. Vol 188 No 4, 237-241.. Meredith, R. ( 2000). The photography of neonatal bereavement at Wythenshawe Hospital. Journal of Audiovisual Media in Medicine, Vol. 23, No. 4, pp. 161-164. Mitchell, M. (2004). Preparing student midwives to care for bereaved parents. Nurse Education in Practice 5, 78–83. Petersson, K. ( 2005). Medicinska orsaker: Intrauterin fosterdöd. Tidsskriften Socionomen Tema: När ett barn dör.. Polit., D.F.& Hungler.,B.P. (1999). Nursing research principles and methods. Sixth edition.Philadelphia: Lippincott, Williams & Wilkins.. Rajan, L. (1994), Social isolation and support in pregnancy loss. Health visitor. Vol 67, (3): 97-101. Robinson, M., Baker, L & Nackerud, L. (1999). The relationship of attachment theory and perinatal loss. Death Studies, 23(3), 257-270.. Rådestad, I., & Christoffersen, L. ( 2008). Helping a women meet her stillborn baby while it is soft and warm. British Journal of Midwifery, Vol. 16 (9), 588 - 591. Rådestad, I. (1998). När barn föds döda. Lund:Studentlitteratur.. 27.
(33) Rådestad, I. (1998). Att föda ett dött barn, vården vid förlossningen och kvinnans situation tre år efter barnets död. (Avhandling för doktorsexamen, Karolinska institutet).. Rådestad, I., Nordin, C., Steineck, G., Sjögren, B. ( 1998). A comparison of women´s memories of care during pregnancy, labour and delivery after stillbirth or live birth. Midwifery, 14, 111-117.. Rådestad, I., Steineck, G., Nordin, C., Sjögren, B. (1996). Psychological complications after stillbirth – influence of memories and immediate management. BMJ, 312:1505-1508.. Schott., J Henley., A & Kohner, N. ( 2007). Pregnancy Loss and the Death of a Baby: Guidlines for Professionals.. Socialstyrelsen, (2009). Graviditeter, förlossningar och nyfödda barn. Medicinska födelseregistret 1973-2007, Assisterad befruktning 1991-2006. Sveriges officiella statistik, Hälso- och sjukvård.. Stålhammar, A. & Boström, B. (2008). Policies for labour management- existence and content. Scandinavian Journal of Caring Science, 22; 259-264.. Svensk Förening för Obstetrik & Gynekologi,Arbets- & Referensgrupper för Perinatologi rapport nr 47, 2002, Intrauterinfosterdöd.. Surkan, P. J., Rådestad, I., Cnattingius, S., Stelneck, G., Dickman, P. W. (2008). Events after Stillbirth in Relation to Maternal Depressive Symptoms: A Brief Report. Birth 35:2 June, 153-157.. Säflund, K. ( 2003). An Analysis of Parents`Experiences and the Caregivers`Role Following the Birth of a Stillborn Child. Avhandling. Karolinska Institutet. Trulsson, O., Rådestad, I. ( 2004). The Silent Child – Mothers`Experiences Before, During and after Stillbirth. Birth Vol 31 No 3, 189-195. 28.
(34) Waldenström, U., Hildingsson, I., Rubertsson, C., & Rådestad, I (2004). A Negative Birth Experience: Prevalence and Risk Factors in a National Sample. Birth 31:1, 17-27.. 29.
(35) Bilaga 1 Handläggning av omhändertagande vid intrauterin fosterdöd på kvinnokliniker i Sverige Ni tillfrågas härmed om deltagande i en kartläggande studie som vänder sig till alla kvinnokliniker med förlossningsavdelning i Sverige. Vi önskar ta del av det vårdprogram ni följer vid intrauterin fosterdöd. Besvara gärna frågan via e-post eller vanlig post och bifoga aktuella dokument före den 31 augusti till nedanstående adress. Ert deltagande i studien är frivilligt men vi är tacksamma om ni vill berätta varför ni eventuellt avstår från deltagande. Elektronisk post med förfrågan om deltagande skickas ut till alla chefer vid alla förlossningsavdelningar via Svenska barnmorskeförbundets kansli. Syftet med studien är att kartlägga hur kvinnoklinikerna i Sverige handlägger vården vid intrauterin fosterdöd. Undersökningen kommer att presenteras som en uppsats våren 2010 vid barnmorskeprogrammet, Högskolan Dalarna och alla deltagare kommer att erbjudas ett exemplar. Ytterligare upplysningar kan lämnas av nedanstående ansvariga för studien.. Falun den 17 juni 2009. Linda Olsson Barnmorskestudent Epost: h08linol@du.se. Helena Lindgren Barnmorska och programansvarig E-post: hli@du.se. Postadress: Co Mari-Cristin Malm Akademin hälsa och samhälle Högskolan Dalarna 791 88 Falun. Akademin hälsa och samhälle Högskolan Dalarna 791 88 Falun. 30.
(36) Bilaga 2 Handläggning av intrauterin fosterdöd – en kartläggning av vårdprogram vid Sveriges förlossningskliniker. För en tid sedan tillfrågades ni om deltagande i en studie om handläggning vid förlossningar då barnet dött i magen. Syftet med studien är att kartlägga hur man handlägger intrauterin fosterdöd vid de olika förlossningsklinikerna i Sverige. Studien görs inom ramen för barnmorskeprogrammet vid Högskolan Dalarna. Vi är angelägna om att få ta del av era rutiner/vårdprogram och hoppas att ni vill ta er tid att delge oss dessa. Vi är tacksamma om ni fyller i och postar svarsblanketten i medföljande svarskuvert.. Falun den 3 september 2009. Linda Olsson Barnmorskestudent E-post: h08linol@du.se. Helena Lindgren Barnmorska och programansvarig E-post: hli@du.se. Postadress: Co Mari-Cristin Malm Akademin hälsa och samhälle Högskolan Dalarna 791 88 Falun. Akademin hälsa och samhälle Högskolan Dalarna 791 88 Falun. 31.
(37) Svarsbrev O. Vi har läst informationsbrevet och tackar ja till deltagande i studien om rutiner och handläggning av Intrauterin fosterdöd.. O. Vi vill inte vara med i studien. Berätta gärna för oss varför Ni väljer att avstå; ……………………………………………………………………………………………………………………………. …………………………………………………………………………………………………………………………….. ……………………………………………………………………………………………………………………………... Namn;………………………………………………………………………………………………………………………………………. Förlossningsklinik;…………………………………………………………………………………………………………………. Telefonnummer; ……………………………………………………………………………………………………………………. E-mail adress:…………………………………………………………………………………………………………………………. 32.
(38)
Figure

Related documents
Enligt Socialstyrelsens nationella riktlinjer för prevention och behandling vid ohälsosamma levnadsvanor (3) bör hälso- och sjukvården erbjuda rådgivande samtal till vuxna med
Remiss till barnneurolog Vid intellektuell eller påtaglig motorisk funktionsnedsättning eller autism remiss till Habiliteringscentrum Överväg genetisk utredning framför allt
Zoledronsyra bör väljas i första hand till patienter med malabsorption, sväljningssvårig- heter, tidigare ulcus/esofagit eller vid misstanke om risk för dålig följsamhet till per
Resultaten från undersökningen visar att många unga vuxna som söker hjälp för fysiska besvär vid vårdcentralen uppger sig må psykiskt dåligt, men inte så ofta delger
Syftet med detta arbete är att belysa förhållningssätt hos lärare i förskolan och förskoleklass när det gäller barn i behov av särskilt stöd, samt undersöka aspekter som kan
– Vi har visserligen skolans utvecklings- fond för att köpa material och böcker för, men många föräldrar är fattiga och har inte råd att betala (namibiska) dollar till
En förälder som inte hade varit med på föräldramötet uttryckte sig på det här sättet: ”Ja det är väl att man ska behandla alla lika som ordet säger, så ingen kommer
There was no difference in number of the presence of care programs and guidelines between university hospitals and county hospitals and no difference in of pain strategies