UPPLEVELSER AV ATT VARA NÄRSTÅENDE TILL EN PERSON
MED KOGNITIV SJUKDOM I PALLIATIV VÅRD PÅ ETT SÄRSKILT
BOENDE
En litteraturöversikt
THE EXPERIENCE OF BEING CAREGIVER TO A PERSON WITH COGNITIVE DISEASE IN PALLIATIVE CARE AT A NURSING HOME
A literature review
Specialistsjuksköterskeprogrammet inriktning demensvård, 60 högskolepoäng Självständigt arbete, 15 högskolepoäng
Avancerad nivå
Examensdatum: 2020-05-27 Kurs: Ht19
Författare: Handledare:
Lina Christensen Åke Grundberg
Marjan Esfahanizadeh Examinator:
SAMMANFATTNING
Kognitiv sjukdom är ett stort hälsoproblem och betraktas som ett obotligt tillstånd. Den palliativa vården av personen med kognitiv sjukdom har fokus på optimal symtomlindring, teamarbete, kommunikation och närståendestöd. Det finns svårigheter för närstående till personen med avancerad kognitiv sjukdom att vara delaktig i diskussion när det gäller palliativ vård.
Syftet var att belysa upplevelser av att vara närstående till en person med kognitiv sjukdom i palliativt skede på ett särskilt boende.
Metoden var en litteraturöversikt. Inklusionskriterierna var artiklar med fokus på vuxna närståendes perspektiv som publicerats på engelska under de senaste tio åren.
Resultatet bestod av fem kategorier: närståendes positiva känslomässiga reaktioner, närståendes negativa känslomässiga reaktioner, närståendes ambivalenta reaktioner,
närståendes behov av trygghet och säkerhet samt närståendes behov av information, stöd och delaktighet. De huvudsakliga fynden var ambivalensen mellan känslan av frihet och lättnad och blandade känslor av sorg, skuld och dåligt samvete som de närstående upplevde efter flytten till särskilt boende. Närstående hade behov av trygghet och säkerhet som kunde uppnås när sjuksköterskan var skicklig och omtänksam, kunde identifiera förändringar samt kunde känna personens behov. Närstående hade svårigheter att förstå och vara förberedda när personen med kognitiv sjukdom behövde vård i livets slutskede; övergången till palliativ vård medförde ofta stress, belastning och depression hos närstående.
Slutsatsen är att sjuksköterska kan bidra till ökad trygghet till närstående genom att ge säker och god palliativ vård till personen med kognitiv sjukdom samt kunskapsstöd och emotionellt stöd till närstående. Det finns ett behov av nya forskningen och utvecklingen av
familjecentrerad vård för personer med kognitiv sjukdom och deras närstående inom palliativ vård.
ABSTRACT
Cognitive disease is a major health problem and is considered an incurable condition. The palliative care of patients with cognitive disease has a focus on optimal symptom relief, teamwork, communication and close family support. There is a difficulty for caregivers to the person with advanced cognitive disease to be involved in discussions regarding the palliative care.
The aim was to describe the experience of being caregiver to a person with cognitive disease in palliative phase at a nursing home.
The method was literature review. The inclusion criteria were articles focusing on the adult caregiver’s perspective published in English over the last ten years. The data analysis was performed using an integrated analysis.
The result consisted of the five categories: the caregiver’s positive emotional reactions, the caregiver’s negative emotional reactions, the caregiver’s ambivalence reactions, the
caregiver’s need for security, and the caregiver’s need for information, support and
participation. The main findings were ambivalence between the feeling of freedom and relief and mixed feelings of sadness, guilt and bad conscience that close caregivers of people with cognitive illness in palliative phase experienced after the move to a nursing home. Caregivers needed security and safety that could be achieved when nurses were skilled and caring, able to identify changes and to perceive the person’s needs. Caregivers often experienced stress and had difficulties understanding and being prepared when a person with cognitive disease needed end of life care.
The conclusion is that the nurse can contribute to an increased safety for the caregivers by providing safe and good palliative care to the person with cognitive illness, knowledge support and emotional support to caregivers. There is a need for new research and the development of family-centered care for people with cognitive disease and their caregivers.
Keywords: Caregiver’s perspective, cognitive disease, experiences, palliative care.
INNEHÅLLSFÖRTECKNING INLEDNING ... 1 BAKGRUND ... 1 Kognitiv sjukdom ... 1 Palliativ vård ... 2 Närstående ... 3
Palliativ vård av personer med kognitiv sjukdom ... 5
Övergång till livets slutskede ... 6
Olika boendeformer ... 7
Sjuksköterskans ansvar ... 7
Specialistsjuksköterskans kompetens ... 8
Etiska principer vid palliativ vård vid kognitiv sjukdom ... 9
Transitionsteori som en teoretisk utgångspunkt ... 10
Transitioner inom vård av patienter med kognitiv sjukdom på ett särskilt boende ... 10
Problemformulering ... 11 SYFTE ... 12 METOD ... 12 Ansats ... 12 Design ... 12 Urval ... 12
Inklusion- och exklusionskriterier ... 12
Datainsamling ... 12 Manuell sökning ... 15 Kvalitetsgranskning ... 15 Dataanalys ... 15 Forskningsetiska överväganden ... 15 RESULTAT ... 16
Närståendes positiva känslomässiga reaktioner ... 16
Närståendes negativa känslomässiga reaktioner ... 17
Närståendes ambivalenta reaktioner ... 18
Närståendes behov av trygghet och säkerhet ... 18
Närståendes behov av information, stöd och delaktighet ... 19
DISKUSSION ... 21 Metoddiskussion ... 21 Resultatdiskussion ... 23 Slutsats ... 23 Klinisk tillämpbarhet ... 26 REFERENSER ... 28 Bilaga A- Bedömningsmall Bilaga B- Artikelmatris
1 INLEDNING
Kognitiv sjukdom är ett stort hälsoproblem och eftersom inget effektivt botemedel förutses inom en nära framtid, betraktas kognitiv sjukdom som ett obotligt och ett kroniskt tillstånd (Van der Steen et al., 2014). Omvårdnad av personen med kognitiv sjukdom har fokus på optimal symtomlindring och välbefinnande.
Sjuksköterskor träffar personen med kognitiv sjukdom och deras närstående i olika sjukdomsfaser inom olika vårdinrättningar. Närstående har en stor påverkan på
välbefinnandet av personen med kognitiv sjukdom som både kan anses vara positivt och negativt. Enligt International Council of Nurses [ICN]:s etiska kod (Svensk
sjuksköterskeförening, 2017a) måste sjuksköterskan ge vård till personen och dennes närstående med respekt, lyhördhet och empati.
Begreppet demens ersattes år 2013 av diagnosen kognitiv sjukdom i Diagnostic and Statistical Manual of Mental Disorder [DSM-5] (American Psychiatric Association [APA], 2013; Tay et al., 2015). I föreliggande studie kommer begreppet kognitiv sjukdom samt begreppet person med kognitiv sjukdom användas i syftet att vara konsekvent.
BAKGRUND Kognitiv sjukdom
Enligt Swedish National Study on Aging and Care [SNAC] (2017) insjuknar 20 000 till 25 000 personer i kognitiv sjukdom årligen. Statistiken visar att 130 000 till 135 000 personer i Sverige har diagnostiserad kognitiv sjukdom. Antal person med kognitiv sjukdom uppskattas ökas till 190 000 personer år 2030 om inga förebyggande åtgärder eller framgångsrik
behandling påverkar denna statistik.
Kognitiv sjukdom är en progressiv degenererande sjukdom och är ett samlingsnamn på olika degenerativa störningar i hjärnan som leder till döden (Basun, 2013). Det finns ingen medicinsk behandling för att bota kognitiva sjukdomar (Launer et al. 1999; World Health Organization [WHO], 2019). Kognitiva sjukdomar delas in i tre huvudgrupper. Första gruppen inkluderar primärdegenerativa sjukdomar som förekommer när hjärnceller tvinar bort. Alzheimersjukdom, Lewybody sjukdom och frontotemporal sjukdom tillhör den här gruppen. Alzheimers sjukdom är den vanligaste kognitiv sjukdom, cirka 60 procent av personer med kognitiva sjukdom har Alzheimers sjukdom. Alzheimers sjukdom orsakas av plackinlagringar i hjärnan som ger upphov till blockeringar i nervcellerna. Nervcellerna förtvinar succesivt under sjukdomsförloppet och leder till hjärnatrofi. Vid kognitiv sjukdom Lewybody typ ses mer generaliserad hjärnatrofi. Vid frontotemporal sjukdom lokaliseras skadliga proteiner i hjärnas frontotemporala delar (Basun, 2013). Andra gruppen av kognitiva sjukdomar innefattar vaskulära sjukdomar som orsakas av blodproppar eller blödningar i hjärnan vilket ger upphov till minskad syretillförsel till hjärnan. Ungefär 30 procent av personer med kognitiva sjukdomar tillhör denna grupp. Tredje gruppen av kognitiva sjukdomar innefattar hjärnskada på grund av till exempel B-12 vitaminbrist, hjärntumörer eller hög alkoholkonsumtion. Effekten av den kognitiva sjukdomen varierar från person till person och på vilket område i hjärnan skada befinner sig (Basun, 2013).
Kognitiva sjukdomar kan ge symtom som förvirring, vandring, störningar i dygnsrytmen, känslomässiga överreaktioner i olika intensitet vid akut sjukdom och inläggning på
akutavdelning (Tueth, 1995). Personen med kognitiv sjukdom kan drabbas av förluster såsom funktionsnedsättningar och nedsatt kommunikationsförmåga (Basun, 2013). Försämring av
2
kognitiva funktioner som minne, tankeförmåga, orientering, förståelse, räkneförmåga, inlärningskapacitet, språk och omdöme försämrar livskvaliteten hos personer med kognitiv sjukdom (Abrahamson, Clark, Perkins & Arling, 2012) och kan leda till beteendestörningar (Yorozuya, Kubo, Tomijama, Yamane & Hanaoka, 2019).
Upp till nittio procent av personer med kognitiv sjukdom utvecklar beteendemässiga och psykiska symtom [BPSD] såsom agitation, aggression, sömnstörningar, vandring, apati och ätstörningar (Fest et al., 2016). BPSD symtom förknippas med långvarig sjukhusvistelse, missbruk av medicinering och ökade sjukvårdskostnader. BPSD symtom kan vara utmanande för närstående och orsaka oro och försämra livskvaliteten både hos den sjuke och dennes närstående (Allegri et al., 2006; Fest et.al., 2016). Tillkomst av beteendemässiga symtom påverkar och förändrar kommunikation och relationer mellan personen med kognitiv sjukdom och hennes närstående som kan leda till en känsla av minskade relationer, överträdelse mot sociala normer och känsla att den sjuke förlorar sin personlighet (Fest et.al., 2016). BPSD symtom som förvirring, hallucinationer, rastlöshet, ångest, eufori, motorisk rastlöshet, sömnstörningar och aptitförändringar har starkt samband med hög närståendes börda medan symtom som apati och depression påverkar inte påfrestningen (Allegri et al., 2006)
Global Deterioration Scale [GDS] kan användas för att beskriva sjukdomsförloppet av samtliga kognitiva sjukdomar (Reisberg, Ferris, de Leon & Crook, 1982). Kognitiva och minnesfunktioner graderas mellan GDS 1, normala kognitiva och minnesfunktioner, och GDS 7, livets slutskede vid kognitiv sjukdom. GDS 2 är lätt minnesnedsättning. GDS 3 och GDS 4 är mild kognitiv sjukdom, personen besvärs av minnesnedsättning och svårigheter att
orientera sig och utföra komplexa aktiviteter, till exempel hantera ekonomi och handla. Beteendemässiga och psykiska symtom kan börja i denna fas. GDS 5 och GDS 6 är avancerad kognitiv sjukdom, personen besväras av fysiska och motoriska
funktionsnedsättningar och är därmed i behov av hjälp i dagliga aktiviteter [ADL]. I denna fas kan sväljningssvårigheter, balanssvårigheter och minskad förflyttningsförmåga förekomma. Beteendemässiga och psykiska symtom kan eskalera, till exempel vandringtendens eller skrikbeteende. Personer med avancerad kognitiv sjukdom, GDS 5 till GDS 7, brukar ha större behov av omvårdnad som kan medföra flytt till ett särskilt boende. Det sista stadiet, GDS 7, är livets slutskede, personen behöver hjälp med alla aspekter av vård (Reisberg, Ferris, de Leon & Crook, 1982). Harris (2007) framhäver att tidig identifiering av palliativ vård är av
betydande eftersom det kan bidra till att förbereda familjen på livets slutskede, bättre planering av vård och palliativa omvårdnadsåtgärder vid livets slutskede.
Palliativ vård
Socialstyrelsen (2013, a) definierar palliativ vård som vård för att lindra lidande och främja livskvaliteten hos personer med obotlig sjukdom samt stödja deras närstående. Palliativ vård byggs på ett förhållningssätt med syfte att hjälpa personer med behov av palliativ vård att leva den tiden som finns kvar i livet med värdighet och största möjliga livskvalitet. Den palliativa vården syftar till att lindra symtom, betrakta döden som en normal process utan att påverka dödsprocessen, förena psykologiska och existentiella aspekter i personens vård, erbjuda närstående stöd under sjukdomen och efter döden (WHO, 2019).
Det finns olika vårdnivåer inom palliativ vård i Sverige. Allmän palliativ vård erbjuds till personer vars behov av vård kan tillgodoses av personal med grundläggande kunskap och kompetens inom palliativ vård. Specialiserad palliativ vård ges till personer med komplexa symtom eller problem och genomförs av multiprofessionella team med särskilda kompetenser och kunskap inom palliativ vård (Socialstyrelsen, 2013a). Socialstyrelsen (2019, a) definierar att specialiserad palliativ vård kan utövas på en specialiserad enhet eller på en enhet
3
som arbetar med allmän palliativ vård med stöd från ett palliativt konsultteam . Multiprofessionellt konsultteam tillhandahåller rådgivning, handledning och utbildning till vård- och omsorgspersonal. Enligt Socialstyrelsen (2013, a) kan den palliativa vården ges i olika former och på olika platser: på sjukhus, i hemmet med insatser från kommunal vård eller på särskilda kommunala och privata boende. Palliativ vård i livets slutskede omfattar palliativ vård som erbjudas under personens sista tid i livet när målet med vården är att lindra lidande och främja livskvalitet (Socialstyrelse, 2019 a).
Palliativ vård och vårdsfilosofi bygger på fyra hörnstenar: symtomkontroll, kommunikation/ relation, teamarbete och stöd till närstående. Symtomkontroll har i syfte att förebygga och lindra symtom utifrån helhetssynen på människan. Kommunikation börjar med besked om sjukdom och användas för att diskutera personens och närståendes uppfattningar om välbefinnande, trygghet, tillit och planerad vård (Socialstyrelsen, 2013 a). Att bibehålla sociala relationer med vänner, familjemedlemmar och andra anhöriga är viktigt, särskilt inom palliativ vård eftersom existentiell ensamhet kan öka lidandet och försämra symtomkontroll. Sjuksköterskan kan lindra existentiellt lidande och trösta en person på ett särskilt boende genom anpassande samtal om döende och döden (Alftberg et al., 2018). Trots att
sjuksköterskor förstår vikten av att diskutera existentiella frågor, utförs samtalet sällan på grund av brist på personal, brist på erfarenhet eller brist på tid (Alftberg et al., 2018; Erel, Marcus & Dekeyser-Ganz, 2017). Teamarbete innebär ett arbetssätt som tillgodoser personens och den närståendes behov för att skapa trygghet. Närståendestöd består av såväl praktiskt stöd som samtal, både under sjukdomen och efter personens död (Socialstyrelsen, 2013 a). Närstående
Socialstyrelsen (2004) definierar närstående som en person som har nära relation till en annan. Familj definieras som en social enhet bestående av medlemmar som knyts samman via släktskap, känslomässiga eller rättsliga band (Thorsen, 2003). I den föreliggande studien kommer begreppet närstående användas med betydelsen att det kan inbegripa make, maka, partner, barn samt andra betydelsefulla individer för personen med kognitiv sjukdom. Närstående ha en tendens att negligera sina egna behov för att hjälpa personen med kognitiv sjukdom, detta kan resultera i fysisk och psykisk ohälsa hos den närstående (Socialstyrelse, 2019a). Kognitiv sjukdom påverkar personen med kognitiv sjukdom och dennes närstående, vilket medför att närstående är i behov av stöd från samhället (Rathnayake, Jones, Calleja &Moyle, 2019). Stöd till närstående gäller åtgärder för att underlätta och stödja närstående fysiskt, psykiskt och socialt (Socialstyrelse, 2019a). Närståendestöd riktas till närstående i form av enskilt samtal, utbildning, praktisk hjälp i hemmet, samordning av insatser, hemtjänst, dagverksamhet och korttids- eller särskilt boende (Migrationsskolan Rapport, 2019:1). Även rehabilitering och insatser från hälso-och sjukvård kan erbjudas
(Socialstyrelse, 2019a). Det finns ytterligare behov av kunskap om kognitiva sjukdomar och förloppet samt information om bemötande och hjälpmedel (Socialstyrelse, 2019a). Närstående kan även behöva stöd i beslutet att inte vårda sin sjuke, detta beslut är frivilligt. Svensk
demenscentrum (2020), Nationellt kompetenscentrum anhöriga (2020) och En bra plats (2020) är tre stora forum som arbetar bland annat med fokus på närståendestöd. De
sammanställer och sprider kunskap, information och utbildningsmaterial, vägleder vid olika situationer samt stödjer forskningen.
4
Närstående till personer med kognitiv sjukdom har högre psykologisk belastning än närstående till personer med andra diagnoser (Papastavrou, Charalambous, Tsangari, & Karayiannis, 2012; Abreu, Rodrigues, Sequeira, Pires & Sanhudo, 2018; Sinha, Desai, Prakash, Kushwaha & Tripathi, 2017). Psykologisk belastning är ett resultat av interaktionen mellan närstående och den sjuke (Abreu, Rodrigues, Sequeira, Pires & Sanhudo, 2018), skuldkänsla och BPSD-symtom (Conde-Sala, Garre-Olmo, Turró-Garriga, Vilalta-Franch & López-Pousa, 2010) samt känslan av att vara tvungen att finnas till hands för personen med kognitiv sjukdom (Abreu et al., 2018; Conde-Sala et al., 2010). Det finns skillnader i upplevelsen av att vara närstående till en person med kognitiv sjukdom i olika
närståendegrupper: Vuxna barn upplever större börda att vårda sin förälder med kognitiv sjukdom än makar (Conde-Sala et al., 2010), närstående till personer med Lewy Body sjukdom upplever större psykologisk belastning än närstående till personer med Alzheimers sjukdom (Svendboe et al., 2016). Detta orsakas framförallt av högre förekomst av BPSD symtom och lägre nivå av ADL. En välfungerande kommunikation med uppdateringar om hälsotillståndet samt möjlighet att möta frågor om döden är den viktigaste åtgärden som kan minska närståendes påfrestningar (Caceres et al., 2016). När omvårdnadspersonalen undviker diskussion med närstående vid försämrat hälsotillstånd påverkar detta närståendes trygghet negativ (O’Sullivan, Alvariza, Öhlenoch Håkanson, 2018). Eftersom närstående har en betydande roll för personen med kognitiv sjukdom måste sjuksköterskan involvera närstående i bedömningar och uppföljningar av hälsotillståndet (Durepos et al., 2017)
Närstående har en stor påverkan på hälsan och välbefinnandet hos personer med kognitiv sjukdom i både positiv och negativ utsträckning (Arman, 2015; Kirkevold, 2003). I sin tur påverkar utvecklingen av kognitiv sjukdom närståendes välbefinnande. Den viktigaste insatsen som närstående uppskattar är god omvårdnad och behandling för den sjuke. Om personen är väl omhändertagen upplever närstående mindre oro, ängslan och påfrestningar. Förståelse för palliativ vård och beredskap på död är viktigt för närstående för att acceptera döden, förstå att familjemedlemmen har begränsad tid kvar i livet samt planera ekonomiska och juridiska handlingar (Hovland-Scafe & Kramer, 2017). Närstående uppskattar även möjlighet att säga adjö till personen och få ge ”tillåtelse” att dö. Beredskap på personens död minskar chock och överraskning hos närstående och möjliggör för accepterande av döden. Svensk sjuksköterskeförening (2015) definierar familjefokuserad omvårdnad som omvårdnad med fokus på känslomässiga relationer mellan familjemedlemmar. Arman (2015) beskriver att familjen förändras kontinuerligt beroende på situation och omständigheter. Kognitiv sjukdom förändrar familjens liv och drabbar alla familjens medlemmar (Esandi & Canga, 2015). Det finns utmaningar för familjen såsom ekonomiska och känslomässiga anpassningar och omprövningar av identitet, värderingar och önskningar. Trots svårigheterna i att vara närstående till en person med kognitiv sjukdom finns här även möjligheter att upptäcka och stärka talanger och förmågor i familjen som kan bidra till att familjen kommer varandra närmare. Familjecentrerad omvårdnad syftar till att främja och bevara familjemedlemmarnas hälsa, sjuksköterskans roll är att uppmuntra varje familjemedlem att utnyttja sina styrkor och mobilisera sina resurser för bästa resultat (Claveirole, Mitchell &White, 2001).
Omvårdnadspersonalen ska uppmärksamma om behov av information om kognitiv sjukdom och palliativa vård finns hos personen med kognitiv sjukdom samt den närstående (Van der Steen et al., 2014). Det är viktigt att bygga förtroendefulla relationer och kommunicera på ett sätt så att personen och närstående känner tillit och trygghet. God palliativ vård baseras på personcentrerad vård som inkluderar prioriteringar av psykosociala och andliga behov, utveckling av relationer med familjemedlemmar samt en förståelse för personens fysiska behov och symtomlindring (Kupeli et al., 2016). När omvårdnadspersonalen har brister i
5
utbildning och erfarenhet påverkas personens välbefinnande negativt vilket leder till att familjen känner osäkerhet och lågt förtroende till omvårdnadspersonalen (Kupeli et al., 2016; Kupeli et al., 2019). Närstående upplever fysiska, psykiska och ekonomiska påfrestningar samt social isolering (Albinsson & Strang, 2003). Vårdaktiviteter ska utföras för att nå
välbefinnande, skapa en trygg vårdmiljö samt genomföra ritualer av existentiell karaktär kring döende (Lund Hagelin, Tishelman, Rasmussen & Lindkvist, 2013). Vid palliativ vård i livets slutskede ska övernattning hos personen med kognitiv sjukdom på särskilt boende erbjudas (Glass, 2016).
Palliativ vård av personer med kognitiv sjukdom
Van Riet Paap et al. (2015) anser att palliativ vård av personen med kognitiv sjukdom kan implementeras vid tre tidpunkter av sjukdomsutvecklingen: (1) tidigt i sjukdomsförloppet, (2) vid tecken och symtom på avancerad kognitiv sjukdom och (3) vid livets slutskede. Dessa tidpunkter är i linje med den svenska nationella vårdplanen för palliativ vård [NVP] (Duarte, 2018). Del 1 av NVP (Palliativt Utvecklingscentrum, 2017a) är ett förenklat stöd för
identifiering av vårdbehov i tidig palliativ fas och kan användas vid inskrivning av
nyinflyttade till särskilt boende (Duarte, 2018). Del 2 (Palliativt Utvecklingscentrum, 2017b) är beslutstöd för bedömning av behov, önskemål och prioriteringar när personen har
begränsade tid kvar i livet oavsett om det är en vecka eller ett år. Del 2 kan användas såväl inom primärvård, på sjukhuset eller på ett särskilt boende. Del 2D (Palliativt
Utvecklingscentrum, 2017c) kan användas vid övergång till livets slutskede, när personens tillstånd försämras och bedöms vara döende. Syftet med användningen av NVP är att ge ökad trygghet och livskvalitet för både personen med palliativa behov och dennes närstående. Målet med NVP är att personen kan leva med största möjliga välbefinnande trots obotlig sjukdom och öka personens och närståendes delaktighet i planering av vård (Palliativt Utvecklingscentrum, 2020).
Tidig implementering av palliativ vård hos personen med kognitiv sjukdom minskar antal onödiga inläggningar på sjukhus under livets sista år (Mitchell et al., 2009). Bara sex procent av personer med kognitiv sjukdom som fick palliativ vård hemma eller på särskilt boende var akut inlagda på sjukhus i jämförelse med 26 procent av patienter i kontrollgrupp när palliativ vård inte implementerats (Rosenwax, Spilsbury, Arendts, McNamara & Semmes, 2015). För att identifiera och integrera palliativ vård kan en svensk modell vid namn SPICT-SE (Pham et al., 2019) användas. Denna modell är en översättning och anpassad och validerad av the Supportive and Palliative Care Indicators Tolls [SPICT] som är utformad av Edinburgh Universitet för tidig identifiering av de personer som har behov av palliativa insatser (SPICT, 2019). Specifika indikatorer för identifiering av palliativa vårdbehov hos personen med kognitiv sjukdom är sväljningssvårigheter med försämrad vätske- och matintag, urin- och faecesinkontinens, begränsad förmåga att kommunicera och minskad förmåga i sociala interaktioner, oförmåga att klä på sig, gå eller äta själv, upprepande fall, återkommande feber och infektioner samt aspirationspneumoni (SPICT, 2019). Aktuell vård av personer med kognitiv sjukdom i palliativ vård kan optimeras genom att skapa en vårdplan baserad på personens behov och dennes närstående önskemål för att diskutera aktuella och framtida mål (SPICT, 2019). Även minimering av polyfarmaci och behandling kan diskuteras och
dokumenteras. Samarbete mellan specialister inom kognitiv sjukdom och specialister inom palliativ vård är betydelsefull för att kunna på bästa möjliga sätt identifiera symtom och tillgodose behov hos personen med kognitiv sjukdom i livets slutskede (Barber & Murphy, 2011). Personer med avancerad kognitiv sjukdom har ofta stora omvårdnadsbehov och vårdas på särskilda boenden (Houttekier et al., 2010). Palliativ vård som ges på rätt sätt kan lindra symtom och öka livskvalitet för personen med kognitiv sjukdom (Van der Steen et al., 2014). En utvecklad modell av palliativ vård till personer med kognitiv sjukdom kan baseras på
6
Iliffes et al. (2013) modell som inkluderar faktorer för arbetsfördelningen i det multiprofessionella teamet; strukturen för vårdplanering; åtgärd vid risker eller komplikationer; identifiera möjligheter samt närståendestöd.
Övergång till livets slutskede
När personen med kognitiv sjukdom närmar sig livets slutskede har personen och dennes närstående behov av social, känslomässig och andlig delaktighet i vården (Sellars et al., 2019). Vård i livets slutskede har fokus på att främja en ”god död” i samråd med personens prioriteringar. Vanliga orsaker till döden hos personer med kognitiv sjukdom är infektioner (52,6%) och ätproblem (85,8 %) (Mitchell et al., 2009). Det är viktigt att informera
närstående om att infektioner och ätproblem kan förväntas och att förekomsten av dessa problem indikerar att livets slut är nära. Gott samarbete med närstående är viktigt för att säkerställa bästa möjliga palliativa vård i livets slutskede (Midtbust, Alnes, Gjengedal & Lykkeslet, 2018). Närstående och omvårdnadspersonalen har ibland olika uppfattningar i svåra situationer inom livets slutskede. Detta kan leda till att närstående upplever frustration, rädsla och motvilja att samarbeta med omvårdnadsteamet. Ett av de vanligaste problemen kommer när personer med kognitiv sjukdom försämras i sitt hälsotillstånd och inte längre kan äta och dricka (Midtbust et al., 2018). Närstående är rädda att personen skulle drabbas av hunger och törst och kräver vätsketillförsel intravenöst eller enteral nutrition trots information om risker med vätskeansamling i lungorna och obehag. Det är etiska dilemman eftersom att ge intravenös vätska kan orsaka smärta, gurgling och mer lidande för personen samtidigt som förståelsen hos närstående är viktig i palliativ vård. Vissa kommuner i Sverige använder en så kallade pre-NVP, en patientansvarig läkare gör tillsammans med en omvårdnadsansvarig sjuksköterska och närstående en bedömning att personen troligen snart är i livets slutskede (Palliativt utvecklingscentrum, 2018a). Läkaren tar ställning till det som behövs i NVP del 2D och ordinerar injektioner. Förberedelse av journal i pappersform kan startas senare när det är dags för NVP del 2D av patientansvarig läkare eller jourläkare. Detta underlättar förståelse och samarbete runtom personen i livets slutskede.
Kommunikationssvårigheter hos personer med kognitiva sjukdom försämras ännu mer i livets slutskede och leder till problem för sjuksköterska att skatta symtom som smärta, konfusion, sväljningssvårigheter och oro (Barber & Murphy, 2011). För att bedöma smärta kan Abbey Pain Scala, ett skattningsinstrument som baseras på ljud, ansikte- och kroppsuttryck användas (Allen, Burgio, Fisher, Hardin & Shuster, 2005; Lawrence, Samsi, Murray, Harari &
Banerjee, 2011). För att bedöma andra symtom i livets slutskede kan Integrated Palliative care Outcome Scala användas [IPOS] (Beck et al., 2017). IPOS består av tio frågor för att bedöma personens smärta, andnöd, svaghet eller bristande energi, illamående, kräkningar, dålig aptit, förstoppning, ont eller torr i munnen, dåsighet, nedsatt rörlighet samt eventuella andra symtom, patientens och närståendes oro, möjligheten att dela känslor med sina närstående samt emottagen information och praktiskt stöd (Palliativt utvecklingscentrum, 2018b). Vård i livets slutskede kan förbättras genom anpassad kommunikation och relationer mellan personen, närstående och det multidisciplinära teamet (Kupeli et.al., 2016). Vanliga symtom vid livets slutskede kräver observation, bedömning och symtomlindring var fjärde timme (Palliativt Utvecklingscentrum, 2017d). Mellan 40 till 80 procent av personer med kognitiv sjukdom upplever dagligen smärta (Ferell, Ferell & Rivera, 1995). Personer med kognitiv sjukdom blir sällan remitterade till specificerad palliativ vård och får sämre tillgång till smärtstillande läkemedel (Champion, 2017). Resultat av en studie baserad på Svensk Palliativregistret [SPR] (Martinsson, Lundström & Sundelöf, 2018) visar att personer med kognitiv sjukdom har sämre palliativ vård i jämförelse med personen som hade
7
brytpunksamtal med personen och närstående om övergång till livets slutskede samt
ordination av läkemedel mot smärta, oro och illamående, visar signifikanta skillnader mellan patienter i dessa patientgrupper.
Olika boendeformer
Den svenska välfärden regleras av Hälso-och sjukvårdslagen [HSL] (SFS 2017:30) och Socialtjänstlagen [SoL] (SFS 2001:453). Socialtjänstlagen ger rätt till bistånd till äldre
personer som inte själv kan tillgodose sina behov enligt 5 kap. 4§. Socialtjänstens omsorg om äldre ska verka för att äldre personer får möjlighet att leva under trygga förhållanden i form av hemtjänst eller på ett särskilt boende enligt 5 kap.5§ SoL (SFS 2001:453). Det är
kommunen som har det primära ansvaret för planeringen av vården enligt 11 kap. 2§ HSL (SFS 2017:30). Kommunen får erbjuda hälso-och sjukvård i hemmet (hemsjukvård) i ordinärt boende och på särskilt boende enligt 12kap. 2§. En internationell studie (Lüdecke et al., 2018) som samlar erfarenheter från sex europeiska länder visar att vård av personer med kognitiv sjukdom kräver mycket resurser från vårdgivare vilket innebär att personen oftast vårdas av professionell vårdare hemma eller på ett särskilt boende.
Ett särskilt boende tillhandahåller platser för heldygnsvård med insatser i form av vård och omsorg (Socialstyrelsen, 2013, b). I väntan på ett särskilt boende kan personen med kognitiv sjukdom vårdas på korttidsboende för omvårdnad, rehabilitering, växelvård och avlastning av närstående. Enligt Socialstyrelsen nationella riktlinjer (2017) ska socialtjänsten erbjuda särskilt boende till personer med måttlig till avancerad kognitiv sjukdom, för att där erbjuds vård och omsorg dygnet runt. Beprövad erfarenhet visar att särskilt boende är anpassat för personer med måttlig till avancerad kognitiv sjukdom och bidrar till ökad livskvalitet, ökad delaktighet, minskade BPSD-symtom och minskat läkemedelsintag (Socialstyrelsen, 2017). Sjuksköterskans ansvar
Svensk Sjuksköterskeförening (2017b) beskriver att sjuksköterskan ska kunna bedöma, planera, genomföra och utvärdera omvårdnad av patienten med tanke på patientens önskan. Sjuksköterskan ska kunna ge förutsättningar för personen att kunna planera och prioritera vårdens mål. Kommunikation med personen och närstående är ett av de viktigaste momenten som måste utföras på ett respektfullt, lyhört och empatiskt sätt. Sjuksköterskan ska främja god kommunikation och dela information och erfarenheter genom att skapa ett tidigt partnerskap med personen och närstående (Johansson, Olsson-Ruzin, Hällgren-Graneheim & Lindgren, 2014). Partnerskap mellan personen, närstående och ett omvårdnadsteam resulterar i ökad delaktighet och trygghet. Lee et al. (2017) betonar att sjuksköterskan ska ha kunskap om kognitiv sjukdom och palliativ vård för att kunna identifiera och bedöma avvikande beteende och försämringar hos personen med kognitiv sjukdom. Sjuksköterskor med utökad
kompetens har bättre förutsättningar för att lindra smärta och ångest vid livets slutskede (De Witt Jansen et al., 2017).
Samordnad individuell vårdplan [SIP] är ett redskap för att tillgodose behov och ger möjlighet till att personen själv, närstående och berörda vårdprofessioner kan skapa en helhetsbild av situationen (Sveriges Kommuner och Landsting [SKL], 2016). SIP ska uppdateras
kontinuerligt efter förändringar i personens hälsotillstånd. Sjuksköterskan kan använda sig av personens livsberättelse för att identifiera viktiga aspekter för individuell vårdplanering. Detta för att kunna ta reda på värderingar om personens liv och dennes önskemål om sin sista tid i livet. Planering av palliativ vård stödjer personen med kognitiv sjukdom och närstående att överväga och diskutera nuvarande situation, behandlingar och möjligheter (Sellars et al., 2019). Personens och närståendes förståelse om kognitiv sjukdom och palliativ vård förknippas med välbefinnande hos personen med kognitiv sjukdom (Van der Steen,
8
Onwuteaka-Philipsen, Knol, Ribbe & Deliens., 2013). Sjuksköterskan kan starta diskussionen om livets slutskede med personen och närstående samt stödja dem att förstå målet med
palliativ vård. Att kunna genomföra svåra samtal med personen och närstående om livet och döden är ett av sjuksköterskans ansvarsområden (Sellars et al., 2019).
Specialistsjuksköterskans kompetens
Specialistsjuksköterskan arbetar med hänsyn till sex kärnkompetenser som innefattar personcentrerad vård, samverkan i team, evidensbaserad vård, förbättringskunskap, säker vård, informatik och utvecklingsarbete (Cronenwett et al., 2007; Quality and safety education for nurses [QSEN], 2020). Personcentrerad vård ser personen (med närstående) som
utgångspunkt för att skapa partnerskap när flera experter möts (Ekman & Norberg, 2015). Personen ses som expert på hur tillståndet känns just för honom eller henne, närstående är experter på sina erfarenheter av personen, omvårdnadspersonal är experten när det gäller kunskap och erfarenhet på medicinsk och omvårdnadsnivå. Personcentrerad vård är ett förhållningsätt mellan omvårdnadspersonal och personen med närstående. Implementering av personcentrerad vård leder till minskning av beteendemässiga och psykiska symtom (BPSD), läkemedelsbehandling och välbefinnande hos personer med kognitiv sjukdom (Kim & Park, 2017). Även positiv påverkan på stressminskning, minskad utbrändhet och arbetsglädje bland omvårdnadspersonalen som har bättre förberedelse till svåra omvårdnadssituationer.
Teamet har stor betydelse inom vård och omsorg (Carlström, Kvarnström & Sandberg, 2018). Specialistsjuksköterskan ska dela sin erfarenhet och kompetens med andra professioner i ett interprofessionellt team, skapa förutsättningar för meningsfullt samspel och styra arbetet genom gemensamma diskussioner och lösningar. Teamarbetet bygger på kommunikation i olika former som verbal, icke-verbal och skriftlig kommunikation (Nadzam, 2009). Effektiv kommunikation mellan alla professioner i teamet är viktigt för personens säkerhet. För effektiv kommunikation krävs struktur och planering, arbetsklimatet bör vara positivt utan påfrestning, avbrott eller distraktioner. En personcentrerad vård som utförs av ett
interprofessionellt team har visat sig vara effektivt för att minska oro, agitation och ett aggressivt beteende hos personer med kognitiv sjukdom (Gills et al., 2019). Genom information och utbildning för alla i omvårdnadsteamet kan specialistsjuksköterskan höja kunskapsnivån om kognitiva sjukdomar och kommunikation med personer som i sin tur leder till ökad effektivitet av interprofessionellt samarbete (Gerolimatos, Page, Balestracci & Hinrichs, 2018).
Specialistsjuksköterska ska bidra till att ge personen säker och god palliativ vård som inkluderar bland annat symtomlindring och närståendestöd (Sektionen sjuksköterskor för palliativ omvårdnad & svensk sjuksköterskeförening, 2008). En sjuksköterska med
specialistutbildning har bland annat till sina uppgifter att erbjuda stödjande och rådgivande samtal. För att kunna utveckla ett förhållningssätt som är grundad på en personcentrerad helhetssyn behöver sjuksköterskan både erfarenhet och kompetens från olika områden för att vara tryggare i sin yrkesroll (Dobrina, Tense & Palase, 2014). Specialistsjuksköterskan ska ha kunskaper och färdigheter för att medverka till användning och utveckling av
kvalitetsindikatorer i palliativ vård (Svensk sjuksköterskeförening, 2019), bland dessa kvalitetsindikatorer finns brytpunksamtal, symtom- och smärtskattning under sista levnadsveckan (Socialstyrelsen, 2016). En av specialistsjuksköterskans uppgifter är att identifiera, analysera och behandla fysiska, psykiska, sociala och existentiella problem för bästa möjliga välbefinnande och en värdig död (Svensk sjuksköterskeförening, 2019). Identifiering av personer i särskilt sårbar situation samt att medverka till att underlätta deras situation och erbjuda stöd till personen och närstående för att förebygga komplicerad sorg är viktiga ansvarsområden för specialistsjuksköterskan. Även när närstående förstår att personen
9
med kognitiv sjukdom har en obotlig sjukdom har de svårt att identifiera övergången till livets slutskede (Sellars et al., 2019; Van der Steen et al., 2013). Brytpunksamtal vid övergång till livets slutskede genomförs av läkare efter medicinsk brytpunktsbedömning (Svenska
Palliativregistret, 2015a) men sjuksköterskor är mer tillgängliga för att samtala med personen och närstående (Sundelöf & Tegman, 2019). Det är vanligt idag att brytpunktsamtal sker reaktivt, när till exempel en sjuksköterska kontaktar patientansvarig läkare angående en multisjuk person som blev markant försämrad (Svenska Palliativregistret, 2015a).
En specialistsjuksköterska ska arbeta med kontinuerliga kvalitetsutvecklingar inom vård som inkluderar bland annat arbete med Nationella kvalitetsregistregistren. Svensk Palliativregistret (2020) och SveDem (2020) är två stora Nationella kvalitetsregister i Sverige som samlar in data för att kunna förbättra vården. Personer med kognitiv sjukdom som flyttar till särskilt boende registreras i Särskilda Boende-modul (SÄBO-modulen) som används för utvärdering av vårdens kvalité (Svenska Demensregister, 2019). Vårdens kvalitet inkluderar bland annat markörer som miljöanpassning, läkemedelsgenomgång, låga tvång-och begränsningsåtgärder, personcentrerad vård och riskbedömningar samt strategier för bemötande. Data från SveDem kan användas som underlag för förbättringsarbete som specialistsjuksköterska kan driva. Svenska Palliativregistret (2020) är ett kvalitetsregister för att förbättra vården av personer i livets slutskede. Registrering sker via dödsfallsenkät som ifylles av ansvarig sjuksköterska. Resultatet kan användas för att analysera kvaliteten av vården i livets slut.
Etiska principer vid palliativ vård vid kognitiv sjukdom
Etiska principer som användas vid palliativ vård är bland annat godhetsprincipen, icke skada -principen, rättviseprincipen och autonomiprincipen (Regionala cancercentrum i samverkan, 2016). Autonomiprincipen återspeglas i Hälso- och sjukvårdslagen (SFS 1982: 763) och Socialtjänstlagen (SFS 2001:453) och innebär att personen har rätt att vara delaktig i vården. Personens självbestämmande och integritet ska respekteras samt omvårdnad ska utformas i samråd med personen så långt som möjlig enligt Patientlagen (SFS 2014:821). Personen med kognitiv sjukdom ska vara delaktig i sin vård i största möjliga mån (Socialstyrelsen, 2017). Autonomiprincipen är den viktigaste av de etiska principerna och inkluderar i sig personens rättigheter, olika personligheter, välbefinnande, känsliga frågor, säkerhet och fara samt förlust av liv (Gillon, 2003). Om försämring i hälsotillstånd sker akut finns risker för att hantera rättvis prioritering bland grundläggande etiska principer. I Sverige kan en person skriva ett så kallat livstestamente, ett dokument där personen uttrycker sin vilja om vård och behandlingar om personen blir obotlig sjuk (Riksföreningen Rätten Till En Värdig Död [RTVD], 2016). Livstestamentes mål är att vägleda hälso-och sjukvårdpersonal när personen själv inte har förmåga att uttrycka sin vilja (Riksdagen, 2013). Ett livstestamente har inte juridisk makt utan det är bara ett rådgivande dokument (RTVD, 2016).
Godhetsprincipen handlar om att vårdpersonal ska göra det som är till nytta för personen. För att kunna följa principen är det av stor vikt att fråga sig för vem åtgärden gagnar: för
personen, närstående eller vårdpersonalen (Proposition 1996/97:60; SOU, 1995:5). Personen med kognitiv sjukdom har försämrad förmåga till självbestämmande. Därför har samhället ett ansvar att bevaka att personen får nödvändig vård (proposition 1996/97:60). Omvårdnaden ska planeras utifrån vad som är bäst för personen. Det är viktigt att i god tid fundera, diskutera och ta ställning till frågor om hjärt-lungräddning vid hjärtstopp, i vilka situationer patienten ska skickas in till sjukhus, vad som ska göras vid behov av antibiotika eller dropp (Svenska läkarsällskapet & Svensk sjuksköterskeförening, 2018). Begreppet tillåt naturlig och värdig död (TND) kan användas för att beskriva planerad palliativ vård när fokus ligger på
livskvalitet, trygghet och värdighet. Fan, Wang och Lin (2018) beskriver skillnader mellan beslut om återupplivning (HLR) och begreppet tillåt naturlig och värdig död (TND). Personen
10
med obotlig sjukdom som får adekvat information om sjukdomens prognos och negativa konsekvenserna av återupplivning har högre benägenhet att underteckna ej-HLR beslut. Vanligaste orsaken till beslut om TND är kritisk försämring i hälsotillstånd och obotlig sjukdom. När det inte finns någon chans att bota sjukdomen ska omvårdnad fokuseras på personens välbefinnande och symtomlindring.
Socialstyrelsen (2013 a) betonar att kontinuerliga samtal med personen om vårdens innehåll i livets slutskede ska utföras. Dessa samtal förebygger missförstånd och oro hos personen och dennes närstående. Det är läkarens ansvarsområde att bedöma och påbörja palliativ vård samt att överföra tydlig, individuellt anpassad information till personen och dennes närstående i ett möte som kallas för brytpunktssamtal. Ett brytpunktsamtal kan erbjudas vid olika tillfällen, och kan bestå av flera samtal vilka bör dokumenteras ordentligt (Socialstyrelse, 2013 a). Det finns svårighet för närstående till personen med avancerad kognitiv sjukdom att engagera sig i en diskussion om livets slut (Stokes, Combes, Stokes, 2014). Närstående kan känna sig utan stöd och inte vara förberedda att delta i en emotionell diskussion med omvårdnadspersonalen när det gäller livets slutskede. Bolt, Van der Steen, Schols, Zwakhalen och Meijers (2019) menar i sin studie att närstående har svårigheter att prata om döden med personen med kognitiv sjukdom.
Transitionsteori som en teoretisk utgångspunkt
Meleis, Sawyer, Im, Hilfinger Messias och Schumacher (2000) beskriver i sin middle-range teori transition som övergång eller passage mellan två relativt stabila tidsperioder. För att förstå hela övergångsprocessen krävs prövning och beskrivning av effekter och betydelse av förändringen på individ-, familj- och samhällsnivå. Förändringar kan vara resultat av
allvarliga eller små händelser och kan leda till störningar i relationer, rutiner, uppfattningar och identitet. En övergång mellan två tidsperioder associeras med fluktuationer, kontinuerliga förändringar och splittringar i verklighetsuppfattningen. I avslutningen av en övergångsperiod kommer uppfattning om stabiliseringen av nya rutiner, kompetens, livsstil och delaktighet. Hälsosamma transitioner karakteriseras av anpassningar till nya rutiner och förväntningar, utvecklingen av ny kunskap och färdigheter genom att skapa nya valmöjligheter.
Ohälsosamma transitioner har kännetecken som motstånd mot nya meningsskapande rutiner och kunskaper samt begränsade valmöjligheter.
Transitioner inom vård av patienter med kognitiv sjukdom på ett särskilt boende I föreliggande studie kommer tre viktiga transitioner diskuteras som gäller upplevelser av att vara närstående till personen med kognitiv sjukdom i palliativt skede på ett särskilt boende: närståendes upplevelse vid (1) transition mellan att personen med kognitiv sjukdom är boende hemma och flyttar sedan till ett särskilt boende, (2) transition mellan tidig palliativ vård och livets slutskede samt (3) transition mellan livet och döden.
En viktig övergång för personer med kognitiv sjukdom och dennes närstående är flytten till ett särskilt boende (Rose & Lopez, 2012). Personer med stadier GDS 5 till GDS 7 (Reisberg, Ferris, de Leon och Crook, 1982; Rose & Lopez, 2012), avancerad kognitiv sjukdom, har stora omvårdnadsbehov och kan inte klara sig utan assistans. Det kan vara komplicerat och oroväckande för närstående att flytta personen med kognitiv sjukdom till ett särskilt boende (Ryan& Scullion, 2000; Yaffe et al., 2002). Statistiken visar att cirka sjuttiofem procent av personer boende på ett särskilt boende i Sverige år 2012 hade kognitiv sjukdom. Wimo, Fratiglioni, Sandman, Gustavsson och Sköldunger (2012) konstaterar att av 158 000 personer med kognitiv sjukdom som levde i Sverige år 2012, bodde 66 000 på ett särskilt boende, det vill säga cirka fyrtiotvå procent, eftersom de behövde mer omfattande hjälp och tillsyn. Det finns etiska utmaningar när en person med kognitiv sjukdom måste flytta till ett särskilt
11
boende, en av dem är att bevara deras värdighet (Bollig, Gjengedal & Rosland, 2016). Majoritet av dem kommer att stanna kvar tills de dör. Både personer med kognitiv sjukdom och närstående accepterar situationen och ser döden som en normal process men de tappar inte hoppet, vilket leder till ambivalens mellan att bo hemma eller på ett särskilt boende samt mellan livet och döden (Bollig, Gjengedal & Rosland, 2016). Acceptans och anpassning till situationen spelar stor roll både för personen och närstående. Upplevelse av autonomi och självbestämmande varierar mellan olika personer och mellan olika avdelningar. Även bristen på respekt påverkar känslan av värdighet. Begränsningsåtgärder i form av låsta dörrar
accepteras av närstående medan begränsningar i form av tvång vid medicinering eller mat inte accepteras. Även tidigt sänggående på grund av personalbrist upplevs som tvång och är inte accepterat.
Den sista stadiet i utvecklingen av kognitiv sjukdom, GDS 7 (Reisberg, Ferris, de Leon och Crook, 1982), livet slutskede, förknippas med döden. Närstående har ett stort
informationsbehov och beskriver beslutprocessen om övergång till vård i livets slutskede som svår eftersom de måste ta en föräldraroll för sin sjuka familjemedlem (Peacock, Hammond-Collins & Forbes, 2014).Resultaten av Mitchell et al (2009) studie visar att patienter med avancerad kognitiv sjukdom har hög dödlighet. Vanliga orsaker till döden är infektioner (52,6%) och ätproblem (85,8 %). Även symtom som dyspné, smärta, trycksår och agitation är vanliga och ökar när döden närmar sig. Mitchell et al. (2009) rekommenderar att informera närstående om att infektioner och ätproblem kan förväntas och att deras förekomst ofta indikerar att livets slut är nära. Majoriteten av närstående till personer med kognitiv sjukdom förstår inte att kognitiv sjukdom är en dödlig sjukdom och kan inte identifiera livets slutskede hos sin sjuke (Andrews et al., 2015; Kupeli et.al, 2019; Van der Steen et al., 2013).
Döden förknippas med sorg och förlust (Coelho, de Brito & Barbosa, 2018; Kjaergaard Nielsen, Asbjoern Neegaard, Bonde Jense, Vedsted, Bro & Guldin, 2017). Förlusten omfattar flera aspekter såsom separationsångest, förväntan av döden och framtida frånvaro av personen (Coelho, de Brito & Barbosa, 2018). Närstående kan även sörja avslutningen av sin vårdande roll (Peacock, Hammond-Collins & Forbes, 2014). Personliga relationer kan påverka
anpassning till förväntad död. Oförväntad död leder till komplicerade sorgesymtom och depression hos närstående (Kjaergaard Nielsen et al., 2017). Närstående som är delaktiga i den sjukes vård har mindre depressionssymtom (Schulz, Boerner, Shear, Zhang & Gitlin, 2006).
Problemformulering
En kognitiv sjukdom är i dagsläget obotlig och leder följaktligen till döden (Van der Steen et al., 2014). Den palliativa vården är således av stor betydelse och stödet till närstående är en viktig hörnsten för att kunna bedriva en personcentrerad vård med god kvalité.
Under utvecklingen av sjukdomen ökar personens omvårdnadsbehov vilket ofta leder till ett beslut om en flytt till ett särskilt boende. Både personen med kognitiv sjukdom och de närstående förknippar livet på ett särskilt boende med palliativ vård (Bollig, Gjengedal & Rosland, 2016). Det är viktigt för sjukvårdspersonalen att förstå hur de närstående upplever den palliativa vården för att kunna stödja dem.
Ambitioner med denna studie är att sammanställa tidigare forskning om närståendes
upplevelser gällandepalliativ vård av personer med kognitiv sjukdom boende på ett särskilt boende för att bidra till ökad kunskap. Att förstå närståendes behov är viktigt för
implementeringen av adekvat palliativ vård samt för att förbättra situationen för de närstående och kunna ge specifikt stöd och minska deras börda.
12 SYFTE
Syftet var att belysa upplevelser av att vara närstående till en person med kognitiv sjukdom i palliativt skede på ett särskilt boende.
METOD Ansats
Studien är en integrerad litteraturöversikt baserad på vetenskapliga artiklar med både kvantitativ och kvalitativ ansats. Forsberg och Wengström (2016) menar att forskning med kvantitativa ansats ger bred kunskap medan forskning med kvalitativ ansats presenterar en fördjupad förståelse i ett forskningsområde. En kombination av både kvalitativa och kvantitativa studier beskriver fenomenet från olika synvinklar och förstärker resultatet. Design
Studiens design är en litteraturöversikt. En litteraturöversikt beskriver kunskapsläget inom ett visst ämnesområde genom att sammanställa befintlig forskning och identifiera
kunskapsluckor och motivera för ytterligare forskning inom forskningsområdet (Polit och Beck, 2017). Whittemore och Knafl (2005) menar att en litteraturöversikt är en metod som tillåter en kombination av olika ansatser i en studie för att få fram ett unikt resultat.
Urval
I enlighet med Polit och Beck (2017) begränsades urvalet av artiklar till litteraturstudien genom att använda inklusions-och exklusionskriterier. Enligt Vetenskapsrådet (2017) förstärker tydliga inklusion – och exklusionskriterier relevans och tillförlitlighet i litteraturöversikten.
Inklusion- och exklusionskriterier
Inklusion- och exklusionkriterierna utgick från Polit och Becks (2017) rekommendationer. Kriterier för att inkluderas i studien var originalartiklar som var publicerade på engelska under de senaste tio åren, från och med år 2009. I enlighet med Polit och Beck (2017) valdes
tidsramen för artiklarnas publikation för att få tidsaktuella forskningsresultat. Inklusion- och exklusionskriterierna valdes för att svara på syftet (Forsberg& Wengström, 2016). Studien inkluderade artiklar om upplevelser hos närstående till personer med kognitiv sjukdom i palliativ fas på ett särskilt boende. Artiklar som inkluderades utgick från vuxna närstående, från 18 år och uppåt som hade haft sin familjemedlem i ett särskilt boende. Under
databassökning inkluderades även artiklar som undersökte upplevelser hos vuxna närstående som hade haft sin familjemedlem i hemmet eller på sjukhus och på särskilt boende samt artiklar som beskrev både närståendes och omvårdnadspersonalens upplevelse.
Exklusionskriterier var litteraturöversikter samt studier som inte fyllde ovanstående krav. Artiklar som beskrev bara patientens och/eller endast hälso-och sjukvårdpersonalens
perspektiv samt artiklar som undersökte endast närståendes upplevelse av att vårda personen i hemmet eller endast i sjukhuset exkluderades.
Datainsamling
Sökning av vetenskapliga artiklar genomfördes i Public Medline (PubMed) och Comulative Index to Nursing and Allied Health Litterature (CINAHL) Complete via Sophiahemmets Högskola. Dessa databaser är stora och användbara för att söka tillämpliga artiklar inom omvårdnad (Willman, Bahtsevani, Nilsson & Sandström, 2016; Forsberg & Wengström,
13
2016). Sökorden inom databas PubMed och CINAHL Complete skiljer sig åt. I PubMed användes ämnesordlistor med indexord Medical Subject Headings (MESH)-term, i CINAHL Complete användes ämnesordlistor med indexord CINAHL Subject Headings-term (MH) för att ge kontrollerade engelska ämnesord (Forsberg&Wengström, 2016). MESH- och CINAHL Subject Headings-term vilka användes i sökblock och redovisas i tabell 1.
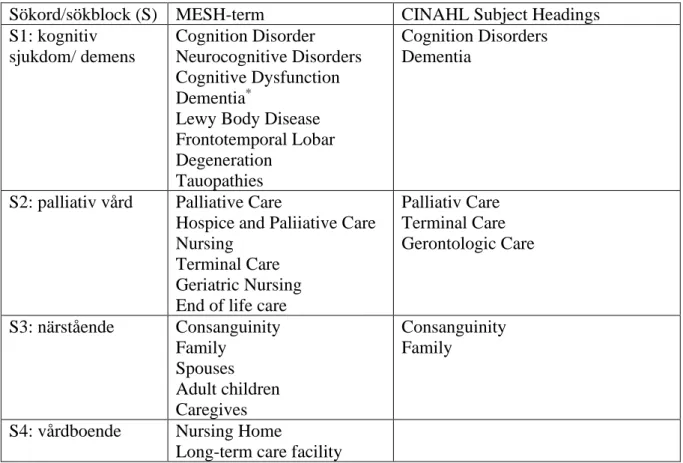
Tabell 1. Sökblock med MESH- och CINAHL Subject Headings-term
Sökord/sökblock (S) MESH-term CINAHL Subject Headings S1: kognitiv sjukdom/ demens Cognition Disorder Neurocognitive Disorders Cognitive Dysfunction Dementia*
Lewy Body Disease Frontotemporal Lobar Degeneration
Tauopathies
Cognition Disorders Dementia
S2: palliativ vård Palliative Care
Hospice and Paliiative Care Nursing
Terminal Care Geriatric Nursing End of life care
Palliativ Care Terminal Care Gerontologic Care S3: närstående Consanguinity Family Spouses Adult children Caregives Consanguinity Family
S4: vårdboende Nursing Home
Long-term care facility
Booleska operatorer används för att precisera eller specificera sökningen. Den booleska operator OR användes för att summera termer inom sökblock och den booleska operator AND användes för att samla ihop sökblock i en sökstruktur så att mera begränsat resultat
uppkommer. Genom att använda de booleska termerna AND och OR kunde sökningen genomföras systematiskt (Forsberg& Wengström, 2016).
Sökningen av vetenskapliga artiklar i databas PubMed och CINAHL Complete via Sophia hemmets Högskolan skedde mellan november 2019 och mars 2020. Alla träffade titlar lästes individuellt, relevanta titlar valdes och abstracten lästes. Friberg (2017) rekommenderar att genomföra sortering av sökresultat först enskilt genom en grov analys utifrån artiklarnas titlar och abstract för att exkludera artiklar som inte besvarar litteraturöversiktens syfte. Artiklar som inte existerade i fulltext i databaser, beställdes från biblioteket. Sökresultaten jämfördes och diskuterades. Därefter lästes kvarvarande artiklar i sin helhet och artiklar som bedömdes att inte kunna besvara syftet exkluderades. Utvalda artiklar var såväl kvalitativa som
kvantitativa, men därför att syftet gällde "upplevelser", berördes främst kvalitativa artiklar. I tabell 2 presenteras databassökningen.
14 Tabell 2. Presentation av databassökning
Databas Datum
Sökord (MeSH/CINAHL Subject Headings) Antal
Träffar Antal lästa abstrakt Antal Lästa artiklar Antal inkluderade artiklar PubMed 191120 S1 Cognition Disorder OR Neurocognitive Disorders OR Cognitive Dysfunction OR Dementia OR
Lewy Body Disease OR
Frontotemporal Lobar Degeneration OR Tauopathies 247 043 PubMed 191120 S2 Palliative Care OR
Hospice and Palliative Care Nursing OR Terminal Care OR Geriatric Nursing 106 008 PubMed 191120 S3 Consanguinity OR Family 1 227 412 PubMed 191120 S1 AND S2 AND S3
published in the last 10 years, English 111 111 16 5 CINAHL 200109 S1 MH Cognition Disorders OR MH Dementia 64 136 CINAHL 200109 S2 MH Palliativ Care OR MH Terminal Care OR MH Gerontologic Care 36 999 CINAHL 200109 S3 MH Consanguinity OR MH Family OR 295 667 CINAHL 200109 S4 MH Nursing Homes 22 484 CINAHL 200109
S1 AND S2 AND S3 AND S4 published in the last 10 years, English 65 65 4 1 PubMed 200301 S1 Dementia 161 633 PubMed 200301 S2 Adult children OR Spouses OR caregiver OR family caregiver 44 940 PubMed 200301 S3 Palliative care OR end of life care OR terminal care 93 310 PubMed 200301 S4 Nursing Home OR long term care
59 650
PubMed 200301
S1 AND S2 AND S4
published in the last 10 years, English
320 14 5 5
PubMed 200301
S1 AND S2 AND S3
published in the last 10 years, English
153 8 1 1
15 Manuell sökning
Tre artiklar inkluderades via manuell sökning. En artikel (Kwon & Tae, 2012) blev funnen genom manuell fritextsökning på tidskriften Asian Nursing Research. Två artiklar (Givens et al., 2011; Hanson et al., 2017) inkluderades manuellt efter sökning av artiklar liknande Givens (2012) studie i PubMed. Forsberg och Wengström (2016) anser att manuella
sökningen kan ske genom en sökning via artiklarnas referenslista eller liknande artiklar. En artikel (Midtbust et al., 2020) existerade bara som poster i abstract vid litteratursökning och blev tillgänglig efter mejlkontakt med författarna efter publicering i januari 2020. Personlig kontakt med forskare inom valt område kan användas för att hitta nya artiklar (Forsberg & Wengström, 2016)
Kvalitetsgranskning
De utvalda artiklarna kvalitetsgranskades enligt Sophiahemmets Högskolas
bedömningsunderlag (Bilaga A) för vetenskaplig klassificering och kvalitet angående studier med kvalitativ och kvantitativ metodansats, modifierad utifrån Berg, Dencker och Skärsäter (1999) samt Willman, Bahtsevani, Nilsson och Sandström (2016). Bedömningsunderlaget innefattar tre kvalitetsgrader; hög (I), medel (II) och låg (III). Av femton artiklar som
inkluderades i litteraturöversikten var tio kvalitativa, tre kvantitativa samt två mixad metod. Av artiklarna bedömdes tretton av hög kvalitet och två av medelhög kvalitet, vilka redovisas i en artikelmatris (Bilaga B).
Dataanalys
Analys genomfördes med en integrerad analys. Integrerad analys används för att förtydliga de inkluderade artiklarnas resultat i relation till varandra istället för att resultaten presenteras enskilt (Friberg, 2017). Dataanalysen genomfördes med stöd av Fribergs (2017) modell. Först lästes artiklarna upprepade gånger för att få en överblick och en fördjupad förståelsen för artiklarna. Läsningen av artiklarna gjordes enskilt för att minska risken att påverka varandra i analysprocessen, då ökade tillförligheteten. Svåra ord översattes till svenska för att begripa innehållet och få en ökad kunskap om innebörden. Inledningsvis analyserades metod, urval, inklusion- och exklusionskriterier samt etiska överväganden. Sedan analyserades artiklarnas resultat och resultatdiskussioner. Fynden som svarade till syftet bedömdes som aktuellt för vidare analys och sammanfattades. Sedan jämfördes fynden och diskuterades gemensamt för att jämföra likheter och skillnader utifrån relevans till syftet och därtill identifierades
huvudsakliga fynden. Artiklarna sammanfattades i artikelmatrisen där artiklarnas titel, författare, land, årtal, syfte, metod, urval, resultat och kvalité beskrevs kortfattat (Bilaga B). Resultat av likheter och skillnader från alla artiklar samlades och sorterades i olika kategorier (Friberg, 2017). Resultaten sammanställdes och presenterades i kategorierna.
Forskningsetiska överväganden
Etiska principer för medicinsk forskning som involverar människor deklareras i World Medical Association [WMA] (2020) i Helsingforsdeklarationen. De etiska principer som beaktas i forskning inkluderar bland annat människans integritet och självständighet. Forskning ska utföras med respekt för människovärdet, mänskliga rättigheter och
grundläggande friheter. Särskilda övervägande bör genomföras då forskningen avser utsatta eller sårbara personer (WMA, 2020). Forskningen regleras i Sverige av Lag om etikprövning av forskning som avser människor (SFS 2003: 460). Det är av stor vikt att etiska
överväganden utförs avseende forskning om personer med kognitiv sjukdom. Detta för att personer inte ska bli kränkta relaterade till deras människovärde, integritet och
självbestämmande. Personer med sviktande kognitiv förmåga kan inte godta informerat samtycke, då kan istället samtycke inhämtas genom samtal med närstående som känner personen med kognitiv sjukdom väl. I enlighet med ”göra-gott-principen” bör forskaren själv
16
tillväga risker gentemot eventuell nytta med studien (Kjellström,2017). Uppsats som skrivs på grundläggande och avancerad nivå behöver inte någon formell etisk prövning enligt
definiering av forskning i §1 Etikprövningslagen (SFS 2003: 460). Kjellström (2017) menar att etiska övervägande ska beaktas i examenarbetet med krav på tillstånd, val av ämne och tydliga regler på lärosätet. För att ett examenarbete ska bekräftas som etisk tillförlitligt, ska arbetet ha god vetenskaplig kvalitet och den ska fullföljas på ett etiskt sätt (Kjellström, 2017). Samtliga inkluderade artiklar i föreliggande litteraturöversikt var godkända av en etisk
kommitté. I enlighet med Forsberg och Wengström (2016) har författarna i föreliggande litteraturöversikt strävat efter att presentera allt resultat som framkom i valda artiklar och svarat på litteraturöversiktens syfte. Författarna till den föreliggande litteraturöversikten var medvetna om att de på grund av sin yrkeserfarenhet hade en viss förförståelse inom ämnet. För att undvika att förförståelsen skulle vara ledande i framtagandet av litteraturöversiktens resultat har författarna diskuterat och resonerat kontinuerligt sinsemellan samt med
handledare.
RESULTAT
Utvalda artiklar redovisas enligt alfabetisk ordning i matrisform i bilaga B. Fem kategorier framkom: närståendes positiva känslomässiga reaktioner, närståendes negativa känslomässiga reaktioner, närståendes ambivalenta reaktioner, närståendes behov av trygghet och säkerhet samt närståendes behov av information, stöd och delaktighet.
Närståendes positiva känslomässiga reaktioner
Närstående till personer med avancerad kognitiv sjukdom upplevde känslan av frihet och lättnad när den sjuke flyttade till ett särskilt boende (Høgsnes, Melin-Johansson, Norbergh & Danielsson, 2013; Høgsnes, Norbergh, Danielson & Melin-Johansson, 2016; Lopez, Mazor, Mitchell & Givens, 2013; Midtbust, Alnes, Gjengedal & Lykkeslet, 2020). De kunde slappna av, släppa oron och återhämtade långsamt sin känsla av frihet. Närstående menade att deras familjemedlem nu var i en säker miljö där grundläggande behov var uppfyllda (Høgsnes et al., 2016, Lopez et al., 2013; Midtbust et al., 2020). Vuxna barn till personer med kognitiv
sjukdom fortsatte att känna ansvar efter att deras förälder flyttat till ett särskilt boende, de fortsatte att tvätta kläder, kontrollera den förändrade situationen genom att besöka sina föräldrar ofta och höll föräldrar engagerade i aktiviteter (Høgsnes et al., 2016). Besök på boendet var en källa till glädje för de närstående som kände sig delaktiga och accepterade beslutet om placeringen på boendet (Kwon & Tae, 2017, Høgsneset al., 2013, Høgsnes et al., 2016, Midtbust et al., 2020).
När målet i livets slutskede var välformulerat och diskuterat med både personen och
närstående upplevde närstående övergången till palliativ vård i livets slutskede positivt trots sorg i samband med försämring i hälsotillståndet, (Hanson et al., 2017; Rosemond, Hanson & Zimmerman, 2017; Lopez et al., 2016; Saini et al., 2016). Närstående beskrev en ökad
självkänsla och stolthet när de blev engagerade och kunde hjälpa till att identifiera den sjukes behov och önskemål samt om övergång till livets slutskede i överensstämmelse med dessa behov (Lopez et al., 2016). Förtroende till omvårdnadspersonalen samt information och utbildning om palliativ vård för närstående hjälpte dem att förstå vårdens innehåll om symtomkontroll och välbefinnande som ett mål i livets slutskede (Hanson et al., 2017; Rosemond, Hanson & Zimmerman, 2017; Saini et al., 2016).
Närstående uttryckte stor tacksamhet för den palliativa vården som utfördes under livets slutskede på ett särskilt vårdboende (Hanson et al., 2017; Lopez et al., 2016; Midtbust et al., 2020; Moore et al, 2017; Rosemond et al., 2017; Saini et al., 2016). De var imponerade av
17
uppmärksam närvaro mot både person med kognitiv sjukdom och närstående (Midtbust et al., 2020; Moore et al., 2017). Vårdpersonalens omtänksamma sätt att observera symtom och utföra omvårdnad upplevdes som befrielse från symtom hos personen i livets slutskede som i sin tur ledde till en känsla av lättnad hos närstående (Hansson et al., 2017; Lopez et al., 2016; Midtbust et al., 2020; Moore et al, 2017; Rosemond et al., 2017; Saini et al., 2016).
Närståendes negativa känslomässiga reaktioner
Närstående till personer med kognitiv sjukdom som bodde på ett särskilt boende hade
blandade känslor av sorg, skuld, medkänsla och dåligt samvete (Kwon & Tae, 2013, Lopez et al., 2013; Høgsnes et al., 2016; Høgsnes et al., 2013; Midtbust et al., 2020). De upplevde skuldkänslor och ansvar för beslutet angående placeringen på ett särskilt boende eftersom detta beslut inte kunde tas gemensamt med den sjuke (Høgsnes et al., 2013; Midtbust et al., 2020). Närstående kände sig skyldiga för att de hade gett upp. En del av de närstående ljög till sina sjuka, särskilt när personen ville åka hem, en lögn upplevdes som en ny källa till skuld (Høgsnes et al., 2013; Midtbust et al., 2020). Närstående kände depression, ångest, sorg av förlusten av den sjuke när sjukdomen utvecklades (Moore et al., 2017; Givens et al., 2011; Hennings et al., 2013; Midtbust et al., 2020). En depressionsskala visade att mellan 18 och 26 procent av de närstående hade depression samt mellan 27 och 41 procent av de närstående hade ångest. Närstående till patienter med kognitiv sjukdom som bodde på ett särskilt boende hade stabila nivåer av sorg och förlust under perioden från flytt till ett särskilt boende och upp till 7 månader efter dödsfall (Givens et al., 2011). Även höga nivåer av känslomässiga
reaktioner i form av depression och ångest rapporterade både förre och efter dödsfallet för personen med kognitiv sjukdom (Moore et el., 2017). Känslor av separation och längtan var de mest framstående sorgesymptomen (Givens et al., 2011). Trots att närstående befann sig utanför boendet hade de starka relationer till den sjuke och kunde inte släppa taget (Hennings et al, 2013; Høgsnes et al., 2013). Även om omvårdnaden utfördes av personalen på boendet kände närstående fortfarande skuldkänslor och övervakade vården under sina besök
(Hennings et al., 2013, Høgsnes et al., Kwon & Toe, 2017).
Närstående till personer med kognitiv sjukdom beskrev hur de började känna sorgen och förlusten av den sjuke när sjukdomen utvecklades och påverkade den sjukes personlighet (Hennings, Froggatt & Payne, 2013; Høgnes et al., 2013, Høgnes et al., 2016, Midtbust et al.,2020). De upplevde sorg utan paus som fortsatte så länge som personen med kognitiv sjukdom levde och tyckte att döden skulle vara ett bättre alternativ än livet (Hennings et al., 2013; Høgnes et al., 2013). De trodde även att sorgeprocessen efter personens dödsfall var lättare att hantera eftersom de hade gått igenom denna process under lång tid (Høgnes et al., 2013, Høgnes et al., 2016). Makarnas tankar om den palliativa vården av den sjuke ledde till funderingar om egen död och tankar om möjligheter att den sjuke kan överleva sin make (Høgnes et al., 2013). De vuxna barnen försökte att acceptera den ”nya” föräldern och hålla fast vid sina minnen om föräldern innan försämringar i hälsotillstånd och
personlighetsförändringar (Høgnes et al., 2016). Närstående försökte att optimera chansen för den sjuke att komma ihåg dem (Høgnes et al., 2013; Høgnes et al., 2016). När kognitiv
sjukdom utvecklades kände vuxna barn som om deras sjuke förälder redan var död (Høgnes et al., 2016). Övergång till palliativ vård orsakade tankar om egen dödlighet hos vuxna barn och ledde till funderingar om risker att de kan drabbas själva av kognitiv sjukdom eller väckte oro för sina syskons hälsa.
Till dessa känslor inkluderade även tomhet, känsla av moraliskt ansvar och skuldkänsla i samband med flytten av person med kognitiv sjukdom till ett särskilt boende (Høgsnes et al., 2013; Høgsnes et al., 2016; Midtbust al.t, 2020). Makarna beskrev en känsla av ensamhet i