Examensarbete i omvårdnad Malmö högskola
Nivå 61-90 p Fakulteten för Hälsa och samhälle
Institutionen för vårdvetenskap 205 06 Malmö Maj/juni 2012
Hälsa och samhälle
HYGIENRUTINER VID
INSÄTTANDE AV PVK
EN OBSERVATIONSSTUDIE
MAGNUS DI LORENZO
SARA PETERSSON
HYGIENRUTINER VID
INSÄTTANDE AV PVK
EN OBSERVATIONSSTUDIE
MAGNUS DI LORENZO
SARA PETERSSON
Di Lorenzo, M & Petersson, S. Hygienrutiner vid insättande av PVK. En observationsstudie. Examensarbete i omvårdnad 15 högskolepoäng. Malmö högskola: Fakulteten för Hälsa och Samhälle, Institutionen för vårdvetenskap, 2012.
Syftet med denna studie var att observera sjuksköterskors hygienrutiner vid insättande av perifer venkateter (PVK). Dessutom avsåg studien att undersöka vilka hygienrutiner som förbisågs och om det förelåg någon skillnad mellan sjuksköteskornas handlande utifrån yrkesverksamma år. Studien genomfördes på två kirurgiska avdelningar och totalt observerades 34 insättande av PVK och 14 sjuksköterskor deltog i studien. Resultatet visar att sjuksköterskor i stor
utsträckning inte följer de hygienrutiner som finns för insättande av PVK och att de främst brister på att desinficera händerna före patientkontakt. Vid jämförelser utifrån yrkesverksamma år som sjuksköterska visar resultatet att det föreligger en viss skillnad. Anledningen till att sjuksköterskorna inte följer vissa hygienrutiner tror författarna beror på bland annat tillgänglighet samt svårtolkade riktlinjer.
Nyckelord: erfarenhet, hygien, perifer venkateter, sjuksköterska, strukturerade
HYGIENIC ROUTINES
WHEN INSERTING PVC
AN OBSERVATIONAL STUDY
MAGNUS DI LORENZO
SARA PETERSSON
Di Lorenzo, M & Petersson, S. Hygienic rountines when inserting PVC. An observational study. Degree Project, 15 Credit Points. Nursing Program, Malmö University: Faculty of Health and Society, Department of Health Care, 2012.
The purpose of this study was to observe the hygienic routines of nurses when inserting PVC. Furthermore, the study aimed to examine which of the hygienic routines that were disregarded, and if there was a difference between nurses’ actions based on the amount of years that they have been working in the field. The study was conducted in two surgical wards, and included the observation of 34 insertions of PVC by 14 nurses. The results show that nurses, to a great extent, do not adhere to the hygienic routines that exist for the insertion of PVC, and that their main neglect is the sanitizing of their hands with alcohol before making contact with the patients. The results also show, through comparisons based upon nurses' active years within the field, that there is a certain difference. The authors believe that some of the reasons for nurses’ disregard of certain hygiene/hygienic routines is availability, and ambiguous guidelines, among other things.
Keywords: experience, hygiene, nurse, peripheral venous catheter, structured
INNEHÅLLSFÖRTECKNING
INLEDNING 5
BAKGRUND 5
Hygien genom tiden 5
Lagar och föreskrifter 6 Hygienrutiner vid insättande av PVK 6
PVK 7 Sjuksköterskans roll 8 SYFTE 9 Frågeställning 9 METOD 9 Avgränsningar 9 Definitioner 10 Urval 11 Etiska övervägande 11 Observationsmall 12 Datainsamling 13 Databearbetning 13 RESULTAT 13
Jämförelse utifrån yrkeserfarenhet 15
DISKUSSION 16 Metoddiskussion 16 Urval 16 Etiska övervägande 17 Observationsmall 18 Datainsamling 18 Databearbetning 18 Resultatdiskussion 19 Föregående hygienrutiner 19 Förberedande av patientens hud 20 Avslutande åtgärder 21 SLUTREFLEKTION 22 REFERENSER 23 BILAGOR 25 Bilaga 1 26 Bilaga 2 27
INLEDNING
Som utbildade sjuksköterskor kommer vi, författarna, dagligen möta människor i behov av omvårdnad samt handskas med olika medicinsktekniska moment. I denna blivande profession ingår det att lindra lidande och främja hälsa enligt ICN:s etiska kod (Svensk sjuksköterskeförening, 2005). Detta innebär att sjuksköterskan ska göra allt för att inte förorsaka skada på patienten.
Sjuksköterskor som yrkesgrupp har dessutom en kompetensbeskrivning att följa, enligt den ska arbetet bygga på vetenskap och beprövad erfarenhet. Arbetet ska också utföras i enlighet med gällande författningar, lagar, förordningar,
föreskrifter och andra riktlinjer (Socialstyrelsen, 2005). Vilket innebär att varje sjuksköterska ska följa de föreskrifter som finns för hygien och aseptik.
Sjuksköterskan ska även tillämpa den senaste vetenskapliga evidensen i daglig hantering av medicinsktekniska moment, däribland insättande av perifer
venkateter (PVK). Vid insättande av PVK bildas en infart till patientens blodbana och det är av vikt att hygienrutinerna kring insättandet efterföljs så att patienten inte drabbas av komplikationer. Hur ser det ut i den kliniska verksamheten, vilka hygienrutiner följs vid insättande av PVK och finns det någon skillnad utifrån antal yrkesverksamma år hos sjuksköterskan?
BAKGRUND
Här ges en översikt av faktorer som är väsentligt för studien, det som behandlas i avsnittet är bland annat historia, lagar och hygienrutiner. Fokus kommer att ligga på preventiva hygienåtgärder.
Hygien genom tiden
Att tänka preventivt är inget nytt, utan det har förekommit inom den medicinska vetenskapen sedan länge. Enligt Boyce och Pittet (2002) var Ignaz Semmelweis den första som genom vetenskaplig evidens visade att desinfektionsmedel oskadliggör bakterier bättre från händerna på sjukvårdspersonalen än endast tvål och vatten. År 1846 observerade han att många kvinnor dog i barnsängsfeber efter förlossningarna på en avdelning där läkare och läkarkandidater förlöste kvinnorna, till skillnad från en annan avdelning. När Semmelweis införde att händerna skulle tvättas med klorin mellan varje förlossning så minskade mortaliteten drastiskt bland de förlösta kvinnorna (Boyce och Pittet, 2002). Semmelweis var inte ensam om att införa enkla hygieniska åtgärder som gett resultat, en annan pionjär inom området var Florence Nightingale. Söderhamn (1997) beskriver att Nightingale tillsammans med flera sjuksköterskor åkte till Krimkriget för att ta hand om de sårade soldaterna. När hon först kom dit var mortaliteten hos soldaterna hög men efter förbättrad omvårdnad av soldaterna, bättre kost och bättre sanitära
förhållande minskade dödligheten. Efter Krimkriget arbetade Nightingale vidare och Gustafsson och Persson (1997) menar att hon inför världsutställningen i Chicago 1893 beskrev i en artikel att den sjuka människan måste behandlas snarare än hennes sjukdom och att prevention är bättre än behandling. Somliga av de hygienåtgärder som Semmelweis och Nightingale introducerade är idag
lagstadgade, men det är fortfarande upp till vårdpersonalen, däribland sjuksköterskan, att efterfölja dessa.
Lagar och föreskrifter
Den övergripande lag som sjukvården ska följa är hälso- och sjukvårdslagen (HSL). I § 2 a förklaras hur vården ska bedrivas för att vara av god vård, första punkten anger att den hygieniska standarden ska vara god för patientens behov av trygghet. Vårdpersonalen ska därför arbeta för en säkrare och tryggare vård för patienten. För att ytterligare skärpa kraven för en säker vård trädde
patientsäkerhetslagen i kraft den första juni 2011. Enligt § 5 innefattar en
vårdskada exempelvis sjukdom och ökat lidande som uppkommit vid kontakt med sjukvården och kunde ha undvikits om adekvata åtgärder vidtagits. Alltså
innefattar vårdskador bland annat något som kunde ha förebyggts genom att vårdpersonalen följt bland annat hygienföreskrifterna. Men detta är bara två övergripande lagar och förutom dessa finns det konkreta föreskrifter som beskriver vårdpersonalens ansvar gällande bland annat arbetskläder.
Föreskrifterna finns i Socialstyrelsens författningssamling (SOSFS, 2007:19) och enligt § 2 ansvarar vårdpersonalen vid arbete med patienter, att bära arbetskläder med korta ärmar som ska bytas dagligen eller oftare vid behov, underarmar och händer ska vara fria från smycken och klockor. Vårdhandboken förtydligar att naglar ska vara korta, utan nagellack samt att hår och skägg ska vara uppsatt om det finns risk för att det hänger ner i arbetsfältet (Ransjö, 2011). Ett
engångsförkläde av plast samt plasthandskar ska användas vid patientkontakt, då det finns risk för kontakt med kroppsvätskor eller annat biologiskt material (SOSFS § 2). Avslutningsvis kan det konstateras att sjuksköterskor har flera lagar och författningar att följa på hur de ska klä sig och agera för att sjukvården ska vara trygg för patienten. Enligt Socialstyrelsens kompetensbeskrivning (2005) ska sjuksköterskor arbeta evidensbaserat och därför är det viktigt att undersöka hur evidensen ser ut för hygienrutinerna.
Hygienrutiner vid insättande av PVK
I föregående rubrik behandlades vilka lagar och föreskrifter som berör
hygienrutiner för vårdpersonal inom hälso- och sjukvården. I detta stycke kommer mer specifik kunskap kring hygienrutiner tas upp som bör vara aktuella vid
insättande av PVK. När ska sjuksköterskan utföra de olika skyddsåtgärderna som att bära plastförkläde, desinficera sina händer samt använda plasthandskar?
För att förebygga vårdrelaterade infektioner har Socialstyrelsen (2006) gjort ett kunskapsunderlag. Här förklaras vikten av att använda plastförkläde vid
patientnära arbete då risk för kontakt med kroppsvätskor och annat biologiskt material finns. Då plastförkläde inte används är korskontaminering via kläder den näst vanligaste kontaktsmittan, Socialstyrelsen konstaterar att plastförkläde minskar bakteriemängden med 30 gånger på arbetsdräkten (Socialstyrelsen, 2006). Förutom att använda plastförkläde ska sjuksköterskan desinficera sina händer samt bära plasthandskar för att förebygga vårdrelaterade infektioner.
Korskontaminering mellan patienter via personalens händer är den vanligaste kontaktsmittan enligt Socialstyrelsens (2006). Därför är det viktigt med handdesinfektion, enligt Vårdhandboken ska detta ske direkt före och efter patientkontakt. Händerna desinfekteras med alkoholbaserat
handdesinfektionsmedel och ska genomföras med minst 2 ml vilket gnids in över händernas hela yta samt en bit upp på underarmarna. Handdesinfektion sker tills
det att händerna är torra (Ransjö, 2011). Oavsett om plasthandskar används eller inte menar Boyce och Pittet (2002) att handhygien ska genomföras före
patientkontakt. Vidare förklarar de att när handskar har använts är det av vikt att genomföra handhygien på nytt. Bristande följsamhet gentemot detta skulle kunna uppstå då sjuksköterskan inte byter handskar mellan orena och rena moment exempelvis vid omsättande av PVK (Boyce & Pittet, 2002). Detta är föreskrifter som gäller i de situationer då patientnära kontakt sker. Ytterligare åtgärder som ska vidtas då sjuksköterskan kommer i kontakt med blod beskrivs i
Vårdhandboken och innebär att sjuksköterskan ska använda plastförkläde, handdesinfektion samt använda plasthandskar vid insättande av PVK.
Sjuksköterskans handhygien är av betydelse, men vid insättande av PVK bör patientens hud också tas i beaktande.
PVK
I Sverige förbrukas årligen cirka fem miljoner PVK som kostar sjukvården omkring 50 miljoner kronor (SBU, 2005). Vilket är en av de mest frekvent använda medicinsktekniska produkterna i världen enligt Hasselberg m.fl. (2010). En PVK är en tunn plastkateter över en kanyl som förs in i patientens ven. Plastkatetern stannar kvar i venen medan kanylen avlägsnas och ger
sjuksköterskan tillgång direkt till blodbanan så att blod, vätska och läkemedel kan administreras (Forslöw, 2011). Före insättandet av PVK bör patientens hud förberedas genom desinfektion.
Hindley (2004) menar att det finns tusentals mikroorganismer på huden som tillhör människans normalflora. Vid insättande av PVK finns en risk att
mikroorganismerna hamnar på en plats där de inte tillhör normalfloran vilket kan leda till infektion. Noggrann förberedelse av huden bör ske före insättandet av PVK så att alla mikroorganismer elimineras, tillsammans med noggrann handhygien och aseptisk teknik (Hindley, 2004). Det vanligaste
desinfektionsmedlet vid insättande av PVK på det sjukhus där observationerna skedde är klorhexidinsprit 5 % (klorhexidin), Scales (2009) menar att medlet har använts sedan 1970-talet och dess antibakteriella effekt är väl dokumenterad. Klorhexidin har en bakteriedödande effekt genom att bland annat störa
bakteriernas cellmembran vilket leder till en dysfunktion och eventuell celldöd. Medlet har effekt upp till sex timmar efter applicering, då det till skillnad från andra desinficeringsmedel binder till protein i huden (Scales, 2009). Morris och Heong Tay (2008) menar att det är viktigt att låta klorhexidin torka i minst 30 sekunder för att ge en aseptisk effekt på patientens hud. Nya riktlinjer från Vårdhandboken säger istället att insticksplatsen bör gnidas in med klorhexidin under 30 sekunder och därefter lufttorka (Forslöw, 2011). Detta stöds av Trim (2005) som menar att sjuksköterskan ska desinficera huden under minst 30 sekunder och därefter avvakta i upptill en minut. Det kan konstateras att samtliga är överens om att desinfektion bör ske för att avlägsna bakterier på patiens hud som annars kan leda till komplikationer vid insättande av PVK.
Lavery och Ingram (2006) menar att insättande av PVK alltid medför risk för infektion genom att vårdpersonalens händer kontamineras med bakterier och detta överförs sedan till insticksplatsen hos en patient med PVK. Patienten kan själv också orsaka detta genom att ha varit på toaletten och inte tvättat händerna efteråt, därefter tar patienten på förbandet till sin PVK och bakterier överförs. Därför är det betydelsefullt att den basala hygienen sköts hos både sjuksköterskor och patienter. Detta är dock inte den vanligaste komplikationen till insättande av PVK
utan det är tromboflebit, vilket karakteriseras av smärta, svullnad, värmeökning och ömhet (Lavery & Ingram, 2006). Tromboflebit är en inflammation av venväggen där efterföljande komplikationer kan leda till en infektion eller
trombos. Det är viktigt att tänka på att tromboflebit inte är en infektion, misstänks infektion är det bäst för patienten om PVK avlägsnas. För att avgöra om det är en infektion bör odling tas på plastkateterns tipp samt en från huden kring
insticksplatsen, som kan kompletteras eller ersättas av ett blodprov. Blodprovet ska då tas två gånger, en gång genom PVK och ytterligare ett som venöst blodprov. Om samma organismer återfinns i båda blodproverna tyder detta på infektion (Hindley, 2004).
Hasselberg m.fl. (2010) har tittat på risken för att drabbas av tromboflebit
beroende på hur länge PVK sitter i kärlet, de riktlinjerna som de hänvisar till säger att en PVK ska bytas var 12-24:e timme eller avlägsnas snarast då den inte
används. I Vårdhandboken är riktlinjen för inneliggande tid 48-72 timmar (Forslöw, 2011). Hasselberg m.fl. (2010) kommer dock fram till att de patienter med en PVK som satt inne i 72 timmar inte gav någon ökad förekomst av
tromboflebit jämfört med de som satt inne i 24 timmar. Av samtliga patienter med PVK drabbades 6,5 % av tromboflebit, men detta berodde således inte på hur länge PVK varit i kärlet. Det finns även andra faktorer som inte studerats däribland handhygien, förbandsteknik och hur ofta förbandet byts vilket kan ha betydelse för förekomsten av tromboflebit (Hasselberg m.fl. , 2010). Tromboflebit är en vårdrelaterad inflammation och en kostnad för sjukvården.
Av samtliga patienter på sjukhus i Sverige drabbas cirka tio procent av
vårdrelaterade infektioner, detta ger årligen 500 000 extra vårddagar och kostar samhället 3,7 miljarder kronor varje år (Socialstyrelsen, 2006). Enligt Sveriges kommuner och landsting (2011) fanns 1 283 tillfällen av tromboflebit under 2010, detta kostade sjukvården i genomsnitt 30 767 kr per tillfälle av tromboflebit och utgjorde cirka 2 % av total kostnaden för sjukvården. Således finns en stor ekonomisk vinst att hämta om de vårdrelaterade infektionerna minskades.
Det kan konstateras att en PVK är ett medicintekniskt redskap som används dagligen för att vårda patienter, men en PVK kan samtidigt medföra
komplikationer. Författarna anser att det saknas studier där fokus ligger på de preventiva faktorer som sjuksköterskan kan utföra för att minska risken för komplikationer vid insättande av PVK.
Sjuksköterskans roll
Sjuksköterskan har omvårdnadsansvaret för patienten och i detta ansvar finns insättande av PVK som Hasselberg m.fl. (2010) menar är en vanlig uppgift för sjuksköterskan. Detta innebär således att sjuksköterskan har ansvaret för att minska risken för eventuella komplikationer i samband med insättande av PVK. Detta stöds av Lavery och Ingram (2006) som menar att sjuksköterskan har en central roll vid prevention och reduktion av vårdrelaterade infektioner. Vidare menar de att en aseptisk teknik är grundläggande för att bland annat minska vårdrelaterade infektioner. Hindley (2004) förtydligar det genom att framhålla användande av preventiva åtgärder däribland god handhygien och noggrann förberedelse av insticksplatsen vid insättande av PVK.
I arbetet som sjuksköterska förvärvas med tiden ny kunskap och Benner (1993) menar att denna kunskap ofta är okänd för sjuksköterskan, men den används hela
tiden i olika situationer. Benner förklarar också att det finns två typer av kunskap; att ”veta att” och att ”veta hur”. Att ”veta att” kan liknas vid teoretisk kunskap men att ”veta hur” kan mer liknas vid den kliniska erfarenhet som byggs upp under arbetet som sjuksköterska. Denna kunskap byggs upp med tiden i det praktiska arbetet och kan liknas vid den kliniska blicken. Därför bör det föreligga en skillnad mellan sjuksköterskor utifrån yrkesverksamma år.
SYFTE
Syftet med observationsstudien var att observera legitimerade sjuksköterskors hygienrutiner vid insättande av PVK.
Frågeställning
Följande tre frågor önskades besvara genom syftet:
Följde sjuksköterskor de hygienrutinerna som finns vid insättande av PVK?
Om sjuksköterskorna brast i hygienrutinerna, vilka hygienrutiner förbisågs?
Spelade antalet yrkesverksamma år in på sjuksköterskornas handlande efter hygienrutinerna?
METOD
Insättande av PVK är en specifik situation som lämpar sig för observation, därför valdes kvantitativ strukturerad observationsstudie som metod för denna studie. Patel och Davidson (2011) beskriver att observationer bland annat kan användas för att samla in information inom områden där beteende studeras. Vid
strukturerade observationer är förutsättningen att problemet är väl preciserat så att det är en specifik situation eller ett beteende som ska ingå (Patel & Davidsson, 2011). I denna del kommer författarna att hänvisas till som observatörer.
Avgränsningar
Avgränsningen skedde på tre olika nivåer, avdelningar, patienter och
sjuksköterskor. Avgränsningar av patienter och avdelningar gjordes med hjälp av Vårdhandboken. När ett insättande av PVK inte följer de ordinarie
tillvägagångssätten finns speciella riktlinjer. Om en PVK sätts i en akutsituation där adekvat huddesinfektion inte kan utföras bör denna bytas snarast (Forslöw, 2011), därför valdes akuta avdelningar bort. Vårdhandboken säger även att
svårstuckna patienter och barn får behålla sin PVK längre än 72 timmar om huden inte ser retad ut. Dock ska förbandet fortfarande bytas samt huden runt
insticksplatsen desinfekteras (Forslöw, 2011). Svårstuckna patienter ansågs vara svåra att identifiera så endast patientgruppen barn valdes bort genom att exkludera alla barnavdelningar.
För att minska risken för missvisande resultat exkluderades först sjuksköterske- studenter då de är under utbildning. De legitimerade sjuksköterskorna återstod, men efter pilotobservationerna skärptes exkluderingskraven ytterligare. Beslutet togs att inte heller sjuksköterskor utanför avdelningen skulle ingå. När en avdelning har svårt att sätta en PVK tillkallas ofta så kallad stickhjälp. Det är främst en anestesisjuksköterska som kommer för att bistå avdelningen och detta ansågs kunna vinkla resultatet på grund av större erfarenhet. Således inkluderades enbart de sjuksköterskorna som arbetade på de valda avdelningarna.
Definitioner
För att tydliggöra vad som menas i studien när vida begrepp som hygienrutiner, desinfektion av patientens hud, insättandet av PVK samt yrkesverksamma år som sjuksköterska används är det nödvändigt att definiera dessa.
Innebörden av hygienrutiner har reducerats och inkluderar användande av
plastförkläde, handdesinfektion samt användande av plasthandskar, med andra ord förutsätter författarna att sjuksköterskorna tillämpar övriga regler.
Sjuksköterskorna tillfrågades därför inte om de bytt kläder eller observeras om smycken bars eller hur deras naglar såg ut. Klara definitioner saknas om hur långa naglar eller vilka smycken som utgör en källa till bakterier, dock menar Boyce och Pittet (2002) att hud under en ring har en ökad bakteriemängd än om ingen ring används. Eftersom det inte hittats någon vetenskaplig evidens som säger att dessa risker kvarstår då plasthandskar används väljs smycken och naglar bort under observationerna.
Angående patientens hud har frågan ”spritas hud/insticksställe?” formulerats öppen då ytans storlek inte kunde säkerställas. För att få en definition på hur lång tid spriten bör torka valdes Morris och Heong Tays (2008) riktlinje, de menar att sjuksköterskan bör avvakta 30 sekunder efter desinfektion av patientens hud. All beröring av insticksplatsen efter desinfektion har inkluderats i frågan
”kontamineras instickställe?”. Insticksplatsen ska således enligt författarna desinficeras på nytt med en ny sudd, på samma sätt bör ny spolningsspruta användas om den kontamineras. Vid momentet då förbandet sätts över PVK har det valts att tolkas som ett arbete där risk för kontakt med blod fortfarande förekommer således ska handskar även då användas.
Insättande av PVK har definierats till momentet då kanylen penetrerar patientens hud och förs in i kärlet samt de hygienrutinerna i anslutning till detta. Genom denna definition väljs momenten som vilken indikationen en PVK sätts på, patientundervisningen samt identitetskontroll bort. Den efterföljande
dokumenteringen som märkning av förband och dokumentation i Melior föll även bort genom detta val. Vid insättandet av PVK lades ingen fokus på hur och om en injektion gavs eller ett dropp kopplats samt hur det yttre förbandet, vid infusion, såg ut. Med denna definition avslutades observationen när sjuksköterskan
konstaterat att PVK fungerade genom att spola den och fixera med sterilt förband.
I syftet förekommer frågan om någon skillnad utifrån erfarenheter föreligger hos sjuksköterskorna. För att göra jämförelserna utifrån hur lång erfarenhet
sjuksköterskorna har behövdes en riktlinje. Utan riktlinjer skulle dessa jämförelser kunna bli felaktiga om enbart jämförelse skett mellan två ålderskategorier samt svårigheter att komma fram till en gräns som gjorde materialet representativt.
Indelningen kunde bland annat ha lett till att sjuksköterskor kategoriserades felaktigt om en gräns hade satts på till exempel två eller fem år. Därför användes Patricia Benner för att definiera sjuksköterskornas erfarenhet. Benner (1993) har identifierat fem nivåer av erfarenhet hos sjuksköterskor från det att sjuksköterskan börjat arbeta. Detta har tolkats som att indelningen börjar från den dagen
sjuksköterskan erhåller sin legitimation. Noviser, avancerad nybörjare och kompetent har definierats som kategorin nyexaminerade, dessa sjuksköterskor hade arbetat från noll till tre år. Sjuksköterskor som arbetat från tre till sex år kategoriserades som skickliga. Resterande sjuksköterskor med erfarenhet från sex år eller längre representerade kategorin expert. Jämförelser mellan kategorierna kommer att ske, för att se om det föreligger någon skillnad utifrån
yrkesverksamma år som sjuksköterska.
Urval
Observationerna gjordes på två kirurgiska avdelningar på ett sjukhus i södra Sverige. I urvalet fanns även ett erbjudande från två medicinska avdelningar. Fördelarna med de kirurgiska avdelningarna var att dessa två låg parallellt med varandra med sammanlänkande sidokorridorer samt att insättande av PVK skedde mer frekvent, vilket avgjorde valet. Avdelningscheferna på de kirurgiska
avdelningarna kontaktades via e-post för att boka ett möte, vid detta presenterades studien muntligt och en ny tid bokades för att överlämna projektplanen som skulle vara tillgängligt för all personal. Det beslutades även att studiens syfte skulle presenteras för personalen under en arbetsplatsträff som hölls vecka tio.
Sjuksköterskorna informerades om att författarna ämnade observera hygienrutiner vid insättande av PVK, författarna presenterade aldrig vilka hygienrutiner som avsågs observeras. Sjuksköterskorna som erbjöds delta i studien arbetade under tiden för observationerna på avdelningarna. Rutinen under perioden för
observationerna var att varje morgon inleddes med att gå runt på båda
avdelningarna för att fråga om någon PVK skulle sättas. Om en PVK skulle sättas följde frågan om denna sjuksköterska varit delaktig vid informationsmötet i vecka tio eller om hon informerats om studien. Därefter tillfrågades sjuksköterskan om observation fick genomföras, muntlig information gavs innan informationsbrev utdelades och skriftligt samtycke inhämtades. Var det så att sjuksköterskan tidigare observerats ställdes endast frågan om observation fick ske. Efter några dagar på avdelningarna kände sjuksköterskorna igen rutinen, vilket gjorde att enbart frågan om något tillfälle för observation fanns.
Exkludering av patienter, utöver de som tidigare gjorts, skedde inte från observatörernas sida. Detta ålades den sjuksköterska som skulle sätta en PVK. Information till sjuksköterskan framhöll att om en situation var känslig att observera enligt sjuksköterskan fick observation nekas, vilket respekterades fullt ut. Detta ansågs väsentligt för studien och fanns med i projektplan och
informationsbrev samt framhölls muntligen till alla deltagande sjuksköterskor. Gränsen drogs att endast tre försök till insättande av PVK från en och samma sjuksköterska observerades, samtliga inkluderades i resultatet oavsett om PVK fungerade eller inte på sista försöket.
Etiska övervägande
Studien fick godkänt vid ett etikseminarium på Malmö Högskola innan avdelningarna kontaktades där skriftligt samtycke inhämtades från båda enhetscheferna. Sjuksköterskorna erhöll muntlig och skriftlig information om studiens syfte och ett skriftligt samtycke inhämtades av samtliga. Direkt innan
själva insättandet av PVK informerades patienterna om studiens syfte och ett muntligt samtycke erhölls. Patienternas och sjuksköterskornas identitet
behandlades konfidentiellt. Det fanns även tankar om att använda Melior för att identifiera de patienter som skulle få PVK. Valet skulle också ha lett till att känslig information behandlats därför valdes Melior bort på etiska grunder. Utöver den information som sjuksköterskorna erhöll fanns en etisk aspekt i åtanke när de observerades. Att de var mer benägna att agera i enlighet med
föreskrifterna som finns vid insättande av PVK då de observerades. Enligt Svedberg (2012) kallas detta Hawthorneeffekten, vilket innebär att personalen arbetar på bättre då de känner sig uppmärksammade. Medvetenheten om denna effekt kan ifrågasätta studiens resultat och kommer att diskuteras vidare i metoddiskussionen.
Observationsmall
Från början fanns två observationsmallar, en upplaga för insättande av PVK och en för byte och omsättning av PVK. Dessa utformades av författarna och bygger på Vårdhandboken tillsammans med vetenskaplig evidens. Genom att frågorna som används i observationsmallen svarar mot syftet gjordes ett försök att höja validiteten (Ejvegård, 2003). Vidare har observationsmallarna frågor som var möjliga att besvara med ett ”JA” eller ”NEJ”. Enligt Polit och Beck (2006) är det vanligt att observatörerna själva skapar sin checklista där de fenomen som ska observeras listas upp på en sida och förekomsten bockas av bredvid.
Observationsmallarna testades aldrig i verksamheten utan på fyra medstudenter till författarna. Dessa fick visualisera sig och berätta hur de gick till väga för att sätta en PVK, efter detta test ändrades enbart ordningen på observationsmallarna.
Första dagen på avdelningarna gjordes fem pilotobservationer tillsammans. Dels för att prova de två observationsmallarna för att se ifall båda observatörerna uppfattade insättandet lika samt få ett visst mått på reliabiliteten (Patel &
Davidson, 2011). Inga pilotobservationer inkluderades i resultatet. Det framkom dessutom att observationsmallarna inte var fullt applicerbar i de situationer som påträffades och att mallarna var svårtolkade samt fick komplettera varandra för att ge en bild av det faktiska insättandet. Patel och Davidson (2011) beskriver att de mallar som används ska vara utformade på så vis att de är lätta att använda vid observationer. Detta ledde till att mallarna reviderades för att lättare kunna användas vid observationerna.
Reviderandet av observationsmallarna resulterade i endast en mall som inkluderar alla scenarion, det vill säga insättande och omsättande av PVK (se bilaga 1). För att detta skulle vara möjligt lades stjärnor in före en del frågor. En stjärna
representerade frågor som skulle besvaras vid omsättningar. Två stjärnor representerade frågor som skulle besvaras då ett ”JA” angivits på föregående fråga. Det tillkom en rad för sjuksköterskans yrkesverksamma år samt frågan ”Fungerar PVK?”. Genom att lägga till denna fråga förtydligades behandlandet av omsättningar av PVK. Var svaret ”NEJ” påbörjades en ny mall vid det påföljande försöket. Ett tredje utfall ”VET EJ” lades till vid samtliga frågor i mallen för att observationernas reliabilitet skulle öka. Enligt Ejvegård (2003) anger reliabilitet tillförlitligheten på mätinstrumentet, då sjuksköterskans hygienrutiner inte kunde observeras valdes därför ”VET EJ”.
Datainsamling
Alla observationer skedde på avdelningarna under vecka 13 till och med 15 mellan klockan 8:00 och 11:00. Vid varje observation medverkade endast en observatör som bar sjukhusklädsel i form av vita byxor, bussarong och en namnskylt med förnamn följt av titeln ”ssk student”. För att säkerställa och
standardisera tiden vid observerandet på frågan ”Avvaktar SSK 30 sek?” användes en klocka. Räkningen påbörjades då insticksplatsen desinficerades sista gången. Det vill säga om huden palperades avbröts tidtagningen och påbörjades då huden desinficerades på nytt. För att ytterligare standardisera observationerna beslutades det under pilotobservationerna att observatören skulle stå vid sängens fotända eller motsatt sida av sjuksköterskan, för att få bäst överblick över det faktiska insättandet. Observationerna utfördes växelvis, daterades samt märktes med observatörens första bokstav i namnet efterföljt av en siffra, vilket representerade ordningsföljden. Syftet med denna märkning var att inte observationerna skulle vara överrepresenterade från en observatör. Dagen då observationerna avslutades tackades de sjuksköterskor som var närvarande och deltagit i studien, de fick även frågan om de hade några kommentarer angående hur det var att bli observerad.
Databearbetning
All data sammanställdes samma dag som observationerna avslutades. Först organiserades alla mallar i kronologisk ordning efter antalet yrkesverksamma år, sedan delades de in i ovan nämnda kategorier. Resultaten för varje kategori sammanställdes för sig på en ny observationsmall som sedan kontrollerades utav båda. Under detta arbete skedde en del korrigeringar av fel på de tidigare
observationerna. Främst rörde det sig av enkla fel där följdfrågorna till de stjärnmärkta frågorna besvarats trots att föregående fråga besvarats ”NEJ”. När alla tre kategorier var sammanställda räknades även det totala värdet ut för samtliga observationer. Ett val gjordes att resultatet skulle presenteras i en tabell med hjälp av datorprogrammet Excell. Där frågorna från mallen används och förekomsten i varje kategori presenteras i form av antal och procent och därefter resultatet för samtliga observationer (se bilaga 2).
RESULTAT
Totalt gjordes 34 observationer på insättande av PVK varav nio var omsättningar, 14 stycken sjuksköterskor deltog. Inledningsvis presenteras data för samtliga observationer och därefter sker jämförelser mellan kategorier utifrån
sjuksköterskornas yrkeserfarenhet. De tre kategorier utifrån yrkeserfarenhet som har skapats är hämtade från Benner (1993), hädanefter kommer sjuksköterskor i kategorin från noll upp till tre år hänvisas till som nyexaminerade, från tre upp till sex år som skickliga samt från sex år som experter. För att förtydliga all data, har valet gjorts att dela upp observationerna i tre teman. Dessa innefattar enbart förekomsten av de fenomen som observerats, det vill säga att endast svaret ”JA” för var fråga framhålls. Första temat har benämnts ”föregående hygienrutiner” som inkluderar användandet av plastförkläde, desinficering av händer och användande av plasthandskar. Därefter följer andra temat ”förberedande av
patientens hud” som innefattar om patientens hud desinficeras, insticksplatsen
”avslutande åtgärder” där frågorna om handskar används då förbandet sätts på och om sprutan för spolning kontamineras ingår.
Tabell 1. Förekomsten av användande vid föregående hygienrutiner
* = vid omsättning av PVK
För samtliga insättningar av PVK under temat ”föregående hygienrutiner” användes plastförkläde i 47,1 % av observationer, en fjärdedel av
sjuksköterskorna spritade sina händer före patientkontakt. Majoriteten av
sjuksköterskorna, 73,5 %, använde handskar, vid omsättning var det enbart 55,6 % som bytte till nya handskar efter det första försöket (se tabell 1). I dessa ”föregående hygienrutiner” visar observationerna att sjuksköterskorna använder handskar i större uträckning än övriga hygienrutiner.
Tabell 2. Förekomst vid förberedande av patientens hud
Totalt (N = 34) Spritas hud/instickställe?
Kontamineras insticksställe? ** Spritas hud igen
** Används ny sudd Avvaktar SSK 30 sek? 100 % 47,1 % 50 % 25 % 44,1 %
** = Vid JA på föregående fråga
I temat ”förberedelse av patientens hud” spritade samtliga sjuksköterskor insticksplatsen och nästan varannan, 47,1 %, kontaminerade insticksplatsen på nytt genom att palpera huden efteråt. Av de sjuksköterskor som kontaminerade insticksplatsen spritade hälften huden på nytt och endast en fjärdedel av dessa använde en ny sudd. 44,1 % väntade 30 sekunder efter det då huden spritats före insättande av PVK (se tabell 2). Alla sjuksköterskor följer hygienrutinerna på punkten att desinficera insticksplatsen medan de hanterar situationen olika vid kontaminering, det vill säga hur de åtgärdar denna handling.
Tabell 3. Förekomst av avslutande åtgärder
Totalt (N = 34) Används handskar vid påsättning
Av förband?
Kontamineras sprutan för spolning? ** Ny spolspruta
64,7 % 8,8 % 33,7 %
** = Vid JA på föregående fråga
Vid de ”avslutande åtgärderna” var användandet av handskar då förbandet sattes 64,7 %. Inte ens vid var tionde observation kontaminerade spolsprutan men av dessa var det endast en tredjedel som tog en ny spruta (se tabell 3). I de avslutande åtgärderna följs hygienrutinerna något bättre än i de två föregående teman genom att färre kontamineringar sker och större andel åtgärdar detta. Det som framträder och är enhetligt för samtliga teman är fortfarande att majoriteten av
sjuksköterskorna inte följer hygienrutinerna.
Totalt (N = 34) Används förkläde
Spritas händer före patientkontakt Används handskar
*Används nya handskar
47,1 % 26,5 % 73,5 % 55,6 %
Jämförelse utifrån yrkeserfarenhet
Här följer en jämförelse utifrån yrkeserfarenhet som följer de teman som förklarats inledningsvis.
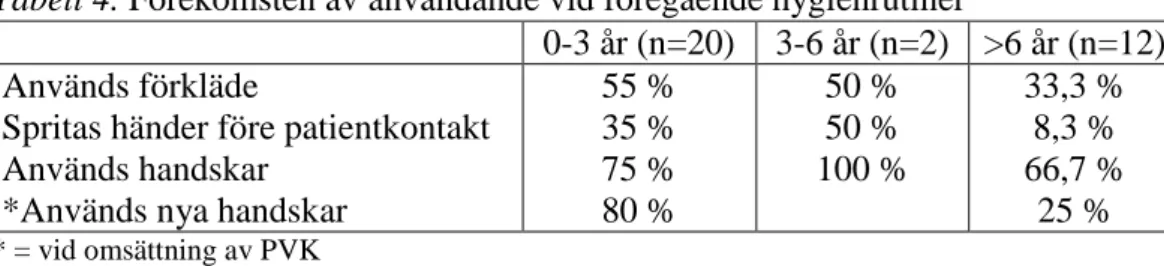
Tabell 4. Förekomsten av användande vid föregående hygienrutiner
* = vid omsättning av PVK
För de ”föregående hygienrutinerna” användes plastförkläde hos mer än hälften bland de nyexaminerade och hälften av de skickliga men bara av en tredjedel hos experterna. 35 % av de nyexaminerade, 50 % av de skickliga och 8,3 % av experterna spritade av sina händer före patientkontakt. När det kom till att använda handskar gjordes detta av tre fjärdedelar hos nyexaminerade, samtliga hos de skickliga och över hälften hos experterna. Vid omsättningar bytte 80 % av de nyexaminerade till nya plasthandskar medan motsvarande 25 % bland
experterna gjorde det samma (se tabell 4). Nyexaminerade byter till nya handskar vid omsättningar i större utsträckning än vad experter gör. För kategorin skickliga observerades inga omsättningar vilket gör att ingen slutsats kan dras på hur de skulle ha hanterat situationen. Det visas också tydligt att experter främst brister på punkten att sprita sina händer före patientkontakt och att byta till nya handskar vid omsättning av PVK.
Tabell 5. Förekomst vid förberedande av patientens hud
0-3 år (n=20) 3-6 år (n=2) >6 år (n=12) Spritas hud/instickställe?
Kontamineras insticksställe? ** Spritas hud igen
** Används ny sudd Avvaktar SSK 30 sek? 100 % 60 % 58,3 % 14,3 % 45 % 100 % 100 % 100 % 33,3 % 25 % 100 % 33,3 %
** = Vid JA på föregående fråga
Samtliga sjuksköterskor i alla kategorierna spritade insticksplatsen före insättning av PVK. 60 % av de nyexaminerade kontaminerade insticksplatsen på nytt varav över hälften av dessa spritade huden igen, 14,3 % använde en ny sudd. Hos experterna kontaminerade var tredje insticksplatsen och endast en fjärdedel spritade insticksplatsen på nytt, i kontrast till de nyexaminerade använde samtliga experter en ny sudd. När det gäller att avvakta 30 sekunder efter desinficering av insticksplatsen gjordes det av 45 % hos de nyexaminerade, 100 % hos de skickliga och 33,3 % hos experterna (se tabell 5). Trots att alla sjuksköterskor spritar av patientens hud syns det att experterna är mindre benägna att palpera huden igen än vad de nyexaminerade var, medan ingen utav de skickliga gjorde det. Trots detta verkar de nyexaminerade vara mer medvetna om att de ska sprita av huden på nytt efter kontamination, ändå är experterna duktigare på att använda en ny sudd.
0-3 år (n=20) 3-6 år (n=2) >6 år (n=12) Används förkläde
Spritas händer före patientkontakt Används handskar
*Används nya handskar
55 % 35 % 75 % 80 % 50 % 50 % 100 % 33,3 % 8,3 % 66,7 % 25 %
Tabell 6. Förekomst av avslutande åtgärder
** = Vid JA på föregående fråga
För de ”avslutande åtgärder” är det 75 % av de nyexaminerade, 100 % av de skickliga och 41,7 % hos expert sjuksköterskorna som använder handskar då förbandet sätts på. 10 % av de nyexaminerade kontaminerar och hälften av dessa byter då till en ny. Av experterna kontamineras sprutan för spolning i 8,3 % av fallen men ingen av dessa tar en ny (se tabell 6). Än en gång är det endast skickliga som följer hygienrutinerna och en skillnad ses där de nyexaminerade tenderar att använda handskar oftare vi det moment då förbandet sätts på än vad experter gör.
DISKUSSION
I diskussionen har författarna valt att först behandla vald metod för studien och därefter det resultat som presenterats, genom diskussionen kommer omvårdnaden fortsatt vara i fokus.
Metoddiskussion
I denna del kommer resonemang kring hur vald metod fungerat, dess fördelar samt nackdelar. En del problem har uppstått under arbetet med studien och genom att förklara dessa och resonera kring vad som kunde ha gjorts annorlunda kommer ett kritiskt granskande resonemang att föras.
Urval
Författarna exkluderade inga patienter på avdelningarna då detta ansvar ålades den sjuksköterskan som skulle sätta PVK. Beslutet att inte författarna exkluderade några patienter genererade nackdelar och fördelar. Fördelen med denna
ansvarsfördelning var att sjuksköterskan kände patienten i högre grad än författarna och därför kunde ta ett bättre beslut utifrån omvårdnadsaspekten. I efterhand kan det konstateras att beslut om exkludering inte borde lagts på sjuksköterskan utan på författarna, eftersom inga patienter exkluderades. Då genom att styra och tydliggöra urvalskriterierna skulle exkludering av patienterna ha förenklats och samtidigt hade urvalskriterierna varit enhetliga för samtliga observationer. Vidare exkluderades sjuksköterskor med specialistutbildning men sjuksköterskorna på avdelningarna tillfrågades aldrig om detta eller hur länge de arbetat på avdelningarna, utan enbart om antalet yrkesverksamma år. De
sjuksköterskor som observerats skulle därför kunna ha en specialistutbildning och borde därför ha exkluderats. Hypotetiskt skulle det också kunna finnas en
sjuksköterska som arbetat i 15 år men börjat arbeta på avdelningen nyligen. Automatiskt hade denna sjuksköterska då kategoriserats som expert, medan hon egentligen är novis enligt Benner (1993). Vad detta har för betydelse för
insättande av PVK och resultatet går endast att spekulera i, men det är viktigt att ha i åtanke.
0-3 år (n=20) 3-6 år (n=2) >6 år (n=12) Används handskar vid påsättning
av förband?
Kontamineras sprutan för spolning? ** Ny spolspruta 75 % 10 % 50 % 100 % 41,7 % 8,3 %
Totalt gjordes 34 observationer, nyexaminerade genomförde 20 insättningar och detta var fler än de två andra kategorierna tillsammans. I detta avseende kan det ha uppstått en felkälla i urvalet enligt Polit och Beck (2006) som menar att när människor inte slumpmässigt väljs till kategorier så finns risken att kategorierna som jämförs inte är likvärdiga. Genom att en kategori är överrepresenterad kan detta ha gett de felvärden som Polit och Beck (2006) beskriver och detta göra att jämförelserna mellan kategorierna inte är likvärdiga. På samma sätt kan det bli underrepresenterat, exempelvis fanns endast två observationer för kategorin skicklig. Kanske skulle urvalskriterierna för sjuksköterskor varit tydligare så att de tre kategorierna skulle varit lika stora eller så är den fördelning som
uppkommit representativ för avdelningarna.
Etiska övervägande
Det fanns ingen handlingsplan för hur och när observatören skulle ingripa eller avbryta en observation om patienten utsattes för fara i relation till insättandet av PVK. Detta borde författarna ha tänkt på före starten av observationerna, det skedde en del annat intressant under observationerna som också saknade handlingsplan. Däribland intog sjuksköterskan vid en del observationer en undervisande roll inför observatören som även kunde ha varit avsedd för
patienten. Om det var avsett för observatören talar detta för en medvetenhet kring att bli observerad och en så kallad Hawthorneeffekt kan ha uppstått (Svedberg, 2012), detta innebär att sjuksköterskan inte agerar som normalt. En viss reduktion av Hawthorneeffekten hade kunnat ske om sjuksköterskorna inte informerats om vad som observerades på rummet, detta hade dock kunnat komplicera
observationstillfället. Risken för Hawthorneeffekten fanns hela tiden i författarnas tankar, att använda en annan metod var dock inte lämplig med tanke på syftet för studien. Polit och Beck (2006) beskriver att observationer är den bästa metod för att försöka beskriva ett beteende eller handlande så sanningsenligt som möjligt. Med tanke på att Hawthorneeffekten uppmärksammats har försök att synas så lite på avdelningen som möjligt gjorts.
Under dagarna på avdelningarna ledde författarnas klädsel till att patienter misstog dessa för vårdpersonal. Lösningen på detta blev ett enskilt rum där tiden mellan observationerna tillbringades, sjuksköterskan fick därför hämta en utav observatörerna då hon hade ett insättande av PVK planerat. Eftersom målet för en observatör är att observera ett beteende som är så likt det normala som möjligt (Polit och Beck, 2006) fanns ett etiskt dilemma med att inte försöka synas på avdelningen. Detta resulterade i att sjuksköterskorna vid en del tillfälle inte
hämtade en observatör vid insättande av PVK. Detta skulle kunna ha sin bakgrund i att sjuksköterskan inte önskade att bli observerad, men det kan även vara så att observatörerna lyckades med att vara så pass diskreta att de glömdes bort. Oavsett vilket önskade författarna att observera så många insättande av PVK som möjligt. För att utvärdera om detta hade något med observatörens agerande att göra valde författarna att få kommentarer från sjuksköterskorna om observationstillfället. Generellt fanns inga negativa kommentarer, sjuksköterskorna menade att den observatör som deltagit inte varit i vägen eller stört insättandet av PVK.
Författarna ser en styrka i detta vilket betyder att av någon annan anledning som är okänd hämtade inte sjuksköterskorna en observatör.
Observationsmall
Styrkan med den nya mall som skapades efter revideringen var att den var lättare att tolka och använda sig av, detta menar Patel och Davidsson (2011) är viktigt för en observationsmalls utförande. Om inte observationsmallen är enkel att använda skulle det kunna leda till att observatörerna inte tolkar mallen på samma sätt. Att pilotobservationer utfördes och att dessa gjordes tillsammans med hög
standardisering anses vara en styrka för studien. En annan styrka är att samtliga observationer har numrerats och att båda observatörer i slutänden gjorde lika många observationer, genom att göra varannan observation under hela
insamlandet har det kunnat undvikas att en observatör varit överrepresenterad.
Enligt Polit och Beck (2006) ska observationsfrågorna vara så väl definierade att inget tolkningsutrymme finns. Ett problem med observationsmallen är att en del definitioner inte varit helt klara före observationerna. Genom att ha diskuterat observationsmallen mer ingående kunde detta tolkningsutrymme ha minskats. En annan aspekt är att ytterligare en fråga kring vilken typ av administration som genomförts genom PVK kunde ha lagts till. Följt av en fråga om aseptiken bibehölls. För hypotetiskt skulle det kunna vara så att insättandet av PVK följer alla hygienföreskrifter men att exempelvis droppslangen hela tiden varit
kontaminerad. Då skulle detta ha kunnat ge patienten en vårdrelaterad infektion å andra sidan hade detta inte setts i resultatet. På samma sätt borde mallen ha utökats och även inkluderat hur sjuksköterskan såg ut. Författarna antog att alla följde de hygienföreskrifter som finns men det är inte säkert på grund av att frågorna om kläder, hår, smycken och naglar inte fanns med i observationsmallen. Polit och Beck (2006) menar att forskarnas ansvar i en studie är att minska antalet felkällor, då dessa kan försvaga uppdraget att fånga sanningen i en situation. I denna studie kan detta ha skett genom att författarna valt bort att ta med dessa faktorer i observationsmallen.
Datainsamling
En styrka i observationerna beror på hög enhetlighet i rollen som observatör samt att båda observatörer genomförde lika många observationer. Trots detta har problem uppstått vid observationerna varpå patienten själv eller sjuksköterskan bad om hjälp. På samma sätt kunde andra patienter påkalla observatörens uppmärksamhet vilket tog fokus från observationen. Detta problem skulle
eventuellt undvikits om författarna tagit beslutet att inte tala med patienterna efter presentation av studien eller standardiserat detta på annat sätt.
Då alla observationer skedde mellan 8:00 och 11:00 tillfrågades
avdelningscheferna om hur många sjuksköterskor som arbetade under varje morgonpass. Vart pass är det minst tre men oftast fyra sjuksköterskor per avdelning. Men eftersom många sjuksköterskor arbetar blandat morgon- och kvällspass under en vecka är det svårt att avgöra om tillräckligt många
sjuksköterskor har kunna observerats. Därför borde insamlandet även ha skett under någon kväll för att ha fått en bättre bredd bland sjuksköterskornas yrkeserfarenhet.
Databearbetning
Databearbetningen genomfördes tillsammans samt kontrollerades gemensamt vid ett tillfälle vilket ses som en styrka för resultatet. Enkla fel gjordes i observations- mallarna under insamlandet, detta kan ha berott på att mallens tydlighet inte varit komplett. Att dessutom korrigera dessa i efterhand trots att felen lokaliserats kan
ha varit ett misstag. Kan det vara så att det finns fler fel som inte
uppmärksammats? Kanske borde mer tid ha lagts på att göra pilotobservationer efter att den nya mallen konstruerats. Dessa faktorer går inte att bortse ifrån, men viktigt är att det finns en medvetenhet kring dem.
Resultatdiskussion
Under denna rubrik kommer de resultat som är mest framträdande att diskuteras och följa de tre teman som konstruerats. Först diskuteras ”förekomsten av
föregående hygienrutiner”, därefter förekomst vid ”förberedande av patientens hud” och avslutningsvis förekomst av ”avslutande åtgärder”. För alla teman
kommer resultat för samtliga observationer och jämförelser att diskuteras.
Föregående hygienrutiner
I detta tema brister majoriteten av sjuksköterskorna på frågan ”spritas händer före
patientkontakt?”. Experterna genomförde handdesinfektion i mindre utsträckning
än de nyexaminerade och skickliga. För kategorin skickliga genomförde hälften handdesinfektion och detta gör de till mest följsamma. Både nyexaminerade och skickliga genomförde handdesinfektion oftare än genomsnittet för samtliga tre kategorier. Vad är det som kan gör att användandet av handskar är högre än genomförandet av handdesinfektion?
En anledning till den låga andel sjuksköterskor som genomförde handdesinfektion kan vara tillgängligheten. På avdelningarna fanns flaskorna med handdesinfektion i korridoren utanför patientrummen. När det skulle observeras om sjuksköterskan genomförde handhygien kunde det vara så att observatören redan var placerad i rummet och inte kunde se detta, att handdesinfektion skett före observatören hämtades eller att det aldrig genomfördes. Är tillgängligheten av handdesinfektion på avdelningarna en anledning till det låga antalet genomförda
handdesinfektioner? Enligt sjukhusets säkerhetsavdelning (2011) finns endast riktlinjer som säger att tillstånd krävs för hantering av mer än 100 liter brandfarlig vätska per klinik eller fastighet. Ingen definition av klinik eller fastighet anges, därför är det svårt att avgöra storleken som avses för fastighet eller klinik. Hypotetiskt skulle det kunna gälla för hela fastigheten och då får varje avdelning inte ha så många flaskor eller för varje avdelning. Tillgängligheten kan vara en faktor för den låga andel sjuksköterskor som genomförde handdesinfektion eftersom flaskan med handdesinfektion var placerad utanför patientrummet. Det kan vara så att sjuksköterskan upplevde att tiden saknas för att lämna rummet och genomföra handdesinfektion på nytt jämfört med om handdesinfektion funnits på rummet.
En annan anledning till den låga andel som genomförde handdesinfektion kan vara ett överanvändande av plasthandskar. Sjuksköterskorna i de olika
kategorierna var överlag duktiga på att använda plasthandskar, den enda kategori som stack ut var de skickliga där samtliga använde plasthandskar. Girou m.fl. (2004) har identifierat en risk med överanvändande av plasthandskar och menar att detta kan användas som substitut för handdesinfektion. Med andra ord kan detta vara fallet på avdelningen och förklara sjuksköterskornas beteende. Dessa beteenden kan också förklaras som rådande kulturer på arbetsplatsen enligt Svedberg (2012). Vidare menar Svedberg att varje organisations normer och regler vävs samman med informella och formella regler. Exempel på formella regler kan vara Vårdhandbokens riktlinjer eller de personalmeddelanden (PM) som finns på sjukhuset, de informella reglerna kan dock konstrueras av de som
arbetar på avdelningen. Det betyder att personalen själva eller genom en informell ledare kan bygga upp egna regler till exempel att handskar är ett tillräckligt skydd eller att regler inte ska störa arbetet hos patienten. Trots att reglerna inte existerar på arbetsplatsen eller om de regler som finns inte godkänns av personalen.
Förberedande av patientens hud
Ett problem under observationerna har varit det moment då patientens hud förbereds, det vill säga hur insticksplatsen ska desinficeras. I detta tema var fynden som gjorts att samtliga sjuksköterskor spritade patientens hud och att det därefter kan ses skillnader utifrån antalet yrkesverksamma år. De nyexaminerade sjuksköterskorna kontaminerade och spritade patientens hud på nytt i större utsträckning än experterna. Här kan ses en skillnad i utförande som kan relateras till den trygghet som kommer genom fler yrkesverksamma år. Intressant är då att det endast är kategorin skickliga som följer hygienrutinerna fullt ut och varken kontaminerar eller behöver sprita patientens hud på nytt. Kan det vara så att det endast är antalet yrkesverksamma år som har betydelse här eller finns det andra faktorer som kan inkluderas i detta som till exempel var sjuksköterskan har arbetat eller studerat?
På frågan om sjuksköterskan avvaktar 30 sekunder innan insättande av PVK är det återigen endast de skickliga som följer denna riktlinje och att fler nyexaminerade väntar tiden ut än vad experterna gör. Denna fråga har varit problematisk då nya riktlinjen från Vårdhandboken anger att huden före insättande av PVK ska gnidas med klorhexidin under 30 sekunder och därefter lufttorka (Forslöw, 2011). Då ingen referens fanns för denna riktlinje kontaktades Vårdhandboken via e-post. Svaret som erhölls av Lena Nilsson, hygiensjuksköterska och medlem i
Vårdhandbokens förvaltningsgrupp, efter kontakt var:
”Tanken är att huden ska gnidas under 30 sek. Medlet får bäst effekt när det bearbetas in i huden. Jämför med t.ex. handdesinfektion – medlet ska
gnidas/bearbetas på huden tills huden är torr. Metoden är inte ny men tidigare har det mer generellt skrivits ”låt lufttorka” och det har inte varit tydligt att medlet faktiskt ska gnidas in”.
Då denna riktlinjen saknar referens och Vårdhandboken ska vara den nationella riktlinje fanns en tanke på hur de lokala riktlinjerna för tre stora
universitetssjukhus såg ut. Vid kontakt med en utav enhetscheferna på avdelningarna gavs informationen att Vårdhandboken gäller som riktlinje för insättande av PVK på valt sjukhus. Sahlgrenska universitetssjukhuset har ett PM där det står att sjuksköterskan ska gnugga huden med klorhexidin under minst fem sekunder och därefter lufttorka (Qvarfordt, 2011). Karolinska
universitetssjukhuset har en egen handbok och i delen som behandlar insättande av PVK är deras riktlinje att huden desinficeras med klorhexidin och därefter ska sjuksköterskan invänta verkningstiden från 30 sekunder till två minuter (Ahlqvist, 2011). Sammanfattningsvis följer SUS Malmö Vårdhandboken, medan
Sahlgrenska universitetssjukhuset har vidareutvecklat dessa riktlinjer och Karolinska universitetssjukhuset helt bortsett från riktlinjerna. Hur ser det då ut för de studenter som lär sig sätta PVK? Vilka riktlinjer följer de och vilka riktlinjer kommer de att ta med sig ut i den kliniska verkligheten?
Ett besök gjordes på kliniskt träningscentrum (KTC) på Malmö högskola där studenter från termin ett hade ett lärotillfälle för insättande av PVK. Det framkom
att studenterna endast använder Vårdhandboken som kurslitteratur, trots detta avviker de på hur huden ska desinficeras. De fick istället lära sig att en sudd rikligt med klorhexidin ska föras en gång över insticksplatsen och därefter ska huden lufttorka. Det kan således konstateras att de tre stora sjukhusen samt
sjuksköterskeutbildningen vid Malmö Högskola väljer att tolka denna nya riktlinje från Vårdhandboken på olika sätt. Detta kan därför vara en av anledningarna till att sjuksköterskornas följsamhet varierar.
Har dessa aspekter som presenterats någon betydelse för det resultat som inhämtades under observationerna? Att avvakta 30 sekunder är inte vedertaget enligt Vårdhandboken (Forslöw, 2011), men författarna valde att använda denna riktlinje då bland annat O´Grady m.fl. (2011) anger att klorhexidin ska torka enligt de anvisningar tillverkaren anger. Det klorhexidin som användes på det valda sjukhuset tillverkas av Fresenius kabi AB (2011) som menar att klorhexidin har en snabb avdödande effekt på bakterier på huden och att effekten ökar med ökad inverkningstid. Tillverkarna menar att det är bättre om det sker en så lång inverkningstid som möjligt, normalt får det verka tills alkoholen har torkat och att det tar minst 30 sekunder. Dessutom menar Fresenius kabi AB att klorhexidin redan vid första applikationen ger en praktiskt taget fullständig reduktion av bakterier. Avslutningsvis kan det konstateras att varken tillverkarna eller O´Grady m.fl. (2011) stödjer Vårdhandbokens riktlinje om att huden ska gnidas med klorhexidin under 30 sekunder.
En brist i evidensen kring Vårdhandbokens nya riktlinje av hur huden före insättande av PVK ska desinficeras, har visats genom en grundläggande undersökning. Detta visas genom att tre stora universitetssjukhus samt en sjuksköterskeutbildning väljer olika tolkningar av riktlinjen. Slutsatsen som kan dras är att denna riktlinje från Vårdhandboken inte är vedertagen varken i den kliniska verksamheten eller på sjuksköterskeutbildningen. Detta ger författarna en styrka i sitt val av definition på hur huden bör desinficeras före insättande av PVK.
Avslutande åtgärder
Under detta avslutande tema kommer frågan om kontaminering av
spolningssprutan att hanteras och om sjuksköterskorna vid kontaminering valde att hämta en ny spolningsspruta. Sjuksköterskorna kontaminerade inte
spolningssprutan i någon större utsträckning, vilket är positivt och tyder på en medvetenhet om konsekvenser för patienten om detta sker. Av de nyexaminerade kontaminerade en tiondel spolningssprutan, vilket var fler än de skickliga, där ingen kontaminerade spolningssprutan, och experterna. Smith m.fl. (2012) menar att det finns bakterier över allt kring patienten, i sängen, på bordet och så vidare. Dessa platser vidrör sjuksköterskan ofta och kontaminerar då sina händer på nytt om hon tidigare genomfört handdesinfektion. Ett antagande från författarna är då att detta kan liknas vid att kontaminera spolningssprutan om den hamnar på golvet, nuddar patientens säng eller liknande. Adams m.fl. (2006) menar dessutom att ett sätt för bakterier att ta sig in i slutna system är genom spetsen på sprutor. Att sjuksköterskorna inte kontaminerat spolningssprutan i någon större
SLUTREFLEKTION
Efter denna observationsstudie kan det konstateras att sjuksköterskorna inte följer hygienrutinerna vid insättande av PVK och att de då främst brister i att inte sprita sina händer och att de inte avvaktar 30 sekunder efter desinfektion av
instickstället. Samtidigt har inte yrkesverksamma år någon stor betydelse för dessa faktorer enligt studien. Det framkommer trots detta att kategorin skickliga har presterat något bättre än de andra två kategorierna. Vad gäller uppföljning av observationerna har inte detta varit möjligt och därför vore det intressant att se hur utfallet hade blivit om PVK där hygienrutinerna brustit hade följts upp för att se om patienten drabbades av några komplikationer som skulle kunna relateras till hygienrutinerna vid insättandet av PVK. Dessvärre har inte tid funnits för uppföljning i denna studie, därför kan det inte göras några slutsatser huruvida patienterna drabbats av komplikationer relaterade till bristen på hygienrutiner eller inte. Den enda klara slutsats som går att dra är att det föreligger en risk för
komplikationer om hygienrutiner inte efterföljs, därför är det viktigt att
sjuksköterskor preventivt arbetar för att förhindra att denna risk uppstår. Precis som beskrivningen av Florence Nightingale i början av studien är det bättre med prevention än behandling.
Detta leder in på förslag till vidare forskning inom området. En studie där hygienrutiner observeras och därefter observeras de PVK där hygienrutinerna brustit om patienten drabbas av komplikationer. Om denna studie görs så kan förekomsten av komplikationer relaterade till hygienrutiner klargöras.
REFERENSER
Adams, D m.fl. (2006) Infection risk associated with a closed luer access device.
Journal of hospital infection, 62, 353-357.
Ahlqvist, M (2011) Handboken för kliniska riktlinjer – handhavande av PVK hos
vuxna individer. (Version, nr 4) Karolinska universitetssjukhuset
Benner, P (1993) Från novis till expert – mästerskap och talang i
omvårdnadsarbetet. Lund: Studentlitteratur AB
Boyce, J M och Pittet, D (2002) Guidline for hand hygiene in health-care settings.
Am j infect control, 30, 1-46.
Ejvegård, R (2003) Vetenskaplig metod. Lund: Studentlitteratur AB
Forslöw, M (2011) Perifer venkateter >www.vardhandboken.se< 2012-03-29
Fresenius kabi AB (2011) Klorhexidin desinfektionsmedel – egenskaper och användning. (ATC-kod D08AC02). Uppsala: Wikströms
Girou, E m.fl. (2004) Misuse of gloves: the foundation for poor compliance with hand hygiene and potential for microbial transmission?. Journal of hospital
infection, 57, 162-169.
Gustafsson och Persson (1997) Synen på kunskap. I: Hamrin, E (Red) Florence
Nightingale – en granskning i nutida perspektiv (Första upplagan). Stockholm:
AB Grafiska gruppen, s 37 – 45.
Hasselberg m.fl. (2010) The handling of peripheral venous catheters – from non-compliance to evidence-based needs. Journal of clinical nursing, 19,
3358-3363.
Hindley, G (2004) Infection control in peripheral cannulae. Nursing standard, 18 (27), 37-40.
Hälso- och sjukvårdslagen 1982:763
Lavery, I och Ingram, P (2006) Prevention of infection in peripheral intravenous devices. Nursing standard, 20 (49), 49-56
Morris, W & Heong Tay, M (2008) Strategies for preventing peripheral intravenous cannula infection. British journal of nursing, 17 (19)
O´Grady, N P m.fl. (2011) Guidelines for the prevention of intravascular catheter-related infections. Am j infect control, 39 (4), 1-34
Patel, R & Davidson, B (2011) Forskningsmetodikens grunder. Att planera,
genomföra och rapportera en undersökning. Fjärde upplagan, Lund:
Patientsäkerhetslagen 2010:659
Polit, D & Beck, T (2006) Essentials of nursing research. Appraising evidence for
nursing practice. 7th edition, Philadelphia: Lippincott Williams &Wilkins
Qvarfordt, I (2011) PM vårdhygien – infektionsförebyggande rutiner för perifer
venkateter (PVK). Sahlgrenska universitetssjukhuset
Ransjö, U (2011) Basala hygienrutiner och personalhygien >www.vardhandboken.se< 2012-03-29
SBU (2005) Regelbundet byte av perifer venkateter (PVK) för att förebygga tromboflebit. Sbu alert- rapport 2005-05
Scales, K (2009) Correct use of chlorhexidine in intravenous practice, Nursing standard. 24 (8), 41-46.
Smith, S J m.fl (2012) Where do hands go? An audit of sequential hand-touch events on a hospital ward. Journal of hospital infection, 1-6.
Socialstyrelsen (2005) Kompetensbeskrivning för legitimerad sjuksköterska.
2005-105-1.
Socialstyrelsen (2006) Att förebygga vårdrelaterade infektioner – Ett
kunskapsunderlag. Lindesberg: Bergslagens grafiska
Socialstyrelsens författningssamling 2007:19
Svedberg, L (2012) Gruppsykologi. Om grupper, organisationer och ledarskap. Femte upplagan, Lund: Studentlitteratur AB
Svensk sjuksköterskeförening (2005) ICN:s etiska kod för sjuksköterskor. Danagårds grafiska
Sveriges kommuner och landsting (2011) Kostnadsuppgifter mm per DRG totalt
för databasen 2010 >https://stat2.skl.se/kpp/FR10/rap_vikt_tot_2010.htm<
2012-05-10
Säkerhetsavdelningen (2011) Systematiskt brandskydds- och säkerhetsarbete. (Utgåva, nr 2) Skånes universitetssjukhus
Söderhamn, O (1997) Florence Nightingale – en historik. I: Hamrin, E (Red)
Florence Nightingale – en granskning i nutida perspektiv (Första upplagan).
Stockholm: AB Grafiska gruppen, s 15 - 26.
Trim, C J (2005) Peripheral intravenous catheters: considerations in theory and practice. British journal of nursing, 14 (12) 654-658.
BILAGOR
Bilaga 1: Observationsmall
Bilaga 1
OBSERVATIONSMALL
Används förkläde? JA NEJ VET EJ
□ □ □
Spritas händerna före patientkontakt? JA NEJ VET EJ
□ □ □
Används handskar? JA NEJ VET EJ
□ □ □
* Används nya handskar? JA NEJ VET EJ
□ □ □
Spritas hud/insticksställe? JA NEJ VET EJ
□ □ □
Kontamineras instickställe? JA NEJ VET EJ
□ □ □
** Spritas hud igen? JA NEJ VET EJ
□ □ □
** Används ny sudd? JA NEJ VET EJ
□ □ □
Avvaktar SSK 30 sek? JA NEJ VET EJ
□ □ □
Används handskar vid påsättning JA NEJ VET EJ av förband? □ □ □
Kontamineras sprutan för spolning? JA NEJ VET EJ
□ □ □
** Ny spolningsspruta? JA NEJ VET EJ
□ □ □
Fungerar PVK? JA NEJ VET EJ
□ □ □
Antal yrkesverksamma år:______________
* = Vid omsättning av PVK
Bilaga 2
Observationsmall med samtliga resultat
0 - 3 år n = 20 3 - 6 år n = 2 > 6 år n = 12 Totalt N = 34
n (%) n (%) n (%) N (%)
JA NEJ JA NEJ JA NEJ VET EJ JA NEJ VET EJ
Används förkläde? 11 (55) 9 (45) 1 (50) 1 (50) 4 (33,3) 8 (66,7) 16 (47,1) 18 (52,9) Spritas händer före patientkontakt? 7 (35) 13 (65) 1 (50) 1 (50) 1 (8,3) 8 (66,7) 3 (25) 9 (26,5) 22 (64,7) 3 (8,8)
Används handskar? 15 (75) 2 (100) 8 (66,7) 1 (8,3) 25 (73,5) 1 (2,9)
* Används nya handskar? 4 (80) 1 (20) 1 (25) 2 (50) 5 (55,6) 3 (33,3)
Spritas hud/insticksställe? 20 (100) 2 (100) 12 (100) 34 (100)
Kontamineras insticksställe? 12 (60) 8 (40) 2 (100) 4 (33,3) 7 (58,3) 1 (8,3) 16 (47,1) 17 (50) 1 (2,9)
** Spritas hud igen? 7 (58,3) 5 (41,7) 1 (25) 3 (75) 8 (50) 8 (50)
** Används ny sudd? 1 (14,3) 6 (85,7) 1 (100) 2 (25) 6 (75)
Avvaktar SSK 30 sek? 9 (45) 11 (55) 2 (100) 4 (33,3) 8 (66,7) 15 (44,1) 19 (55,9) Används handskar vid påsättning av förband? 15 (75) 2 (10) 2 (100) 5 (41,7) 4 (33,3) 22 (64,7) 6 (17,6) Kontamineras sprutan för spolning? 2 (10) 17 (85) 2 (100) 1 (8,3) 6 (50) 3 (8,8) 25 (73,5)
** Ny spolspruta? 1 (50) 1 (50) 1 (100) 1 (33,3) 2 (66,7)
Fungerar PVK? 15 (75) 5 (25) 2 (100) 8 (66,7) 4 (33,3) 25 (73,5) 9 (26,5)
* = Vid omsättning av PVK ** = Vid JA på föregående fråga