EXAMENSARBETE -MAGISTERNIVÅ
VÅRDVETENSKAP
VID AKADEMIN FÖR VÅRD, ARBETSLIV OCH VÄLFÄRD
2020:78
Gör ambulanssjuksköterskan det den ska?
En granskning av följsamhet till behandlingsriktlinjer vid vård av patienter
med bröstsmärta
Lina Blom
Otto Serholt Gripestam
Uppsatsens titel: Gör ambulanssjuksköterskan det den ska?
En granskning av följsamhet till behandlingsriktlinjer vid vård av patienter med bröstsmärta
Författare: Lina Blom
Otto Serholt Gripestam Huvudområde: Vårdvetenskap
Nivå och poäng: Magisternivå, 15 högskolepoäng Utbildning: Ambulanssjuksköterskeutbildning Handledare: Kristoffer Wibring
Examinator: Johan Herlitz
Sammanfattning
Bröstsmärta är en av de vanligaste orsakerna till varför patienter kontaktar ambulans och orsakerna kan vara många. I Sverige används vanligen trigaeringsverktyget Rapid Emergency Triage and Treatment System (RETTS) där Emergency Signs and
Symptoms (ESS)-kod 5 står för bröstsmärta. För att underlätta för
ambulanssjuksköterskan att ta korrekt beslut, gällande undersökning och behandling i stressade situationer, finns behandlingsriktlinjer framtagna som specificerar hur patienter skall omhändertas.
Följsamhet till behandlingsriktlinjer har tidigare observerats vara bristfälliga och denna studie ämnar granska följsamheten till behandlingsriktlinjer vid bröstsmärta. Studien är en kvantitativ retrospektiv kohortstudie med konsekutivt urval som använt sig av data från BRIAN-studien. Ambulansuppdrag från år 2018 med bröstsmärta som sökorsak har granskats. Inklusionskriterierna var patienter som triagerats enligt ESS 5, var 18 år och äldre samt uppgivet kön.
Resultatet visade sig med en varierande följsamhet till behandlingsriktlinjerna för bröstsmärta. Följsamhet till insamlandet av vitalparametrar var hög medan följsamheten till farmakologisk behandling enligt behandlingsriktlinjerna var låg. En viss skillnad kunde observeras där följsamhet till farmakologiska behandlingsriktlinjer var högre hos de som fick en slutgiltig diagnos hjärtinfarkt och om patienterna var män.
Även om följsamheten till behandlingsriktlinjerna variera för olika undersökningar och behandlingar så är orsaken till denna variation ej helt klarlagd. En viktig faktor skulle kunna vara att ambulanspersonalen var medveten om att det pågick en studie, vilket kan ha höjt följsamheten till uppmätta vitalparametrar och EKG tagning. Personliga
tolkningar kan också ha påverkat vilka läkemedel som administrerats under olika tillfällen.
INNEHÅLLSFÖRTECKNING
INLEDNING _________________________________________________________ 1 BAKGRUND _________________________________________________________ 1
Bröstsmärta ______________________________________________________________ 1 Triagering ________________________________________________________________ 1 Orsaker till bröstsmärta ____________________________________________________ 2 Behandlingsriktlinjer som verktyg ____________________________________________ 3 Specifika behandlingsriktlinjer vid bröstsmärta ________________________________ 3 Följsamhet till behandlingsriktlinjer __________________________________________ 4
PROBLEMFORMULERING ____________________________________________ 5 SYFTE ______________________________________________________________ 5 Specifika frågeställningar: __________________________________________________ 5 METOD _____________________________________________________________ 6 Studiedesign ______________________________________________________________ 6 Datainsamling _____________________________________________________________ 6 Dataanalys _______________________________________________________________ 7 Etik _____________________________________________________________________ 7 RESULTAT __________________________________________________________ 8 DISKUSSION _______________________________________________________ 13 Metoddiskussion __________________________________________________________ 13 Resultatdiskussion ________________________________________________________ 14 SLUTSATSER _______________________________________________________ 17 REFERENSER ______________________________________________________ 18 Bilaga 1 ______________________________________________________________________ 21 Bilaga 2 ______________________________________________________________________ 22 Bilaga 3 ______________________________________________________________________ 23 Bilaga 4 ______________________________________________________________________ 27 Bilaga 5 ______________________________________________________________________ 28
INLEDNING
Ambulans som transportmedel för skadade och sjuka människor har funnits som koncept sedan början av 1900-talet där deras initiala funktion kretsade kring att transportera patienter från skadeplats till sjukvårdsinrättning. “Vårda med gaspedalen” är ett uttryck som väl beskriver vad verksamheten då handlade om. På 1970-talet började undersköterskor bemanna ambulanser för att möjliggöra vård under transport (Gårdelöv 2016, ss. 40-43). Sedan 2005 anger socialstyrelsens föreskrifter om ambulanssjukvård att en ambulans ska bemannas med vårdpersonal som kan administrera läkemedel (SOSFS 2009:10). Därför krävs numera att minst en legitimerad sjuksköterska tjänstgör i varje ambulans. I takt med sjuksköterskans intåg inom ambulanssjukvården har verksamheten utvecklats ytterligare och med allt större fokus på bedömningar och behandling.
Behandlingsriktlinjer används för att styra vård och omhändertagande. Inte minst när det gäller vård av patienter med bröstsmärta. Där kan det prehospitala omhändertagandet ha stor inverkan på patientens prognos (Herlitz, Ravn-Fischer & Svensson 2016, s. 308). Studier har dock visat på att följsamheten till dessa behandlingsriktlinjer inte alltid är tillfredsställande (Figgis, Slevin & Cunningham 2010). Det är av intresse att vidare undersöka hur följsamheten ser ut vid vård av patienter med bröstsmärta samt hur följsamheten varierar utifrån slutdiagnos.
BAKGRUND
Bröstsmärta
Enligt Herlitz, Ravn-Fischer och Svensson (2016, s.308) är bröstsmärta en av de vanligaste kontaktorsakerna inom ambulanssjukvården. Forskning visar att 10% av alla som kontaktar ambulanssjukvården anger bröstsmärta som sökorsak och 20% av ambulansuppdragen med högsta prioritet gäller patienter med bröstsmärta (Wibring, Herlitz, Christensson, Lingman & Bång 2016). Bröstsmärta kan orsakas av flera olika diagnoser med varierande allvarlighetsgrad. Det är först när ambulanssjuksköterskan är på plats som en mer fullständig undersökning kan genomföras och en preliminär diagnos ställas, vilken kan vägleda personalen gällande vilket omhändertagande som är aktuellt (Herlitz, Ravn-Fischer & Svensson 2016, s. 308).
Triagering
Inom stora delar av svensk ambulanssjukvård används triagesystemet Rapid Emergency Triage and Treatment System (RETTS). RETTS används ofta inom både ambulansen och på akutmottagningen. Därmed får ambulanssjuksköterskan och personalen på akuten en gemensam terminologi som underlättar kommunikation och triagering. RETTS består av två delar där den ena delen kallas RETTS vitalparameter algoritmen (VP) och bygger på vilka värden som erhålls vid mätning av andningsfrekvens, saturation, puls, blodtryck, vakenhetsgrad samt kroppstemperatur (Bilaga 1). Den andra delen bygger på patientens sökorsak och benämns Emergency Symptoms and Signs (ESS). Genom bedömning enligt RETTS så klassificeras patienten i en fallande
färgskala från rött till grönt där rött är livshotande tillstånd och grönt bedöms som ej livshotande tillstånd som kan vänta (Bilaga 2) (Widgren 2012, ss. 12-23). Patienter som söker med bröstsmärta som sitt primära symtom tilldelas i regel ESS koden 5 - bröstsmärta utan närmare specifikation (Bilaga 2).
Orsaker till bröstsmärta
Bröstsmärta kan orsakas av en rad olika tillstånd och diagnoser varav vissa är akut livshotande medan andra inte är lika allvarliga. Några av de allvarligaste diagnoserna är hjärtinfarkt och aortadissektion eller aneurysm. Mindre allvarliga orsaker till bröstsmärta är stabil kärlkramp och ångestrelaterade diagnoser.
Intensiv central, tryckande bröstsmärta som ej förändras i intensitet vid ändrad kroppsställning, och som har en duration på över 30 minuter brukar anges som den klassiska symtombilden vid hjärtinfarkt. Hjärtinfarkt orsakas av en total ocklusion av hjärtats kranskärl. I det akuta skedet är det viktigt med snabb handläggning för att öppna upp kärlet och att återfå fullgod blodgenomströmning och därmed minska den ischemiska påverkan på hjärtmuskulaturen (Persson och Stagmo, 2017. ss 74-77).
En stark bröstsmärta som uppkommer plötsligt och samtidigt strålar ut mot ryggen kan bero på ett brustet aortaaneurysm. Detta tillstånd är akut och om det inte handhas snabbt och korrekt är patientens liv allvarligt hotat. Aneurysm är ett pulsåderbråck, en så kallad utvidgning, på aorta (kroppspulsådern). När utvidgningen blir större, försvagas kärlets vägg och en bristning kan ske, vilket i sin tur leder till att patienten kan förblöda. Genom att ta manuellt blodtryck i både höger och vänster arm kan skillnader i uppmätt värde upptäckas och detta, i kombination med tidigare nämnda fynd, kan leda till misstanke om ett brustet aortaaneurysm. Liknande symtom med bröstsmärta och utstrålning mot ryggen, främst mellan skulderbladen i kombination med domningar i benen, och en smärta som breder ut sig ner mot buken kan ses vid aortadissektion. En aortadissektion innebär att de olika lagren i kärlets vägg skiktar sig och blodet tar sig en annan väg i kärlväggen vilket leder till att kärlets väggar blir försvagade med risk för att brista (Hjärt -lungfonden, 2019).
Angina pectoris, även kallat kärlkramp, är ett tillstånd där bröstsmärtan ofta beskrivs som “ett band kring bröstet” och många patienter uttrycker också svårigheter att få luft. Det är vanligt vid angina pectoris att smärtan släpper efter cirka 15 minuter i vila. Orsaker till smärtan kan vara fysisk ansträngning, stress och yttre påverkan såsom väderlek. Detta förklaras av att det sker en ökning av hjärtmuskelns syrebehov och att behovet då blir större än vad flödet i kärlen tillåter. När hjärtats syrgasbehov normaliseras eller om blodflödet till hjärtat ökar så försvinner smärtan igen (Persson och Stagmo, 2017. ss. 60-61).
Ångest kan beskrivas som en form av stark rädsla vilket leder till en aktivering av det sympatiska nervsystemet som leder till att hjärtmuskulaturen arbetar hårdare vilket i sin tur kan leda till en upplevd bröstsmärta. Det är även vanligt med hyperventilation som kan orsaka stickningar i extremiteter. P.g.a. denna symtombild är det inte ovanligt att dessa patienter kontaktar akutsjukvården i tron om att de har en pågående hjärtinfarkt (Herlofson 2014, ss. 108-121). Yngre patienter med bröstsmärta erhåller sällan en
slutgiltig diagnos rörande somatisk sjukdom utan studier har påvisat att vid mer än hälften av de tillfällen när yngre patienter sökt för bröstsmärta har den slutgiltiga diagnosen varit någon typ av ångestproblematik (Lipsitz et al. 2004).
Behandlingsriktlinjer som verktyg
I enlighet med gällande lagtext ska all sjukvård i Sverige bedrivas i samråd med patienten för att främja att patientens delaktighet och dess möjlighet att påverka sin behandling (SFS 2010:659). Studier menar dock att patienter med hjärtinfarkt inte alltid är intresserade av att vara deltagande i sin vård i den akuta fasen och att patienterna har svårt för att ta emot detaljerad information (Kvalsund Bårdsgjerde, Kvangarsnes, Landstad, Nylenna och Hole 2019). I flertalet av fallen med patienter som upplever bröstsmärta känner patienten en stark ångest och smärta. Oron över att ha fått en hjärtinfarkt och vetskapen om en eventuell dödlig utgång gör att dessa patienter sätter sitt hopp till sjukvården och lägger beslut om vård och behandling i ambulanssjuksköterskans händer. Eftersom patienten inte alltid har möjlighet eller kunskap till att vara delaktig i beslutsfattandet kring sin vård ökar kravet på adekvat och korrekt omhändertagande från ambulanssjuksköterska (Herlitz, Ravn-Fischer & Svensson 2016, s. 308; Jerlock, Gaston-Johansson & Danielson 2005). Behandlingsriktlinjer är ett komplement till ambulanssjuksköterskans kompetens och används inom ambulanssjukvården för att styra och stötta ambulanssjuksköterskan i sitt arbete för att på så sätt underlätta arbetet och öka patientsäkerheten (Jensen, Croskerry & Travers 2011). Genom att följa behandlingsriktlinjer säkerställs även att patienter får en grundläggande bedömning och vård på lika villkor i enlighet med rättviseprincipen (SFS 2017:30). Behandlingsriktlinjer är regionsspecifika och kan komma att se olika ut beroende på vilken av regions chefsläkare och verksamhetschef som tagit fram beslutet (Region Halland 2020). Sannolikt hade det gynnat ambulanssjukvården i Sverige om det hade funnits övergripande nationella behandlingsriktlinjer.
Specifika behandlingsriktlinjer vid bröstsmärta
I behandlingsriktlinjerna (Bilaga 3) anges ett antal specifika läkemedel som kan administreras till patienten vid bröstsmärta. Syrgas skall övervägas att ges till patienten om denne är andningspåverkad (Bilaga 3). Detta gäller eftersom en misstänkt hjärtinfarkt kan öka myokardiets behov av syre (Lindström 2014, s.184). Nyare forskning har dock publicerats där nyttan av syrgasbehandling vid misstänkt hjärtinfarkt har granskats och där resultatet visat på att rutinmässig administrering av syrgas inte har någon effekt på överlevnad hos en patient som inte är hypoxisk (Hoffman et al. 2017). Nitroglycerin är en organisk nitrat som sprayas i munhålan och som relaxerar den glatta muskulaturen (Lindström 2014, ss.185-186). Preparatet används primärt vid behandling av bröstsmärta vid misstänkt Angina Pectoris då den ökar blodgenomströmningen i kranskärlen (Persson & Stagmo 2017, s. 67) och på sätt minskar syrebristen och därmed smärtan. Suscard är ett substitut till nitroglycerinspray i tablettform som läggs under läpp eller tunga på patienten där den absorberas av munslemhinnan. (Lindström 2014, s. 186).
Acetylsalicylsyra (ASA) är en cox-enzymhämmare och har dubbel verkan då den dels har en analgetisk egenskap men även verkar för att minska trombocytbindningen (Norlén 2014a, ss.155-156) vilket minskar trombos bildningen och därmed ocklusionen i hjärtats kranskärl.
För att lindra smärta kan Oxikodon användas. Detta är en opioid som verkar genom att dels blockera smärtimpulser i hjärnan samtidigt som den stimulerar smärthämmande nerver som går ut i kroppen (Norlén 2014a, s. 153).
För att stävja illamående kan serotoninantagonisten Ondansetron, en form av antiemetika, användas för att blockera de receptorer i hjärnan som gör att patienten känner sig illamående (Norlén 2014b, s. 266).
Behandling vid akuta skeden bör syfta till att först säkerställa fria luftvägar, fullgod andning och därefter att blodcirkulationen upprätthålls för att kunna tillgodose att syrerikt blod tar sig till kroppens organ. Ett behandlingsalternativ för att tillgodose tillfredsställande blodtryck är genom intravenös vätska (Norlén 2014c, s. 413). Ringer-Acetat ges vid systoliskt blodtryck under 90 mmHg enligt behandlingsriktlinjerna (Bilaga 3).
Vid bröstsmärta ska EKG alltid registreras för att se hjärtats elektriska impulser och upptäcka avvikelser som tyder på t.ex. akut hjärtinfarkt. EKG:t tolkas av ambulanssjuksköterskan och skickas sedan, via telekommunikation, till lämplig instans där en personal med erforderlig kompetens gör en ny tolkning av EKG:t. Enligt behandlingsriktlinjerna skall EKG sändas till mottagande kardiolog för bedömning om vissa tidstypiska tidskriterier uppnåtts (Bilaga 3). Det åligger dock ambulanssjuksköterskan att först göra en primär bedömning och agera utifrån denna. Vid patologiska ST-höjningar kan läkare ordinera att patienten ska direkt till Perkutan Coronar Intervention (PCI) för att öppna upp det ockluderade kärlet. På så sätt kan tiden från symtomdebut till behandling minskas och vårdförloppet optimeras. Förutom EKG ska vitalparametrarna (VP) andningsfrekvens, saturation, blodtryck, puls, vakenhetsgrad och kroppstemperatur kontrolleras.
Information om bröstsmärtans karaktär, duration och lokalisation är också av vikt vid bedömning av patienten (Herlitz, Ravn-Fischer och Svensson, 2016. ss. 308-313). Sådan information kan vägleda ambulanssjuksköterskan gällande vad som kan vara orsaken till patientens bröstsmärta. Sammantaget kan man konstatera att det finns ett flertal åtgärder som är lämpliga vid vård av patienter med bröstsmärta som alla syftar till att säkerställa ett gott omhändertagande och främja patientens hälsa.
Följsamhet till behandlingsriktlinjer
Adherence och compliance är två snarlika begrepp som beskriver följsamhet och att
agera i enlighet med befintliga råd. Dessa skiljer sig något med avseende på hur strikt råden/instruktionerna följs. Compliance härstammar från latin och betyder ‘att leva upp till’ eller ‘fullborda en uppgift’ medan adherence, som också har latinskt ursprung, mer syftar åt riktlinjer eller ‘att hålla sig nära’ (Aronson 2007). Dessa begrepp är relevanta
för att beskriva ambulanssjuksköterskans arbete med och förhållningssätt till behandlingsriktlinjer. Tidigare forskning har visat att följsamheten till framtagna behandlingsriktlinjer vid bröstsmärta är suboptimal vid såväl undersökningar som behandlingar (Figgis, Slevin & Cunningham 2009). Annan forskning påvisar ett mer blandat resultat där följsamhet är god vid EKG-undersökning men att ambulanssjuksköterskan brister i att följa behandlingsriktlinjerna vid administrering av ASA (Byrsell, Regnell & Johansson 2011). Någon entydig orsak till den sviktande följsamheten gentemot behandlingsriktlinjerna kan inte urskiljas utan ter sig vara resultatet av flera olika faktorer. En del studier pekar på att följsamheten är högre gällande åtgärder som kan ge tydliga och mätbara resultat. Följsamhet till syrgasbehandling och EKG är generellt högre än följsamhet till läkemedelsbehandling med ASA eller Nitroglycerin då EKG och syrgasbehandling är lättare att övervaka och registrera resultat på (Figgis, Slevin & Cunningham 2009). Annan forskning, som granskat användandet av ASA vid bröstsmärta prehospitalt har visat på att den bristande följsamheten i vissa fall har ett samband med att patienten vårdats av personal som inte är legitimerade att administrera läkemedel (Hooker, Benoit & Price 2006).
PROBLEMFORMULERING
Behandlingsriktlinjer är utarbetade för att ge en god och säker vård till patienter som söker för bröstsmärta. Bröstsmärta är en av de vanligaste orsakerna att ambulans tillkallas och kan vara symtom på livshotande sjukdomar såsom hjärtinfarkt. De utarbetade behandlingsriktlinjerna anger åtgärder som vid bröstsmärta har till syfte att, bland annat, minska ischemisk påverkan på hjärtmuskeln, öka syretillförseln samt minska smärta. Det har i studier visats att det föreligger en dålig följsamhet till behandlingsriktlinjer. Det är av intresse att studera om följsamheten till behandlingsriktlinjer skiljer sig mellan patienter med fokus på kön eller symtom.
SYFTE
Att beskriva ambulanssjuksköterskans följsamhet till behandlingsriktlinjer vid vård av patienter med bröstsmärta samt om följsamheten skiljer sig åt utifrån patientens kön eller slutdiagnos (förekomst av hjärtinfarkt).
Specifika frågeställningar:
1. I hur stor utsträckning följer behandlingsriktlinjerna gällande: -Registrering av kompletta vitalparametrar
-Registrering av EKG
-Administrering av relevanta läkemedel till sökorsak 2. Skiljer sig följsamheten till ovanstående utifrån:
-Patientens kön
METOD
Studiedesign
En kvantitativ retrospektiv kohortstudie med konsekutivt urval. Data insamlades i samband med en större prospektiv studie “BRöstsmärta I AmbulaNs” (BRIAN) av Kristoffer Wibring under år 2018. Studien granskar patienter med bröstsmärta som kontaktorsak och som erhållit ESS 5 (Bilaga 2) under triagering utifrån RETTS. Dessa patienters symtombild beskrevs av ambulanspersonalen utifrån ett framtaget frågeformulär (Bilaga 4). Kontakt togs med ansvarig verksamhetschef och ansvarig för BRIAN-studien med förfrågan om att ta del av insamlade data. Denna förfrågan bifölls. Inklusionskriterier
-Patient bedömd som ESS 5 - bröstsmärta utan närmare specifikation enligt RETTS -Patient över 18 år
-Angivet kön
Datainsamling
Ett frågeformulär (Bilaga 4) integrerades i ambulansverksamhetens journalsystem och fanns tillgängligt under ambulansuppdraget och ifylldes av ambulanspersonalen. Dessa data kopplades sedan samma med övriga data från ambulansjournal och sjukhusjournal. Patienterna inkluderades genom opt-out förfarande. Opt-out innebär att patienter som aktivt avböjer exkluderas och de som ej aktivt avböjer inkluderas i studien. Under år 2018 utfördes 3,121 ambulansuppdrag med patienter över 18 år med bröstsmärta som kontaktorsak. Alla dessa patienter var möjliga för inklusion. Ett antal patienter exkluderades utifrån vad som anges i figur 1. Totalt återstod 2,917 patientärenden för inkludering i studien.
Flödesschema över urvalsprocess i BRIAN-studien
Dataanalys
Data från Brian-studien insamlades och lades in i programmet IBM Statistical Package for the Social Sciences 25 (SPSS). Deskriptiv statistik användes för att beskriva kohorten med avseende på åldersgrupper, kön, prioritet, vitalparametrar, RETTS-triagering, EKG, förekomst av illamående, förekomst av smärta, administrerade läkemedel samt förekoms av hjärtinfarkt som utskrivingsdiagnos från sjukhus. Följsamheten till behandlingsriktlinjer analyserades med chi2-test där fullständiga vitalparametrar, administrerat läkemedel respektive utförd EKG-registrering ställdes mot kön respektive utskrivingsdiagnos hjärtinfarkt. Vid analys av följsamheten till administration av antiemetika inkluderades endast de patienter som sagt sig vara eller ha varit illamående i samband med bröstsmärta. På samma sätt inkluderades endast de patienter med upplevd smärta enligt VAS över 3 vid analys av följsamhet gällande opioid-administrering. I data specificerades ej uppmätt blodtryck varför selektering till specifika subgrupper ej möjliggjorts. All data analyserades med IBM SPSS Statistics 25 Statistisk signifikant p-värde bestämdes till < 0,05 (Bryman 2016, ss. 333-335). Resultaten presenteras i tabeller och text. I BRIAN-studien har smärta skattats enligt NRS. Dessa värden har översatts till VAS inför dataanalysen.
Etik
Forskning som skall genomföras i Sverige regleras av Lag om etikprövning av forskning
som avser människor (SFS 2003:460) och Personuppgiftslag (SFS 1998:204). Dessa
forskningsresultatet samtidigt som de syftar till att skydda individer och upprätthålla deras integritet vid forskning (Kjellström 2014, ss. 75-80). All data som inhämtats från BRIAN-studien har varit anonymiserad och inga personuppgifter har hanterats. Genom opt-out metod har de patienter som ej önskat deltaga kunnat avstå. Detta möjliggjordes genom att samtliga patienter kontaktats för ställningstagande efter avslutad kontakt med sjukhus. Studentarbeten brukar inte ses som forskning men det uppmuntras att studentarbeten genomförs på avancerad nivå föregås av en etisk prövning (Kjellström 2014, s. 75). BRIAN-studien har granskats och godkänts av Etikprövningsmyndigheten i Lund (Dnr 2017/212). För att möjliggöra användande av data från BRIAN-studien har godkännande inhämtats från verksamhetschefen för ambulanssjukvården i Region Halland (Bilaga 5). Även ett formellt godkännande har erhållits från ansvarig för BRIAN-studien, Kristoffer Wibring som är ambulanssjuksköterska och doktorand i projektet.
RESULTAT
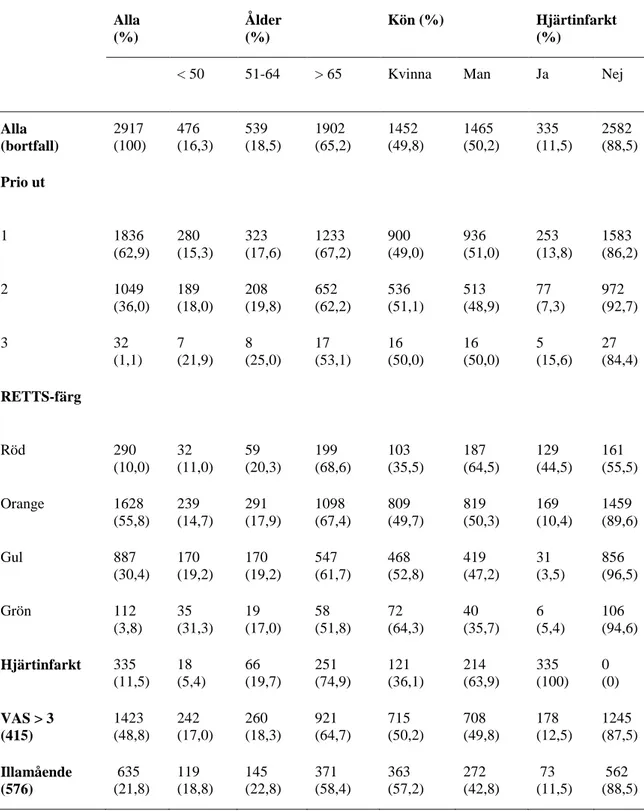
Totalt inkluderades 2917 st ambulansärenden i analysen, fördelning av dessa presenteras i Tabell 1. Spridningen mellan kvinnor (n= 1452; 49,8%) och män (n=1465; 50,2%) utföll jämnt fördelat. Vid granskning av åldersspridningen framträdde att en klar majoritet av kohorten var över 65 år (n=1902; 65,2%). I triagerings verktyget RETTS utföll i en majoritet (n=1628; 55,8%) av ärendena som orange, det vill säga näst högsta prioritet.
Av samtliga ambulansärenden var det totalt 11,5% (n=335) där patienten erhöll hjärtinfarkt som utskrivingsdiagnos från sjukhuset. Av 2917 ambulansärenden hade 62,9% (n=1836) prioritet 1 under utlarmning. Efter bedömning av ambulanspersonal triagerades majoriteten av patienterna i orange färg enligt RETTS. Detta gällde både för patienter med och utan hjärtinfarkt som slutdiagnos. Totalt uppgav 48,8 % (n=1423) att de upplevde smärta VAS >3, uppgift om smärtskattning saknades i 415 fall. Män och kvinnor skattade sin smärta >3 i lika stor utsträckning. Av de med VAS >3 återfanns 64,7% i åldersgruppen >65 år (n=921). Vid 21,8% (n=635) av ambulansuppdragen så uppgav patienten att den var illamående eller hade varit illamående i samband sin bröstsmärta. Uppgift om illamående saknades i 576 fall. Antalet patienter som upplevde smärta enligt VAS >3 under ambulansuppdrag och senare blev diagnostiserade med hjärtinfarkt var totalt 12,5% (n=178) av totalt 1423 patienter ur specificerad grupp med smärta enligt VAS >3. De patienter som upplevt illamående under ambulansuppdrag och diagnostiserades på sjukhus med hjärtinfarkt var totalt 11,5% (n=73) av 576 st patienter som uppgett illamående. Majoriteten av de som uppgav att det var illamående återfanns i ålderskategorin >65 år (n=371; 58,4%) och fördelningen mellan könen gav fler kvinnor (n=363; 57,2%) än män (n=272; 42,8%). Bland patienter som upplevde smärta enligt VAS >3 återfanns flest i ålderskategorin >65 (n=921; 64,7%) och med en jämn fördelning mellan kvinnor (n=715; 50,2%) och män (n=708; 49,8%). Hjärtinfarkt som slutdiagnos på sjukhuset var vanligare hos män (n=214; 63,9%) än hos kvinnor (n=121; 36,1%).
Tabell 1 - Beskrivning av kohorten utifrån kön, ålder och förekomst av hjärtinfarkt Alla (%) Ålder (%) Kön (%) Hjärtinfarkt (%)
< 50 51-64 > 65 Kvinna Man Ja Nej
Alla (bortfall) 2917 (100) 476 (16,3) 539 (18,5) 1902 (65,2) 1452 (49,8) 1465 (50,2) 335 (11,5) 2582 (88,5) Prio ut 1 1836 (62,9) 280 (15,3) 323 (17,6) 1233 (67,2) 900 (49,0) 936 (51,0) 253 (13,8) 1583 (86,2) 2 1049 (36,0) 189 (18,0) 208 (19,8) 652 (62,2) 536 (51,1) 513 (48,9) 77 (7,3) 972 (92,7) 3 32 (1,1) 7 (21,9) 8 (25,0) 17 (53,1) 16 (50,0) 16 (50,0) 5 (15,6) 27 (84,4) RETTS-färg Röd 290 (10,0) 32 (11,0) 59 (20,3) 199 (68,6) 103 (35,5) 187 (64,5) 129 (44,5) 161 (55,5) Orange 1628 (55,8) 239 (14,7) 291 (17,9) 1098 (67,4) 809 (49,7) 819 (50,3) 169 (10,4) 1459 (89,6) Gul 887 (30,4) 170 (19,2) 170 (19,2) 547 (61,7) 468 (52,8) 419 (47,2) 31 (3,5) 856 (96,5) Grön 112 (3,8) 35 (31,3) 19 (17,0) 58 (51,8) 72 (64,3) 40 (35,7) 6 (5,4) 106 (94,6) Hjärtinfarkt 335 (11,5) 18 (5,4) 66 (19,7) 251 (74,9) 121 (36,1) 214 (63,9) 335 (100) 0 (0) VAS > 3 (415) 1423 (48,8) 242 (17,0) 260 (18,3) 921 (64,7) 715 (50,2) 708 (49,8) 178 (12,5) 1245 (87,5) Illamående (576) 635 (21,8) 119 (18,8) 145 (22,8) 371 (58,4) 363 (57,2) 272 (42,8) 73 (11,5) 562 (88,5) Hjärtinfarkt visar patienter med erhållen slutgiltlig diagnos efter sjukhusvistelse.
VAS > 3 visar patienter som under ambulansuppdrag uppgett smärta enligt VAS över 3. Illamående visar frekvens av patienter som uppgett illamående under ambulansuppdrag.
Totalt hade 2628 st journaler fullständiga vitalparametrar vilket ger en följsamhet till 90,1% (Tabell 2). Data visar att bland vitalparametrar har kontroll av RLS lägst
följsamhet med 94,2% (n=2747) av ambulansuppdragen. Högst följsamhet återfanns vid kontroll av saturation (n=2909; 99,7%). Det framgick att journalerna innehöll fler uppmätta systoliska blodtryck (n=2895; 99,4%) än diastoliska blodtryck (n=2845; 97,5%).
Tabell 2 - Registrering av vitalparametrar och
EKG AF (%) Sat (%) Puls (%) SBT (%) DBT (%) RLS (%) Temp (%) EKG (%) Utfört 2895 (99,2) 2909 (99,7) 2899 (99,4) 2895 (99,2) 2845 (97,5) 2747 (94,2) 2807 (96,2) 2785 (95,5) Ej utfört 22 (0,8) 8 (0,3) 18 (0,6) 22 (0,8) 72 (2,5) 170 (5,8) 110 (3,8) 132 (4,5) Ja Nej Kompletta VP 2628 (90,1) 289 (9,9)
AF= andningsfrekvens, Sat= Saturation, Puls= Pulsfrekvens, SBT= Systoliskt blodtryck, DBT= Diastoliskt blodtryck, RLS= Vakenhetsgrad, Temp= Kroppstemperatur, Kompletta VP= ambulansuppdrag där samtliga vitalparametrar registrerats
Följsamheten till registrering av vitalparametrar och följsamhet till administrering av läkemedel visar på tydliga skillnader. Följsamhet till behandlingsriktlinjerna kopplat till läkemedelsbehandling (Tabell 3) är generellt lägre än till följsamhet till kontroll av vitalparametrar. Patienter som ej erhållit syrgas var 85,4% (n=2492), 66,6% av patienterna erhöll ej spray nitroglycerin (n=1944) och 77,6% av patienterna erhöll ej acetylsalicylsyra (n=2265). Av de patienter som angivet VAS >3 gavs 36,7% (n=522) analgetika i form av opioider. Av de 635 patienter som uppgett illamående erhöll 29,4% av (n=187) läkemedel mot illamående.
Tabell 3 - Läkemedelsadministrering Syrgas (%) Nitro (%) ASA (%) Opioider* (%) Antiemetika** (%) Ja 425 (14,6) 973 (33,4) 652 (22,4) 522 (36,7) 187 (29,4) Nej 2492 (85,4) 1944 (66,6) 2265 (77,6) 901 (63,3) 448 (70,6) Nitro= Nitroglycerinspray, ASA= Acetylsalicylsyra
*Vid VAS >3 (415 st saknas/har ej registrerats) ** Vid illamående (576 st saknas/har ej registrerats)
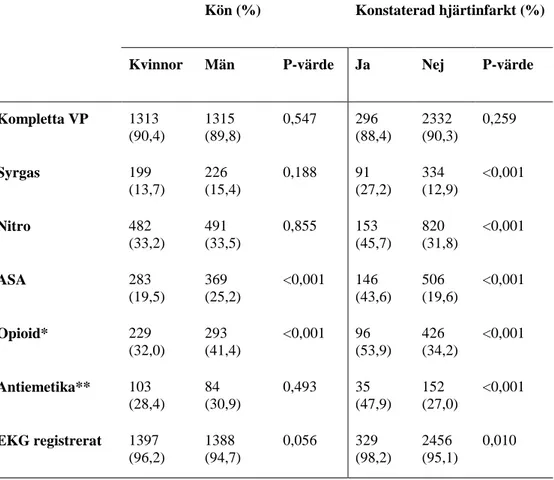
Följsamhet till kontroll av vitalparametrar och läkemedelsadministrering relaterat till kön visar på en jämn fördelning mellan könen (Tabell 4). Hos kvinnor registrerades kompletta vitalparametrar i 90,4% av fallen (n=1313) och hos män registrerades 89,8% kompletta vitalparametrar (n=1315). En signifikant skillnad mellan könen observeras vid administrering av acetylsalicylsyra där kvinnor erhöll acetylsalicylsyra i 19,5% av uppdragen (n=283) jämfört med män som administrerades acetylsalicylsyra i 25,2% av fallen (n=369). Av de kvinnor som uppgett smärta enligt VAS >3 erhöll 32,0% opioidbehandling (n=229). Antalet män med opioidbehandling vid smärta >3 var 41,4% (n=293). Antiemetika visar på liknande resultat där följsamhet, dock ej signifikant, till läkemedelsbehandling vid illamående skiljer sig mellan könen. Hos kvinnor som uppgav illamående erhöll 28,4% antiemetika (n=103) medan samma siffra hos män som upplevt illamående var 30,9% (n=84). Följsamheten till registrering av EKG var hög hos bägge könen. Hos kvinnor kontrollerades EKG i 96,2% (n=1397) av uppdragen och hos män kontrollerades EKG i 94,7% (n=1388) av uppdragen.
Följsamhet till kompletta vitalparametrar och läkemedelsadministrering relaterat till sjukhusdiagnostiserad hjärtinfarkt beskrivs i tabell 4. Följsamheten till läkemedelsbehandling var signifikant bättre för alla läkemedel vid förekomst av hjärtinfarkt jämfört med de patienter som erhöll en annan utskrivingsdiagnos. Syrgas gavs till 27,2% (n=91) av de patienter som diagnostiserades med hjärtinfarkt jämfört med 12,9% (n=334) av de patienter som erhöll annan slutdiagnos. Nitroglycerinspray gavs till 45,7% (n=153) av patienterna med senare konstaterad hjärtinfarkt medan patienter utan senare konstaterad hjärtinfarkt fick nitroglycerinspray i 31,8% (n=820) av fallen. Patienter med hjärtinfarkt fick acetylsalicylsyra i 43,6% (n=146) av fallen. Motsvarande siffra för de utan hjärtinfarkt var 19,6% (n=506).
Av patienter med senare konstaterad hjärtinfarkt och som uppgett smärta enligt VAS >3 erhöll 53,9% (n=96) en opioid behandling. Bland patienter som senare ej konstaterades med hjärtinfarkt och som uppgett smärta enligt VAS >3 erhöll 34,2% (n=426) behandling med opioider. Av de patienter med senare konstaterad hjärtinfarkt och som uppgett illamående erhöll 47,9% (n=35) antiemetika. Antiemetika gavs i
27,0% (n=152 fall) till de patienter som senare konstaterats ha hjärtinfarkt och som samtidigt uppgett illamående under uppdraget. Följsamheten till EKG registrering var hög för patienter både med och utan hjärtinfarkt.
Tabell 4 - Följsamhet relaterat till kön och konstaterad hjärtinfarkt
Kön (%) Konstaterad hjärtinfarkt (%)
Kvinnor Män P-värde Ja Nej P-värde
Kompletta VP 1313 (90,4) 1315 (89,8) 0,547 296 (88,4) 2332 (90,3) 0,259 Syrgas 199 (13,7) 226 (15,4) 0,188 91 (27,2) 334 (12,9) <0,001 Nitro 482 (33,2) 491 (33,5) 0,855 153 (45,7) 820 (31,8) <0,001 ASA 283 (19,5) 369 (25,2) <0,001 146 (43,6) 506 (19,6) <0,001 Opioid* 229 (32,0) 293 (41,4) <0,001 96 (53,9) 426 (34,2) <0,001 Antiemetika** 103 (28,4) 84 (30,9) 0,493 35 (47,9) 152 (27,0) <0,001 EKG registrerat 1397 (96,2) 1388 (94,7) 0,056 329 (98,2) 2456 (95,1) 0,010
Procent redovisas för egen enskild urvalsgrupp. *Vid VAS >3 (415 st saknas/har ej registrerats) ** Vid illamående (576 st saknas/har ej registrerats)
DISKUSSION
Metoddiskussion
Studien har utförts med kvantitativ ansats då syftet var att granska data genom strukturerade mätningar (Billhult & Gunnarsson 2014, s. 116). En retrospektiv kohortstudie med konsekutivt urval valdes för att kunna analysera samband mellan följsamhet till behandlingsriktlinjer utifrån kön respektive slutdiagnos (Billhult & Gunnarsson 2014, ss. 119-120). Inklusionskriterier i studien utformades för att möjliggöra analys till följsamhet till behandlingsriktlinjer utifrån bröstsmärta och kön respektive förekomst av hjärtinfarkt. I de fall uppgift om slutdiagnos eller kön inte fanns att tillgå så uteslöts ärendet från studien. Likaså exkluderades de ärenden där patienten avböjt medverkan. Önskvärt hade varit att exludera de journaler där ambulanssjukvårdare vårdat patienten. Detta gick tyvärr inte att urskilja i materialet. Detta kan dock anses ha ringa betydelse då det ändock är ambulanssjuksköterskan som har det medicinska ansvaret för patienten. Antalet bortfall var lågt och då utfallet mellan könen var jämlikt kan en hög extern validitet ses (Bryman 2016, ss. 160-167). Det går ej att garantera att insamlad data är fri från systematiska fel (bias) men ett högt procentantal av kompletta parametrar talar för en hög reliabilitet (Gunnarsson & Billhult 2014, ss. 153-154). Det går här även att argumentera för att felvärden på registrerade vitalparametrar skulle kunna påverka studiens data men eftersom behandlingsriktlinjerna är framtagna för att vägleda till behandling utifrån varierande vitalparametrar så skulle resultatet ändock bli snarlikt ,varför en sådan begränsande faktor knappast kan ha någon betydelse. I strävan att nå hög validitet för studien valdes att slå samman samtliga enskilda vitalparametrar till en summavariabel i form av kompletta vitalparametrar. Detta gjordes för att effektivt och tydligt kunna jämföra utfallet mot kön och slutdiagnos med hjärtinfarkt.
Det kan argumenteras kring att bedriva studier genom journalgranskning både har för- och nackdelar. I BRIAN-studien säkerställdes att samma typ av data inhämtats från samtliga ambulansuppdrag genom användandet av datasamlingsformulär. En nackdel med denna metod är att den person som granskar datan senare kan påverka data och förändra den såväl medvetet som omedvetet. När granskning utförs av löpande text från journal är möjligheten större till egna tolkningar än när granskning sker av numeriska värden. I denna studie har löptext i journal ej varit tillgänglig utan granskning av data har enbart utförts på numeriska värden vilket talar för en hög reliabilitet (Bryman 2016, ss. 160-167). Följsamhet till registrering av vitalparametrar, EKG och läkemedelsadministrering enligt behandlingsriktlinjer är beroende variabler och analyserades och presenterades deskriptivt. De jämförande analyserna där kompletta vitalparametrar, EKG och läkemedel ställdes mot kön och slutdiagnos med hjärtinfarkt utfördes med chi2-test då denna analysmetod är lämplig vid granskning av statistiska skillnader (Bryman 2016, s. 335).
Dokumentation av patienter i Sverige och hur dokumentationen skall hanteras styrs av patientdatalagen som även redogör för hur journaldokumentation får användas vid forskning (SFS 2008:355). I denna studie har data inhämtats från BRIAN-studien och all data har varit avpersonifierad. Författarna har ej kunnat ta del av personuppgifter som på något sätt kunnat härröra information till patienten och dennes identitet.
Gällande den data som insamlats till studien så var en tydlig majoritet fullständigt och korrekt ifyllt men det fanns i vissa fall ofullständiga uppgifter. Tydligast var detta när det gällde smärtskattning enligt VAS samt förfrågan om illamående. Vad som orsakar att dokumentation ej varit komplett under ett ambulansuppdrag kan variera och exempelvis bero på korta transportsträckor där tid ej finns för komplett triagering, patientens mående kan ha varit så pass nedsatt att behandling har prioriterats före komplett triagering men även den mänskliga faktorn kan ha spelat en avgörande roll.
Resultatdiskussion
Resultatet av studien visar att följsamheten till behandlingsriktlinjer ger ett förhållandevis blandat resultat där följsamheten till olika delar av behandlingsriktlinjerna är hög medan följsamheten till andra delar är låg. Följsamheten gällande vitalparametrar och EKG-registrering var god medan den var mindre tillfredsställande gällande läkemedelsbehandling. Orsakerna till den bristande följsamheten är sannolikt flera. Viktigt att nämna är att det i flera situationer med patienter inte är möjligt att följa behandlingsriktlinjerna eller till och med att det är det rätta att inte göra det. Det kan röra sig om att patienten inte medverkar till vård eller undersökning, att vitalparametrar inte går att mäta eller att det inte får att få tillförlitliga mätvärden. Utrustning kan saknas eller vara defekt. Patienten kan vara allergisk mot aktuellt läkemedel eller att andra kontraindikationer föreligger. Detta är sannolikt förklaringen till en del av den bristande följsamheten men förklarar sannolikt inte allt, särskilt inte med tanke på att följsamheten varierade utifrån både kön och slutdiagnos. I bakgrunden beskrevs Aronson (2007) och hur följsamhet kunde förklaras utifrån två beskrivningar. Den ena varianten är ett mer styrt regelverk medan den andre ett friare förslag med riktlinjer. Orsaken till varierande följsamhet inom ambulanssjukvård kan ha en förklaring i att det kan vara svårt att veta exakt hur ambulanssjuksköterskan skall förhålla sig till följsamheten som begrepp och huruvida de skall arbeta utifrån regler och strikt styrda handlingsmönster eller huruvida det är tillåtet med ett öppnare förhållningssätt och ledsagande förslag.
I den inledande texten om ambulanssjukvårdens utveckling från 1970-talet, så tas uttrycket “vårda med gaspedalen” upp. Man ansåg på den tiden att en snabb transport till sjukhus, kan vara av livräddande karaktär (Gårdelöv, 2016). Detta kan ses till viss del även i dagens ambulanssjukvård, där närheten och tiden till sjukhus gör att ambulanssjuksköterskan anser att snabb transport gör att patienten snabbare hamnar i en läkares vård och därmed minskar vårdlidande för patienten. Att följa behandlingsriktlinjer kan anses ta tid från transport och därmed fördröja tiden till sjukhus där högre medicinsk kompetens finns.
Ytterligare en orsak till bristande följsamhet till behandlingsriktlinjer kan ses i ambulanssjuksköterskans egen bedömning av patientens sjukdomstillstånd. Studier har visat att ambulanssjuksköterskan efterfrågat mer utbildning på att tolka EKG prehospitalt, där en ovana och svårigheter att jämföra med tidigare EKGn är två faktorer som kan göra ambulanssjuksköterskan osäker på om bröstsmärtan är kardiellt orsakad (Figgs, Slevin & Cunningham. 2010). Som tidigare nämnts så kan EKG sändas och tolkas av kardiolog enligt behandlingsriktlinjerna (Bilaga 3) vilket i så fall kan underminera argumentet till att ambulanssjuksköterskan har behov av vidare utbildning kring EKG tolkning. Dock kan det generellt ses som en styrka med personal som känner
Det är naturligtvis en stor fördel om ambulanssjuksköterskan på goda grunder får en uppfattning om huruvida det är brådskande eller ej.
Ingen skillnad kunde observeras i följsamhet till behandlingsriktlinjer vid vård av manliga respektive kvinnliga patienter när det gäller behandling med syrgas, nitroglycerinspray eller antiemetika. Detsamma gäller vitalparametrar eller registrering av EKG. Däremot ses en signifikant skillnad mellan män och kvinnor när det gäller behandling med ASA preparat samt smärtlindring med opioid, där följsamheten var sämre vid behandling av kvinnor jämfört med män. Detta skulle kunna förklaras med att män i större utsträckning är drabbade av hjärtinfarkt och att följsamheten då egentligen är kopplad till diagnos snarare än kön. Tidigare studier från andra sammanhang visar dock att vården inte är lika för kvinnor och män (Lewis et al. 2019).
Thuresson et al. (2005) noterar att kvinnor med hjärtinfarkt oftare beskrev symtom såsom smärta i nacke, rygg och käke. Kvinnorna uppgav även mer diffusa symtom med trötthetskänsla, svaghet, oro och ångest, vilket kan tänkas vara symtom som ambulanssjuksköterskan inte förknippar med en pågående hjärtinfarkt.
Hooker, Benoit och Price (2006) lyfter även att följsamhet till behandlingsriktlinjer sviktade på grund av bland annat att sjukvårdaren ej bedömt smärtan som av kardiell karaktär. Som tidigare skrivits så kan kvinnor uppvisa mer diffusa symtom på hjärtinfarkt och detta kan vara en orsak till den lägre följsamheten till behandlingsriktlinjer för kvinnor med bröstsmärta.
Om de olika symtomen förvillar ambulanssjuksköterskan i sin bedömning och därmed inte tar patientens skattade smärta på större allvar, tål att utforskas vidare.
När det gäller samband mellan följsamhet till behandlingsriktlinjer och förekomst av hjärtinfarkt så ses såsom förväntad signifikanta skillnader när det gäller behandling med alla studerade läkemedel. Tänkbara orsaker till detta skulle kunna vara att dessa patienter skulle kunna ha en mer uttalad symtombild med uttalat illamående, intensivare smärta och mer påverkade vitalparametrar som ökade ambulanssjuksköterskans incitament att ge läkemedel. Det kan också vara så att ambulanssjuksköterskan i fler av dessa fall faktiskt misstänkte hjärtinfarkt och därmed bedömde att adekvat läkemedelsbehandling var av extra stor vikt.
Någon signifikant skillnad när det gäller följsamhet till vitalparametrar och EKG förelåg inte när patienter med slutdiagnosen hjärtinfarkt jämfördes med de som inte fick denna slutdiagnos. Detta skulle kunna ses som något förvånande men kan ha sin förklaring i att ambulanspersonal under studien varit medvetna om den pågående studien vilket skulle kunna påverkat dem till en högre följsamhet än normalt.
Väl värt att nämna är även följsamhet gällande syrgasbehandling. Det som nämndes i bakgrunden att nyare forskning visat att rutinmässig administrering av syrgas vid misstänkt hjärtinfarkt ej kunnat påvisa ökad överlevnad ligger också till grund för att en djupare analys kring bristen av följsamhet till syrgasbehandling inte ansågs aktuell. Till stor del kan det argumenteras kring att följsamhet till behandlingsriktlinjer kan påverkas av hur behandlingsriktlinjerna tolkas av ambulanssjuksköterskan. Texten i behandlingsriktlinjerna lämnar en viss öppet för tolkning huruvida läkemedel skall eller bör administreras. Som exempel definieras aldrig huruvida patienten initialt skall
uppvisa andningspåverkan innan syrgasbehandling skall administreras utan behandlingsriktlinjerna specificerar enbart att patienten skall erhålla ökad syrgasbehandling vid fortsatt andnöd (Bilaga 3).
På samma sätt kan administrering av nitroglycerin påverkas av en tolkning av behandlingsriktlinjerna som påverkar följsamheten. Behandlingsriktlinjerna specificerar inte att nitroglycerin skall administreras vid upplevelse av smärta, oavsett intensitet, utan skall oavsett administreras som behandling av patient med bröstsmärta (Bilaga 3). Ambulanssjuksköterskan kan med sin förförståelse för läkemedlet och situationen tolka att nitroglycerin först skall ges vid bekräftad smärta och denna tolkning skulle således påverkat resultatet för data i studien. I frågeställningen lyfts ämnet om relevanta läkemedel där frågan om relevans avser att spegla om läkemedlen givits enligt behandlingsriktlinjerna eller efter ambulanssjuksköterskans tolkning av dessa. Relevans av läkemedel har enbart kunnat ses hos antiemetika och opioid då dessa även föregåtts av utredande frågor om illamående och smärtskattning. Resterande läkemedel kan ej specificeras utefter relevans då de givits utifrån ambulanssjuksköterskans tolkning av behandlingsriktlinjerna. Även tolkning gällande uppvisade symtom kan senare ligga till grund för hur ambulanssjuksköterskan behandlat sin patient farmakologiskt. Det är således möjligt att såväl tolkning av behandlingsriktlinjerna som tolkning av symptom ofta ligger till grund för vad som kan uppfattas som en relativt låg följsamhet, till de farmakologiska behandlingsriktlinjerna vid bröstsmärta, som framkommit i resultatet. Tidigare forskning har visat på ett blandat resultat när man har granskat följsamheten till behandlingsriktlinjer. I enlighet med denna studie såg Figgis, Slevin och Cunningham (2009) att följsamhet till behandlingsriktlinjer i vissa avseenden var hög men bristfällig i andra delar av sjukvården. Även tidigare magisteruppsatser har visat på blandat resultat. Broström och Hellström (2017) belyser att följsamheten till de farmakologiska behandlingsriktlinjerna är låg och hög följsamhet nås vid EKG registrering eller när patienten erhåller röd prioritet enligt RETTS. Andra studier har även de påvisat att följsamhet till behandlingsriktlinjer är låg och ser en förklaring till detta genom bristande utbildning (Nylander & Paulsson 2014). Även Figgis, Slevin och Cunningham (2009) ser den bristande utbildningen som en förklarlig orsak framförallt gällande tolkning av EKG medan Hooker, Benoit och Price (2006) primärt ser bristande utbildning som förklaring till låg följsamhet till farmakologiska behandlingsriktlinjer. Konsekvenserna av bristande följsamhet kan bli ödesdigert för patienten. Behandlingsriktlinjerna är framtagna för att lindra lidande för patienter och ämnar säkerställa ett optimalt omhändertagande för patienter i en prehospital vårdmiljö (Bilaga 3). Ett EKG som ej registreras och/eller ej tolkas ökar risken för att hjärtpåverkan hos patienten blir ouppmärksammad och obehandlad. På samma sätt är läkemedlen framtagna för att lindra lidandet hos patienter och möjliggöra behandling i prehospital vårdmiljö för att motverka att vitala funktioner hos patienter skadas. Genom att ej följa behandlingsriktlinjer framtagna för ett optimalt omhändertagande av patient möjliggör således ambulanssjuksköterskan en situation som kan skada patienten.
Som lyftes i den inledande texten så skall alla ambulanser i Sverige bemannas av minst en legitimerad personal som kan administrera läkemedel, detta enligt socialstyrelsens föreskrifter (SOSFS 2009:10). Det kan i vissa fall vara så att den som inte har någon legitimation sitter på vårdarstol och vårdar patient om denne initialt erhållit grön eller
uppmärksammas under transport att patienten har en bröstsmärta så finns en risk för att inte läkemedel administreras relaterat till att legitimerad ambulanssjuksköterska ej sitter bak med patienten. Detta kan helt undvikas genom att hålla en god bemanning i ambulans genom att all personal skall vara legitimerade. Specialistsjuksköterskor med inriktning mot ambulanssjukvård är den vanligast förekommande befattningen på specialistsjuksköterskor som arbetar inom ambulanssjukvården och deras spetskompetens riktar sig till bedömning och behandling inom prehospital akutsjukvård. För att komma undan problematiken med att behandlingsriktlinjer inte följs på grund av att vårdaren ej är legitimerad att administrera läkemedel så ses en fördel med att samtliga inom ambulanssjukvården ska vara legitimerade och då med fördel även inneha en specialistutbildning. I studien från Hooker, Benoit och Price (2006) lyfts problematiken att inte ha rätt befattning eller kunskap om att administrera läkemedel som en orsak till att patienter med bröstsmärta inte fått behandling enligt behandlingsriktlinjer. Detta är en argumentation som understryker vikten ambulanssjuksköterskans kompetens och trycker på vikten av att alltid ha två specialistutbildade sjuksköterskor i varje ambulans.
SLUTSATSER
Studien har visat på en blandad följsamhet till behandlingsriktlinjer för patienter som vårdats för bröstsmärta enligt ESS-kod 5. Följsamhet till registrering av vitalparametrar och till EKG-registrering har varit hög men följsamhet till farmakologisk behandling enligt behandlingsriktlinjerna har varit bristfällig. Resultatet har varit snarlikt hos bägge könen. Skillnaden visar sig i att följsamhet till farmakologiska behandlingsriktlinjer kan ses vara lägre hos kvinnor med bröstsmärta men det är inte helt klarlagt om det finns en signifikant skillnad i faktorn av olika kön eller om det finns bakomliggande orsaker såsom att hjärtinfarkt, under mätperioden, var vanligare hos män. Författarna av denna studie har försökt att spekulera kring vad som kan orsakat den varierande följsamheten men det är enbart spekulationer.
Författarna till denna studie rekommenderar följande för att öka följsamhet till behandlingsriktlinjer:
Vidare forskning för att klargöra orsak till varför följsamhet till behandlingsriktlinjer är blandad.
Ambulansbesättning som består av sjuksköterskor med vidareutbildning inom ambulanssjukvård.
Utbildning i tolkning av EKG för att, om möjligt, tydliggöra hjärtpåverkan hos patienter.
Kontinuerlig fortbildning gällande läkemedel vid bröstsmärta och dess verkan samt fortlöpande genomgång av behandlingsriktlinjer, dess uppdateringar och förändringar.
REFERENSER
Aronson, J. K. (2007). Editors’ view - Compliance, concordance, adherence. British
Journal Clinical Pharmacology. 64(3), ss. 383-384.
Billhult, A. & Gunnarsson, R. (2014). Kvantitativ studiedesign och stickprov. I
Henricson, M. (red.) Vetenskaplig teori och metod. Lund: Studentlitteratur, ss.115-126. Björkqvist, M. (2014). Kolinerg signalöverföring. I Norlén, P & Lindström, E. (red.)
Farmakologi. 3 uppl. Stockholm: Liber, ss. 94-100.
Broström, E. & Hellström, A. (2017). Vårdas patienter med bröstsmärta enligt
ambulansens riktlinjer och hur går det för patienterna sedan?. Magisteruppsats,
Akademin för Vård, Arbetsliv och Välfärd. Borås: Högskolan i Borås. http://hb.diva-portal.org/smash/record.jsf?pid=diva2%3A1117757&dswid=-7049
Bryman, A. (2016). Samhällsvetenskapliga metoder. 2. uppl. Stockholm: Liber.
Byrsell, F. Regnell, M. & Johansson, A. (2011). Adherence to treatment guidelines for patients with chest pain varies in a nurse-led prehospital ambulance system.
International Emergency Nursing. 20(3), ss. 162-166. doi: 10.1016/j.ienj.2011.08.004
Figgis, K. Slevin, O. & Cunningham, J. B. (2010). Investigation of paramedics compliance with clinical practice guidelines for the management of chest pain.
Emergency Medicine Journal. 27(2), ss. 151-155. doi: 10.1136/emj.2008.064816
Gunnarsson, R. & Billhult, A. (2014). Mätinstrument och diagnostiska test. I Henricson, M. (red.) Vetenskaplig teori och metod. Lund: Studentlitteratur, ss. 151-160.
Gårdelöv, B. (2016). Ambulanssjukvårdens utveckling i Sverige. I Suserud, B-O. & Lundberg, L. (red.) Prehospital akutsjukvård. 2 uppl. Stockholm: Liber, ss. 40-47. Herlitz, J. Ravn-Fischer, A. & Svensson, L. (2016). Cirkulation. I Suserud, B-O. & Lundberg, L. (red.) Prehospital akutsjukvård. 2 uppl. Stockholm: Liber, ss. 308-349. Herlofson, J. (2014). MiniPsykiatri. Stockholm: Natur & Kultur.
Hjärt -lungfonden. (2019). Aortasjukdomar - En skrift om aortaaneurysm och
aortadissektion. Stockholm: Hjärt -lungfonden.
Hofman, R. James, S. K. Jernberg, T. Lindahl, B. Erlinge, D. Witt, N. Arefalk, G. Frick, M. Alfredsson, J. Nilsson, L. Ravn-Fischer, A. Omerovic, E. Kellerth, T. Sparv, D. Ekelund, U. Linder, R. Ekström, M. Lauermann, J. Haaga, U. Pernow, J. Östlundh, O. Herlitz, J. & Svensson, L. (2017). Oxygen Therpy in Suspected Acute Myocardial Infarction. The New England Journal of Medicine. 377(13), ss. 1240-1249. doi: 10.1056/NEJMoa1706222
Hooker, E. A. Benoit, T. & Price T. G. (2006). Reasons Prehospital Personnel Do Not Administer Aspirin to All Patients Complaining of Chest Pain. Prehospital and Disaster
Medicine. 21(2), ss. 101-103. doi: 10.1017/S1049023X00003435
Jensen, J. L. Croskerry, P. Travers, A. (2011). Consensus on paramedic clinical decisions during high-acuity emergency calls: results of a Canadian Delphi study.
Canadian Journal of Emergency Medicine. 13(5), ss.310-318. doi:
10.2310/8000.2011.110405
Jerlock, M. Gaston-Johansson, F. Danielson, E. (2005). Living with unexplained chest pain. Journal of Clinical Nursing. 14, ss. 956-964. doi:
10.1111/j.1365-2702.2005.01195x
Kjellström, S. (2014). Forskningsetik. I Henricson, M. (red.) Vetenskaplig teori och
metod - från idé till examination inom omvårdnad. Lund: Studentlitteratur, ss. 69-92.
Kvalsund Bårdsgjerde, E. Kvangarsnes, M. Landstad, B. Nylenna, M och Hole, T. (2019). Patients’ narratives of their patient participation in the myocardial infarction pathway. Journal of Advanced Nursing. 75, ss. 1063-1073. doi: 10.1111/jan.13931 Lewis, J. F. Zeger, S. L. Li, X. Mann, N. C. Newgard, C. D. Haynes, S. Wood, S. F. Dai, M. Simon, A. E. & McCarthy, M. L. (2019). Gender Differences in the Quality of EMS Care Nationwide for Chest Pain and Out-of-Hospital Cardiac Arrest. Women’s
Health Issues. 29(2), ss. 116-124. doi: 10.1016/j.whi.2018.10.007
Lindström, E. (2014). Kärlkramp. I Norlén, P & Lindström, E. (red.) Farmakologi. 3 uppl. Stockholm: Liber, ss. 184-188.
Lipsitz, J. D. Masia-Warner, C. Apfel, H. Marans, Z. Hellstern, B. Forand, N. Levenbraun, Y. & Fyer, A. J. (2004). Anxiety and Depressive Symptoms and Anxiety Sensitivity in Youngsters With Noncardiac Chest Pain and Benign Heart Murmurs.
Journal of Pediatric Psychology. 29(8), ss. 607-612. doi: 10.1096/jpepsy/jsho62
Norlén, P. (2014a). Smärta. I Norlén, P & Lindström, E. (red.) Farmakologi. 3 uppl. Stockholm: Liber, ss. 149-162.
Norlén, P. (2014b). Illamående och kräkningar. I Norlén, P & Lindström, E. (red.)
Farmakologi. 3 uppl. Stockholm: Liber, ss. 264-268.
Nyberg, U. Omérov, P. Michel, P-O. Rydenlund, K. Carlsson, G. & Nyström, M.
(2016). Psykisk ohälsa. I Suserud, B-O. & Lundberg, L. (red.) Prehospital akutsjukvård. 2 uppl. Stockholm: Liber, ss. 387-398.
Nylander, K. & Paulsson, A. (2014). Följsamhet till behandlingsriktlinjer vid
omhändertagande av patient med bröstsmärta i ambulans. En deskriptiv studie.
Magisteruppsats, Institutionen för hälsovetenskap och medicin. Örebro: Örebro Universitet. http://www.diva-portal.org/smash/get/diva2:732829/FULLTEXT01.pdf
Persson, J. & Stagmo, M. (2017). Perssons Kardiologi - Hjärtsjukdomar hos vuxna. 8. uppl., Lund: Studentlitteratur.
Region Halland (2020). Styrda dokument.
https://vardgivare.regionhalland.se/behandlingsstod/styrda-dokument/?page= [2020-06-08]
SFS 1998:204. Personuppgiftslag. Stockholm: Justitiedepartementet L6.
SFS 2003:460. Lag om etikprövning av forskning som avser människor. Stockholm: Utbildningsdepartementet.
SFS 2008:355. Patientdatalag. Stockholm: Socialdepartementet. SFS 2010:659. Patientsäkerhetslag. Stockholm: Socialdepartementet. SFS 2017:30. Hälso- och sjukvårdslag. Stockholm: Socialdepartementet.
SOSFS 2009:10. Socialstyrelsens föreskrifter om ambulanssjukvård m.m.. Stockholm: Socialdepartementet.
Thuresson, M. Jarlöv, MB. Lindahl, B. Svensson, L. Zedigh, C. & Herlitz, J. (2005). Symptoms and type of symptoms onset in acute coronary syndrome in relation to ST elevation, sex, age, and a history of diabetes. American heart journal, 150(2), pp. 230-242.
Tågerud, S. (2014). Psykisk sjukdom. I Norlén, P & Lindström, E. (red.) Farmakologi. 3 uppl. Stockholm: Liber, ss. 135-149.
Wibring, K. Herlitz, J. Christensson, L. Lingman, M. & Bång, Angela. (2016).
Prehospital factors associated with an acute life-threatening condition in non-traumatic chest pain patients - A systematic review. International Journal of Cardiology. 290, ss. 373-379. doi: 10.1016/j.ijcard.2016.06.066
Bilaga 3
Central bröstsmärta/Akuta koronara syndrom Hitta i dokumentet
Sammanfattning!
Akutfas!
Definitioner!
Utredning och bedömning!
Indikationer för behandling!
Behandling: Enligt Basal behandling vuxen, med följande tillägg:!
Omvårdnad!
MeSH-ord!
Ambulans och prehospital sjukvård!
Uppdaterat från föregående version- blodprovstagning tillagd.!
Sammanfattning
Bröstsmärta är en av de vanligaste kontaktorsakerna för ambulanssjukvård och kan uppstå av olika orsaker men ska alltid betraktas som en hotande hjärtinfarkt tills motsatsen är bevisad.
Akuta coronara syndrom omfattar myokard-ischemi orsakat av ateroskleros i hjärtats kransartärer. Patienter som uppvisar symptom som vid en ST-höjningsinfarkt skall så snart som möjligt behandlas med PCI alternativt trombolysbehandling. Patienter med icke-ST-höjningsinfarkt och instabil angina har inte påvisat fördelar med omedelbar intervention.
Ca 30 % av patienter med AKS drabbas av en ST-höjningsinfarkt. 90 % av patienter som drabbas av AKS uppvisar minst en riksfaktor, till exempel cigarettrökning, höga blodfetter, diabetes mellitus samt bukfetma.
50 % av patienterna upplever bröstsmärta.
Akutfas
Smärtan kan beskrivas som substernal, tryck, obehag, brännande smärta, bandformad smärta. Utstrålning mot armar, vanligen vänster, upp mot käkar och tänder, ut i ryggen och nacken är inte ovanligt.
Vegetativa symptom som kallsvettig, blek, illamående och kräkningar, svaghet, buksmärta andnöd är andra vanliga upplevelser vid AKS.
Cardiogen chock, vilket får anses som ovanligt, är ett mycket allvarligt tillstånd, vanligen ses grumligt sensorium, uttalad hypotension och svår andnöd. Mycket stor risk för hjärtstillestånd.
Definitioner
AKS omfattar STEMI,(ST-höjningsinfarkt) NSTEMI(icke-ST-höjningsinfarkt) samt instabil angina(UA).
Utredning och bedömning
Anamnes, kontroll av fastställda vitalparametrar samt triagering enligt RETTS-a. Diagnostiskt EKG(12 avlednings EKG)
Indikationer för behandling
Symptomatisk behandling
Behandling: Enligt Basal behandling vuxen, med följande tillägg:
Läkemedel
Andningsoxygen, 2-4 liter via grimma. Om fortsatt andningspåverkad patient: ge 10 l/min på reservoarmask.
Nitroglycerin sublingualspray, 0.4 mg/dos, systoliskt blodtryck skall vara över 100 mmHg. Nitrolingual® 0,4 mg/dos, 1-2 doser. Kan upprepas vid behov. Nitroglycerin minskar preload främst genom att dilatera kärlen på vensidan. Observera att torr munslemhinna minskar upptaget. Vid svåra klaffel, t ex uttalad aorta- eller mitralisstenos kan blodtrycket sjunka dramatiskt och coronarcirkulationen drastiskt försämras, med ökad risk för cirkulationskollaps.
Kontraindikation: Viagra® Cialis®, Levitra® eller liknande senaste dygnet.
Suscard, buckaltablett, 5 mg, 1 st. för akut anfallskupering. Ges till smärtfrihet eller systoliskt blodtryck sjunker till 100 mmHg. Kan användas som komplement till sublingual nitroglycerinspray, alternativt som förstahandspreparat.
Kontraindikation som vid nitrolingual.
Skall patienten CPAP-behandlas- ta ut buckaltabletten.
Skulle patienten svälja suscard, kan ytterligare en ny tablett ges.
Äldre patienter bör sitta/ligga vid behandling med nitroglycerinpreparat. Suscard skall ej delas.
ASA, acetylsalicylsyra, ska ges till alla patienter med bröstsmärta av misstänkt
cardiell orsak, om inga kontraindikationer finns. Detta minskar trombocyternas förmåga till vidhäftning. T. Trombyl® 160 mg, 2 st. Tabletterna kan tuggas och sväljas med vatten för snabbare effekt.
ASA skall ges även om patienten medicinerar med ASA sedan tidigare, och/eller medicinerar med antikoagulantia.
Kontraindikation: känd överkänslighet mot ASA. Aktivt magsår, nyligen genomgången magblödning, graviditet i 3:e trimestern.
Oxycodon ska ges om så krävs för att nå smärtfrihet.
Ge Inj.Oxycodon 10 mg/ml, spädd med 9 ml NaCl 0.9 mg/ml, till 1 mg/ml, i doser om 2,5 ml i.v. som upprepas till smärtfrihet eller tillfredsställande VAS. Försiktighet vid systoliskt blodtryck <100 mmHg.
Bensodiazepin, Inj.Stesolid Novum, 5 mg/ml, 0.5 ml i.v./i.o. vid svår ångest. Kan upprepas.
Alternativt ges Inj. Midazolam 5 mg/ml, 0.05-0.1 mg/kg i.n. fördelat i båda näsborrarna. Kan som komplement till analgesi och vid akut oro, ges 0.2-0.4 ml i.v.
Ondansetron injektionsvätska 2 mg/ml, 2 ml kan ges långsamt i.v. som engångsdos
vid illamående.
Ringer-Acetat infunderas försiktigt om SBT <90 mmHg. Max 250 ml.
Efter läkarordination ges;
β-blockad ges i varje enskilt fall vid misstanke om hjärtinfarkt och/eller starka
kardiella smärtor, framförallt i kombination med tachykardi. Effekten är snabb och innebär effektiv smärtlindring pga. minskat syrgasbehov i hjärtmuskelcellerna.
Seloken® injektionsvätska 1 mg/ml, 5 ml i.v. med 1-2 ml/min. Upprepas till max 15
ml.
Pulsen bör vara >50/min och systoliskt blodtryck >100 mmHg.
Kontraindikation: AV-block II eller III, cardiogen chock. Försiktighet vid posterior- och inferior hjärtinfarkt.
Ticagrelor (Brilique®) 180 mg (2 st. tabletter á 90 mg) ges till samtliga patienter som skall genomgå PCI
Heparin injektionsvätska 5000 E/ml, 1 ml ges i.v. enligt läkarordination före akut-PCI.
Minskar blodets levringsförmåga.
Diagnostiskt EKG
Vid följande tillstånd skall EKG sändas till sjukhus och kontakt med kardiolog/medicinläkare tas för bedömning:
Pågående bröstsmärtor mer än 15 minuter eller svåra bröstsmärtor under mer än 15 minuter under de senaste 6 timmarna utan uppenbar icke cardiell genes (t ex revbens-fraktur)
Lungödem eller andnöd de senaste 6 tim utan rimlig icke cardiell förklaring (KOL, astma mm)
”Egen klinisk misstanke” om pågående infarkt.
OBS! Ett ”normalt” EKG utesluter varken hjärtsjukdom eller annat allvarligt sjukdomstillstånd.
Observera att diabetiker ofta har diffusa symptom.
Tidigare har kvinnor ofta ansetts uppvisa mindre uttalade symtom än män, vilket senare års studier börjat ifrågasätta. Obehagskänsla är ibland en bättre beskrivning än smärta av symtomet.
Palpationsömhet över bröstkorgen utesluter inte hjärtsjukdom.
Diagnostiskt EKG skall sändas. Den läkare som bedömer insänt EKG och övrig anamnes avgör var patienten skall transporteras och vilken behandling som gäller. Om kriterierna för hjärtinfarkt är uppfyllda och inga kontraindikationer finns ska patienten ha aktiv revaskulariserande behandling vilket innebär PCI i Halmstad, Göteborg eller Lund. Om symtomdebuten ligger mer än 2 timmar tillbaka i tiden eller om patienten drabbats av cardiogen chock är PCI förstahandsbehandling. Patientens ålder och infarktens utbredning kan spela in i valet av metod.
Omvårdnad
Lugna patienten
Hög defibrilleringsberedskap från hämtplats till avlämning skall finnas Blodtrycket (och pulsen) ska mätas i båda armarna
Hjärtläge, vid systoliskt blodtryck <100 mmHg dock höjda ben EKG rytmövervakning/ Arytmiövervakning.
Fri luftväg, assistera andningen
Perifer venkateter alternativt intraosseös infart sätts tidigt. Vitalparametrar tas och dokumenteras var 5:e minut. Skickat EKG dokumenteras i aktivitetsfältet i paratus.
MeSH-ord
Ambulans och prehospital sjukvård Akutmedicin
Hjärta-kärl
Uppdaterat från föregående version - blodprovtagning Gäller från och med 2018-01-01
Bilaga 4
BRIAN frågeformulär 1. Är patienten?
Blek Kallsvettig Ingetdera Vet ej
2. Patienten mår illa, kräks eller har kräkts?
Illamående Kräks/har kräkts Ingetdera Vet ej
3. Hur upplever patienten sin andning?
Påverkad Opåverkad Vet ej (t.ex. patienten kan ej besvara frågan)
4. Smärtintensitet vid ambulansens ankomst i vila enligt NRS (0-10 där 0 är ”inget ont” och 10 är ”värsta tänkbara smärta”).
Ringa i den siffra som patienten anger.
NRS: 0 1 2 3 4 5 6 7 8 9 10
Skulle NRS inte vara möjlig att använda be då patienten att skatta sin smärta enligt följande:
Ingen smärta Lindrig smärta Måttlig smärta Svår smärta Outhärdlig smärta Vet ej
5. Ange ungefärlig tid och datum för smärtdebut för den smärta som föranledde att patienten kontaktade ambulanssjukvården.
Klockan: Vet ej
Datum:
6. Hur kom smärtan?
Plötsligt (sekunder) Snabbt (minuter) Långsamt (timmar) Vet ej
7. Kom smärtan i samband med:
Aktivitet Vila Vaknade med smärtan Vet ej
8. Smärtans utveckling. Smärtan är:
Konstant Kommer och går Ökar successivt Vet ej 9. Hur beskriver patienten sin smärta?
Skriv nedan hur patienten beskriver sin smärta, t.ex. tryckande, krampande, brännande, skärande, huggande, molande, obehag, svidande, sprängande etc.
10. Smärtans lokalisation?
Centralt Vä brösthalva Hö brösthalva Övre brösthalvan Nedre brösthalvan Hela bröstet Vet ej
11. Har patienten ont någon annanstans än i bröstet? (Här kan man skriva flera olika)
Skriv nedan var i kroppen det gör ont eller om smärtan strålar någonstans. Om ingen utstrålning eller annan smärta, skriva "ingen annan smärta".
12. Smärtans utbredning (ytstorlek)?
Som en femkrona Som en handflata Hela bröstet Vet ej
13. Är patienten palpationsöm över bröstet?
Ja Nej Vet ej
14. Är smärtan rörelserelaterad?
Ja Nej Vet ej
15. Är smärtan andningskorrelerad?