suicidrisk via telefon i den psykiatriska
öppenvården
-En kvalitativ intervjustudie
Jenny Ersson
Sandra Viksell
Specialistsjuksköterska, Psykiatrisk vård 2021
Luleå tekniska universitet Institutionen för hälsovetenskap
Sjuksköterskors upplevelser av att bedöma suicidrisk via telefon i den
psykiatriska öppenvården - En kvalitativ intervjustudie
Nurses' experiences of assessing suicide risk by phone in psychiatric outpatient
care - A qualitative interview study
Jenny Ersson Sandra Viksell
Luleå tekniska universitet Institutionen för hälsovetenskap
Avdelningen för omvårdnad
Abstrakt
Bakgrund: Suicid är ett folkhälsoproblem som är utbrett över hela världen som skulle kunna
förebyggas. Trots en pågående vård förhindrar inte det personen från att begå suicid. För att skapa en återhämtningsinriktad riskbedömning behöver vårdaren se patientens individuella möjligheter samt främja engagemang och meningsfullhet. Syfte: Att beskriva sjuksköterskors upplevelser av att bedöma suicidrisk via telefon i den psykiatriska öppenvården. Metod: Totalt nio arbetande sjuksköterskor inom den psykiatriska öppenvården intervjuades med stöd utav semistrukturerade frågor. Analysen skedde utifrån en kvalitativ innehållsanalys med en induktiv ansats. Resultat: Analysen resulterade i ett tema och fem kategorier. Tema: Att kunna se helheten. Kategorier: Att det hör till vardagen, Att det
är en svår men viktig arbetsuppgift, Att bemötandet och relationen är avgörande, Att bedömningsverktyg kan vara ett stöd eller en risk och Att vilja friskriva sig ansvaret och inte bära alla känslor själv. Slutsats: Sjuksköterskor behöver tid till att möta den individuella patienten då det inte
handlar om något som är “svart” eller “vitt” i en bedömning. Tidsbristen kan leda till att sjuksköterskor inte identifierar omvårdnadsåtgärder utifrån patientens individuella behov och istället lutar sig tillbaka mot den standard som finns. Vilket kan påverka möjligheten negativt till att arbeta utifrån en personcentrerad vård. Sjuksköterskor upplevde också en otrygghet när utbildning och reflektionsmöjligheter saknades. Dessa behov behöver tillgodoses av verksamheten då ökad kunskap bidrar till en trygghet. Vad gäller suicid så måste sjuksköterskor arbeta proaktivt om de ska sträva efter en nollvision.
Nyckelord: Sjuksköterska, Suicidriskbedömningar, Telefon, Psykiatrisk öppenvård, Omvårdnad,
Personcentrerad vård, Relation, Utbildning, Reflektion, Kvalitativ innehållsanalys.
Keywords: Nurse, Suicide risk assessments, Telephone, Psychiatric outpatient care, Nursing, Person-centred care, Relationship, Education, Reflection, Qualitative content analysis.
Innehållsförteckning
Introduktion 3 Bakgrund 3 Rational 6 Syfte 6 Metod 6 Kontext 6 Urval 6 Procedur 7 Datainsamling 8 Analys 9 Etiska överväganden 10 Resultat 12Att kunna se helheten 12
Att det hör till vardagen 13
Att det är en svår men viktig arbetsuppgift 13
Att bemötandet och relationen är avgörande 15
Bedömningsverktyg kan vara ett stöd eller en risk 17 Att vilja friskriva sig ansvaret och inte bära alla känslor själv 18
Diskussion 20 Resultatdiskussion 20 Metoddiskussion 26 Kliniska implikationer 28 Slutsats 30 Referenslista 31 Bilaga 1. Intervjuguide.
Introduktion
Telefonbedömningar är något som ökar i omfattning då samhället är under ständig utveckling, framförallt när det gäller teknik (Guimaraes Marcelino, da Cruz & Rueda, 2013). Sverige är det land som ligger i framkant i Skandinavien vad gäller allmän telefonrådgivning (Kaminsky, Röing,
Björkman & Holmström, 2017). För att sjuksköterskor ska kunna ge en säkrare vård och vård på lika villkor använder de sig utav ett datoriserat hjälpverktyg som stöd i sina beslut (Moscato et al., 2007). Under en timme ringer sjuksköterskan cirka sex till åtta samtal där de ska bedöma patientens
vårdbehov, ge råd och hänvisa till en lämplig vårdinstans (Diefenbach, 2009). Detta kan för sjuksköterskor innebära att de utsätts för moraliska svårigheter eftersom de ibland upplever att de inte kan erbjuda den vård de anser är bäst för patienten (Purc-Stephenson & Thrasher, 2010). Etiska dilemman som kan uppstå är när de måste balansera vårdtagarens informationsbehov i förhållande till sina känslor av ansvar (Kaminsky et al., 2017). Det kan också handla om att sjuksköterskor känner en stress över den växande telefonkön men trots detta måste de hålla sig lugna och vara vänliga i bemötandet (Wahlberg, Cedersund & Wredling, 2003). I en svensk studie beskriver Jansson och Hällgren Graneheim (2018) att det kunde vara en svårighet för sjuksköterskor att bedöma
suicidrisken via telefon eftersom det inte fanns samma möjligheter att hjälpa patienten. Att arbeta under stressiga arbetsförhållanden innebär en risk eftersom det kan påverka patientsäkerheten (Kaminsky et al., 2017).
Bakgrund
Suicid är ett globalt folkhälsoproblem (Bolster, Holiday, Oneal & Shaw, 2015) som skulle kunna förebyggas (World Health Organization [WHO], 2019). I Sverige år 2019 dog 1269 personer i bekräftade suicid (Folkhälsomyndigheten, 2020). Det är ungefär fyra gånger fler som dör av suicid än i trafikrelaterade dödsfall. Socialstyrelsen (2020) beskriver att suicid är en destruktiv handling som leder till döden ofta efter ett outhärdligt psykiskt lidande, där de kan ha svårt att se någon annan utväg just där och då. Personen upplever att de för alltid kommer att må så dåligt som de gör just i den stunden. Vidare förklarar Socialstyrelsen att psykisk ohälsa är en stor riskfaktor när det kommer till suicidhandling. Regeringen beslutade år 2008 om ett handlingsprogram av nollvision mot suicid. Programmet går ut på att ingen ska behöva befinna sig i en situation där suicid känns som den enda utvägen (Folkhälsomyndigheten, 2019).
Många av de som begår suicid har haft kontakt med hälso- och sjukvården. Det gäller all form av hälso- och sjukvård men ungefär en tredjedel av de som begår suicid har en pågående kontakt med den psykiatriska vården. När en person tar sitt liv räknas det som en allvarlig vårdskada om
hälso-och sjukvården hade kunnat vidta åtgärder för att förhindra det (Socialstyrelsen, 2020). Trots en pågående vård förhindrar inte det personen från att begå suicid (Rytterström, Lindeborg, Korhonen, Sellin & Wiklund Gustin, 2019). Vid en riskbedömning kan vårdaren lägga för mycket fokus på risken, vilket kan leda till att vårdaren glömmer bort patientens styrkor, resurser och dess kapacitet (Boardman & Roberts, 2014). När en individ ses till bara sin diagnos är risken att individen blir en diagnos och personen bakom glöms bort. Att se hela personen innebär att se en person med andra kompetenser och egenskaper (Topor, 2016, s. 20). För att skapa en återhämtningsinriktad
riskbedömning behöver vårdaren se patientens individuella möjligheter samt främja engagemang och meningsfullhet (Boardman & Roberts, 2014).
För att göra en bra suicidriskbedömning behöver sjuksköterskor använda sig utav sina kliniska kunskaper tillsammans med bedömningsverktyg (Aflague & Ferszt, 2010; Grotto et al., 2015;
Statens beredning för medicinsk och social utvärdering [SBU], 2015; Wolf et al., 2018). Att använda sina kliniska kunskaper innebär en noggrann bedömning av suicidalitet, tidigare suicid i anamnesen och den aktuella situationen (SBU, 2015). Skulle endast standardiserade och opersonliga frågor i form av till exempel bedömningsverktyg användas är detta bara ett bevis på att en kontrollprocess har genomförts (Morrissey, Doyle & Higgins, 2018; Slemon, Jenkins & Bungay, 2017) men är inte det som kommer att identifiera om en person är suicidnära (SBU, 2015). Det kommer framförallt inte synliggöra vad suicidriskbedömningen betyder för patienten i dennes sammanhang om inte den utgår från personens unika upplevelser (Morrissey, Doyle & Higgins, 2018; Slemon, Jenkins & Bungay, 2017).
Vårdaren kan med hjälp av den ickeverbala kommunikationen uppmärksamma suicidplaner trots att patienten inte verbalt uttrycker det (Rytterström et al., 2019). Vilket Donner och Wiklund Gustin (2020) menar att den ickeverbala och verbala kommunikationen sker i gemenskap och innebär att det verbala uttrycket förstärks eller motsägs i till exempel tonläget. Den ickeverbala kommunikationen kan användas som ett komplement när den verbala kommunikationen inte är fullständig eller bidra till möjligheten att tolka den verbala kommunikationen. Vid ett telefonsamtal innebär att den ickeverbala kommunikationen inte möjliggör att kunna se kroppsspråket utan innebär istället att lyssna efter ledtrådar i rösten (Schmid Mast, 2007). Det kan för sjuksköterskor vara en svårighet då det i telefonsamtalet blir svårare att läsa mellan raderna men också för att kunna fatta beslut utan stöd från patientens kroppsspråk (Wahlberg et al., 2003). Kommunikationen blir därför en viktig del i telefonbedömningen då sjuksköterskorna måste förlita sig på den verbala kommunikationen vilket kräver erfarenhet och utbildning (Moscato et al., 2007). För sjuksköterskan kan det skapas en känsla
av ångest eftersom de måste lita på det patienten säger samtidigt som sjuksköterskan inte själv har kontroll över situation (Jansson & Hällgren Graneheim, 2018).
Bedömningsverktyg kan vara ett stöd för sjuksköterskan för att komma ihåg viktiga riskfaktorer men det kan inte ersätta betydelsen av att lära sig en välfungerande samtalsteknik (SBU, 2015). En
konversation är inte bara ett samtal där vårdpersonal strävar efter att påverka patientens
hälsoprocesser. Med hjälp av en vårdande konversation vill vårdaren hjälpa patienten att nå bortom det som vanligtvis inte är möjligt att prata om. För att bjuda in patienten till en konversation som är vårdande krävs att patienten upplever en äkthet hos vårdaren. I den ömsesidiga konversationen kan patienten tillsammans med vårdpersonalen närma sig det okända (Rydenlund, Lindström &
Rehnsfeldt, 2019). När en vårdare tar sig tid att verkligen lyssna, då kan patientens röst bli hörd och dennes livshistoria blir synlig. Det är en utmaning för patienten att berätta om det som verkligen betyder något i kampen mot suicid. Men det kan även vara en lättnad som möjliggör till en återhämtning (Sellin, 2017). När patienten och vårdaren påbörjar denna resa tillsammans så blir vårdaren inbjuden till patientens värld vilket kan innebära ett stort ansvar för vårdaren (Rydenlund et al., 2019). Sjuksköterskor upplever oftast en rädsla över att prata om suicidtankar då de är rädda för att väcka tankar om suicid eller känslor av skuld och skam hos patienten (Jansson & Hällgren Graneheim, 2018). Sjuksköterskan är oftast den som träffar den suicidnära patienten först och har oftast närmare kontakt än någon annan vårdpersonal. Det är därför viktigt att sjuksköterskan känner sig bekväm med att prata om suicid och suicidplaner på samma sätt som vi pratar om somatiska symtom (Bolster et al., 2015). Det innebär inte att vårdaren måste komma med löpande förslag hur måendet ska förbättras. Det kan vara tillräckligt att bara vara där och lyssna (Rydenlund et al., 2019), vilket är ett viktigt verktyg för att skapa tillit och få en djupare förståelse för patientens upplevelse (Donner & Wiklund Gustin, 2020).
I Ejneborn Loois (2015) avhandling beskriver hon att tyngden bör ligga på att skapa en tillitsfull relation då den utgör grunden för att kunna göra en bra bedömning av patientens omvårdnadsbehov utifrån omvårdnad som process. Eftersom en tillitsfull relation kan bidra till kunskapsutbyte med patienten så kan sjuksköterskan identifiera de abstrakta och basala behoven tillsammans med patienten. Vidare beskriver författaren att vid utformandet av omvårdnadsåtgärd är det viktigt att utgå från patientens individuella behov, resurser och förmågor. Samt att det är viktigt att patienten är delaktig i val av omvårdnadsåtgärd så långt det är möjligt. Vilket kan innebära för vårdaren att de behöver vara öppen och flexibel vid val av omvårdnadsåtgärd.
Rational
Vår erfarenhet av att bedöma suicidrisk via telefon är att det är en svår del av vårt yrke och därför ville vi studera detta ämne djupare. I introduktionen och bakgrunden har en genomgång av tidigare forskning beskrivits inför vår studie vilket visar på olika svårigheter som sjuksköterskan kan ställas inför i ett telefonsamtal men också vad som är viktigt i samtalet med patienten. Vi har därmed uppmärksammat att det finns en kunskapslucka inom vårt valda område eftersom den tidigare forskningen främst utgörs av studier med fokus på allmän telefonrådgivning. Vi har funnit några fåtal studier som lyfter olika delar av sjuksköterskans perspektiv att göra suicidriskbedömningar men dessvärre framkommer endast en liten del i en svensk studie om suicidriskbedömning via telefon. Därför anser vi att vårt ämne är högst viktigt att lyfta på grund utav den kunskapslucka som råder. Med denna studie har vi för avsikt att bidra till en ökad kunskap och förståelse till sjuksköterskor, verksamheter och samhället. Detta för att minimera risken på sikt för psykisk ohälsa och suicid i samhället men också för att kunna bidra till en mer personcentrerad- och återhämtningsinriktad vård för patienten. Det är ett viktigt ämne att lyfta eftersom det oftast är sjuksköterskorna som står i fronten i vården och identifierar de som är i behov av vård.
Syfte
Att beskriva sjuksköterskors upplevelser av att bedöma suicidrisk via telefon i den psykiatriska öppenvården.
Metod
Studien är en kvalitativ intervjustudie som utförts med hjälp utav semistrukturerade frågor, vilken utgår från Graneheim och Lundmans (2004) beskrivning av kvalitativ innehållsanalys. De menar att en kvalitativ metod är den design som kan användas om man vill beskriva olika personers
upplevelser av ett levt fenomen.
Kontext
Deltagare rekryterades från tre öppenvårdsmottagningar inom specialistpsykiatrin från olika verksamheter inom södra- och norra Norrland. Sjuksköterskorna arbetar dagtid, måndag till fredag och med patienter som var 18 år eller äldre med varierande diagnoser.
Urval
Ett bekvämlighetsurval användes vid rekrytering av sjuksköterskor. Detta eftersom i likhet med vad Danielson (2017, s. 148-149) beskriver behövdes deltagare som varit med om samma fenomen och
urvalet kan därför inte ske slumpmässigt. Alla sjuksköterskor tillfrågades på sju olika
öppenvårdsmottagningar i Norrland. Totalt nio sjuksköterskor anmälde sitt intresse, för information om de som deltog i studien se tabell 1. Alla sjuksköterskor som hade anmält sitt intresse till studien inkluderas utifrån inklusionskriterierna, vilka var:
- Att de var legitimerade sjuksköterskor.
- Att de arbetar på en öppenvårdsmottagning för vuxna inom specialistpsykiatrin. - Att de ska ha utfört en eller flera bedömningar av suicidrisk via telefon.
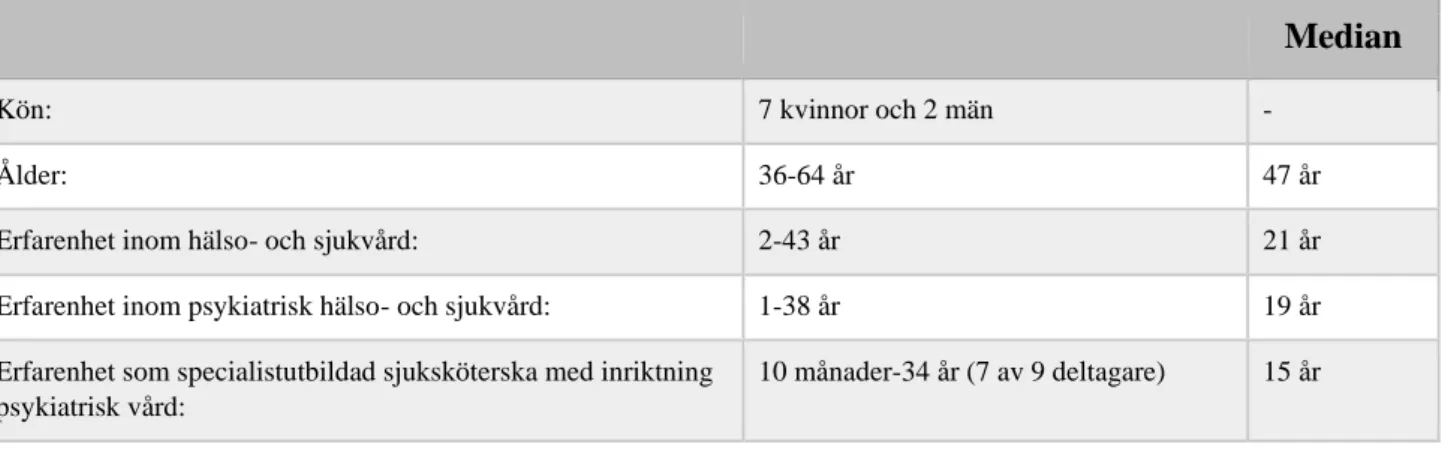
Tabell 1. Sammanställning av information om deltagarna.
Median
Kön: 7 kvinnor och 2 män -
Ålder: 36-64 år 47 år
Erfarenhet inom hälso- och sjukvård: 2-43 år 21 år
Erfarenhet inom psykiatrisk hälso- och sjukvård: 1-38 år 19 år
Erfarenhet som specialistutbildad sjuksköterska med inriktning psykiatrisk vård:
10 månader-34 år (7 av 9 deltagare) 15 år
Procedur
Studien är etiskt granskad enligt Luleå tekniska universitets rutiner innan den påbörjades. Respektive verksamhetschef inom de två berörda verksamhetsområdena kontaktades via mejl för att få godkänt att genomföra studien i deras verksamheter. Verksamhetscheferna hade krav på att det inte fick påverka den ordinarie verksamheten och att deltagandet i studien var frivilligt. Enhetschefer på olika mottagningar kontaktades via telefon för att informeras om studien och verksamhetschefens
godkännande. Därefter mejlades ett informationsbrev ut till enhetscheferna som vidarebefordrade detta till alla sjuksköterskor på deras mottagningar. Första veckan anmälde sig åtta sjuksköterskor till studien. Efter en veckas väntetid ombads enhetscheferna att skicka ut en påminnelse via mejl för att se om någon fler sjuksköterska var intresserad av att delta. Efter påminnelsen rekryterades ytterligare en sjuksköterska. Vid intervjutillfället fick sjuksköterskorna skriva under en samtyckesblankett. Intervjuerna skedde fortlöpande under hösten 2020. I samband med bokning av intervjuer kontrollerades att sjuksköterskorna uppfyllde inklusionskriterierna.
För att vara trygg med frågeguiden lästes frågorna igenom noggrant ett flertal gånger. Detta för att kunna vara mer aktiv i samtalet och lyssna lyhört på det som sjuksköterskorna ville förmedla. Enligt Thomsson (2010, s. 114-115) är det viktigt att den som intervjuar befinner sig där i stunden och är
observant på deltagaren för att samla väsentlig ickeverbal kommunikation som kan berika resultatet senare i innehållsanalysen.
Datainsamling
Intervjun inleddes med en kort presentation av oss själva och information upprepades om att deltagandet var frivilligt och att de kunde avbryta sitt deltagande i studien utan någon förklaring. Intervjuerna tog mellan 40-60 minuter att genomföra och spelades in med hjälp utav en
röstinspelningsfunktion på våra mobiltelefoner. När de var inspelade förvarades de på ett sådant sätt att ingen obehörig kunde få tillgång till materialet. Kjellström (2017, s. 73) beskriver att det är viktigt att bevara deltagarnas konfidentialitet. Därför kommer vi också att radera intervjuerna efter att uppsatsen blivit godkänd och publicerad.
I intervjun användes en intervjuguide (Bilaga 1) med semistrukturerade frågor. Danielson (2017, s. 145) förklarar att en semistrukturerad intervju består av öppna frågor som är uppbyggda efter en viss struktur. Detta behöver inte innebära att frågorna ska följa en viss ordning utan kan anpassas utifrån vad som kommer upp vid intervjutillfället. Intervjuguiden innehöll även exempel på följdfrågor som stöd till huvudfrågorna och områden som vi ville beröra. Danielsson (2017, s. 149) beskriver att det är bra att genomföra en provintervju för att se om de valda frågorna är meningsfulla eller behöver
justeras. Vi genomförde därför varsin provintervju som transkriberades direkt. En gemensam diskussion skedde därefter och två frågor lades till i intervjuguiden innan övriga sju intervjuer genomfördes. På grund utav det geografiska området som sjuksköterskorna befann sig i var det inte möjligt att fördela intervjuerna jämnt mellan oss författare då alla utom en önskade fysiskt möte. Totalt genomförde en utav oss sju intervjuer och den andra två. Transkriberingarna fördelades jämnt mellan oss författare som lyssnades igenom noggrant för att kunna ordagrant skriva ned vad som sades. Därför transkriberades intervjuerna fortlöpande efter varje intervju i ett Word-dokument för att få med den ickeverbala kommunikationen. Vilket Graneheim och Lundman (2004) menar att det är viktigt att transkribera intervjun ordagrant för att inte missa något eller att betydelsen ska bli annorlunda. Efter transkribering av alla intervjuer kontrollerades materialets innehåll om det var tillräckligt. Intervjuerna kunde därefter läsas igenom flera gånger av båda författarna noggrant. Detta menar Danielson (2017, s. 292) görs för att leta mönster och kunna dela in texten i meningsenheter. Därmed kunde vi påbörja vår analys. Den ickeverbala kommunikationen togs med vid transkriberingen men extraherades vid sista kategorisering. Innan det togs bort fördes en diskussion om det var något som kunde påverka den underliggande meningen, vilket vi kom fram till att det inte gjorde.
Analys
Analysen genomfördes utifrån en kvalitativ innehållsanalys med en induktiv ansats där avsikten var att beskriva innehållet i intervjuerna. Graneheim och Lundman (2004) förklarar att ett induktivt
förhållningssätt innebär att forskaren utgår från innehållet i texten där forskaren letar efter likheter och skillnader.
Efter att vi hade utfört intervjuerna erhöll de varsin siffra mellan ett och nio. Hela intervjuerna
användes som en analysenhet. Sammanlagt togs 487 meningsenheter ut. Meningsenheterna sattes in i en tabell där ett siffersystem användes för att kunna följa från vilken intervju meningsenheterna härstammade ifrån vilket upprepas i varje steg i kategoriseringen. Detta för att meningsenheterna från intervjuerna skulle vara lättare att följa i analysprocessen men också om vi författare behövde backa i processen. Meningsenheterna kondenserades därefter. Att göra en kondensering innebär att
författaren krymper ner texten i en meningsenhet men bevarar det centrala i texten (Graneheim & Lundman, 2004). Vidare menar författarna att under kondenseringen kan meningsenheterna delas upp ytterligare ifall att en meningsenhet kunde ha olika innehåll. Kondenseringen av
meningsenheterna i vår analys resulterade i 1187 kondenserade meningsenheter. Efter
kondenseringen kodades varje meningsenhet vilket ledde till 1084 koder. Graneheim och Lundman (2004) beskriver att när författaren kodar de kondenserade meningsenheterna möjliggörs det att författaren kan se meningsenheterna utifrån ett nytt perspektiv.
Efter kodningen kategoriserades meningsenheterna i sex steg. I det första steget kategoriserades 1084 koder till 708 tillfälliga kategorier. I andra steget kategoriserades de 708 tillfälliga kategorierna till 426 tillfälliga kategorier. I tredje steget kategoriserades de 426 tillfälliga kategorierna till 189 tillfälliga kategorier. I fjärde steget kategoriserades de 189 tillfälliga kategorierna till 28 tillfälliga underkategorier. I femte steget kategoriserades de 28 tillfälliga underkategorierna in i nio kategorier som bildade huvudkategorier och tillfälliga underkategorier. Efter en diskussion utfördes en sjätte kategorisering som utfördes i två steg som markerades med A och B. I sjätte kategoriseringen del A kunde tre huvudkategorier slås samman till en huvudkategori. I del B kunde två huvudkategorier slås samman till en huvudkategori. Vilket resulterade i totalt fem kategorier och 28 tillfälliga
underkategorier.
I de tre första stegen skedde kategoriseringen textnära med en lägre abstraktionsnivå. I kategorisering fyra till sex genomfördes analysen med en något högre abstraktionsnivå. Graneheim, Lindman och Lundman (2017) beskriver att vid en manifest ansats krävs en viss grad av tolkning och
abstraktionsnivå men tyngden ligger mer i abstraktionsnivån än i tolkningen. Den manifesta ansatsen användes i steg ett till sex i analysprocessen vilket enligt Graneheim och Lundman (2004) innebär att forskaren utgår från det synliga och uppenbara i texterna från intervjuerna. Därefter när brödtexten skrivits i det avsnitt som berör resultatet kunde vi se ett genomgående tema vilket möjliggjorde för oss att gå vidare med en latent ansats och forma ett tema. I Graneheim och Lundman (2004)
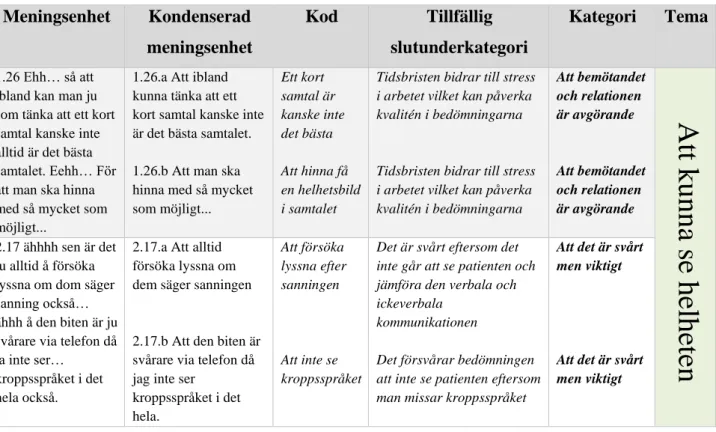
beskriver de att det är möjligt att börja med en manifest ansats för att sedan gå vidare med en latent ansats om det senare i studien finns möjlighet för detta. Att använda sig utav en latent ansats beskriver författarna innebär att forskaren gör en tolkning av textens innehåll. I tabell 2 visas några exempel ur analysprocessen. Vårt resultat presenteras utifrån ett tema och fem kategorier.
Tabell 2. Exempel ur analysprocessen.
Meningsenhet Kondenserad meningsenhet Kod Tillfällig slutunderkategori Kategori Tema 1.26 Ehh… så att ibland kan man ju som tänka att ett kort samtal kanske inte alltid är det bästa samtalet. Eehh… För att man ska hinna med så mycket som möjligt...
1.26.a Att ibland kunna tänka att ett kort samtal kanske inte är det bästa samtalet.
1.26.b Att man ska hinna med så mycket som möjligt... Ett kort samtal är kanske inte det bästa Att hinna få en helhetsbild i samtalet
Tidsbristen bidrar till stress i arbetet vilket kan påverka kvalitén i bedömningarna
Tidsbristen bidrar till stress i arbetet vilket kan påverka kvalitén i bedömningarna Att bemötandet och relationen är avgörande Att bemötandet och relationen är avgörande
Att k
unna
se
hel
heten
2.17 ähhhh sen är det ju alltid å försöka lyssna om dom säger sanning också… ähhh å den biten är ju svårare via telefon då ja inte ser…kroppsspråket i det hela också.
2.17.a Att alltid försöka lyssna om dem säger sanningen
2.17.b Att den biten är svårare via telefon då jag inte ser
kroppsspråket i det hela. Att försöka lyssna efter sanningen Att inte se kroppsspråket
Det är svårt eftersom det inte går att se patienten och jämföra den verbala och ickeverbala
kommunikationen
Det försvårar bedömningen att inte se patienten eftersom man missar kroppsspråket
Att det är svårt men viktigt
Att det är svårt men viktigt
Etiska överväganden
Under studieprocessen fanns de tre etiska principerna i åtanke som finns beskrivna i
Belmontrapporten. De tre etiska principerna är: respekt för personer, Att göra gott samt rättvisa (Belmont report, 1979). Dessa principer fanns med som stöd när det uppstod etiska svårigheter under hela studiens gång. När sjuksköterskor rekryterades hade vi principen respekt för personer i åtanke. Detta gjordes genom att respektera om de valde att inte delta i studien eller om de ville hoppa av.
den andras åsikter och val. Men också att skydda de med en begränsad autonomi (Belmont report, 1979). För att kunna följa den principen skickades informationsbrevet till enhetscheferna, så att de kunde föra informationen vidare till sjuksköterskorna på deras mottagningar, för att de inte skulle känna sig tvingade eller skyldiga gentemot oss att delta. Detta eftersom några av de mottagningar som vi skickade till fanns en möjlighet att sjuksköterskorna kunde känna någon utav oss.
Att göra gott-principen innebär att fokuset ska vara på människans välbefinnande. När det kommer
till forskning innebär det att inte skada deltagarna. Forskaren ska maximera fördelarna och minimera risken för skada (Belmont report, 1979). Detta gjordes genom att innan studien påbörjades
övervägdes för- och nackdelar noggrant med studien. Det framkom att risken med studien ansågs vara minimal att skada någon utav sjuksköterskorna. De risker vi såg var att ett deltagande kunde bidra till en ökad stress genom att intervjuerna genomfördes under arbetstid vilket kunde innebära att de behövde ta igen den tiden senare. Vi ansåg att risken kunde reduceras genom att sjuksköterskorna själva fick välja tid och plats för intervjun. De kunde själv planera in när intervjun skulle ske utifrån sitt schema och verksamhetens förutsättningar. En annan stressfaktor kunde vara att de kunde känna stress över att de måste svara rätt saker på frågorna. Genom att ställa så öppna frågor som möjligt försökte vi att minimera denna risk. En beredskap fanns att erbjuda sjuksköterskorna reflektion ifall att de återupplevde obehagliga minnen under studiens gång. Nyttan med studien ansåg vi övervägde riskerna eftersom studiens resultat skulle kunna bidra till ökad kunskap för
sjuksköterskeprofessionen, patienter, anhöriga, verksamheter och samhället. Kunskapen kan
förhoppningsvis bidra till att skapa bättre förutsättningar att sträva efter målet mot en nollvision när det gäller suicid.
Intervjuerna kodades för att avidentifiera sjuksköterskorna vilket annars kanske hade bidragit till en oro vid publicering av examensarbetet. Vi har valt att inte beskriva det geografiska området något närmare än södra- och norra Norrland för att skydda sjuksköterskornas konfidentialitet. Den
insamlade datan förvarades på ett sådant sätt att ingen obehörig skulle kunna komma åt materialet för att skydda sjuksköterskornas konfidentialitet.
Den sista principen handlar om rättvisa vilket innebär att deltagarna i gruppen ska behandlas jämlikt och att skydda sårbara grupper (Council for International Organizations of Medical Sciences
[CIOMS], 2002; Belmont report, 1979). Vi gav alla sjuksköterskor samma information, genom precis samma tillvägagångssätt och var det någon som hade behovet av att få information på något
annat sätt skulle vi anpassat informationen. De fick även välja när, vart och hur de ville bli intervjuade och alla sjuksköterskor fick samma valmöjligheter.
De fick både muntlig och skriftlig information vilket Kjellström och Ross (2011) förklarar att det ska framgå i informationsbrevet att deltagandet i studien ska vara helt frivilligt och deltagarna ska kunna avbryta sitt deltagande närsomhelst utan någon förklaring. I informationsbrevet gavs information om studien för att vi skulle kunna inhämta informerat samtycke. Telefonnummer och mejladresser till oss författare och handledare fanns att tillgå ifall att någon deltagare hade frågor eller funderingar kring studien.
Resultat
Vår analys resulterade i ett tema och fem kategorier (Se tabell 3) som beskriver sjuksköterskors upplevelser av att bedöma suicidrisk via telefon i den psykiatriska öppenvården.
Tabell 3. Sammanställning över tema och kategorier
.
Tema Kategorier
Att kunna se helheten
Att det hör till vardagen
Att det är en svår men viktig arbetsuppgift Att bemötandet och relationen är avgörande Att bedömningsverktyg kan vara ett stöd eller en risk
Att vilja friskriva sig ansvaret och inte bära alla känslor själv
Fortsättningsvis kommer vi att skriva suicidriskbedömning, telefonbedömning eller bedömning av
suicidrisk då vi syftar till suicidriskbedömning via telefon men kan i vissa sammanhang skriva ut “via telefon” eller “i det direkta mötet” för att vara tydlig.
Att kunna se helheten
Ett övergripande tema som återkom i alla kategorierna var Att kunna se helheten. I vårt resultat framkom att sjuksköterskor menade att suicidriskbedömningar var en del av deras arbetsvardag men inte den bästa bedömningen för att kunna se helheten. För sjuksköterskorna kunde det innebära att de behövde hitta andra sätt att kunna kompensera för den bristande helhetsbilden då de ansåg att det var svårt men ändå viktigt att göra en bedömning. För att få en bättre helhetssyn var bemötandet och relationen till patienten avgörande. Möjligheten att kunna se helheten kunde också bero på hur bedömningsverktyg användes då det för sjuksköterskan antingen kunde vara ett stöd eller en risk.
När sjuksköterskan fick en bättre bild av helheten kunde det innebära mycket känslor och ett tungt ansvar vilket visar på ett behov av stöd från verksamheten och kollegor.
Att det hör till vardagen
Sjuksköterskorna beskrev att cirka 50 procent av deras arbetstid bestod av att sitta i telefonsamtal med mestadels kända patienter med varierande diagnoser men främst ADD, ADHD och bipolär sjukdom. Telefonsamtalen bestod oftast av olika slags uppföljningar, bland annat av suicidrisken. Sjuksköterskor berättade att suicidtankar var vanligt förekommande hos patienter även om kontaktorsaken till en början berodde på något annat. Att det var viktigt att uppmärksamma om patienten uttryckte ett dåligt mående och i så fall göra en bedömning av suicidrisken. En fördel med telefonbedömningar som sjuksköterskorna såg var att de kunde bedöma patienter som inte kunde eller ville komma till mottagningen. Att göra en telefonbedömning av suicidrisken uppger
sjuksköterskorna inte vara det bästa sättet, då de upplevde att bedömningen inte blev fullständig. Men sjuksköterskorna uppger att det är en del av deras arbetsvardag och de försökte göra det så bra som möjligt för patienten.
“Man kan inte göra en 100% bra bedömning, skulle det hända någonting så är det ingenting som, det skulle inte accepteras av Socialstyrelsen att vi har bara träffat en suicidal patient via telepsykiatri eller
telefon“ (intervju fem)
Att det är en svår men viktig arbetsuppgift
Sjuksköterskor beskrev att de kunde erbjuda en snabb tid till mottagningen för ett fysiskt möte ifall de kände sig osäkra i sin telefonbedömning eller om det framkom suicidtankar i samtalet. Detta eftersom suicidriskbedömningen i ett fysiskt möte upplevdes kunna ge en bättre helhetsbild. Det direkta mötet upplevdes också tryggare eftersom i en telefonbedömning går det inte att agera på samma sätt ifall patienten väljer att skada sig då de inte är i närheten.
“Jag tänker om det framkommer och att jag känner mig orolig. Så vill jag gärna ta hit personen för det är ju väldigt svårt att bedöma via telefonen om man inte känner personen väldigt väl och man vet
med sig att det är någon som brukar vara ärlig” (Intervju sex)
Om det framkom en suicidrisk beskrev sjuksköterskorna att det var viktigt att göra en bra planering för att förhindra suicid såsom en krisplan. Ibland ansåg sjuksköterskorna att de behövde agera och vidta åtgärder när det funnits oro för patienten till exempel att åka hem till patienten eller erbjuda dem en besökstid.
“…Det är ju bättre att man agerar för mycket i dom hära frågorna än för lite. Erbjud en tid och har
Sjuksköterskor upplevde ofta att när patienter uttryckte suicidtankar och/eller suicidplaner var det ett rop på hjälp. Där de beskrev att det var viktigt att hitta orsaken till patientens dåliga mående. De beskrev att när en patient uttryckte suicidtankar i telefonsamtalet när de egentligen vill ha hjälp med något annat kunde det skapa negativa känslor. En sjuksköterska beskriver sin upplevelse av att höra en person som suicidhotar:
“Det är ju ett väldigt dåligt sätt att söka hjälp på, jag hade kunnat lyssna om dem hade sagt nånting annat men hota mig inte med att ta ditt, man blir väldigt låst i det där.” (Intervju åtta)
Sjuksköterskorna upplevde en brist på utbildning i suicidriskbedömningar via telefon vilket var önskvärt och ansågs viktigt för att hålla kunskapen uppdaterad. Utbildning upplevdes kunna underlätta suicidriskbedömningarna och för de unga och oerfarna att de kunde bli säkrare i sina bedömningar. Det är dock inte bara utbildning som gör sjuksköterskan bättre på
suicidriskbedömningar utan det ligger också i ens egna intresse och hur man är som person. En sjuksköterska upplevde att de hade ett eget ansvar att efterfråga utbildning om behov fanns.
“... Tänker inte att den teoretiska …. biten är de som gör en bättre eeh för som sagt så är man ju inte,
patienten är ju inte en teori...” (Intervju två)
Erfarenhet upplevde sjuksköterskor gjorde att de kände sig säkrare i sina bedömningar vilket bidrog till ökad trygghet. Dem beskrev att de kände en rädsla vid suicidriskbedömningar på grund utav sin egen okunskap, att en kombination av utbildning och erfarenhet bidrog till att de kunde känna sig tryggare i bedömningarna.
“Åh jag brukar tänka ju mer kunskap och erfarenhet du har ju mindre rädsla får du i sådana här
situationer” (Intervju tre)
Att prata om suicid med en patient framför sig beskrev sjuksköterskor att det var jobbigt likväl som i telefon. Det är ett jobbigt men viktigt samtalsämne då det kan vara förebyggande att prata om det. Samtidigt är det viktigt att sjuksköterskor försöker sträva efter en nollvision mot suicid inom psykiatrin.
“Alltså suicid är ju inte bara att man får en skråma på benet. Eller att jag typ råkar gå in i ett bord. Det är ju ett liv vi pratar om, jag tror att ska vi nu arbeta mot suicide zero, så hade de ju varit helt
fantastiskt” (Intervju ett)
Sjuksköterskor beskrev att det var svårt att bedöma suicidrisken via telefon då de inte fick samma helhetsbild som i ett fysiskt möte då de missar kroppsspråket. Vilket gör det svårare att läsa mellan raderna i bedömningen. Det är då extra viktigt att ställa flera frågor och inte bara fokusera på frågor om suicid. De beskrev att risken måste bedömas utifrån telefonsamtalet i sin helhet, att det inte går att mäta suicidrisken utifrån en förutbestämd standard. Sjuksköterskor upplevde att det var svårt att
göra telefonbedömningar eftersom det inte går att jämföra den verbala kommunikationen med den ickeverbala på samma sätt som i det direkta mötet. De får använda sig av andra sätt för att fånga upp saker som annars missas vilket kan vara genom att sjuksköterskan ställer fler frågor för att få en bättre helhetsbild. Men att helhetsbilden inte blir densamma som i det direkta mötet.
“Man kan sitta och prata med patienten och patienten säger att det är bra men de sitter med snaran runt halsen i telefonsamtalet. Det har jag ju inte någon aning om.” (Intervju ett)
För att kunna göra en bra suicidriskbedömning beskrev sjuksköterskor att det var viktigt att lyssna på röstläget, lyssna efter svarslatens, undvikanden, vad patienten säger, vad patienten inte säger, vad som uttrycks och hur det sägs. Detta blir extra viktigt när suicidriskbedömningen görs via telefon eftersom de inte kan se patienten. Sjuksköterskor upplevde att suicidriskbedömningar via telefon inte blir en fullständig bedömning men att de ändå får göra det bästa av situationen. Det kunde innebära att det var svårare att veta hur suicidal en patient är.
“Sen kan det ju också vara vad man inte säger alltså ett undvikande i det man säger. Speciellt när man bli lite sådär luddig”. (Intervju nio)
En dold depression kunde sjuksköterskor uppleva att det var svårt att uppmärksamma eftersom patienterna kunde låta som vanligt. Sjuksköterskor beskrev att skillnaden mellan den direkta suicidriskbedömningen och telefonbedömningen kunde bero på hur samtalet mellan sjuksköterskan och patienten blev. En sjuksköterska beskrev att denne inte upplevde någon skillnad på suicidriskbedömningen via telefonen eller i det direkta mötet.
Sjuksköterskan beskrev varför det inte är någon skillnad såhär:
“Som jag säger är dem forcerade, säger dem knappt någonting, har dem svarslatens, gråter de. Dem har darr på rösten när dem är upprörd. Det finns så mycket i det dem säger, hur dem säger, vad dem
säger som man kanske bedömer mer än än hur dem ser ut”. (Intervju åtta) Att bemötandet och relationen är avgörande
För att kunna göra en bra bedömning upplevde sjuksköterskorna att det var viktigt med ett bra
bemötande. Att det är viktigt att bemöta patienter individuellt för att de ska känna sig bekräftade trots sina suicidtankar.
“Man är trevlig och bemöter dom bra, man lyssnar och tar dom på allvar patienterna, basic vanligt
folkvett” (Intervju sex)
Sjuksköterskor beskrev att förtroendet är viktigt vid en suicidriskbedömning eftersom då kanske patienten vågar berätta om sitt mående. Något de såg som kunde bidra till ett förtroende var bemötandet, att lyssna, bekräfta patienten och regelbunden kontakt med samma sjuksköterska. Förtroendet kunde därefter underlätta relationsskapandet.
“För har dom inget förtroende för mig. Så tror jag ju att dom kanske inte säger. Tänker jag och det är ju väldigt bra om man har en bra relation till patienten så kanske de faktiskt vågar öppna sig.”
(Intervju sju)
Suicidriskbedömningen beskrev sjuksköterskor kunde underlättas om de hade en bra kontakt med patienten. Risken med att patienten inte är ärlig med sitt mående kunde annars uppstå.
“Ja, framför allt måste du få den DÄRA kontakten va. Det vill säga att du har patienten med dig” (Intervju nio)
Sjuksköterskorna ansåg att relationen var viktig vid en suicidriskbedömning. Relationen kan inge hopp, få patienten att berätta om sina innersta tankar samtidigt som relationen underlättar vetskapen om när de talar sanning och när det är allvar. Bemötandet i relationen beskrivs som viktig bland annat för att patienten inte ska känna skuld eller att deras känslor nedvärderas. Att vara öppen och inbjudande var saker som bidrog till en relation. Tidsbrist var något som kunde ha en negativ inverkan på relationen eftersom sjuksköterskorna kunde bli stressad och inte fick tid till att lyssna och bekräfta patienten. En sjuksköterska beskrev att det ibland kunde vara en nackdel med att ha en relation till patienten. Detta eftersom relationen kan påverka patienten att vilja visa sig stark inför sjuksköterskan och istället inte dela med sig av hur personen egentligen mår.
“Jag tänker att personen, patienten har nog kanske lättare att berätta för mig om sina suicidtankar eller sina suicidplaner om vi har en relation än om jag bara är vem som helst” (Intervju två)
Sjuksköterskor upplevde att tidsbristen var en stressfaktor och kunde påverka kvalitén då det oftast fanns en förutbestämd samtalstid. De ansåg att det kunde vara farligt när det fanns en förutbestämd standard. De beskrev att det ändå var viktigt att ta sig tid att lyssna, ställa frågor och vara närvarande. Detta kunde dock medföra att telefonköerna växte och skapade en inre stress hos dem vilket kunde bidra till minskad närvaro i samtalet. Som i sin tur kan påverka att patienten inte vill berätta om sina suicidtankar. Tidsbristen kunde bidra till känslor som ilska, irritation och ledsamhet hos
sjuksköterskorna eftersom patienterna hamnar i kläm och får inte en lika bra bedömning. “Det är ju dom där bekräftelsefrågorna att exempelvis säga jag hör att du mår jättedåligt, jag förstår
det, eh vill du berätta mer? Jag lyssnar gärna på dig” (Intervju tre)
Sjuksköterskor upplevde att det var viktigt att bekräfta patienten i suicidriskbedömningen. Att de visade intresse och ställde bekräftande frågor vilket kunde få patienter att utveckla sina tankemönster och på så vis kan de få ut mer information. Vid en suicidriskbedömning upplevde sjuksköterskorna att det var viktigt att patienten känner trygghet för att våga öppna sig och berätta om sina
suicidtankar. De beskrev att det är viktigt att visa att de verkligen vill veta och inte är rädd för svaret. Att sätta sig in i och förstå patienten utifrån dennes situation beskrev sjuksköterskor som viktigt, för
att patienten ska känna sig förstådd och att sjuksköterskorna ska kunna visa empati. Att inte bara säga att jag förstår fast man inte gör de.
“Men alltså det är nog det värsta som finns att någon säger att dom förstår. För att vem kan leva sig in på det viset i någon annans lidande egentligen?” (Intervju nio)
Sjuksköterskor upplevde att det var viktigt att fråga runt omkring patienten i allmänhet innan de ställde frågor om suicid. Att fråga vidare och följa upp svar om patienten var även en viktig del i deras bedömning. Detta eftersom det kunde visa på hur långt patienten hade kommit i den suicidala processen men också för att sjuksköterskorna skulle känna att de gjort en korrekt bedömning. De beskrev att det är följdfrågorna som gör det till en individuell bedömning.
“Som jag sa jag kan ja kan börja med att fråga har har du tankar på att skada dig själv, har du tankar på att att ta ditt liv, har du någonsin haft, åh när dem asså när börjar dem bejakar att det finns
såna tankar då frågar jag ju vidare hur ofta? hur ofta förekommer det? eh har du planer på hur du ska göra? Ja kan dem säga ja ska hoppa från bron eller sådär, eh hur starka är tankarna?” (Intervju
åtta)
Bedömningsverktyg kan vara ett stöd eller en risk
Sjuksköterskor upplevde att bedömningsverktyg kunde vara ett stöd i bedömningen för att inte missa något viktigt men att det var viktigt att vara trygg med verktyget och anpassa det efter individen. Annars var risken att de missade vad patienten sa då de kunde bli låst vid verktyget och glömma bort att ställa följdfrågor samt missa magkänslan då fokuset istället ligger på frågorna från verktyget istället utifrån individen. Telefonsamtalet kan annars upplevas stelt och inte lika
förtroendeingivande. Det är också viktigt att tänka på de statistiska riskfaktorerna men även om patienten har ett flertal riskfaktorer behöver det nödvändigtvis inte betyda att patienten vill ta sitt liv.
“… Jag ser risker att man blir lite väl kanske fokuserad på just de då. Att man kanske missar liksom …. Jag tänker lite magkänsla, vad patienten säger, att man liksom blir så himla fast i en i en
strukturerad mall. För de är ju fortfarande individuella bedömningar … ” (Intervju sju)
De bedömningsverktyg sjuksköterskorna beskrev som kunde vara ett stöd vid suicidriskbedömningar var Socialstyrelsens och suicidstegen. Upplevelsen var att det kunde bidra till att bekräfta hur långt patienten har kommit i suicidprocessen. Men att det är viktigt att veta hur bedömningsverktyget ska användas då det annars finns en risk att felaktiga åtgärder vidtas på grund av bristande information. De upplevde att alla gör sina bedömningar på olika sätt exempelvis att man inte alltid har verktyget framför sig utan i bakhuvudet.
“Jag skulle inte få lika mycket svar på på frågan. Jag tänker att jag missar information om jag går för fort fram om jag liksom inte följer stegen.” (Intervju två)
Sjuksköterskorna upplevde att magkänslan var en viktig del i suicidriskbedömningen och att det är viktigt att inte glömma bort den om bedömningsverktyg används. Detta eftersom magkänslan kan bidra till att sjuksköterskan får en annan bild av bedömningen än vad patienten berättar.
“… Jag tror att jag skulle bli ganska… Jag tror att jag skulle lite fastna i kanske stirra mig blind på den dära skalan om jag känner att… så det tror jag i sig skulle kanske vara en liten risk att man
kanske missar just den hära magkänslan hos sig själv ...” (Intervju sju) Att vilja friskriva sig ansvaret och inte bära alla känslor själv
Sjuksköterskor beskrev att suicidriskbedömningar kunde skapa många tankar såsom om de hade gjort tillräckligt, vidtagit rätt bedömning och utfört rätt åtgärd. En yttre och inre reflektion var därför viktigt att föra kring vilka frågor sjuksköterskorna vågar ställa, hur reagerar de på svaren och vilken attityd har de gentemot andra människor.
“Jaaa, det är ju både yttre och inifrån, dels måste man ju hela tiden jobba med sig själv. Vad har jag för attityd till andra människor?“ (Intervju nio)
Sjuksköterskorna beskrev att det inte finns någon organiserad reflektion i deras verksamheter men upplever att den behövs för att inte bära alla känslor och allt ansvar själv. Det innebar istället att de fick sökte stöd hos sina kollegor för att diskutera sina tankar eller för att få ta del av sina kollegors synsätt och ta lärdom av dem. Reflektion kan bidra till att de kan vidga sitt personliga tankemönster och få en bättre handlingsberedskap som kunde leda till en ökad trygghet i bedömningarna. Som ny på arbetsplatsen var det extra viktigt med reflektion och det kollegiala stödet då de upplevde att det tillförde dem mer än vad den teoretiska utbildningen gjorde. Tidsbrist kunde leda till att
sjuksköterskor inte hann reflektera med någon kollega om svåra situationer och fick istället föra en inre reflektion med sig själv hemmavid när stressen inte var lika påtaglig. Vilket innebar att
sjuksköterskorna gick hem och bar på dessa känslor själv.
“Ja, jag tror väl asså vi ja tror att vi reflekterar nog med varandra om vi har varit med om någonting svårt förstår du man pratar med kollegor åh så där, på fikarasten kanske men, nä vi har ju ingen organiserad
reflektion här.” (Intervju fem)
Sjuksköterskorna beskrev att det fanns en rädsla och en osäkerhet att patienten skulle suicidera bland annat för att patienten inte fanns intill. De kunde då känna sig begränsad i sina möjligheter att agera. Känslor kunde också väckas hos sjuksköterskan när patienten lägger på i telefonsamtalet innan de hunnit slutföra suicidriskbedömningen. Det läggs mycket ansvar på sjuksköterskorna då de upplever att de ansvarar över patientens liv och är en del av arbetet de helst hade sluppit. Sjuksköterskorna hoppades tidvis att patienten skulle neka till suicidtankar för att slippa göra någon
“Jag tycker att det är svårt och det är en del av mitt arbete jag känner mig. Jag känner mig osäker inför. För jag är jätterädd att missa någonting, för att göra fel. För att, jamen såklart det kan ju
hända att en patient tar livet av sig. Sen kan det ju hända ändå även om man har gjort en bra bedömning men. Jag känner, det känns.” (Intervju sex)
Sjuksköterskor beskrev att det var viktigt att ha tillgång till en läkare då suicidriskbedömningar är en svår del av jobbet. Antingen för att kunna dela ansvaret eller lägga över det helt på läkaren eftersom det ibland var saker som endast läkaren kunde fatta beslut om vilken åtgärd som skulle vidtas.
“Eh rent juridiskt formellt för att så att säga ha ryggen fri så ska du ju tala med en en specialistläkare” (Intervju tre)
Att prata om suicidtankar och att inge hopp var något sjuksköterskor beskrev som viktigt men också att patienten kan se telefonsamtalet som sitt enda hopp, att det därför var viktigt att ringa upp
patienten.
“Just att normalisera att berätta men att det är väldigt vanligt att må såhära men att de de blir alltid
bättre. Det är ju jätteviktigt“ (Intervju sex)
Sjuksköterskorna upplevde att det var vanligt att det uppstod inre etiska och moraliska konflikter vid en suicidriskbedömning. Bland annat kunde de uppleva att bedömningen av suicidrisknivån inte överensstämde med vad patienten själv uttryckte vilket innebar svårigheter med vilken åtgärd sjuksköterskorna skulle vidta. Även etiska konflikter kunde uppstå på grund av tystnadsplikten.
“… Min magkänsla säger att men det kommer du inte alls att göra …. då det blir ju liksom svårt då den har uttryckt sig så men jag inte alls känner att det är det som kommer att ske …. då kan jag tycka
att det är lite oetiskt för jag kan ju inte skriva gärna …. i journalen att jag inte litar på vad patienten säger asså att det blir lite sådära motsträvigt hur man ska kunna motivera att …. även fast den patienten säger att jag vill inte leva längre så bedömer jag att risken inte är hög...” (Intervju två)
Sjuksköterskor beskrev suicid som baksidan med sitt arbete, att det är tufft även om de själv inte haft kontakt med den avlidne, vilket också märks tydligt i verksamheten. En tanke som uppstod hos sjuksköterskorna var att de funderade om de kunde ha förhindrat suicid. Dem beskrev även att en händelseanalys görs för att utreda om de hade kunnat agerat annorlunda.
“Ja, det blir ju som bara en tung känsla hos alla. Man börjar ju mala vad är de som har brustit, vars är de vi har missat någonting” (Intervju ett)
Sjuksköterskor beskrev att det var viktigt att dokumentera vad de hade gjort för att hjälpa patienten om något skulle hända. De upplevde att dokumentationen blev bättre i telefonbedömningar eftersom de inte behövde ha ögonkontakt med patienten då de istället kunde dokumentera samtidigt i samtalet.
“... Det är ju superviktigt och det är ju för att jag ska kunna släppa det sen när jag har gått hem också
att jag har dokumenterat så händer det någonting så har jag ändå skrivit att jag har liksom gjort de jag kan eller så och liksom…” (Intervju sex)
Diskussion
Resultatdiskussion
Syftet med vår studie var att beskriva sjuksköterskors upplevelser av att bedöma suicidrisk via telefon i den psykiatriska öppenvården. I vårt resultat framkom att sjuksköterskors
suicidriskbedömningar handlar om att kunna se helheten. Något som de upplevde försvårade detta var bland annat tidsbristen eftersom den kunde bidra till stress och påverka deras möjlighet att bilda en relation till patienten. Vårt resultat visar att sjuksköterskorna upplevde att det var viktigt att skapa en relation för att patienten skulle våga berätta om sina innersta tankar. Ejneborn Looi (2015)
beskriver i sin avhandling att bygga en tillitsfull relation är en grundsten vid omvårdnad som process. Vidare beskriver författaren relationen som avgörande för att sjuksköterskan tillsammans med
patienten ska kunna identifiera de abstrakta och basala behoven och utforma en omvårdnadsåtgärd tillsammans med patienten så långt det är möjligt. I likhet skriver Ekman et al. (2011) att
personcentrerad vård är när det möjliggörs för patienten att aktivt delta i sin vård. Där patientens tillstånd, egen förståelse och erfarenhet av sin situation står i centrum och utgör grunden för den personcentrerade vård (Ekman et al., 2011; Tierney, 2020). Sellin, Kumlin, Wallsten och Wiklund Gustin (2019) beskriver att en intervention är ingenting som går att ge till patienten. De menar att det är en gemensam process där sjuksköterskan reflekterar med patienten för att få en ökad förståelse och att patienten därigenom får en ökad förståelse av sig själv. Författarna förklarar att vid en osäkerhet är det lätt att sjuksköterskan lutar sig tillbaka mot den standard och de traditioner som finns på den aktuella arbetsplatsen. Vi ser ett samband i vår studie att stressen som uppstår vid en tidsbrist kan bidra till att sjuksköterskan blir osäker i sin bedömning. Vilket kan vara en anledning till att de använder sig utav den standard som råder och försvårar för sjuksköterskan att kunna se till helheten.
I kategorin Att det hör till vardagen framkom att telefonbedömningar är en vanligt förekommande arbetsuppgift under sjuksköterskans arbetsdag på öppenvårdsmottagningen. Samtalen kunde bland annat innebära uppföljningar av suicidrisken och att det då var viktigt att fånga upp om någon mådde dåligt, att det är viktigt att ta sig tid och lyssna. Där det framgår att telefonsamtalet kunde vara patientens enda hopp. I en studie utförd av Gould et al. (2018) beskriver de att om det vid
I vårt resultat framkom att sjuksköterskor ansåg att suicidriskbedömningar via telefon inte är det bästa sättet att göra en bedömning då det försvårar möjligheten till att kunna se helheten. Jansson och Hällgren Graneheims (2018) studie handlar om sjuksköterskors upplevelser av att göra
suicidriskbedömningar i glesbygden. I deras resultat framkom bland annat att sjuksköterskor upplevde en ångest över att göra suicidriskbedömningar då de själva inte hade kontroll över situationen utan de var tvungen att lita på det patienten sa. Det finns en viss skillnad i kontext och arbetssätt mellan vår studie och Jansson och Hällgren Graneheims studie men det finns en likhet i resultaten. Likheten är att det visar på att det är svårt att bedöma suicidrisken oavsett hur det görs (direkta mötet eller via telefon) eftersom det är patientens unika och individuella upplevelser av tankarna de måste lyssna till vid en suicidriskbedömning.
I kategorin Att det är en svår men viktig arbetsuppgift framkom att sjuksköterskor upplevde att de får för lite utbildning och att det är deras egen okunskap som bidrar till en rädsla vid
suicidriskbedömningar. Detta styrks i en artikel av Kene, Yee och Gimmestad (2019) där rädslan för att ställas inför högriskpatienter förvärras om vårdaren saknar utbildning och kompetens. Vidare menar författarna att detta är ett område där det inte finns någon omfattande forskning kring klyftan mellan teori, forskning och praktik. Att det behövs mer forskning för att få en mer nyanserad bild kring luckorna mellan teori och praktik för att kunna bedöma situationen, fatta rätt beslut och ge rätt vård till patienten.
I vårt resultat framkom att sjuksköterskor upplevde att en suicidriskbedömning via telefon inte blir en fullständig bedömning. Då det blir svårt att jämföra den verbala kommunikationen med den ickeverbala. Schmid Mast (2007) beskriver att den ickeverbala kommunikationen kan användas som ett komplement när den verbala kommunikationen är tvetydig i läkarbedömningen. Författaren menar att den ickeverbala kommunikationen blir extra viktig då den tillför ledtrådar när man gör en tolkning över det som sagts. I det direkta mötet finns fler ickeverbala beteenden som man kan använda sig utav jämfört med i ett telefonsamtal (Schmid Mast, 2007). Den verbala berättelsen kan stärkas av de kroppsliga uttrycken (Donner & Wiklund Gustin, 2020; Ekebergh & Lindberg, 2020) men också motsägas (Donner & Wiklund Gustin, 2020). I telefonsamtal blir den ickeverbala
kommunikationen att lyssna efter ledtrådar i rösten som till exempel rösttonen (Schmid mast, 2007). Det framkom i vårt resultat att sjuksköterskor använder en kombination utav verbal- och ickeverbal kommunikation i det direkta mötet för att kunna se helheten men som de tappar i
telefonbedömningen. De fick istället många gånger försöka lyssna efter saker utöver det sagda ordet. För att kunna se patientens helhet beskriver Ekebergh och Lindberg (2020) att det är viktigt att som
vårdare se och lyssna till hur patienten förmedlar sin berättelse. Då den kan berättas på olika sätt när inte alla kan förmedla sin berättelse genom ord. Berättelsen kan också berättas genom
kroppsrörelser, ansiktsuttryck och tysta/outtalade känslor. Att se tecken från patientens kroppsspråk kräver en fingertoppskänsla då det är svårare att förstå patientens helhet genom den kroppsliga berättelsen. Med ovan beskrivna resonemang kan vi förstå varför sjuksköterskorna i vår studie upplevde telefonbedömningarna som ofullständiga.
I resultatet framkom att sjuksköterskor kände en frustration när de upplevde att patienten hotade med suicid utan att ha en reell avsikt, detta kan i sin tur påverka det vidare samtalet negativt. Som tidigare nämnts beskriver Socialstyrelsen (2020) att suicid är en destruktiv handling som leder till döden, där personen i den stunden mår så dåligt och inte kan se något ljus i framtid. I förhållande till vårt
resultat kan vi som sjuksköterskor då ställa oss frågan om suicidtankar och planer är en vilja av att dö eller står det för något annat? Eller kan det här vara det enda sättet patienten kan uttrycka sitt behov av hjälp? När patienter uttrycker suicidtankar för att de inte känner sig hörda och är i behov av vård upplever vi är vanligt förekommande. Ejneborn Looi et al. (2015) menar att sjuksköterskan har mycket att vinna på om de lyssnar till det patienten vill förmedla, samt om de är öppen och flexibel efter patientens behov. I en annan studie av Ejneborn Looi, Engström och Sävenstedts (2015) beskriver de hur patienter med en självskadeproblematik blivit bemötta av vårdpersonal. Det framkommer hur patienter hoppats att vårdarna ska se bortom det självdestruktiva beteendet då det stod för något annat. Att det inte var det patienterna mötte i vården utan de möttes av vårdpersonal som ignorerade deras behov eller försökte beteendekorrigera deras handlingar. Författarna beskriver hur patienter inte upplever att vårdarna ser till deras behov utan snarare förminskar dem genom att visa sitt ointresse vilket skapar känslor som övergivenhet. Beroende på sjuksköterskans bemötande i relation med patienten tror vi tyvärr att ett vårdmöte kan göra att en patient blir mer suicidal
beroende på vilken känsla patienten får efteråt. Var det kanske sista gången de hade tänkt ta kontakt med vården för att ge livet en sista chans vilket vårt resultat visar på att samtalet kan vara deras enda hopp. Vi tänker att risken är att patienterna möts av ignorans som snarare kan bli en knuff i fel riktning. Att bara fokusera på att göra en riskbedömning för att förhindra suicid kan göra att sjuksköterskan glömmer bort en viktig detalj att se till patientens berättelse.
I vårt resultat framkom att sjuksköterskor behövde bedöma hur trovärdigt det var att patienten skulle eller inte skulle ta sitt liv. När en patient uttrycker suicidtankar varför inte då istället för att bedöma om det är trovärdigt eller inte fokusera på vad patientens behov är och vad jag som sjuksköterska kan göra för att hjälpa. Ejneborn Looi et al. (2015) beskriver att patienterna vänder sig till vården för att
de är i behov av hjälp. Att det är patientens berättelse som ska vara utgångspunkten i vården för att sjuksköterskan ska kunna förstå patientens värld (Ekebergh & Lindberg, 2020). Ejneborn Looi et al. (2015) beskriver att de självdestruktiva handlingarna kan ses som en reaktion på vårdarnas misstro vilket leder till att patienterna tvingas bete sig på ett sätt som kan uppfattas “manipulerande”. Enligt författarna skapas istället en psykiatrisk vård som är kontraproduktiv och destruktiv. Detta synsätt leder till att patienterna använder de destruktiva vägarna som de känner till om de inte känner sig hörd, som leder till en känsla av att känna sig övergiven, missförstådd och kränkt. Vilket kan bidra till att patienterna försöker undvika den psykiatriska vården och att det ofta slutar med
tvångsintagning och tvångsåtgärder.
Utifrån kategorin Att bemötandet och relationen är avgörande framkom att tidsbristen kunde påverka relationsskapandet vid en suicidriskbedömning och detta i sin tur kunde försvåra för
sjuksköterskan att kunna se en helhet. Cameron, Kapur och Campbell (2005) förklarar att relationen till patienten är viktig i den psykiatriska vården för att kunna uppnå en terapeutisk allians. Vidare framkommer att en större del av tiden som hade kunnat lagts på omvårdnad läggs istället på administration. Vilket innebär att tiden att prata med patienter blir kortare och en stor del av den förmåga som sjuksköterskan besitter förblir oanvänd i mötet med patienterna. I vår studie framkom att sjuksköterskors tidsbrist främst berodde på att det finns en förutbestämd standard kring
samtalstider. Att de inom den tiden även ska ha hunnit utfört efterföljande dokumentation. Samtidigt så beskrev sjuksköterskorna i vår studie att de ändå tog sig tid att lyssna i samtalet fastän att de egentligen inte hade tid. Vi ser att sjuksköterskorna är flexibla i sitt arbetssätt vilket Rydenlund et al. (2019) menar att det möjliggör en vårdande konversation som innebär att patienten upplever en äkthet hos vårdaren. När patienten känner en äkthet kan den tillsammans med sjuksköterskan närma sig det okända som patienten inte vanligtvis kan prata.
Björkdal, Palmstierna och Hansebo (2010) beskriver i sin studie om två tillvägagångssätt att bemöta en patient på. Det kan vara balettdansösen som ser till den individuella personen och försöker vid första kontakt förmedla en omtänksamhet främst genom icke verbal kommunikation. Medan
bulldozern har sitt fokus på avdelningens säkerhet och ordning, där risken att en oro skapas i vården. Sjuksköterskan bör vara väl medveten om potentialen för den vård och de risker som patienten kan utsättas för som är oskäliga och skadliga handlingar. Det krävs kunskap och professionell
medvetenhet och att det sker med känsla och omtanke för patientens upplevelse och situation. Utifrån vårt resultat kan vi se att sjuksköterskor som gör telefonbedömningar ställs inför vissa svårigheter då de inte kan förmedla den omtänksamhet som metaforen av balettdansösen beskriver
utifrån ickeverbal kommunikation. Vårt resultat visar därför vikten på att istället ta sig tid att lyssna, vara närvarande, bekräfta, ställa frågor, vara öppen, inbjudande, ha ett bra bemötande och visa empati. Sellin (2017) bekräftar med sin studie att det är viktigt att vårdaren tar sig tid att lyssna på patienten för att kunna få ta del av dennes egen berättelse. Att delge sin berättelse kan för patienten vara en utmaning men som är av betydelse för dennes återhämtning i kampen mot suicid.
I kategorin Att bedömningsverktyg kan vara ett stöd eller en risk framkom i resultatet att oavsett hur många riskfaktorer en patient har så behövs en individuell bedömning av suicidrisken. För vårdaren är det en kontrollprocess när denne genomfört en bedömning utifrån standardiserade och opersonliga frågor i form av ett bedömningsverktyg. Men inget utav detta säger något om vad det betyder för patienten i dennes sammanhang. Utan en riskbedömning måste ske utifrån den unika personens upplevelser (Morrissey et al., 2018; Slemon et al., 2017). I vårt resultat framkom att
bedömningsverktyg kunde vara ett stöd för sjuksköterskor. De menar dock att om sjuksköterskor bara använder sig utav ett bedömningsverktyg så blir det inget förtroendeingivande samtal. Vilket vi tror kan leda till att patientens berättelse går förlorad i likhet med vad Morrissey et al. (2018) och Slemon et al. (2017) beskrivit.
I vårt resultat framkom att sjuksköterskor använder sig utav sin magkänsla vid
suicidriskbedömningar vilket även Jansson och Hällgren Graneheim (2018) beskriver i sin studie. Vi kan därmed se en koppling utifrån vårt resultat till att magkänslan är en viktig del för sjuksköterskor i suicidriskbedömningar överlag som kan bidra till en bättre helhet. I tidigare forskning framkom att pågående vård inte förhindrar personen från att begå suicid (Rytterström, et al, 2019). Kan detta bero på vilka sjuksköterskor patienten träffar och vilken magkänsla de har eller får? Vårt resultat visade på att sjuksköterskorna kände en osäkerhet om de gjort rätt i sin bedömning. Vi tänker därmed att risken vid ett beslut grundat på en felaktig magkänsla skulle kunna leda till suicid istället för ett förhindrande. Sjuksköterskorna i vår studie berättade att de tyckte att magkänslan var en viktig del i sin bedömning, men vad är magkänslan? Går det att identifiera omvårdnadsbehov utifrån
magkänslan? Att ge vård utifrån omvårdnad som process beskriver Ejneborn Looi (2015) som viktigt för att kunna identifiera rätt omvårdnadsåtgärder. Vi tror att omvårdnad som process bidrar till att kunna se till helheten. Med detta tänker vi att det innebär som författaren beskriver att se den individuella personen och få en förståelse för dennes livsvärld. Detta för att kunna identifiera rätt behov och en återhämtningsinriktad åtgärd. Magkänslan kan vara bra om den står för att inte falla in i den standardiserade vården och inte ifrågasätter patienters upplevelser. Vi menar därmed att
som behövs för att skapa en tillitsfull relation. Vad spelar annars vår magkänsla för roll? Utan vi måste se patienten utifrån dennes sammanhang och precis som Morrissey, et al. (2018) beskriver måste riskbedömningen utgå från personens unika upplevelse.
I vårt resultat framkom en risk med bedömningsverktyg vilket var om sjuksköterskan inte kände sig trygg med att använda verktyget fanns en risk att de låste sig vid det och bedömningen kunde inte individanpassas. Att då använda sig av bedömningsverktyg och en magkänsla kan innebära att vi missar personens unika upplevelser och detta kan bidra till att vi inte ser patientens behov. Det skulle kunna leda till att vi inte identifierar rätt omvårdnadsåtgärd och att det inte blir ett proaktivt arbete utan att det kan istället leda till en vårdskada om vi då agerar på en felaktig bedömning. I vårt resultat beskrev sjuksköterskor att om de gick för fort fram i bedömningen fanns en risk att de utförde en felaktig bedömning, vi tänker därmed att det är möjligt att det istället kan leda till en vårdskada i form av suicid eller ett suicidförsök. En vårdskada är enligt Socialstyrelsen (2020) när suicid hade kunnat förebyggas vilket vi tänker att sjuksköterskorna hade kunnat göra om de arbetat utifrån omvårdnad som process. Vi tänker därför att en suicidriskbedömning inte ska ses som en
kontrollprocess eller att man inte ska se suicidtankar som någonting patienten uttrycker för att få som denne vill. Utan att man ska se den som en del i vad är det patienten försöker uttrycka? Vad kan jag göra för att hjälpa patienten och vad kan vi tillsammans göra för att skapa en vård som stärker känslan av ett välbefinnande utifrån de behov patienten har.
I kategorin Att vilja friskriva sig ansvaret och inte bära alla känslor själv visar vårt resultat att
osäkerhet vid suicidriskbedömningen skapade en inre stress hos sjuksköterskor och moraliska svårigheter. I en studie av Gabrielsson, Sävenstedt och Olsson (2016) framkom att det inte går att följa sina professionella och etiska värden kan det uppstå en allmän och moralisk stress.
I vårt resultat framkom att reflektion är något som sjuksköterskor upplevde kunna bidra till att utveckla sitt tankemönster. Ejneborn Looi (2015) beskriver för att kunna använda sig utav
omvårdnad som reflekterande praktik måste vårdaren få stöd i att utveckla sin förmåga att reflektera. Vårt resultat visar att sjuksköterskorna har ett behov av att bygga upp en trygghet kring sina egna bedömningar. Det framkom också att det inte fanns någon organiserad reflektion. I Jansson och Hällgren Graneheims (2018) studie framgår att sjuksköterskorna ansåg att det var viktigt att få stöd genom att få prata om suicidriskbedömningar med kollegor och verksamheten. De menade att detta kunde stärka sjuksköterskornas självreflektion. Vi anser att bristen av en organiserad reflektion kan bidra till att de inte får rätt stöd att bygga upp ett reflekterande förhållningssätt som Ejneborn Looi