PARENTERAL NUTRITION I HEMMET;
UPPLEVELSER OCH INVERKAN PÅ
LIVSKVALITETEN
EN LITTERATURSTUDIE
Sofia Bengtsson
Sofia Buskas
Examensarbete Malmö Högskola
HT 09 Hälsa och Samhälle
PARENTERAL NUTRITION I HEMMET;
UPPLEVELSER OCH INVERKAN PÅ
LIVSKVALITETEN
EN LITTERATURSTUDIE
SOFIA BENGTSSON
SOFIA BUSKAS
Bengtsson, S & Buskas, S. Parenteral nutrition i hemmet; upplevelser och påverkan på livskvaliteten – En litteraturstudie. Examensarbete i omvårdnad 15 högskolepoäng. Malmö Högskola: Hälsa och samhälle, Utbildningsområde omvårdnad 2010.
Bakgrund: Parenteral nutrition kan ges vid i stort sett alla tillstånd när magtarmkanalen ej fungerar eller kan utnyttjas tillfredställande. Benigna tarmsjukdomar, t ex Morbus Crohn eller short bowel syndrome av annan anledning är den vanligaste orsaken till HPN (home parenteral nutrition). En europeisk studie från 1997 visar att incidensen för HPN i Danmark är 2,8 patienter/miljoner invånare/år. Vanligen är patienten uppkopplad till
HPN-utrustningen 12-14 timmar/dygn. WHO (World Health Organisation) har utarbetat en definition av livskvalitet; ”Quality of life is defined as individuals’ perceptions of their position in life in the context of the culture and value systems in which they live and in relation to their goals, expectations, standards and concerns.” Syfte: Syftet med denna litteraturstudie är att undersöka och beskriva hur patienter med parenteral nutrition i hemmet upplever sin livssituation och behandlingens inverkan på livskvaliteten. Metod: Studien är en litteraturstudie där tio
kvantitativa/kvalitativa artiklar valts ut från PubMed och granskats enligt Carlssons & Eimans bedömningsmallar. Resultat: Tre teman framkom; fysiska faktorer, psykiska faktorer och sociala faktorer. Resultatet visar en negativ påverkan på livskvaliteteten i olika aspekter. Dock visar en av studierna att livskvaliteten förbättras efter HPN. Slutsats: I jämförelse med
normalbefolkningen och patienter med korttarmssyndrom utan behov av HPN tyder denna litteraturstudie på låg livskvalitet hos patienter med HPN.
HOME PARENTERAL NUTRITION;
EXPERIENCES AND INFLUENCE ON THE
QUALITY OF LIFE
A LITERATURE STUDY
SOFIA BENGTSSON
SOFIA BUSKAS
Bengtsson, S & Buskas, S. Home parenteral nutrition; experiences and impact on the quality of life – A literature study. Degree project, 15credit points. Malmö University: Health and society, Department of nursing, 2010.
Background: Parenteral nutrition may be given at almost any state when the gastrointestinal tract does not function or can be used satisfactorily. Benign intestinal diseases such as Morbus Crohn or short bowel syndrome for other reasons are the leading cause of HPN (home parenteral nutrition). A European study conducted in 1997 shows that the incidence of HPN in Denmark is 2.8 patients/million inhabitants/year. Usually the patient is connected to the HPN equipment 12-14 hours/day. WHO (World Health Organization) has developed a definition of quality of life, "Quality of life is defined as individuals' perceptions of their position in life in the context of the culture and value systems in which they live and in relation to their goals, expectations, standards and concerns.” Objective: The aim of this literature study is to explore and describe how patients with parenteral nutrition at home feel about their life situation and the treatments’ influence on the quality of life. Method: The study is a literature study where ten quantitative/qualitative articles were selected from PubMed and reviewed according to Carlsson & Eiman assessment templates. Results: Three themes emerged; physical factors, psychological factors and social factors. The results show a negative impact on quality of life in different aspects. However, one of the studies shows that the quality of life improved after HPN. Conclusion: In
comparison with the normal population and patients with short bowel syndrome without the need for HPN this literature study indicate a low quality of life in patients with HPN.
INNEHÅLLSFÖRTECKNING
INLEDNING...5
BAKGRUND ... 5
Historik ... 5
Varför parenteral nutrition? ... 6
Energibehov ... 6
Utbildning ... 7
Provtagning ... 7
Komplikationer ... 7
Incidens och kostnad ... 9
Livskvalitet ... 9
Att mäta livskvalitet ... 10
SYFTE ... 10 METOD ... 10 Metod för artikelgranskning ... 11 Datainsamling ... 11 Databearbetning ... 11 RESULTAT ... 14 Fysiska faktorer ... 14 Psykiska faktorer ... 16 Sociala faktorer ... 17 METODDISKUSSION ... 19 RESULTATDISKUSSION ... 20 SLUTSATSER………...21 FRAMTIDA VÄRDE….………...22 REFERENSER ... 23
INLEDNING
I denna litteraturstudie har det studerats hur patienter med parenteral nutrition upplever sin livssituation samt vilken inverkan behandlingen har på livskvaliteten. För att undersöka detta har tio artiklar granskats, både kvalitativa och kvantitativa. Ämnet valdes eftersom personal med verksamhet inom omvårdnadsprofessionen med all säkerhet kommer att träffa patienter som under kortare eller längre tid är beroende av parenteral nutrition i hemmet. Dessutom kan ökad kunskap och förståelse för patienter med total parenteral nutrition även ge en ökad insikt för patienter med andra förlorade kroppsfunktioner.
Det är av vikt att som sjuksköterska ha kunskap om hur dessa patienter upplever sin situation och känner inför eventuella svårigheter och begränsningar i
vardagen, detta för att kunna stötta patienter och deras anhöriga på ett optimalt sätt.
BAKGRUND
Vid kortvariga bristtillstånd där patienten av någon anledning ej kan inta näring oralt, kan det vara tillräckligt att tillföra glukos, vätska och livsnödvändiga salter intravenöst för att bevara en tillfredsställande vätskebalans i kroppen (Ericson & Ericson, 2009). När långvariga tillstånd av näringsbrist föreligger kan det bli nödvändigt att tillföra kroppen fullständig, total, parenteral nutrition, TPN, om enteral tillförsel ej är möjlig. Detta innebär att samtliga näringsämnen,
tillsammans med vitaminer, mineraler och spårämnen tillförs intravenöst (Lundh, 1994). Termen home parenteral nutrition, HPN, innebär att patienten får
parenteral nutrition i sin hemmiljö. Historik
Blodcirkulationen upptäcktes först av William Harvey 1628 (Vinnars & Wilmore, 2003), vilken naturligtvis är en förutsättning för all intravenös tillförsel. Under 1830-talet härjade en koleraepidemi i bl a Storbritannien, vilken medförde ett genombrott i den parenterala behandlingen då de första infusionerna av vatten och salt gavs till patienter, med goda resultat. Vikten av glukos för metabolismen upptäcktes på 1850-talet. Den första framgångsrika infusionen med glukos gjordes 1896 av läkarna Arthur Beidl och Rudely Krauts (a a)
1930 fastlades genom forskning de essentiella aminosyrorna, vilket banade väg för läkaren Robert Elman att genomföra den första lyckosamma intravenösa tillförseln av protein 1937 (a a).
Först med att tillföra en fettemulsion fri från biverkningar var den svenske läkaren Arvid Wretlind, år 1961. Wretlind initierade även en av de första akademiska konferenserna om parenteral nutrition, vilken hölls i Kungälv i Sverige 1962, där för första gången detaljer på program för total parenteral nutrition presenterades (a a).
Ytterligare framgång gällande total parenteral nutrition vanns i och med utvecklandet av den centrala venkatetern, CVK, 1968, då forskare fann att en
kateter placerad i vena cava superior kunde användas för näringstillförsel under mycket längre tid utan uppehåll och utan att irritera venen (a a).
Under de senaste tjugo åren har utveckling gått fort fram gällande parenteral näringstillförsel, nya effektiva näringslösningar har framställts och säkra venkatetrar och infusionspumpar har utvecklats (Vinnars & Wilmore, 2003). Varför parenteral nutrition?
Parenteral nutrition kan ges vid i stort sett alla tillstånd när magtarmkanalen ej fungerar eller kan utnyttjas tillfredställande (Region Skåne, 2004). Benigna tarmsjukdomar, t ex Morbus Crohn eller short bowel syndrome av annan anledning är den vanligaste orsaken till HPN (Huisman de-Waal et al, 2007). Patienter med obotliga maligna sjukdomar som ej kan tillgodose sig tillräckligt med näring oralt eller enteralt kan också ges HPN (Staun et al, 2009, Orrevall et al, 2009). En europeisk studie utförd 2006 med data från fyrtiotvå olika HPN-center visade att 90 % av patienterna hade HPN till följd av benign sjukdom medan 10 % hade HPN på grund av cancer (Wengler et al, 2006). En liknande studie utförd 1997 visar dock att till diagnos sett är den vanligaste orsaken till HPN cancer; 39 %, medan Morbus Crohn sågs hos 19 %. Övriga hade vaskulära sjukdomar; 15 %, strålningsskada (radiation enteritis); 7 % samt AIDS; 2 % (Bakker et al, 1999).
En litteraturöversikt från 1998 anger att i likhet med Europa är den vanligaste diagnosen för HPN i USA är cancer, respresenterat av 40 % och den näst vanligaste diagnosen är Morbus Crohn (Williams, 1998).
Energibehov
Trekammarpåsar, glukosdropp, fettemulsioner och aminosyra lösningar är alla former av parenteralt nutritionsstöd (Sveriges kommuner och landsting, 2008). Parenteral nutrition kan ges som enda näringskälla (TPN) eller som ett
komplement till oral och/eller enteral nutrition (Region Skåne, 2004). Storpåse; Det finns färdiga trekammarpåsar i varierande storlek med olika innehåll av fett, glukos och aminosyror, där vitaminer och spårämnen antingen redan är tillsatt eller tillsätts i efterhand (Almås, 2002). TPN i trekammarpåse ges vanligen under 12-24 timmar (Region Skåne, 2004). Påsarnas hållbarhet brukar variera mellan 1 vecka till trettio dagar beroende på innehåll, kortast hållbarhet har de påsar som innehåller vitaminer och spårämnen från början. (Almås, 2002). Flaska; Aminosyror, fett och koncentrerad glukos finns som olika
halvlitersflaskor, vilka går att infundera samtidigt. Flasksystemet kräver att man räknar ut dropptakt då man oftast ger dubbelt så stor volym av aminosyror som fett och komponenterna skall ha infunderat färdigt samtidigt. Då komponenterna ej är blandade, har de en längre hållbarhet vilket är positivt då man kan förvara ett lager en längre tid. Negativt för systemet är att infektionsrisken är stor vid byte av flaskorna, vilket har gjort att storpåsesystemet används mer och mer (Almås, 2002).
För att inte överbelasta cirkulationssystemet måste parenteral nutrition infunderas under minst 8 timmar/dygn. Vanligen är dock HPN-patienter uppkopplade ca 12-14 timmar/dygn och ofta nattetid. Vissa patienter måste vara uppkopplade mycket längre under ett dygn beroende på bl a hjärt- och njurfunktion (Almås, 2002).
När det är tänkt att parenteral nutrition endast skall ges under en kortare tid, max en till två veckor används oftast en perifer venkateter. (Sveriges kommuner och landsting, 2008). Vid långvariga behandlingar eller vid dålig tillgång till perifera vener administreras näringen oftast via en central venväg så som CVK eller Port-a-Cath (a a).
Utbildning
ESPEN (European society of parenteral and enteral nutrition) har tagit fram rekommendationer för HPN. Enligt dessa rekommenderas det att patienter
och/eller deras vårdgivare genomgår ett formellt utbildningsprogram. Programmet bör innehålla information om skötsel av exempelvis CVK:n, hur man känner igen, förebygger och hanterar en komplikation, hur man förvarar och hanterar
nutritionslösningar samt tillförsel av vitaminer och spårelement. Vidare bör programmet omfatta skötsel och användning av pump, tillförsel av läkemedel och information om de vanliga misstagen gällande tillförsel av parenteral nutrition (Staun et al, 2009).
Provtagning
Patienter med HPN rekommenderas enligt ESPEN att ca var tredje månad
uppdatera elektrolyt-, njurfunktions-, leverfunktions-, glukos-, hemoglobin-, järn-, albumin- och CRP-prover samt antropometriska värden. Ostabila patienter kan behöva tätare kontroller. Vitaminer och spårämnen kontrolleras var sjätte månad. En gång om året rekommenderas patienten att mäta bentätheten. Dessa kontroller görs för att undersöka att nivåerna av näringsämnen ligger stabilt (Staun et al, 2009).
Komplikationer
Det finns risk för komplikationer gällande parenteral nutrition. De som beskrivs här rör främst tillförsel via central venkateter och Port-a-Cath då dessa är de mest förekommande administreringssätten hos patienter med långvarig intravenös nutrition (Almås, 2002).
Infektionsrisk föreligger, främst för att näringslösningarna är substanser som lätt utvecklar bakterietillväxt (Almås, 2002). Därav är strikt hygien i samband med skötsel av utrustningen och näringslösningarna mycket viktig samt att aseptisk teknik nyttjas vid till- och frånkoppling av vätskor. Infektion i en central ven kan lätt utvecklas till en sepsis utan föregående besvär hos patienten, noggrann hygien är därför essentiell för att förhindra denna komplikation. För patienter som har parenteral nutrition hemma är dock inte infektionsrisken lika påtaglig som på sjukhus då de inte är omgivna av lika mycket bakterier (a a). En retrospektiv studie utförd mellan 1990 – 2004 i Storbritannien visade att kateterrelaterad sepsis uppstod i genomsnitt 0.35 ggr/patientår, dock med en tydlig minskning av
sepsisfall över tid (Green et al, 2008). En europeisk studie där 228 patienter undersöktes prospektivt under ett år visade att 31 % av patienterna hade åtminstone en episod av kateterrelaterad sepsis, samt att 61 % av
komplikationerna kunde tillskrivas kateterrelaterad sepsis (Van Gossum et al, 2001).
Trombos och emboli kan uppstå till följd av vävnadsretande tillsatser, framför allt gällande aminosyror och glukostillsatser. Risk för trombos föreligger främst vid nutritionstillförsel i perifera vener, då mindre kärl blir irriterade och utvecklar
trombos snabbare än större centrala vener. I större vener är blodflödet så kraftigt att infusionslösningen snabbt blandas ut med blodet, varför risken för irritation eller trombosutveckling är mycket liten (Almås, 2002). Då blodtrycket i vena cava superior är lågt finns risk för luftemboli vid hantering av en central venkateter, dock är de flesta centrala venkatetrar försedda med en låsmekanism för att förhindra eventuell embolus (a a). I en prospektiv studie där 228 patienter följdes under ett år uppstod venös trombos hos 9 % (Van Gossum et al, 2001)
Parenteral nutrition inverkar negativt på vissa av mag-tarmkanalens funktioner. Bland annat stimuleras inte leverns gallsyreproduktion vid parenteral
näringstillförsel, vilket kan orsaka att hård, intorkad galla lagras i gallgångarna med kolecystit som följd (Ericson & Ericson, 2009). Vidare blir
mag-tarmkanalens enzymsystem dåligt aktiverat vid total parenteral nutrition vilket kan medföra partiell atrofi av tarmen. När detta sker finns ökad risk för infektion och sepsis då den atrofierade tarmväggen kan släppa igenom bakterier från
tarminnehållet till blodbanan (Ericson & Ericson, 2009). För att förhindra
atrofiering av tarmen skall patienter med parenteral nutrition tillföras viss mängd enteral näring, så till vida patientens tillstånd tillåter detta (Almås, 2002). Leverskada som komplikation till parenteral nutrition förekommer, dock främst hos de som behandlas under mycket lång tid (Salvino et al, 2006). Vuxna
patienter med TPN som utvecklar leverskada får i många fall leversteatos, vilket innebär ett ökat innehåll av fett i levercellerna (a a). Varför parenteral nutrition orsakar leverskada i vissa fall är inte helt klarlagt. Förändringar i metabolismen, näringsbrist orsakad av grundsjukdomen eller nutritionslösningen samt toxisk påverkan från den degenererade tarmen är några av teorierna (a a). En studie utförd i USA där 162 HPN-patienter studerades retrospektivt visade att 4.2 % (n 7) av dessa utvecklade allvarlig leversvikt och 52 % (n 92) hade förhöjda
levervärden (Salvino et al, 2006). En annan brittisk retrospektiv undersökning av 188 HPN-patienter visade att 2 (> 1 %) hade avlidit till följd av HPN-relaterad leversvikt (Lloyd et al, 2006).
En prospektiv studie utförd inom tolv olika HPN-center i Europa under perioden 1995 – 2000 visade att av de 447 patienterna inkluderade i studien hade 25 % haft en komplikation (Bozetti et al 2002 a). Ungefär 65 % av komplikationerna var infektioner och i 13.2 % av komplikationsfallen krävdes avlägsnade/utbyte av CVK (a a).
Internationellt sett är 5-årsöverlevnaden hos patienter med benign diagnos och HPN 75 %, med variationer beroende på ålder, bakomliggande sjukdom och tarmanatomi (Staun et al, 2009). Oftast avlider dock patienten till följd av
bakomliggande sjukdom, inte på grund av HPN (a a). Studier har visat att ca 1 % av dödsfallen hos HPN-patienter sker till följd av komplikationer (Howard, 2006). Ansvarsfördelning
Läkaren ordinerar i samråd med dietist och patientansvarig sjuksköterska lämplig parenteral nutritionslösning, tillsatser och mängd, samt om lösningen skall ges perifert eller centralt i en ven. Utöver dietistens stöd till läkaren gällande val av behov och näringslösning har denne huvudansvaret för att följa upp behandlingen samt att tillsammans med ansvarig sjuksköterska dokumentera behandlingen och ta initiativ till justering av behandling då denna ej är tillfredställande (Sveriges kommuner och landsting, 2008). Vid hemparenteral nutrition ansvarar
sjuksköterskan för att patienten har tillräcklig kunskap gällande terapin för att själv klara av sin behandling (Sveriges kommuner och landsting, 2008). Incidens och kostnad
En undersökning utförd under 1997 i nio länder inom Europa visade att incidensen (antal patienter/miljon invånare/år) av HPN i Danmark var 2.8, i Storbritannien 1.2 och i Nederländerna 3.0, endast vuxna medräknade (Bakker et al, 1999). Även Sverige deltog i nämnda studie, dock kunde inte uppgifter om incidens fastställas.
En studie inom Europa där lagstiftning och ekonomisk ersättning undersöktes visade att den nationella hälsoförsäkringen i 11 av de 12 deltagande länderna till 100 % ersatte samtliga kostnader för HPN; Österrike, Belgien, Kroatien, Tjeckien, Danmark, Frankrike, Tyskland, Italien, Polen, Spanien och Storbritannien, med undantag för Israel (Moreno et al, 2001). Samma studie fastställde även att det finns lagstadgade regler angående HPN i sex av de medverkande länderna; Danmark, Tjeckien, Italien, Frankrike, Polen och Belgien.
I USA uppskattas kostanden för HPN till mellan $ 100’000 – 150’000 per patient och år, vilket är ca 50 – 70 % av kostanden för samma behandling på sjukhus (Dickerson & Brown, 1998). Antalet patienter som behandlas med HPN i USA uppskattades år 1992 vara ca 40’000, vilket är en fördubbling jämfört med året 1989 (Williams, 1998). HPN är fyra till tio gånger vanligare i USA än i övriga västländer, vilket anses bero på kortare inläggningstid på sjukhus samt att sjuka patienter skrivs ut till hemmet i större omfattning (a a).
HPN som behandlingsmetod har ökat kraftigt under de senaste tre decennierna internationellt sett (O’Hanrahan & Irving, 1992, Bakker et al, 1999, Moreno et al, 2001). Förklaringen till den stora stegringen är främst ökad kunskap med
specialiserade center för HPN, den höga överlevnadstiden (gäller ej cancer och AIDS), de förhållandevis låga komplikationsriskerna och att metoden är kostnadseffektiv. Dessutom innebär metoden fördelar för patienten då
behandlingen pågår i hemmiljön och de slipper långa inläggningstider på sjukhus (Bakker et al, 1999).
Livskvalitet
Vad som är livskvalitet är svårt att definiera, Felce and Perry (1995) beskriver i studien, Quality of life: its definition and measurement, att det finns lika många definitioner av livskvalitet som det finns individer, eftersom alla människor skiljer sig i vad de finner viktigt.
SOU (1995:5) beskriver att livskvalitet rymmer en rad dimensioner, fysiska, psykiska, sociala och existentiella. Att det inte nödvändigtvis är graden av ett handikapp eller en livssituation som avgör livskvaliteten utan det är individens egen upplevelse som avgör vad som är livskvalitet för honom eller henne. Samma individ kan dessutom göra olika värderingar av vad livskvalitet är under olika skeden av sitt liv (a a).
WHO (World Health Organisation) har utarbetat en definition av livskvalitet; ”Quality of life is defined as individuals’ perceptions of their position in life in the context of the culture and value systems in which they live and in relation to their goals, expectations, standards and concerns.” (WHOQOL GROUP, 1998, s. 551)
Denna definition påvisar ett synsätt om livskvalitet som en ytterst subjektiv värdering, till mycket beroende på vilken kulturell, social och miljömässig omgivning individen lever i.
Att mäta livskvalitet
Det finns olika typer av instrument för att mäta hälsorelaterad livskvalitet, vissa är generella d v s konstruerade för att kunna användas oavsett bakomliggande
sjukdom, medan vissa är sjukdomsspecifika. Här nedan beskrivs två av de vanligen förekommande generella mätinstrumenten för livskvalitet; SF-36 och EQ-5D.
SF-36 är ett formulär som mäter hälsorelaterad livskvalitet, innehållandes trettiosex frågor. Hälsoenkäten klarlägger hur individen uppfattar sin hälsa, sin förmåga att genomföra diverse aktiviteter i det dagliga livet samt till vilken grad man besväras eller hindras att utföra dessa aktiviteter på grund av ohälsa (Faresjö & Åkerlind, 2005). Frågorna i formuläret sammanfattas i en hälsoprofil utifrån fysisk hälsa (funktion, rollfunktion, smärta och allmän hälsa) och psykisk hälsa (vitalitet, social funktion, emotionell rollfunktion och psykiskt välbefinnande). Även förändring av hälsotillstånd under det senaste året behandlas i en fråga (a a). EQ-5D (även kallat EuroQoL) är ett standardiserat instrument för att mäta
hälsotillstånd. Formuläret innehåller frågor gällande rörlighet, hygien och
vardagliga aktiviteter och till vilket grad individen bemästrar dessa områden utan assistans. Vidare omfattar formuläret frågor om förekomst av smärta och
oro/nedstämdhet hos den tillfrågade samt en visuell analog skala (0-100) för självbedömning av det aktuella hälsotillståndet, där 0 innebär sämsta tänkbara hälsotillstånd och 100 innebär bästa tänkbara hälsotillstånd (EuroQoL, 2009). Att parenteral nutrition som behandlingsmetod ökat kraftigt de senaste
decennierna och förmodas fortsätta öka i takt med förbättrad teknik och
utveckling av näringslösningar gör detta ämne intressant och viktigt att studera. Det är som omvårdnadspersonal av vikt att ha förståelse för HPN-patientens upplevelse och situation, dels med beaktning av risken och frekvensen av
komplikationer som tidigare beskrivits men även med tanke på hur mycket tid och planering behandlingen faktiskt tar i anspråk varje dag. Med denna vetskap samt med tanke på behandlingens krav på aseptik och tillgång till rätt utrustning är det nödvändigt att undersöka dessa patienters livssituation och anpassningar i
vardagen.
SYFTE
Syftet med denna litteraturstudie är att undersöka och beskriva hur patienter med parenteral nutrition i hemmet upplever sin livssituation och behandlingens inverkan på livskvaliteten.
METOD
Denna litteraturstudie är utformad med kritisk granskning av artiklar enligt Carlsson och Eiman (2003). Axelssons (2008) riktlinjer för genomförande av litteraturöversikt användes. Vilken databas, söktermer och begränsningar som använts vid preliminärsökningen anges i tabellen nedan (Tabell 1).
Metod för artikelgranskning
För granskning av vetenskaplighet på artiklarna användes Carlsson och Eimans (2003) bedömningsmallar, en för kvalitativa artiklar och en för kvantitativa
(bilaga 2). Kvalitetsgranskningen utfördes separat av båda författarna för att sedan jämföras. Vid användning av Carlsson och Eimans (a a) bedömningsmall ges artikeln en grad på vetenskaplig kvalitet, detta genom att poängsätta olika delar i artikeln och utifrån detta räkna ut kvoten, vilket i sin tur ger en grad på
kvalitetsnivå mellan I – III. Resultat på kvalitetsgranskning samt kommentarer på använda artiklar kan ses i matrisen för respektive artikel (Bilaga 2).
Datainsamling
Både kvalitativa, kvantitativa artiklar och litteraturöversikter söktes.
Inklusionskriterier för artikelsökning var att studierna gällde vuxna (>18 år), att abstract fanns, att de var skrivna på engelska eller svenska, var publicerade senast 1990 samt att de utifrån ett patientperspektiv beskrev den subjektiva upplevelsen av att ha HPN och/eller behandlingens inverkan livskvaliteten. Vidare
inklusionskriterier var att det var patienten själv som skulle vara uppgiftslämnare, ej vårdgivare eller familjemedlem. I de fall studier inkluderade uppgifter från både patient och vårdgivare krävdes det att resultaten var presenterade separat.
Publiceringsdatum på artiklarna togs ej med som begränsning (limit) i alla sökningar då efterforskning på bakgrundmaterial gjordes parallellt. Initialt var en gräns på 10 år satt för artiklarna, dock visade sig urvalet vara för litet vilket medförde att gränsen utökades till 20 år. Dessutom visade sig ett antal artiklar publicerade under 90-talet hålla hög kvalitet och lämpa sig väl till valt syfte. Exklusionskriterier för denna litteraturöversikt var artiklar som kvalitetsmässigt endast nådde grad III.
En pilotsökning gjordes i PubMed på sökordet ”parenteral nutrition, home” (MeSH) vilket gav 262 träffar, efter granskning av 100 titlar med liten relevans snävades dock sökningen in med ytterligare söktermer, se tabell 1. Databasen PubMed utforskades först i sökning efter relevanta artiklar, därefter utfördes sökning i CINAHL, dock hade de flesta relevanta artiklar redan påträffats i PubMed vilket förklarar det få antalet granskade artiklar från CINAHL (tabell 1). Databasen SweMed+ genomsöktes också, bland sökresultatet presenterades dock inga abstrakt och dessutom krävdes relativt hög kostnad för att få tillgång till artiklarna. MeSH-termerna ”parenteral nutrition, home” och ”quality of life” gav samma resultat som ”parenteral nutrition, home” och ”life” på PubMed, därav granskades inga artiklar i sistnämnda sökning och sökningen är heller inte representerad i tabell 1. Sökning gjordes också i PsycINFO, dock behandlade många av studierna endast barn och vårdgivare samt att de flesta artiklar behandlade andra typer av nutritionsstöd än HPN. Vissa relevanta
litteraturöversikter påträffades under sökningarna, efter läsning konstaterades dock att dessa till stor del var skrivna efter material som var planerade att användas till denna litteraturstudie, vilket gjorde att dessa studier uteslöts. Databearbetning
Databearbetningen av artiklarna är utförd i enlighet med Axelssons (2008) principer för genomförande av litteraturöversikt. Bearbetningen av artiklarna inleddes med att författarna enskilt läste dessa ett flertal gånger för att på så sätt få en uppfattning om hela materialet. I samband med läsningen gjorde båda
författarna egna anteckningar rörande resultaten samt preliminär
analyserade artiklarna samt gick igenom anteckningarna angående resultaten resonerades tre fasta teman fram; fysiska faktorer, psykiska faktorer och sociala faktorer.
Tabell 1. Översikt av databassökning.
Databas Sökord/MeSH- Term
Limits Träffar Lästa titlar Granskade abstract Granskade artiklar Använda artiklar PubMed Home parenteral nutrition, quality of life * 108 108 47 17 8 PubMed Parenteral nutrition home (MeSH), quality of life (MeSH) * 49 49 22 5 0 PubMed Parenteral nutrition, home (MeSH), lifestyle (MeSH) * 1 1 1 1 1 PubMed Parenteral nutrition home (MeSH), life change events (MeSH) * 0 0 0 0 0 PubMed Home parenteral nutrition, experiences * 66 66 12 1 1 PubMed Parenteral nutrition, home (MeSH), outcome assessment (MeSH) * 49 49 11 1 0 PubMed Home parenteral nutrition, psycosocial * 11 11 0 0 0 CINAHL Home parenteral nutrition, quality of life ** 19 19 4 0 0 CINAHL Home parenteral nutrition, life ** 21 21 0 0 0 CINAHL Home parenteral nutrition, experiences ** 4 4 0 0 0 PsycINFO Home parenteral nutrition 25 25 4 2 0 SweMed+ Home parenteral nutrition 20 20 0 0 0 Totalt 373 373 101 27 10
*Abstracts, English, adults only.
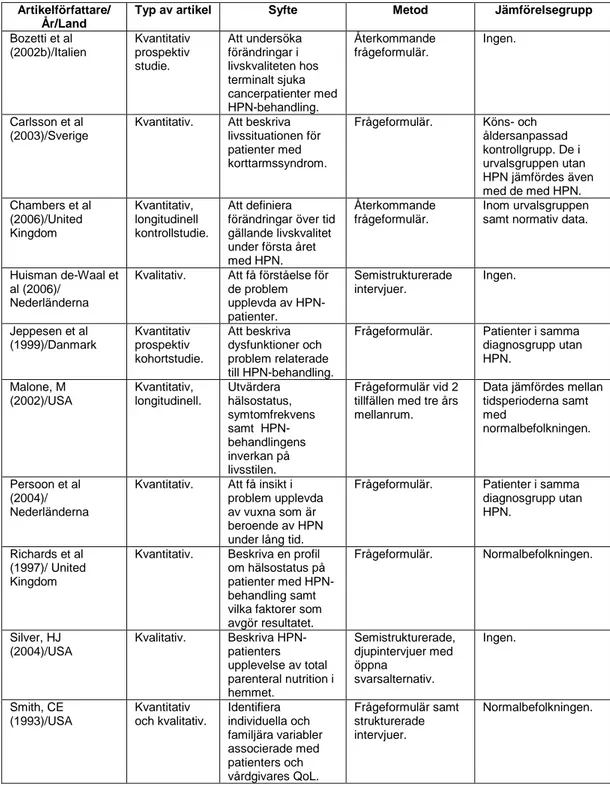
Tabell 2. Översikt av granskade artiklar.
Artikelförfattare/ År/Land
Typ av artikel Syfte Metod Jämförelsegrupp
Bozetti et al (2002b)/Italien Kvantitativ prospektiv studie. Att undersöka förändringar i livskvaliteten hos terminalt sjuka cancerpatienter med HPN-behandling. Återkommande frågeformulär. Ingen. Carlsson et al (2003)/Sverige
Kvantitativ. Att beskriva livssituationen för patienter med korttarmssyndrom. Frågeformulär. Köns- och åldersanpassad kontrollgrupp. De i urvalsgruppen utan HPN jämfördes även med de med HPN. Chambers et al (2006)/United Kingdom Kvantitativ, longitudinell kontrollstudie. Att definiera förändringar över tid gällande livskvalitet under första året med HPN.
Återkommande frågeformulär.
Inom urvalsgruppen samt normativ data.
Huisman de-Waal et al (2006)/
Nederländerna
Kvalitativ. Att få förståelse för de problem upplevda av HPN-patienter. Semistrukturerade intervjuer. Ingen. Jeppesen et al (1999)/Danmark Kvantitativ prospektiv kohortstudie. Att beskriva dysfunktioner och problem relaterade till HPN-behandling.
Frågeformulär. Patienter i samma diagnosgrupp utan HPN. Malone, M (2002)/USA Kvantitativ, longitudinell. Utvärdera hälsostatus, symtomfrekvens samt HPN-behandlingens inverkan på livsstilen. Frågeformulär vid 2 tillfällen med tre års mellanrum.
Data jämfördes mellan tidsperioderna samt med normalbefolkningen. Persoon et al (2004)/ Nederländerna
Kvantitativ. Att få insikt i problem upplevda av vuxna som är beroende av HPN under lång tid.
Frågeformulär. Patienter i samma diagnosgrupp utan HPN.
Richards et al (1997)/ United Kingdom
Kvantitativ. Beskriva en profil om hälsostatus på patienter med HPN-behandling samt vilka faktorer som avgör resultatet. Frågeformulär. Normalbefolkningen. Silver, HJ (2004)/USA Kvalitativ. Beskriva HPN-patienters upplevelse av total parenteral nutrition i hemmet. Semistrukturerade, djupintervjuer med öppna svarsalternativ. Ingen. Smith, CE (1993)/USA Kvantitativ och kvalitativ. Identifiera individuella och familjära variabler associerade med patienters och vårdgivares QoL. Frågeformulär samt strukturerade intervjuer. Normalbefolkningen.
RESULTAT
Resultatanalysen är baserad på tio vetenskapliga artiklar och presenteras utifrån tre teman:
- Fysiska faktorer - Psykiska faktorer - Sociala faktorer
Samtliga teman är kompletterade med en tabell med de mest frekvent
rapporterade problemen samt i vilka artiklar dessa beskrivs. Tabell 2 (ovan) ger en kortfattad översikt av de granskade och använda artiklarna, detta för att läsaren på ett enklare sätt skall kunna följa med i resultatbeskrivningen. En utförligare beskrivning av artiklarna återfinns i bilaga 2.
Fysiska faktorer
Mest framträdande gällande fysiska faktorer hos personer med HPN är låg fysisk funktion, smärta, trötthet samt sömnstörningar, se tabell 3.
I Chambers et al (2005) jämfördes den hälsorelaterade livskvaliteten vid utskrivningstillfället och ett år framåt hos patienter med HPN, data jämfördes också med normalbefolkningen. Dock kunde jämförelser endast göras fram till sex månader efter utskrivning då bortfallet sedan blev för stort. Resultaten visar att personer med HPN har signifikant lägre fysisk hälsa och vitalitet jämfört med den friska befolkningen. Dock visar den longitudinella mätningen på signifikant förbättring efter 6 månader gällande fysisk hälsa och vitalitet. Richards och Irving (1997), Carlsson et al (2003) och Malone (2002) visar också i respektive studier att personer med HPN har sämre fysisk funktion, generell hälsa och mer smärta än respektive jämförelsegrupp (Tabell 3). Vidare visar Richards et al (a a) att 4/5 av de med HPN känner sig för sjuka för att arbeta och att 1/10 känner sig friska nog att kunna sköta hushållsarbetet. Jeppesen et al (1999) anger dock endast att bland personer med korttarmssyndrom är det är färre som arbetar fulltid i HPN-gruppen jämfört med icke-HPN.
Som förtydligat i tabell 3 anger både Smith (1993) och Persoon et al (2004) att trötthet är ett frekvent angett problem hos personer med HPN, vilket bidrog till att färre aktiviteter orkades med. Persoon et al (a a) visar dessutom att de med HPN upplever mer trötthet än personer i samma diagnosgrupp utan HPN samt att
trötthet och sömnstörningar var starkt relaterad till låg självuppskattad livskvalitet. Nykturi anges som ett stort problem hos många med HPN (Persoon et al, 2004) (Malone, 2002), vilket förklaras av att näringslösningarna ofta går in nattetid vilket leder till frekventa toalettbesök samt även ökad törst. Som angett i tabell 3 påvisar även Silver (2004) och Malone (2002) att sömnstörningar är ett problem, både på grund av nykturi och oväsen från HPN-utrustningen.
Tabell 3. Mest frekvent rapporterade fysiska faktorer hos personer med
HPN samt artiklar där dessa belyses.
Artikel Låg fysisk funktion
Smärta Trötthet Sömnstörningar
Chambers et al (2005)* X Carlsson et al (2003)** X X Malone (2002)* X X X Richards et al (1997)* X X Smith (1993)* X Persoon et al (2004)* X Silver (2004)*** X X Jeppesen et al (1999)** X X Huisman de-Waal et al (2006)*** X
*Jämför med normativ data
** Jämför med patienter i samma diagnosgrupp utan HPN ***Ingen jämförelsegrupp
Jeppesen et al (1999) gjorde jämförelser inom samma patientgrupp, med eller utan HPN. Det visade sig att HPN-gruppen använde sig av kollektivtrafik mer sällan jämfört med de utan HPN. Som angett i tabell 3 hade HPN-gruppen generellt sämre fysisk funktion vilket gjorde att de oftare behövde hjälp med svåra
rörelsemoment som t ex att ta sig in eller ut ur en bil. Både Jeppesen et al (a a) och Huisman de-Waal et al (2006) visar på liknande fysiska svårigheter som
begränsad förmåga till hushållsarbete, att kunna åka på semester, sköta ett arbete och sociala aktiviteter, bl a genom att inte kunna äta. Även Malone (2002) visar på svårigheter i samband med resor. I Jeppesen et als studie (a a) framkom att tröttheten och den minskade energin bidrog till färre vardagliga aktiviteter än för de utan HPN. De med HPN angav dessutom sämre sömn, mindre tid för fysiska aktiviteter, fler symtom från sjukdomen samt sämre aptit än de utan HPN (Jeppesen et al, 1999). Silver (2004) däremot visar på att personer med HPN upplever konstant hunger samt svårigheter att hålla sig till särskilda
dietrestriktioner. Silver (2004) visar också på svårigheter att lämna hemmet, vilket gjort att de fått finna nya intressen som att läsa och ägna sig åt hantverk.
I Persoon et als studie (2004) anger 1/3 att de har minskad sexuell aktivitet på grund av HPN. Jeppesen et al (1999) visar dock att det inte finns någon skillnad inom samma patientgrupp vare sig de har HPN eller ej.
Persoon et al (2004) visar på att kvinnor angav sömnstörningar mer frekvent än män. Även i Jeppesen et als (1999) studie visar kvinnor på generellt sämre resultat än män gällande förflyttning, mobilitet och kroppsskötsel. I Richards och Irvings (1997) studie såg man däremot ingen skillnad mellan män och kvinnor.
Bozetti et al (2002 b) mätte hälsorelaterad livskvalitet hos patienter med
att knappt hälften angav förbättrad fysisk livskvalitet efter en månad, medan lite drygt hälften angav att de försämrats.
Både Chambers et al (2005) och Richards och Irving (1997) anger att individer med HPN och samtidig långvarig behandling med opiater har generellt sämre resultat angående fysisk livskvalitet.
Psykiska faktorer
Mest framträdande gällande psykiska faktorer hos personer med HPN är lägre psykisk hälsa (än jämförelsegruppen), rädsla/oro för komplikationer och ensamhetskänslor, se tabell 4.
Persoon et al (2004) har i sin studie inte kunnat hitta någon skillnad gällande rapportering om ångest mellan de med HPN och normalpopulationen, även Malone (2002) påvisar att de med HPN har likartad mental hälsa som den friska befolkningen. Däremot visar Persoon et al (2004) att de som rapporterar ångest också rankar sin livskvalitet lågt, oftare är kvinnor, högutbildade samt yngre än 45 år. Persoon et al (a a) mätte även depressionsnivå vilken visade att ungefär 3/5 hade depression och knappt 1/5 av dessa hade svår sådan. Smith (1993) mätte också depressionsnivå och fann att resultaten genomsnittligen visade på mild depression. Även lägre självuppskattad psykisk livskvalitet kunde ses hos HPN-gruppen i jämförelse med normativ data (tabell 4). Däremot visade det sig att patienterna upplevde mer livstillfredsställelse med HPN än innan behandlingen startade och att de uppskattade sitt självförtroende lika högt som
normalbefolkningen (a a).
Tabell 4. Mest frekvent rapporterade psykiska faktorer hos personer med
HPN samt artiklar där dessa belyses.
Artikel Lägre psykisk hälsa Rädsla/oro för komplikationer Ensamhetskänslor Richards et al (1997)* X Chambers et al (2005)* X Silver (2004)*** X Smith (1993)* X X X Huisman de-Waal et al (2006)*** X X Jeppesen et al (1999)** X Carlsson et al (2003)** X X
*Jämför med normativ data
** Jämför med patienter i samma diagnosgrupp utan HPN ***Ingen jämförelsegrupp
Lite i motsats till Persoon et al (2004) och Malone (2002) fann Richards och Irving (1997), Chambers et al (2005) och Carlsson et al (2003) en lägre
känslomässig stabilitet hos de med HPN både jämfört med normalbefolkningen och patienter med korttarmssyndrom utan HPN, vilket tydliggörs i tabell 4. Carlsson et al (a a) och Jeppesen et al (1999) fann även att HPN-patienter fick lägre resultat gällande självuppskattad livskvalitet än de i samma patientgrupp
utan HPN, samt att de var mindre nöjda, glada och tillfredsställda med sitt privatliv (Jeppesen et al, 1999).
I många av studierna får individerna med HPN uppge känslor kring sin behandling, som förtydligat i tabell 4 fann Silver (2004), Smith (1993) och Huisman de-Waal et al (2006) att rädsla och oro för komplikationer relaterade till HPN var överrepresenterat, fram för allt rädsla för infektioner och en indirekt rädsla för döden. Silver (2004) och Huisman de-Waal et al (2006) visar också att många är rädda för leverpåverkan till följd av HPN-behandling.
Silver (2004) fann i en kvalitativ undersökning att individerna med HPN uppgav livsbekräftelse som en följd av behandlingen, både genom en viss rädsla för döden men också genom att söka nya saker i livet att vara glad för. Vidare förkunnade personerna i Silvers studie (a a) att det var svårt att psykiskt hantera de fysiska begränsningarna som HPN gav och att det var en process att slutligen acceptera situationen. Smith (1993) fann att individerna med HPN ansåg att ett positivt tänkande hjälpte dem att stå ut.
Ensamhet framkom som ett problem hos personer med HPN i ett flertal av artiklarna, vilket tydliggörs i tabell 4. I Huisman de-Waal et als (2006) studie framkom negativa känslor hos de tillfrågade, främst i form av ångest, rädsla, ilska och sorg, vilket i sig kom ifrån faktumet att de i och med sin behandling var mer ensamma, spenderade mer tid i hemmet och led av mindervärdeskänslor. Även upplevelsen av bristen på förståelse från andra ledde till känslor av ilska och sorg (a a). Att vara beroende av andra och en börda medförde känsla av sorg (a a), vilket också Carlsson et al (2003) fann i sin studie. I likhet med Huisman de-Waal et al fann även Smith (1993) att HPN-patienter kände en avsaknad av vänner. Carlsson et al (2003) undersökte vilka orosmoment som var mest representerade hos patienter med korttarmssyndrom, varav vissa hade HPN. HPN-gruppens främsta orosmoment var den konstanta tröttheten, att bli opererad,
ensamhetskänslor samt det minskade sexuella intresset.
Jeppesen et al (1999) redogör i sin studie för att individer med korttarmssyndom och HPN har sämre emotionell stabilitet, sämre självförtroende och oftare upplever att de är till obehag för andra i jämförelse med individer med
korttarmssyndrom utan HPN. Dock visar jämförelsen att HPN-gruppen inte har obetydligare framtidsutsikter än icke-HPN-gruppen.
I studien där Bozetti et al (2002 b) utvärderade patienter med avancerad cancer visade sig knappt hälften ha förbättrad psykisk livskvalitet efter en månads HPN-behandling, medan lite drygt hälften hade försämrats.
Både Chambers et al (2005) och Richards och Irving (1997) anger att individer med HPN och samtidig långvarig behandling med opiater har generellt sämre resultat angående psykisk livskvalitet.
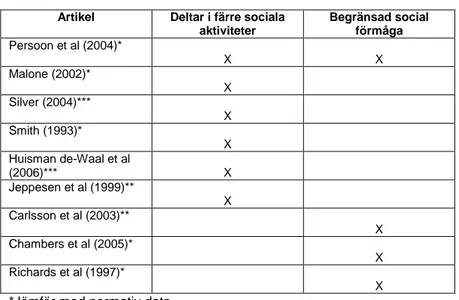
Sociala faktorer
Mest framträdande gällande sociala faktorer hos personer med HPN är att de deltar i färre sociala aktiviteter samt uppger begränsningar i social förmåga, se tabell 5.
Jeppesen et al (1999) undersökte bland annat sociala aspekter hos individer med HPN, det framkom att de var på färre besök hos andra, deltog i färre sociala arrangemang, var oftare ensamma och tillbringade mer tid hemma än patienter med samma diagnos utan HPN. Vidare lägger personer med HPN även mindre tid på rekreation och nöjen ute jämfört med tidigare nämnda jämförelsegrupp (a a). Persoon et al (2004) kom fram till samma slutsats i sin studie, mer än hälften av studiegruppen angav försämrad social förmåga gällande olika sociala aktiviteter. Sociala svårigheter var även starkt relaterad till låg livskvalitet (Persoon et al, 2004).
Tabell 5. Mest frekvent rapporterade sociala faktorer hos personer med
HPN samt artiklar där dessa belyses
Artikel Deltar i färre sociala aktiviteter Begränsad social förmåga Persoon et al (2004)* X X Malone (2002)* X Silver (2004)*** X Smith (1993)* X Huisman de-Waal et al (2006)*** X Jeppesen et al (1999)** X Carlsson et al (2003)** X Chambers et al (2005)* X Richards et al (1997)* X
*Jämför med normativ data
** Jämför med patienter i samma diagnosgrupp utan HPN ***Ingen jämförelsegrupp
Liknande resultat visar Huisman de-Waal et al (2006) på. I den kvalitativa studien uppgav samtliga sociala begränsningar; de kände sig bundna vid hemmet, tvungna att passa tider på grund av HPN som även i sig var tidskrävande samt begränsade av att de inte kunde äta. Detta i sin tur ledde till att de gick miste om diverse sociala aktiviteter, fick/gjorde färre besök av/hos vänner och familj vilket ledde till gradvis minskande sociala kontakter samt att de ej ingick medlemskap i intresseklubbar på grund av svårighet att passa tider.
Smith (1993) fann också i sin studie att patienter med HPN på grund av sin trötthet och HPN i sig ledde till missade aktiviteter. Den större delen av
studiegruppen upplevde svårigheter med att passa tider samt att genomföra resor med HPN-utrustningen. De upplevde även omgivningens reaktioner på HPN som negativt vilket gjorde att de undvek större sociala arrangemang. I Silvers (2004) undersökning uttryckte studiedeltagarna liknande svårigheter angående förståelse för HPN från omgivningen. De undvek också ofta sociala tillställningar där mat var centralt som t ex restaurangbesök eller fester (a a).
Malone (2002) visar på likartade resultat där HPN-patienterna frekvent rapporterade begränsningar angående sociala tillfällen och nöjen. Vidare visar
Chambers et al (2005), Carlsson et al (2003) och Richards et al (1997) att
personer med HPN har lägre social funktion både jämfört med friska befolkningen och patienter med korttarmssyndrom utan HPN.
Liksom vid fysiska och psykiska faktorer anger kvinnor sämre psykosocial funktion än män samt att de i högre grad upplevde känslor av oförståelse från andra jämfört med män i Jeppesens et als (1999) undersökning, medan Richards et al (1997) inte fann några skillnader könen emellan.
Både Chambers et al (2005) och Richards och Irving (1997) anger att individer med HPN och samtidig långvarig behandling med opiater har generellt sämre resultat angående social funktion.
METODDISKUSSION
Gällande HPN hade vi inledningsvis satt en gräns för publikationsdatum från år 2000, dock kunde endast sju användbara artiklar hittas inom denna begränsning, vilket medförde att vi utökade gränsen för publikationsdatum till år 1990. Med denna ändring fann vi ytterligare tre artiklar som svarade till valt syfte. Det är mycket möjligt att det under 20 år skett en utveckling till det bättre gällande parenteral nutrition, vilket kan påverka resultatet av denna litteraturstudie. Dock är de flesta av artiklarna som använts till denna litteraturstudie publicerade under 2000-talet och enligt oss kan ingen påtaglig skillnad utrönas mellan de äldre och de yngre artiklarna gällande resultat.
Det valda syftet var att beskriva och undersöka hur personer med HPN upplever sin livssituation; positiva och negativa aspekter på livskvaliteten. Inledningsvis var syftet även att undersöka upplevelser hos patienter med HPN, vilket vi dock uteslöt då vi anser att begreppet livskvalitet även inrymmer upplevelser.
Livskvalitet kan ses som ett stort begrepp som är svårt att definiera, dock finner vi att samtliga använda artiklar använder begreppet på ett liknande sätt med en inriktning mot hälsorelaterad livskvalitet.
Det fanns ett flertal artiklar som beskrev upplevelsen av att ha parenteral nutrition på sjukhus. Vi valde dock att enbart behandla parenteral nutrition i hemmet för att på så sätt bättre kunna beskriva positiva och negativa aspekter på livskvaliteten. Vid behandling på sjukhus kan det antas att patienterna är sjukare, därmed kan det vara svårare att särskilja upplevelserna från grundsjukdomen från upplevelserna av parenteral nutrition. Dessutom finns på sjukhus tillgång till professionell assistans, vilket ju ej finns på samma sätt i hemmet.
Bland de utvalda artiklarna finns endast en som behandlar HPN hos terminalt cancersjuka patienter. Resterande artiklar undersöker HPN hos individer med korttarmssyndrom. Vi valde att använda en artikel gällande cancerpatienter då detta är en stor patientgrupp som behandlas med HPN, dock oftast under kortare tid. Önskvärt hade varit att inkludera fler artiklar där cancerpatienter med HPN studerades, dock lyckades vi ej finna mer än en som lämpade sig för valda syfte. Två av artiklarna, Huisman de-Waal et al (2006) och Persoon et al (2004) utgår från samma studiegrupp och samma studietillfälle. I Persoon et al (a a) har både frågeformulär och intervju använts, där resultaten presenteras separat. I Huisman de-Waal (a a) presenteras dock enbart ett utförligare resultat från
intervjumaterialet. Vid ett seminarium under uppsatsskrivningen förhörde vi oss med kursansvarige om båda dessa artiklar kunde användas såtillvida vi enbart presenterade kvantitativa data från den ena och kvalitativ data från den andra, vilket vi fick godkänt.
I denna litteraturstudie har Carlsson och Eimans (2003) bedömningsmallar för kvalitetsgranskning av artiklar använts (bilaga 2). Nio av de artiklar som använts till detta arbete klassificerades efter vår granskning till grad I, medan en
klassificerades till grad II. Det bör observeras att bedömningsmallen som använts har en svaghet då en artikel med t ex mycket stort bortfall, mycket litet urval eller obefintlig metodbeskrivning fortfarande kan klassificeras som grad I, vilket därmed kan ge falskt hög kvalitetsbedömning.
Gällande de teman som utarbetats kan det tyckas att dessa är väldigt övergripande, dock ansåg vi att dessa teman bäst representerade resultaten från de olika
artiklarna. Mätinstrument, rubriker och jämförelsegrupper skilde sig artiklarna emellan och gjorde det svårt både att jämföra resultat mellan artiklarna samt att använda mer specifika teman. Dessutom bör temana överensstämma med studiens syfte, vilket vi anser dessa gör.
Då sökresultaten var likvärdiga i de olika databaserna är det möjligt att vi varit för begränsade eller missat relevanta sökord. Dock finns även möjligheten att
sökträffarna inkluderat allt det aktuella material som finns, särskilt med tanke på att även litteraturöversikter undersökts för att finna material till denna
litteraturstudie. Vi reserverar oss för övrigt för möjliga felöversättningar av det engelska språket vid granskningen av artiklarna.
RESULTATDISKUSSION
Litteraturstudien ger underlag för ökad förståelse för individer som under lång tid behandlas i hemmet och belyser faktorer som kan påverka sjuksköterskans bemötande och stöd gentemot dessa patienter. Gällande psykiska faktorer
framkom det bl a i resultatet att Huisman de-Waal et al (2006), Silver (2004) och Smith (1993) funnit att patienter med HPN lever med en ständig oro/rädsla för komplikationer till följd av behandlingen. Denna oro/rädsla kan mycket väl anses vara adekvat i förhållande till siffrorna som presenterades i bakgrunden gällande komplikationsfrekvens där 31 % av HPN-patienterna i en studie hade åtminstone en episod av sepsis under ett år (Van Gossum et al, 2001). Samma sak gällande studien som visade att 52 % av HPN-patienterna hade förhöjda levervärden (Salvino et al, 2006). Frekvensen av komplikationer, i synnerhet infektioner, är något som sjuksköterskan faktiskt kan påverka genom att ge grundlig information, utbildning och omsorgsfullt stöd gällande utrustningen, nutritionslösningen och tillämpandet kring HPN. Beträffande många av de övriga faktorerna som
framkommer i resultatet kanske inte sjuksköterskan kan avhjälpa direkt, däremot kan hon vara ett kontinuerligt stöd för patienten. Resultatet från
artikelgranskningen visar bl a att ångest och sociala svårigheter korrelerar med låg självskattad livskvalitet (Persoon et al, 2004). Detta bör kunna lindras genom omsorgsfullt stöd, dels genom att finnas till hand för samtal men också genom att hjälpa patienten med planering gällande t ex resor och aktiviteter, att se
I resultaten i studierna gällande HPN-behandlingens inverkan på livskvaliteten kan det i många fall vara svårt att avgöra vad som beror på HPN och vad som beror på den aktuella grundsjukdomen. Att leva med en kronisk inflammatorisk tarmsjukdom kan mycket väl antas vara smärtsamt, psykiskt och fysiskt
påfrestande samt handikappande. Det är ju t ex inte HPN i sig som ger patienterna smärta eller gör att de inte kan äta, det är en följd av grundsjukdomen. Dock är det svårt att separera dessa faktorer då de för patienten i många fall hänger samman. I Chambers et al (2006) och Bozetti et als (2002) studier har en longitudinell mätning av livskvaliteten gjorts. Livskvaliteten har undersökts först vid start av HPN samt vid ett ytterligare tillfälle några månader in i behandlingen. I Chambers et al (a a) sågs en generell förbättring av livskvaliteten vid den andra mätningen hos samtliga i studiegruppen. I studien av Bozetti et al (a a) sågs en förbättring gällande livskvaliteten hos knappt hälften, denna studie behandlade dock terminalt sjuka cancerpatienter. Även Smith (1993) jämförde livstillfredsställelse hos
patienter med HPN innan och efter behandlingsstart, där patienterna angav en högre livstillfredsställelse med HPN jämfört med innan. Dessa resultat kan ses som ett tecken på att det i många fall är grundsjukdomen som är det största problemet och att HPN faktiskt ger en förbättring gällande livskvaliteten. Det skall i jämförelser kommas ihåg att det är individen själv som avgör vad som är livskvalitet för denne enligt både WHO (WHOQOL GROUP, 1998, s. 551) och SOU (1995:5). Enligt SOU (1995:5) kan livskvalitet ändras under livets gång, vilket många av dessa individer får erfara. Vad som är livskvalitet kan alltså skifta och omvärderas innan sjukdom, före HPN och efter HPN.
Jeppesen et al (1999) och Carlsson et al (2003) har undersökt livskvaliteten hos patienter med korttarmssyndrom där vissa har HPN medan andra inte. Resultaten visar att patienterna med HPN har sämre fysisk och psykisk hälsa än de utan HPN. Som beskrivs i bakgrunden påbörjas HPN behandling bl a då en individ är oförmögen att optimalt ta upp näringsämnen i tarmen vilket i sig ger en sämre fysisk hälsa och kan påverka den psykiska hälsan. Gällande de resultaten bör man ta i beaktning att det faktiskt kan vara så att de med HPN har en mer aggressiv form av tarmsjukdom än de utan, vilket i sig kan påverka livskvaliteten negativt. Detsamma gäller Chambers et al (2006) och Richards et als (1997) fynd från respektive studier där patienter beroende av opiater anger sämre livskvalitet gällande samtliga faktorer. Där bör det uppmärksammas att patienter som är beroende av starka analgetika kan tänkas lida av en mer aggressiv typ av sjukdom vilket naturligtvis påverkar den fysiska, psykiska och sociala tillfredsställelsen. Persoon et al (2004) och Malone (2002) fann att patienter med HPN hade liknande psykisk hälsa som normalbefolkningen, medan ett flertal av de övriga artiklarna visade på sämre psykisk hälsa i jämförelse med respektive
kontrollgrupp. Huruvida dessa skilda resultat beror på selektionsbias är svårt att fastställa, möjligheten finns att mindre nöjda patienter oftare deltar i
undersökningar eller tvärtom.
SLUTSATSER
I jämförelse med normalbefolkningen och patienter med korttarmssyndrom utan behov av HPN tyder denna litteraturstudie på låg livskvalitet hos patienter med HPN, men dock bättre än innan HPN. Minskad fysisk funktion och den
dagliga aktiviteter, förlusten av sociala tillfällen samt oförmåga arbeta tycks ha betydande effekt på livskvaliteten. Dock är det som redan nämnt inte helt klarlagt vilka mekanismer som inverkar på den försämrade livskvaliteten. Troligen har grundsjukdomen den största inverkan. Att rädsla för komplikationer tar en stor plats i HPN-behandlade individers liv är förståeligt då det har en stor inverkan på deras fortsatta HPN behandling och interagerar med deras önskan att leva ett normalt liv. Två frågor som kräver vidare utforskning framkommer från denna litteraturstudie; är försämrad livskvalitet hos HPN-patienter relaterat till den komplicerade och tidskrävande tekniken vid administreringen av HPN eller är det relaterat till den bakomliggande sjukdomen som förutsätter behandlingen?
FRAMTIDA VÄRDE
Kompetensbeskrivningen för legitimerade sjuksköterskor (Socialstyrelsen, 2005) beskriver bl a att sjuksköterskan ska ha förmågan att tillvarata det friska hos patienten, kunna tillgodose patientens basala och specifika omvårdnadsbehov såväl fysiska, psykiska, sociala och kulturella. Vidare beskrivs det att
sjuksköterskan ska kunna uppmärksamma och möta patientens
sjukdomsupplevelse och lidande och så långt som möjligt lindra detta genom adekvata åtgärder, denne skall även arbeta för att främja god hälsa samt förebygga ohälsa bl a genom undervisa och stödja patienter och anhöriga i det dagliga livet (a a). Med denna litteraturstudie är förhoppningen att kunskap, insikt och
förståelse skall utökas angående det valda området, både för författarna och för presumtiva läsare.
REFERENSER
Almås, H (Red.) (2002) Klinisk omvårdnad 1. Liber AB: Stockholm
Axelsson, Å (2008) Litteraturstudie. I: Granskär, M, Höglund-Nielsen, B (red.) Tillämpad kvalitativ forskning inom hälso- och sjukvård. Studentlitteratur: Lund Bakker, H et al (1999) Home parenteral nutrition in adults: A European
multicentre survey in 1997. Clinical Nutrition, 18, 135 – 140.
Bozetti, F (2002 a) Central venous catheter complications in 447 patients on home parenteral nutrition: an analysis of over 100’000 catheter days. Clinical Nutrition, 21, 475 – 485.
Bozetti, F (2002 b) Quality of life and length of survival in advanced cancer patients on home parenteral nutrition. Clinical nutrition, 21, 281 – 288.
Carlsson, E et al (2003) Quality of life and concerns in patients with short bowel syndrome. Clinical nutrition, 22, 445 – 452.
Carlsson, S, Eiman, M (2003) Evidensbaserad omvårdnad. Rapport 2. Malmö Högskola.
Chambers, A et al (2006) Longitudinal trends in quality of life after starting home parenteral nutrition: A randomised controlled study of telemedicine. Clinical nutrition, 25, 505 – 514.
Dickerson, RN, Brown, RO (1998) Parenteral and enteral nutrition in the home and chronic care settings. American Journal of Managed Care, 4, 445 – 455. Ericson, E, Ericson T (2009) Illustrerade medicinska sjukdomar. Studentlitteratur AB: Lund
EuroQoL (2009) What is EQ-5D?
>http://www.euroqol.org/eq-5d/what-is-eq-5d.html< 2009-12-06
Faresjö, T, Åkerlind, I (Red.) (2005) Kan man vara sjuk och ändå ha hälsan? Frågor om liv, hälsa och etik i tvärvetenskaplig belysning. Studentlitteratur: Lund. Felce, D, Perry, J (1995) Quality of life: Its definition and measurement. Research in developmental disabilities, 16, 51 – 74.
Green, C.J et al (2008) A 15-year audit of home parenteral nutrition provision at the John Radcliffe Hospital, Oxford. QJM: Monthly Journal of the Association of Physicians, 101, 365 – 369.
Howard, L (2006) Home parenteral nutrition: Survival, cost and quality of life. Gastroenterology, 130, 52 – 59.
Huisman de-Waal, G et al (2006) Problems experienced by patients receiving parenteral nutrition at home: Results of an open interview study. Journal of parenteral and enteral nutrition, 30, 215 – 221.
Huisman de-Waal, G et al (2007) The impact of home parenteral nutrition in daily life – A review. Clinical nutrition, 26, 275 – 288.
Jeppesen, PB et al (1999) Quality of life in patients receiving home parenteral nutrition. International journal of gastroenterology and hepatology, 44, 844 – 852.
Lloyd, D.A.J et al (2006) Survival and dependence on home parenteral nutrition: Experience over a 25-year period in a UK referral centre. Alimentary
Pharmacology & Therapeutics, 24, 1231 – 1240.
Lundh, B (red.)(1994) Bra böckers stora läkarlexikon 8. Bokförlaget Bra böcker AB: Höganäs
Malone, M (2002) Longitudinal assessment of outcome, health status and changes in lifestyle associated with long-term home parenteral and enteral nutrition. Journal of parenteral and enteral nutrition, 26, 164 – 168.
Messing, B, Joly, F (2006) Guidelines for management of home parenteral
support in adult chronic intestinal failure patients. Gastroenterology, 130, 43 – 51. Moreno, J.M et al (2001) Survey on legislation and funding of home artificial nutrition in different European countries. Clinical Nutrition, 20,117 – 123. O’Hanrahan, T, Irving, MH (1992) The role of home parenteral nutrition in the management of intestinal failure – report of 400 cases. Clinical Nutrition, 11, 331 – 336.
Orrevall, Y, et al (2009) The use of artificial nutrition among cancer patients enrolled in palliative home care service. Palliative medicine, 23. 556 – 564. Persoon, A et al (2004) Impact of long-term HPN on daily life in adults. Clinical nutrition, 24, 304 – 313.
Region Skåne (2004) Nutritionspärm, parenteral nutrition kap. 17.
>http://www.skane.se/templates/VLChapter.aspx?id=235797< 2009-11-25 Richards, DM, Irving, MH (1997) Assessing the quality life of patients with intestinal failure on home parenteral nutrition. International journal of gastroenterology and hepatology, 40, 218 – 222.
Salvino, R et al (2006) Liver failure is uncommon in adults receiving long-term parenteral nutrition. Journal of parenteral and enteral nutrition, 30, 202 – 208 Silver, HJ (2004) The lived experience of home total parenteral nutrition: An online qualitative inquiry with adults, children and mothers. Nutrition in clinical practice, 19, 297 – 304.
Smith, CE (1993) Quality of life in long-trem total parenteral nutrition patients and their family caregivers. Journal of parenteral and enteral nutrition, 17, 501 – 506.
Socialstyrelsen (2005) Kompetensbeskrivning för legitimerad sjuksköterska. Artikelnummer: 2005-105-1
SOU (1995:5) Vårdens svåra val.
Staun, M et al (2009) ESPEN guidelines on parenteral nutrition: Home parenteral nutrition (HPN) in adult patients. Clinical nutrition, 28, 467 – 479.
Sveriges kommuner och landsting (2008) Handbok för hälso- och sjukvård, nutrition – parenteral.
>http://www.1177.se/handboken/06_article.asp?CategoryID=4027&ParentId=402 7< 2009-11-24
Van Gossum, A et al (2001) Clinical, social and rehabilitation status of long term home paranteral nutrition patients: results of a European multicentre survey. Clinical nutrition, 20, 205 – 210.
Vinnars, E, Wilmore, D (2003) History of parenteral nutrition. Journal of parenteral and enteral nutrition, 27, 225 – 231.
Wengler, A et al (2006) Monitoring of patients on home Parenteral nutrition (HPN) in Europe: A questionnaire based study on monitoring practice in 42 centres. Clinical Nutrition, 25, 693 – 700.
Williams, DM (1998) The current state of home nutrition support in the United States. Nutrition, 14, 416 – 419.
WHOQOL GROUP (1998) Development of the World Health Organisation WHOQOL-BREF Quality of life assessment. Psychological Medicine, 28, 551 – 558.
Titel/författare Publiceringsår/ Land
Typ av studie/metod/urv
al
Syfte Resultat Kvalitetsgranskning
Quality of life and length of survival in advanced cancer patients on home parenteral nutrition/Bozzetti, F, Cozzaglio, L, Biganzoli, E, et al. 2002/Italien Kvantitativ prospektiv studie. 69 patienter med avancerad cancer studerades gällande QoL vid start av HPN, efter en månad med HPN samt vid slutet av HPN-behandlingen. Att undersöka förändringar i livskvaliteten hos cancerpatienter med
HPN-behandling samt att försöka avgöra huruvida det är möjligt att förutsäga överlevnadslängde n hos dessa patienter innan de administreras HPN. Gällande fysisk, psykisk och aktivitetsmässig självskattning försämrades ca 50 % av patienterna medan ca 40 % förbättrades efter 1 månads behandling. Parametrarna
angående QoL förblev stabila upp till 2-3 månader innan dösfallet.
Grad I
Relativt svårtolkad artikel, inga etiska aspekter diskuterade. Patienterna följdes bara 1 månad då bortfallet blev för stort efter det.
Titel/författare Publiceringsår/ land
Typ av studie/metod/urval Syfte Resultat Kvalitetsgrankning
Quality of life and concerns in patients with short bowel syndrome/ Carlsson, E, Bosaeus, I, Nordgren, S.
Sverige/2003 Kvantitativ. Alla i urvalsgruppen (28) har short bowel syndrome, 8 av dessa har HPN. Skillnader mellan HPN och non-HPN beskrivs. Frågeformulär delades ut vid 1 tillfälle; QoL (VAS), SF-36, RFIPC (rating form of IBD patients concerns) och JCS 40 (Jalowiec coping skills). Jämförelse görs inom urvalsgruppen (med HPN/utan HPN) samt med en kontrollgrupp.
Att beskriva livssituationen för patienter med short bowel syndrome med fokus på aspekterna livskvalitet,
orosmoment,
bekymmer (concerns) och coping.
Patienter med HPN hade lägre/sämre livskvalitet än övriga i urvalet.
Hälsorelaterad livskvalitet var låg både bland HPN och non-HPN, dock lägre hos HPN bortsett från vitalitet och mental hälsa. HPN-patienternas största concerns var att var en börda, energinivå, att bli opererad, känna sig ensam och minskat sexuellt intresse.
Grad I
Inga etiska aspekter angivna, bortfallet relativt stort och dess betydelse för resultatet ej
Titel/författare Publiceringsår/ land
Typ av studie/metod/urval Syfte Resultat Kvalitetsgranskning
Longitudinal trends in quality of life after starting home parenteral nutrition: A randomised controlled study of telemedicine/ Chambers, A, Hennessy, E, Powell-Tuck, J. 2005/United Kingdom Kvantitativ, longitudinell, randomiserad kontrollstudie. 30 patienter, alla med HPN jämfördes där hälften hade videotelefonkontakt och hälften telefonkontakt med vårdgivare. Hela fallgruppen jämfördes dessutom med en
populationsnorm
(kontrollgrupp) gällande QoL. SF-36 och EQ5D är de frågeformulär som använts.
Att definiera och kvantifiera förändringar över tid gällande livskvalitet under första året med HPN.
Vid utskrivnings-tillfället visade sig HPN-gruppen ha signikant lägre resultat inom samtliga områden gällande QoL jämfört med kontroll-
guppen. Vissa indikatorer av QoL hade signifikant förbättrats under de 6 första månaderna. Ingen signifikant förändring över tid gällande kroppssmärta, generell hälsa eller mental hälsa.
Grad II
Syfte ej tydligt angivet. Jämförelse kunde endast göras fram till 6 mån då bortfallet sedan blev för stort. Aningen otydligt skriven artikel.
Titel/författare Publiceringsår/ Land
Typ av studie/metod/urval
Syfte Resultat Kvalitetsgranskning
Problems experienced by patient receiving parenteral nutrition at home: Results of an open interview study/Huisman-de Waal, G, Naber, T, Schoonhoven, L, et al. 2006/ Nederländerna Kvalitativ. Semistrukturerade intervjuer med öppna svarsalternativ. 48 patienter deltog i studien, samtliga med HPN. Alla fick samma fråga; vilka 3 HPN-problem har mest allvarlig inverkan i ditt dagliga liv? Att få förståelse för de problem upplevda av HPN-patienter.
Deltagarna beskrev sju centrala problem: Negativa känslor, fysiska problem, sociala begränsningar,
beroende av andra, oförmåga, komplikationer samt problem med vårdgivare. Även praktiska problem framkom t ex sömnproblem, ekonomiska problem och den sjukhuslika atmosfären hemma.
Grad I
Bortfallet relativt stort, dock stort urval ändå. Bra metod för frågeställningen.
Titel/författare Publiceringsår/ land
Typ av studie/metod/urval Syfte Resultat Kvalitetsgranskning
Quality of life in patients receiving home parenteral nutrition/Jeppesen, PB, Langholz, E, Mortensen, PB.
1999/Danmark Kvantitativ prospektiv kohortstudie, 49 personer med IBD och HPN i fallgruppen jämfördes med 36 personer med enbart IBD i kontrollgruppen. Bägge grupper tilldelades två frågeformulär, SIP och IDBQ.
Att förstå upplevelsen av kronisk sjukdom och beskriva dysfunktioner och problem relaterade till HPN-behandling.
Patienterna med HPN fick sämre resultat gällande fysisk och psykosocial inverkan samt angående självständighet, jämfört med kontrollgruppen. Även gällande symptom, emotionell och social funktion fick HPN-gruppen sämre resultat. Kvinnliga patienter samt HPN-patienter äldre än 45 år värderade lägre livskvalitet än övriga.
Grad I
Aningen otydligt syfte, analys av bortfallets betydelse saknas och etiska aspekter ej diskuterat.
Resultat och metod mycket tydligt presenterat.
Titel/författare Publiceringså r/land
Typ av studie/metod/urval Syfte Resultat Kvalitetsgranskning
Longitudinal assessment of outcome, health status and changes in lifestyle associated with long-term home parenteral and enteral nutrition/Malone , M.
2002/USA Kvantitativ, longitudinell studie. SF-36 samt ett lifestyle-symtom
questionnaire delades ut 1993 samt 1996. Data jämfördes tidsperioderna emellan samt med normalbefolkningen. 17 patienter deltog, varav 13 erhöll HPN och 4 erhöll HEN. Data sammanslaget pga inga signifikanta skillnader i resultatet. Att utvärdera hälsostatus, frekvens av HPN-relaterade symtom samt behandlingens inverkan på livsstilen hos stabila patienter utan malign diagnos.
Hälsostatus var lägre gällande samtliga kategorier enligt SF-36 jämfört med normativ data, med undantag för mental häsla. Inga
signifikanta skillnader mellan tidsperioderna. Sömn, resor och sociala aktiviteter var de främst påverkade aspekterna gällande patienternas livsstil.
Grad I
Titel/författare Publiceringsår Land
Typ av studie/metod/urval
Syfte Resultat Kvalitetsgranskning
Impact of long-term HPN on daily life in adults/Persoon, A, Huisman-de Waal, G, Naber, TA, et al.
2005/ Nederländerna
Kvantitativ. Olika frågeformulär
användes vilka mätte tarmstörningar/ metaboliska komplikationer, fatigue, sömnkvalitet, ångest, depression, sociala svårigheter, sexuella störningar, health locus of controle och coping strategier. 48 personer deltog i studien, samtliga med HPN pga olika tarmsjukdomar. Jämför med personer i samma diagnosgrupp utan HPN.
Att få insikt i problem upplevda av vuxna som är beroende av HPN under lång tid. Fråga: Till vilken grad upplever HPN-patienter (long term) problem?
Svarsdeltagandet på frågeformuläret var 76 %. Samtliga medgav flertal fysiska symtom, vilka de kopplade samman med den underliggande sjukdomen. F.ö. framkom svår trötthet, sömnproblem, depression och sociala svårigheter.
Grad I
Bortfallet relativt stort, etiska aspekter redogörs ej för. Dock bra då urvalet ändå är stort. Mycket tydlig och lättläst artikel.