Patientens upplevelse före och under
behandling av obstruktiv sömnapné
med intraoral apparatur
E. Nordin
M. Stenberg
Handledare: Å. Tegelberg, professor
Masteruppsats (30hp) Malmö högskola
Tandläkarprogrammet Odontologiska Fakulteten
1 Summary
The purpose of this study was to investigate the patient’s experiences in treatment of
obstructive sleep apnoea with a mandibular advancement oral appliance conducted in general dental practice.
The study was conducted to study a cross-section of patients in one of the major regions of Sweden, region Scania. The study was retrospective in its design and consisted of a postal questionnaire to 1148 patients with a treatment period of more than 6 months. The questionnaire comprised 70 questions and assertions in various domains: general health/ lifestyle, use of oral appliance, changes in symptoms, sleep-related experience changes, evaluation of treatment, value of treatment, changes in life situation and daytime sleepiness. The responder rate was 64%. Treatment with oral appliance gave relief of symptoms in the majority of patients with obstructive sleep apnoea. Quality of life, somatic and cognitive symptoms changed significant positively in patients who used the treatment frequent. The daytime sleepiness was reduced for the majority of the treated patients. The satisfaction with the treatment and the will to recommend a similar treatment for a friend was high.
Treatment of obstructive sleep apnoea with an oral appliance performed in general dental practice relieved the condition and its consequences according to the patient's own judgement.
2 Sammanfattning
Syftet med studien var att undersöka patientupplevelsen vid behandling med sömnapnéskena hos patienter med diagnosen obstruktiv sömnapné utförda i allmän tandvårdspraxis. Studien genomfördes som en tvärsnittsundersökning i en av de större regionerna i Sverige, region Skåne. Undersökningen var retrospektiv i sin design och bestod av en enkät sänd till de patienter med en verifierad obstruktiv sömnapné som fått sin odontologiska behandling som ett led i sjukdomsbehandling. Behandlingen skulle ha pågått minst 6 månader. Enkäten skickades ut till 1148 patienter, varav 738 svarade (64 %). Enkäten bestod av 70 frågor och påståenden inom olika domäner som: allmänhälsa/livsstil, användning av sömnapnéskena, symtomförändringar, sömnrelaterade upplevelseförändringar, vårdbemötande, utvärdering av behandling, värde av behandling, förändringar i livssituation och dagsömnighet.
Behandling med sömnapnéskena gav symtomlindring vid obstruktiv sömnapné för majoriteten av patienterna. Livskvalitet, somatiska och kognitiva symtom förändrades signifikant positivt för patienterna som använde sin behandling frekvent. Dagtröttheten reducerades för majoriteten av de behandlade patienterna. Nöjdhet med behandlingen och att rekommendera liknande behandling för en vän var hög.
Behandling av obstruktiv sömnapné med intra-oral apparatur utförd i allmän praxis lindrade tillståndet och dess konsekvenser enligt patientens egenbedömning.
3 Introduktion
Obstruktiv sömnapnésyndrom (OSAS) är ett tillstånd som innefattar andningsuppehåll under sömn, vilket leder till försämrad syresättning av blodet. OSAS kan som konsekvens ge upphov till extrem dagtrötthet, nedstämdhet, koncentrationssvårigheter, huvudvärk, refluxer, trötthet, och nokturi [1-3]. Sjukdomen förekommer hos 2 % bland kvinnorna och hos 4 % bland männen [4]. OSAS samvarierar med högt blodtryck, hjärt-kärlsjukdom, stroke och för tidig död [1, 5, 6, 7]. Personer med OSAS beskriver ofta en försämrad livskvalitet (QoL) och allmän hälsa [1, 8, 9].
För fastställning av diagnosen OSAS krävs en sömnregistrering för att mäta luftflöde, andningsrörelser, blodets syremättnad, registrering av hjärtrytm, snarkljud och kroppsläge samt värdering av dagsömnighet. Undersökningens resultat bildar underlaget för diagnos och för bedömning av tillståndets svårighetsgrad, som klassificeras i graderna; mild, måttlig och allvarlig [1].
Behandlingsmålet är att reducera de negativa dagsymtomen och förbättra respirationen. De tre vanligaste behandlingsformerna vid tillståndet är: Övertrycksassisterad ventilering med extra-oral apparatur; Continous positive airway pressure (CPAP) [10]. En annan metod är att kirurgiskt avlägsna mjukdelar i svalget och den tredje behandlingsformen är att förse
patienterna med intra-oral apparatur som oftast är i sin konstruktion mandibelframdragande. Vi har valt att kalla denna form av behandling för sömnapnéskena; (OA). Samtliga
behandlingsformer har som mål att vidga utrymmet för respiration, antingen genom att avlägsna överskottsvävnad eller genom att öppna andningsvägarna. Behandling med OA utförs av tandläkare som framställer en individuellt anpassad OA, vilken håller underkäken i
4
en protruderad position. Denna behandling är framgångsrik genom minskning av
andningsstörningarna i 57-81% vid mild till måttlig OSAS och vid svårare tillstånd i 14-61% [11, 12].
Vid svårare tillstånd är CPAP förstahands terapialternativet [1]. Följsamhet till denna form av behandling har i studier beskrivits vara mellan 51-76% med en varierande uppföljningstid som maximalt var 5 år [13-17].
Vid OSAS får vanligtvis den drabbade en försämrad livskvalitet; Quality of Life (QoL) på grund av de uppkomna andningsstörningarna och dess konsekvenser under dagtid så som dagtrötthet och kognitiva störningar [18-20]. Studier har visat att QoL är oförändrad eller förbättrad vid behandling med de tre tidigare nämnda behandlingsalternativen [21-26]. Flertalet av studierna om sambandet mellan QoL och OSAS är gjorda på patienter med CPAP-behandling. Flertalet studier om sambandet mellan QoL och OSAS gjorda på patienter med CPAP-behandling. Det finns dock en randomiserad kontrollerad studie; Randomized controlled trial (RCT) kring patientens upplevda livskvalitet före och under behandling med OA och svalgkirurgi (UPPP). Studien visar att OA är en mer effektiv behandling än UPPP för att normalisera tillståndet men med båda behandlingarna ökade livskvaliteten. [27].
Under det senaste decenniet är antalet behandlingar hos tandläkare av OSAS mycket mer frekvent i Sverige än i de övriga nordiska länderna [1]. En stor del av dessa behandlingar utförs numera i allmänpraxis. Erfarenheter av behandlingsmetoden har gett upphov till frågor kring följsamhet till behandlingen, behandlingskvalitet och inte minst kring patienternas upplevelser av denna långtidsbehandling. Dessa frågeställningar är sällan beskrivna i litteraturen.
5
Syftet med denna studie var att studera de subjektiva effekterna av behandling med OA hos patienter med OSAS utförda i allmän praxis. Effekterna som studerades var
allmänhälsa/livsstil, användning av OA, symtomförändringar, sömnrelaterade
upplevelseförändringar, vårdbemötande, utvärdering av behandling, värde av behandling, förändringar i livssituation och dagsömnighet.
Material och metod
Material
Studiematerialet baseras på patienter inom Region Skåne som har ett befolkningsunderlag på ca 1 200 000 innevånare. De patienter som fått sin odontologiska behandling som ett led i allmän sjukdomsbehandling [28] genom verifierad diagnos OSAS medverkade i studien. Totalt fick 1150 patienter denna form av behandling under tidsperioden 2009-09-01 till 2010-08-31.
Metod
Detta är en uppföljningsstudie ca 1 år efter behandlingens påbörjande. Efterundersökningen som, ca 1 år efter behandlingens påbörjande, utfördes som en enkätundersökning sändes per post till de i regionens register identifierade patienterna. Deltagarna fick skriftlig information om studiens syfte och att deltagandet var frivilligt och kunde avbrytas genom att inte besvara enkäten. De ombads att återsända ifylld enkät inom 2 veckor. Till dem som inte svarade på första utskicket skickades en påminnelse där de ombads att fylla i enkäten och returnera den. Deltagarnas identitet skyddades genom att enkäten endast innehöll ett löpnummer, vilket
6
ingen utom forskningsgruppen hade tillgång till. I figur 1 ses flödesschemat över svarsfrekvensen vid de två utskicken samt svarsbortfall.
Enkäten omfattade totalt 70 frågor inom 12 huvudområden med svarsmöjligheter av
flervalskaraktär avseende frekvens och besvärsgrad/förändring (Likert skala; 3 till 7-gradig). Dessa huvudområden var: personuppgifter, allmän hälsa och livsstil, behandlingserfarenheter, behandlingseffekter, följsamhet till behandlingen, sömnighet, nöjdhet, vårdbemötande,
bedömning av behandlingens viktighet/värde och livskvalitet. Enkäten inkluderade även
Epworths sömnighetsskala (ESS) som är ett validerat index för att påvisa dagsömnighet [29,30].
De svarande hade möjligheten att i öppna fält uttrycka sina erfarenheter som inte rymdes inom enkätens frågor. Flertalet av frågeformuleringarna har använts i tidigare studier [31]. Innan den slutliga enkäten sändes till deltagarna testades den avseende språk- och innehållsförståelse bland 10 personer, varav 5 hade icke-odontologisk bakgrund och 5 hade någon form av odontologisk bakgrund. Enkäten reviderades efter inkomna synpunkter från testet innan den slutgiltigt fastställdes.
Studieupplägget prövades och godkändes i lokal etikprövningsnämnd vid Odontologiska fakulteten, Malmö Högskola, Sverige.
Statistik
Den deskriptiva analysen omfattade medelvärde, standarddeviation och procentuell fördelning. Skillnader före behandling och under behandling mellan grupper avseende upplevda faktorer, somatiska och kognitiva symtom testades med McNemar-test. Spearmans korrelation (2-tailed) användes för att jämföra nöjdhet med behandling mot livskvalité samt
7
nöjdhet med behandling mot användningsfrekvens, för att undersöka eventuella signifikanta skillnader. Statistisk signifikans förelåg vid p-värde <0.05 vid samtliga test. Data analyserades med hjälp av IBM SPSS Statistics, version 20. (SPSS Inc., Chicago, IL, USA).
Resultat
Svarsfrekvensen kan ses i figur 1. Antalet inkomna svar på enkäten var 51,0 % efter första utskicket och totalt 64,2 % efter andra utskicket. 70 % av patienterna i studien var män och 30 % kvinnor. Medelåldern var 58 år, varav män 57 (±32) år och kvinnor 61 (±37) år. Uttalad dagsömnighet, ESS>11, fanns hos 23 % av patienterna och medelvärdet var 7,5. Före
behandling kände 26 % av patienterna sig mycket utvilade eller utvilade och denna värdering ökade signifikant till att gälla 77 % av patienterna under behandlingen (p<0,001).
Medelvärdet för Body Mass Index (BMI: kg/m2) hos både män (27,8±3,5) och kvinnor (27,6±4,9) indikerade övervikt (BMI≥25). Fetma (BMI>30) fanns hos 23 % hos männen och 28 % hos kvinnorna. Andelen patienter i olika BMI-grupperingar ses i tabell 1.
Av de svarande angav 64 % att de hade ett eller flera verifierade sjukdomstillstånd som; diabetes 10 %, hjärtproblem 15 %, högt blodtryck 36 % och prostatabesvär 5 %. Bruket av sedativa läkemedel visade ingen minskning under behandling.
Pågående bruk av tobak angav 22 % av patienterna och 19 % hade tidigare använt tobak. Bland de drycker som patienterna ofta drack en timme före sänggåendet uppgav 13 % koffeinhaltig dryck, the eller kaffe medan 3 % rapporterade att de ofta drack alkoholhaltig dryck och 38 % rapporterade att de drack vatten eller mjölk. Inget samband kunder registreras
8
mellan dryckesintag 1 timme innan sänggående och behovet av att gå upp och kasta vatten nattetid varken före eller under behandling med OA-skena jämfört med de som inte drack någon typ av vätska 1 timme innan sänggående.
Flertalet patienter stördes ”aldrig” (41 %) eller ”sällan” (27 %) av smärtor under sömnen under behandling. Merparten av patienterna rapporterade ”nästan aldrig” huvudvärk medan 19 % hade huvudvärk frekvent ≥1 gång i veckan (Tabell 2).
55 % av patienterna fick sin behandling hos privattandläkare, 43 % hos Folktandvården och 2 % vid Tandvårdshögskolan i Malmö. Vid uppföljningen hade 85 % av de svarande varit under behandling >1 år och resterande 15 % i >6 månader.
90 % av patienterna (n=568) hade en OA gjord i ett stycke, täckande patientens båda käkarna med underkäken i en protruderad position, s.k. ”monoblock”. 10 % av patienterna (n=63) använde en OA gjord i två delar där delarna är rörliga mot varandra, men även denna med underkäken i protruderad position, s.k. ”biblock”. Materialet i OA rapporterades vara av formstabil hårdakrylat för 92 % av patienterna (n=532) och i elastomer för 8 % av patienterna (n=48).
Patienterna angav i 61 % att de använde sin OA varje natt den senaste månaden och 73 % som använde den regelbundet ≥5 nätter/vecka, medan 17 % inte hade använt sin OA. När
patienterna använde sin OA angav 71 % att de hade den hela sovtiden, 11 % av patienterna under 75 % av sovtiden och resterande under kortare tid. Det fanns samband mellan
användningsfrekvens (antal nätter/vecka den senaste månaden) och förbättrad livskvalitet vid uppföljningen (r=0,34; p<0,01) samt mellan användningsfrekvens (antal nätter/vecka den senaste månaden) och nöjdhet med behandling (r=0,58; p<0,01).
9
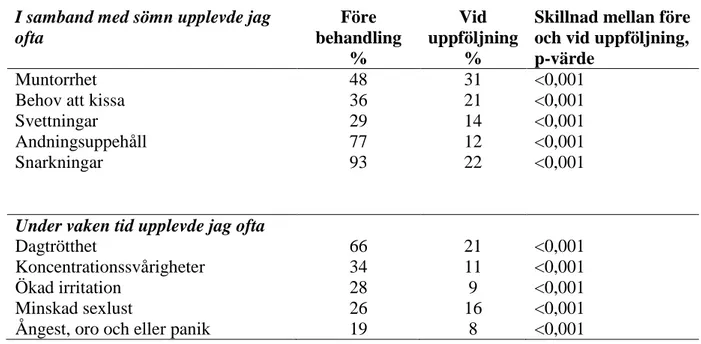
Tabell 3 redovisar olika egennoterade upplevelser före och under behandling. Patienternas somatiska och kognitiva symtom före behandling och vid uppföljning ses i tabell 4. Samtliga redovisade symtom uppvisade statistiska signifikanta skillnader.
Majoriteten av patienterna ansåg att det gått ”mycket bra” eller ”bra” att använda OA-skenan. En större andel av patienterna var ”mycket nöjd” eller ”nöjd” med behandlingen, tabell 5. Av de patienter som var nöjda med behandlingen (mycket nöjda eller nöjda) ansåg 81 % att de fått ett bra bemötande i sjukvården och motsvarande 83 % i tandvården. Nöjdheten med ordinerad typ av sömnskena var ”mycket nöjd” eller ”nöjd” vid; ”monoblock” hos 76 % av patienterna, ”biblock” hos 66 %, med materialet hårdakrylat hos 74 % och med elastomer hos 68 %.
44 % av patienterna som har varit på efterkontroll hos sin tandläkare (n=322) och 25 % hos
sin läkare (n=184). Av de som varit hos tandläkare på efterkontroll ansåg sig 78 % av
patienterna vara ”mycket nöjd” eller ”nöjd” med behandlingen medan 8 % var ”totalt missnöjd” eller ”missnöjd”. Av dem som varit på efterkontroll hos läkare var 80 % ”mycket nöjd” eller ”nöjd” och 8 % ”totalt missnöjd” eller ”missnöjd”. Av de patienter som inte varit på efterkontroll av sin behandling hos sin tandläkare var 68 % ”mycket nöjda” eller ”nöjda” medan 10 % av dem var ”totalt missnöjd” eller ”missnöjd” motsvarande för värdering utan efterkontroll hos läkare var att 73 % av patienterna var ”mycket nöjda” eller ”nöjda” medan 14 % var ”totalt missnöjd” eller ”missnöjd”. Det fanns ingen skillnad mellan dem som hade varit på efterkontroll hos tandläkare jämfört med läkare när det gäller nöjdhet med
10
Efter behandlingsstart var det 30 % av patienterna som genomgått uppföljande
sömnregistrering med sömnskena. 66 % hade ej varit på sömnregistrering och 4 % vet ej. Ett begränsat antal patienter (n=200) fick en objektiv värdering av aktuellt respirationsstatus under sin behandling. Av dem som varit på sådan sömnregistrering hade 46 % ett besked om att apnéerna hade minskat, för 8 % hade de inte minskat och 46 % visste ej resultatet av sömregistreringen. Män och kvinnor anser sig vara lika nöjda med behandlingen.
Kötiderna hos tandläkare och läkare varierade något, tabell 6. Mellan 19-25 % upplevde kötiden lång eller mycket lång, medan 34-45 % ansåg att tiden var kort eller mycket kort.
Vid egenbedömningen av sin allmänna livskvalitet under behandling uppgav 77 % av kvinnorna och 72 % av männen att deras livskvalité förbättrats positivt (väldigt mycket/mycket/ganska bra). 2 % av kvinnorna och 1 % av männen rapporterade en försämring, medan 21 % av kvinnorna och 26 % av männen rapporterade en oförändrad situation.
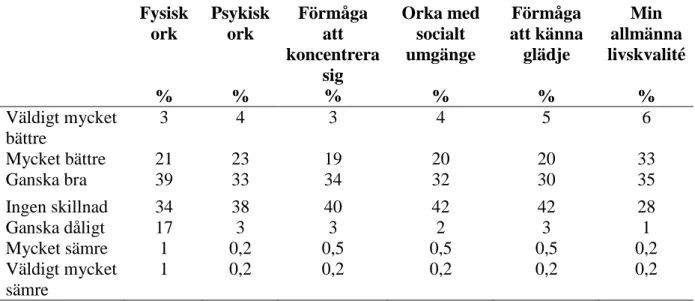
I tabell 7 redovisas patienternas jämförande egenbedömning av sin fysiska ork, mentala energi, koncentrationsförmåga, glädje, sociala kontakter och allmänna livskvalitet före
behandling och vid uppföljningen. För de olika domänerna sågs en positiv förändring (väldigt mycket bättre/mycket bättre) 22 - 48 %. Störst positiv förändring sågs för fysisk ork. 39 % av patienterna ansåg att deras allmänna livskvalitet kraftigt hade förändrats i positiv riktning. En kraftig försämring i de olika domänerna varierade mellan 0,2-1 %.
Av dem som regelbundet använde sin OA skulle 85 % av patienterna (”ja, absolut”)
rekommendera denna typ av behandling till en vän med samma problem och ytterligare 13 % svarade ”ja, kanske” till att rekommendera behandlingen. Av dem som avbrutit sin behandling
11
svarade 54 % ”ja, absolut” eller ”ja, kanske” till att rekommendera behandlingsformen till en vän med samma problem.
Diskussion
Den här studien undersökte patienters situation efter behandling av obstruktiva sömnapné med OA. Patienternas egenbedömning av tillståndet före och efter minst 6 månaders behandling visade att behandling gav positiva förändringar i livskvalitet, somatiska och kognitiva
symtom. Vidare har OA gått bra att använda för patienterna och nöjdheten med behandlingen har varit hög.
Denna studie visade samstämmighet med andra studier rörande prevalens för allmänna sjukdomstillstånd som diabetes, hjärtproblem, högt blodtryck och prostatabesvär vid OSAS [32]. Övervikt är en negativ faktor ur såväl tillståndets utveckling som ur prognossynvinkel. Prevalensen för obesitas var lägre i denna studie än i andra OSAS-studier, dock är
prevalensen högre i jämförelse med normalpopulationen i Sverige (12 %) [32, 33].
En femtedel av patienterna använde tobak innan de gick till sängs. I en studie har det visats att tobak inte ökar apnéer under natten, men minskar syresättningen i blodet vilket är ogynnsamt för tillståndet och dess kardiovaskulära konsekvenser [34].
Någon signifikant skillnad i behovet för att gå upp och kissa före eller under en tids
behandling med OA kunde inte ses. En anmärkningsvärd hög andel av patienterna intog dryck inom en timme före sänggåendet. Var dessa vanor desamma som före behandling kan det vara en förklaring till att ingen skillnad kunde ses i behovet/frekvensen att kasta vatten nattetid.
12
Förekomst av frekvent huvudvärk är beskrivet i flera studier och drabbade mellan 35 -50% av patienterna [35]. I vår studie har vi ingen uppgift om frekvens av huvudvärk före behandling. Här uppgav 10 % att de hade huvudvärk ofta och lite mer än hälften hade nästan aldrig huvudvärk under behandling. Det troliga är att det förekommit en reduktion av
huvudvärksfrekvensen som beskrivits av Tegelberg et al 1999 [36].
Det var i denna studie lika vanligt att patienten behandlades inom folktandvården som privattandvården vilket tyder på att behandlingsformen nu inte enbart tillämpas på speciella kliniker utan förekommer allmänt.
I vår studie var monoblock-skenan den vanligaste behandlingsformen. Den är den mest beprövade typen av intraoral apparatur och den mest och tidigast vetenskapligt verifierade. Under senare tid har flera jämförande studier gjorts mellan monoblock, biblock eller liknande skenor. De senare studierna har endast visat på mindre effektskillnader, vilket gör att det finns fler typer av skenor som behandlingsalternativ för patienterna [37]. Prisskillnader i
framställning av de olika skentyperna kan vara en bidragande faktor till monoblockskenans frekventa användning i vården. OA med mandibulär framflyttning minskar
andningsuppehållen på natten mer effektivt i jämförelse med skenor utan denna framflyttning. Detta är mer påtagligt vid allvarlig OSAS [36]. Den mandibulära framflyttningen i
konstruktionen av OA anses därför vara avgörande för behandlingseffektiviteten [37]. En mandibulär framflyttning på 50-75 % av patientens maximala protrusionsförmåga används vanligtvis, men framflyttning av underkäken med 75 % normaliserar respirationen mer frekvent vid allvarlig OSAS [37]. Det konstateras också att det behövs mer forskning och utveckling för en mer optimal utformning av de odontologiska behandlingsformerna [37].
13
I denna studie var hårdakrylat det vanligaste materialvalet för OA. Valet av material kan ha en inverkan på långtidseffekter i tänders ställning och på bettförhållanden. Den vanligaste
uppföljningstiden varierar mellan 1 till 5 år men studier som sträcker sig en längre tidsperiod saknas. I en uppföljningsstudie (2,5 ± 0,5år) sågs att ortodontiska sidoeffekter var mer uttalade vid användning av hård akrylskena än mjuk elastomerisk skena[38]. Andelen av patienterna som utvecklar ocklusala förändringar ökar under de första 2 behandlingsåren och förblir därefter relativt konstant. Tidigare rapporter har visat att de dentala/ocklusala
förändringarna vanligtvis är små och ibland omärkbara för patienten [38, 39]. Det föreslås att behandling ska fortskrida om det inte finns några oacceptabla eller progressiva symtom, om det finns tillräckligt med posteriort stöd och att bettförändringar följs upp[39]. Då det saknas kunskaper kring de bidragande faktorerna till ocklusala förändringar hos de patienter som drabbas, kan det vara av vikt att göra efterkontroller även om det inte ökar nöjdheten med behandlingen. I denna studie efterkontrollerades inte patienterna regelmässigt, vilket gör att vissa patienter kan komma att få negativa bettförändringar som konsekvens av behandlingen.
Patientens nöjdhet med behandlingen skiljer sig inte mellan användningen av de olika skentyperna. Materialval eller konstruktion tycks inte influera på patienternas nöjdhet. Nöjdheten kan också vara ett resultat av god behandlingseffekt [37].
Studien visade att de som hade en hög användningsfrekvens av sin OA skattade sin QoL att vara bättre än före behandlingen än de som hade en mindre frekvent användning, ett sådant resultat har vi inte kunnat se i andra studier. Detta skulle eventuellt kunna bero på att de patienter som känner sig hjälpta av sin behandling med OA använder skenan mer frekvent eftersom skenan enbart ger effekt då den används aktivt [40]. Sannolikt är det så att välbefinnandet och livskvaliteten ökar vid en symtomlindring [27].
14
I denna studie var det 73 % som använde sin skena 5 nätter eller fler, vilket är samstämmigt med andra studier [36, 40, 41]. Då följsamheten till behandlingen inte är 100 % är det viktigt att utvärdera OA samt att samverka med läkare för att finna andra vägar till lindring och förhöjd livskvalitet för patienten om behandlingen med OA inte ger önskad effekt.
Samtliga symtom/besvär dag- och nattetid som frågades efter i enkäten minskade statistiskt signifikant vid jämförelse av före behandling med OA med under behandling, där
andningsuppehåll, snarkningar och dagtrötthet utmärkte sig med den största procentuella förbättringen. Likartade resultat ses i andra behandlingsstudier rörande dagtrötthet, irritation, svettningar och behov att kissa nattetid [42]. Under behandling hade 77 % av patienterna ESS <11 som bedöms som en icke sjuklig dagsömnighet och medelvärdet låg på 7,5 under
behandling vilket liknar en annan studie där man hade fått medelvärdet 8 [36].
Vi fann inga skillnader mellan de som varit eller inte varit på uppföljningar hos tandläkare och/eller läkare. Nöjdhet med behandlingen var lika god. Detta indikerar att
behandlingsformen är sådan att den fungerar väl och är effektivt för flertalet av patienterna. I andra studier rörande CPAP har man sett att efterkontroller hos vården ökar följsamheten till behandlingen [43]. Liknande effekter skulle kanske kunna fås om samtliga patienter
efterkontrolleras och de som uppvisar en sviktande följsamhet med OA-behandlingen får stöd för fortsatt behandling. Det var en mindre andel av de patienter som hade varit på
efterkontroll av sin behandling som var nöjda med behandlingen jämfört med hur stor andel av hela studiematerialet som var nöjda med behandlingen. Detta kanske kan bero på att de som hade behandlingsproblem sökte upp vården för efterkontroll.
15
Ett mindre antal patienter har genomgått en medicinsk utvärdering av sitt tillstånd med förnyad sömnregistrering. Nästintill varannan patient visste inte om de hade varit på en uppföljande sömnregistrering. Ur ett medicinskt kvalitetsperspektiv är det då svårt att dra slutsatser kring behandlingens effekter på respirationen. Respirationsstörningarna ökar risken för bl.a. hjärt- och kärlsjukdomar, vilket ger ett observandum för det ansvar som finns hos sjukvården för det medicinska problemet; obstruktiv sömnapné.
Majoriteten av patienterna i studien hade fått ett bra bemötande i både tand- och sjukvård. Då OSAS är ett multifaktorellt tillstånd, kan man tänka sig att patienten känner sig
uppmärksammad och därmed mer nöjd med behandlingen vid ett gott bemötande. Det finns en stor spridning i uppfattningen av kötiderna i vår studie. Det finns inga andra studier rörande kötider hos vården vid behandling med OA, men spridningen kan tänkas bero på antingen personliga drag såsom otålighet, sjukdomsaktivitet eller att kötiderna varierat kraftigt i regionen.
Majoriteten av patienterna skattade sin livskvalitet högre vid uppföljningen, vilket är
samstämmigt med andra studier. Behandling med OA, kirurgi eller CPAP kan alla ge en ökad upplevd QoL hos patienterna [21-26]. Fysisk och psykisk ork, koncentrationsförmåga,
förmåga att känna glädje och ork till socialt umgänge ökade eller förblev oförändrad hos näst intill alla patienter under behandling. Detta är samstämmigt med andra studier [42].
De flesta patienter är villiga att rekommendera OA behandling till en vän oavsett om de själva har fått ett positivt resultat av behandlingen eller inte.
16 Konklusion
OA ger symtomlindring vid OSAS för majoriteten av patienterna. Livskvalitén, somatiska och kognitiva symtom förändrades positivt för patienterna som använde sin behandling frekvent. Dagtröttheten reducerades för majoriteten av de behandlade patienterna.
17
Referenser
1. Franklin K, Rehnqvist N, Axelsson S. Obstructive Sleep Apnoea Syndrome, A Systematic Literature Review. Stockholm: Statens beredning för medicinsk utvärdering (SBU); 2007. SBU-rapport nr 184E. ISBN 978-91-85413-16-4. 2. Bassiri AG, Guilleminault C. Clinical features and evaluation of obstructive sleep
apnoea-hypopnoea syndrome. Philadelphia: W.B. Saunders Co; 2000. pp. 869-878. 3. Engleman HM, Douglas NJ. Sleep. 4: Sleepiness, cognitive function, and quality of
life in obstructive sleep apnoea/hypopnoea syndrome. Thorax 2004;59(7):618-622. 4. Young T, Palta M, Dempsey J, Skatrud J, Weber S, Badr S (1993) The Occurrence of
Sleep-Disordered Breathing among Middle-Aged Adults. N Engl J Med 328 (17):1230-1235. doi:10.1056/NEJM199304293281704
5. Bixler EO, Vgontas AN, Lin H-M, Have TT, Rein J, Vela-Bueno A, Kales A (2001) Prevalence of Sleep-disordered Breathing in Women. Am J Respir Crit Care Med 163 (3):608-613.
6. Peppard PE, Young T, Palta M, Skatrud J (2000) Prospective Study of the Association between Sleep-Disordered Breathing and Hypertension. N Engl J Med 342 (19):1378-1384. doi:10.1056/NEJM200005113421901.
7. Lavie P, Herer P, Hoffstein V (2000) Obstructive sleep apnoea syndrome as a risk factor for hypertension: population study. BMJ 320 (7233):479-482.
8. C.M. Baldwin, K.A. Griffith, F.J. Nieto, G.T. O’Connor, J.A. Walseben and S. Redline, The association of sleep disordered breathing and sleep symptoms with quality of life in the Sleep Heart Health Study. Sleep, 24 (2001), pp. 96–105.
18
9. Quinnell TG, Smith IE. Obstructive Sleep Apnoea in the Elderly: Recognition and Management Considerations. Drugs Aging. 2004;21(5):307-322.
10. Sawyer AM, Gooneratne NS, Marcus CL, Ofer D, Richards KC, Weaver TE. A systematic review of CPAP adherence across age groups: clinical and empiric insights for developing CPAP adherence interventions. Sleep Med Rev. 2011 Dec;15(6):343-356. Epub 2011 Jun 8.
11. Ferguson KA, Cartwright R, Rogers R, Schmidt-Nowara W. Oral appliances for snoring and obstructive sleep apnoea: a review. Sleep 2006;29(2):244-262. 12. Lim J, Lasserson TJ, Fleetham J, Wright J. Oral appliances for obstructive sleep
apnoea. Cochrane Database Syst Rev. 2006:CD004435.
13. Marklund M, Stenlund H, Franklin KA. Mandibular advancement devices in 630 men and women with obstructivesleep apnea and snoring: tolerability and predictors of treatment success. Chest 2004;125:1270-1278.
14. Marklund M. Predictors of long-term orthodontic side effects from mandibular advancement devices in patients with snoring and obstructive sleep apnea. Am J Orthod Dentofacial Orthop 2006;129:214-221.
15. Pantin CC, Hillman DR, Tennant M. Dental side effects of an oral device to treat snoring and obstructive sleep apnea. Sleep 1999;22:237-240.
16. Rose E, Staats R, Virchow C, Jonas IE. A comparative study of two mandibular advancement appliances for the treatment of obstructive sleep apnoea. Eur J Orthod 2002;24:191-198.
17. Izci B, McDonald JP, Coleman EL, Mackay TW, Douglas NJ, Engleman HM. Clinical audit of subjects with snoring & sleep apnoea/hypopnoea syndrome fitted with
19
18. Ulfberg J, Carter N, Talbäck M, Edling C. Excessive daytime sleepiness at work and subjective work performance in the general population and among heavy snorers and patients with obstructive sleep apnea. Chest 1996;110(3):659-663.
19. Beebe DW, Gozal D. Obstructive sleep apnea and the prefrontal cortex: towards a comprehensive model linking nocturnal upper airway obstruction to daytime cognitive and behavioral deficits. J Sleep Res 2002;11(1):1-16.
20. Naëgelé B, Thouvard V, Pépin JL, Lévy P, Bonnet C, Perret JE, et al. Deficits of cognitive executive functions in patients with sleep apnoea syndrome. Sleep 1995;18(1):43-52.
21. Franklin KA, Anttila H, Axelsson S, Gislason T, Maasilta P, Myhre KI et al. Effects and side-effects of surgery for snoring and obstructive sleep apnea--a systematic review. Sleep, 2009 Jan; 32(1): 27-36.
22. White J, Cates C, Wright J.Continuous positive airways pressure
for obstructive sleep apnoea. Cochrane Database Syst Rev. 2002;(2):CD001106. 23. Vecchierini MF, Léger D, Laaban JP, Putterman G, Figueredo M, Levy J et al.
Efficacy and compliance of mandibular repositioning device in obstructive sleep apnea syndrome under a patient-driven protocol of care. Sleep Med. 2008 Oct;9(7):762-769.
24. Levendowski DJ, Morgan TD, Patrickus JE, Westbrook PR, Berka C, Zavora T et al. In-home evaluation of efficacy and titration of a mandibular advancement device for obstructive sleep apnea. Sleep Breath. 2007 Sep;11(3):139-147.
25. Barnes M, McEvoy RD, Banks S, Tarquinio N, Murray CG, Vowles N et al. Efficacy of positive airway pressure and oral appliance in mild to moderate obstructive sleep apnea. Am J Respir Crit Care Med. 2004 Sep 15;170(6):656-664.
20
26. Eskafi M, Cline C, Nilner M, Israelsson B. Treatment of sleep apnea in congestive heart failure with a dental device: the effect on brain natriuretic peptide and quality of life. Sleep Breath. 2006 Jun;10(2):90-97.
27. Walker-Engström M-L, Wilhelmsson B, Tegelberg Å, Dimenäs E, Ringqvist I. Quality of life assessment in treatment of obstructive sleep apnea with a dental appliance and uvulopalatopharyngoplasty. J Sleep Res 2000;9:303-308.
28. SFS 1998:1338, §3, Tandvård som led i en sjukdomsbehandling, Socialdepartementet 29. Johns MW (1991) A new method for measuring daytime sleepiness: the Epworth
sleepiness scale. Sleep 14 (6):540-545
30. Johns MW. Reliability and factor analysis of the Epworth Sleepiness Scale. Sleep 1992;15(4):376-381
31. Tegelberg Å, Nohlert E, Bergman L-E, Andrén A. Bed partners’ and patients’ experiences after treatment of obstructive sleep apnoea with an oral appliance. Swed Dent J 2012;36: 35-43
32. Lurie A. Metabolic disorders associated with obstructive sleep apnea in adults. Adv Cardiol. 2011;46:67-138. Epub 2011 Oct 13.
33. Statistiska Centralbyrån, Hälsa på lika villkor? 2009, Det nationella urvalet. Uppdragsgivare: Statens folkhälsoinstitut. Sweden, 2009
34. Casasola GG, Alvarez-Sala JL, Marques JA, Sánchez-Alarcos JM, Tashkin DP, Espinós D. Cigarette smoking behavior and respiratory alterations during sleep in a healthy population. Sleep Breath. 2002 Mar;6(1):19-24.
35. Alberti A, Mazzotta G, Gallinella E, Sarchielli P. Headache characteristics in obstructive sleep apnea syndrome and insomnia. Acta Neurol Scand. 2005 May;111(5):309-316.
21
36. Tegelberg A, Wilhelmsson B, Walker-Engström ML, Ringqvist M, Andersson L, Krekmanov L, Ringqvist I, Effects and adverse events of a dental appliance for treatment of obstructive sleep apnoea. Swed Dent J. 1999;23(4):117-126.
37. Ahrens A, McGrath C, Hägg U, A systematic review of the efficacy of oral appliance design in the managment of obstructive sleep apopnea, Eur J Orthod. 2011
Jun;33(3):318-324
38. Walker-Engström M-L, Ringqvist I, Westling O, Wilhelmsson B, Tegelberg Å, A prospective randomized study comparing two different degrees of mandibular advancement with a dental appliance in treatment of severe obstructive sleep apnea, Sleep Breath 2003;7:119-130.
39. Marklund M, Franklin KA, Persson M. Orthodontic side-effects of mandibular
advancement devices during treatment of snoring and sleep apnoea, European Journal of Orthodontics 2001;23;135-144
40. Hou H.M, Sam K, Hägg U, Rabie ABM, Bendeus M, Yam LYC. Long-term dentofacial changes in Chinese obstructive apnea patients after treatment with mandibular advancement device, Angle Otrhod 2005;76;432-440
41. Tegelberg Å, Walker-Engström M-L, Vestling O, Wilhelmsson B. Two different degrees of mandibular advancement with a dental appliance in treatment of patients with mild to moderate obtructive sleep apnea, Acta Odontol Scand 2003;61:356-362. 42. Tegelberg Å, Nohlert E, Bergman L-E, Andrén A, Bed partners’ and patients’
experiences after treatment of obstructive sleep apopnea with an oral appliance, Swed Dent J 2012;36:35-43.
22
43. Holmdahl C, Schöllin I-L, Alton M, Nilsson K, CPAP treatment in obstructive sleep apopnea: A randomised, controlled trial of follow-up with a focus on patient
23 Figurtext
24
Figur 1. Flödesschema över svarsfrekvens
Totalt antal besvarade enkäter efter påminnelse
64,2 % (n=738) Antal patienter från start
n=1150
Bortfall innan första utskick
n=2
Orsak: 1 sekretessbelagd adress och 1 ej med i folkbokföringsregistret
Totalt antal inkomna svar på enkäten efter första
utskick 51,0 % (n=585)
Totalt bortafall n=410
Orsak: 377 ej inkomna, 1 dödsfall, 5st i retur och 27
var inkomna men ej besvarade Första postala utskick av
enkät n=1148
25
Tabell 1. Fördelning av antal patienter i Body Mass Index (BMI) grupper (%).
BMI-grupper Frekvens % <25 157 22 25<30 376 53 30<35 136 19 35<40 33 5 40≥ 6 1
26 Störs sömnen av smärtor % Mycket ofta 4 Ofta 7 Ibland 18 Sällan 27 Aldrig 41 Besväras av huvudvärk Nästan aldrig 59 1-2 ggr/månad 19 1 gång/vecka 9 Flera ggr/vecka 8 Dagligen 2
Tabell 2. Frekvens över hur många patienter som störs av smärtor under sömnen och/eller
27
Egennoterade upplevelser Före behandling
%
Vid uppföljning
%
Skillnad mellan före och vid uppföljning, p-värde
Utvilad efter natts sömn (mycket/ganska ofta)
27 83 <0,001
Trött under dagtid (mycket/ganska trött)
70 26 <0,001
Antal uppvaknanden i genomsnitt (2 eller fler gånger)
65 41 <0,001
Vaknar, behöver kissa (>1 gång/natt)
70 67 Ns
Klagomål på snarkningar (ofta/ibland)
88 48 <0,001
Tog sömntabletter för att sova (ofta/ibland)
13 12 Ns
28
I samband med sömn upplevde jag ofta Före behandling % Vid uppföljning %
Skillnad mellan före och vid uppföljning, p-värde
Muntorrhet 48 31 <0,001
Behov att kissa 36 21 <0,001
Svettningar 29 14 <0,001
Andningsuppehåll 77 12 <0,001
Snarkningar 93 22 <0,001
Under vaken tid upplevde jag ofta
Dagtrötthet 66 21 <0,001
Koncentrationssvårigheter 34 11 <0,001
Ökad irritation 28 9 <0,001
Minskad sexlust 26 16 <0,001
Ångest, oro och eller panik 19 8 <0,001
Tabell 4. Egennoteringar av somatiska och kognitiva symtom under natt och under vaken tid
29
Fråga: Hur har det gått att använda skenan den senaste månaden? (n=672)
N %
Mycket bra 274 41
Bra 209 31
Varken bra eller dåligt 84 13
Dåligt 39 6
Mycket dåligt 66 10
Fråga: Hur nöjd är du med behandlingen? (n=646)
Mycket nöjd 212 31
Nöjd 286 42
Varken eller 119 17
Missnöjd 29 4
Mycket missnöjd 40 6
Tabell 5. Frekvens och procent av hur patienter upplevde att det hade gått att använda
30
Kötid Tandläkare % Läkare %
Mycket lång 4 7
Lång 15 18
Varken eller 35 41
Kort 36 28
Mycket kort 9 6
31 Fysisk ork % Psykisk ork % Förmåga att koncentrera sig % Orka med socialt umgänge % Förmåga att känna glädje % Min allmänna livskvalité % Väldigt mycket bättre 3 4 3 4 5 6 Mycket bättre 21 23 19 20 20 33 Ganska bra 39 33 34 32 30 35 Ingen skillnad 34 38 40 42 42 28 Ganska dåligt 17 3 3 2 3 1 Mycket sämre 1 0,2 0,5 0,5 0,5 0,2 Väldigt mycket sämre 1 0,2 0,2 0,2 0,2 0,2
Tabell 7. Patienternas självvärdering av sin livssituation vid uppföljningen jämfört med före