1
SKRIFTLIG RAPPORT
Läkarprogrammet, självständigt arbete (30 hp)
LINEZOLIDBEHANDLING VID PROTESINFEKTIONER ORSAKAD AV
KOAGULASNEGATIVA STAFYLOKOCKER
Av: David Ahadpour
Handledare: Överläkare Stergios Lazarinis
Bihandledare: Hannah Eriksson
2
Titel:
LINEZOLIDBEHANDLING VID PROTESINFEKTIONER ORSAKAD AV
KOAGULASNEGATIVA STAFYLOKOCKER
Av: David Ahadpour
INNEHÅLLSFÖRTECKNING
ABSTRACT ... 3
POPULÄRVETENSKAPLIG SAMMANFATTNING ... 4
1. BAKGRUND ... 6
2. PATIENTER OCH METOD ... 12
2.1 Studiedesign ... 12 2.2 Datainsamling ... 12 2.3 Definitioner ... 12 2.4. Klinisk uppföljning ... 13 2.5 Statistisk analys ... 14 3. RESULTAT ... 14
3.1 Resultat av samtliga 30 patienter ... 14
3.1.1 Kirurgisk behandling ... 16
3.1.2 Antibiotikabehandling ... 16
3.1.3 Kliniskt utfall ... 16
3.1.4 Biverkningar av Linezolidbehandling ... 17
3.1.5 Mikrobiologiskt resistensmönster... 20
3.2 Kliniskt utfall av patienter i den kliniska uppföljningen ... 21
4. DISKUSSION ... 26
4.1 Slutsats ... 33
5. FÖRFATTARENS TACK ... 34
6. BILAGOR ... 35
6.1 Bilaga 1 Harris Hip Score ... 35
6.2 Bilaga 2 Knee Society Score ... 36
6.3 Bilaga 3 KSS-Function ... 37
6.4 Bilaga 4 EQ-5D (Engelsk version) ... 38
3
ABSTRACT Background
Prosthetic joint infection (PJI) is a dreadful complication following a joint arthroplasty. Coagulase-negative staphylococci (CoNS) are the most common microorganisms found in PJI with an
increasing antimicrobial resistance. Linezolid, with 100% bioavailability orally, presents excellent efficacy making it an attractive oral treatment of CoNS PJI. However, the experience of Linezolid in PJI is limited. The purpose of this study was to evaluate the clinical and microbiological efficacy of Linezolid in the PJI treatment in one clinical center.
Method
A local PJI registry of 302 patients was used and we retrospectively reviewed only patients with PJI during 1995-2014 caused by CoNS treated with Linezolid in combination with surgical therapy. Relevant demographics, co-morbidities, type of infection, surgical treatment, tissue culture, resistance patterns, antimicrobial therapy, length of therapy, adverse events (AEs) and clinical outcome were recorded. 11 patients had a follow-up visit following ≥ 2 year after their last
antibiotic therapy. These patients were examined clinically, underwent radiological examination, a laboratory testing and filled out a self-evaluation form regarding their quality of life.
Results
A total of 30 patients with PJI caused by CoNS were treated with Linezolid in combination with surgical therapy. The mean age (SD) was 74 years (7,2), There were 20 hip prosthesis (66,7%) and 10 knee prosthesis (33,3%). The mean (SD) length of Linezolid therapy was 4,2 weeks (2,2) and the mean (SD) follow-up in months was 15,4 (13,9). 16 patients (53,3%) were treated surgically with 2 step-exchange and 12 patients (40%) with irrigation and debridement. The most common reason for treatment with Linezolid was multidrugresistant CoNS (n=16 [53,3%]). AEs were observed in 15 patients (50,0%) with hematological AEs being the most frequent. 8 patients (26,7%) had to cancel treatment because of AEs. 25 patients (83,3%) achieved clinical cure from PJI. None of the 11 patients that were clinically controlled showed any signs of infection based on laboratory testing and we found no signs of implant loosening on the radiological examination. We observed that PJI has a negative impact on joint function and quality of life.
Conclusions
Linezolid is an effective oral alternative in the treatment of PJI caused by CoNS. Due to high
incidence of AEs, regular follow-up with blood tests, ophthalmological and neurological monitoring during treatment is recommended.
4
POPULÄRVETENSKAPLIG SAMMANFATTNING
Idag får allt fler människor en ledprotes framförallt på grund artros. De vanligaste lederna som drabbas är höft – och knäleder. En fruktad och svårbehandlad komplikation som kan förekomma efter proteskirurgi är protesinfektion (PI). Det är uppskattat att 1–5% av patienter som får en protes drabbas av PI. Behandlingen består av flera operationer i kombination med lång och komplicerad antibiotikabehandling. PI är svårbehandlade främst på grund av att orsakande bakterierna uppvisar en ökad motståndskraft mot antibiotika. I många fall där man hittar en svårbehandlad bakterie är intravenös behandling det enda alternativet.
De vanligaste orsakande bakterierna till protesinfektioner är koagulasnegativa stafylokocker (KNS). Under de senaste åren har KNS med en ökad motståndskraft mot antibiotika blivit alltmer vanlig vid PI. I de fallen rekommenderas behandling med ett antibiotikum som heter Vancomycin som enbart kan ges intravenöst. Behandling med Vancomycin är förknippad med svåra biverkningar som en del patienter kan ha svårt att tolerera. Det är även visat att den ökade användningen av Vancomycin har lett till en resistensutveckling hos KNS. Ett alternativ till behandling av KNS med Vancomycin är Linezolid, en relativt ny typ av antibiotika som har visat lovande resultat vid behandling av PI. Linezolid har fördelaktiga egenskaper i form av att den kan ges i tablettform och är effektiv mot bakterier med ökat motståndskraft. Dessvärre är erfarenheten av Linezolid sparsam vid behandling av PI, framförallt vid behandling av KNS. Av den anledningen har vi gjort en studie om Linezolid och dess effektivitet vid behandling av protesinfektioner.
I vår studie har vi undersökt behandlingsresultatet av PI orsakade av KNS som har behandlats med Linezolid vid ett kliniskt centrum (Akademiska sjukhuset, Uppsala) under åren 1995–2014. Totalt inkluderades 30 patienter i studien ur ett lokalt PI register på 302 patienter. För 11 av 30 patienter följdes behandlingsresultatet upp kliniskt och de kom på ett mottagningsbesök där de genomgick röntgen, provtagning med infektionsprover, bedömning av funktionen i leden och livskvalité. Resterande 19 var antingen avlidna, dementa, saknade en protes till följd av amputation och en slinkledsoperation eller ville inte delta i studien varför de inte följdes upp.
Genomsnittsåldern bland patienterna var 74 år. 20 patienter hade fått en höftprotes (66,7%) och 10 patienter en knäprotes (33,3%). Genomsnittstiden för behandling med Linezolid var 4 veckor och gavs främst till patienter med motståndskraftiga bakterier och till patienter som hade fått svåra biverkningar av behandling med annan antibiotikatyp. Genomsnittstiden för uppföljning under pågående behandling var 15,4 månader. Hälften av patienterna (50,0%) fick biverkningar av Linezolid och den vanligaste biverkningen var anemi. Behandling med Linezolid avbröts hos totalt
5 8 patienter (26,7%) till följd av svåra biverkningar. En klar majoritet (83,3%) hade en utläkt
infektion. De 11 patienter som följdes upp uppvisade inga tecken till infektion på provtagning och vi fann inga tecken till proteslossning på röntgenundersökning. Däremot fann vi att PI har en påverkan på ledfunktion och livskvalité.
Linezolid visar sig vara ett effektivt antibiotikum vid behandling av PI orsakade av KNS. Risken för biverkningar är stor och regelbundna kliniska kontroller rekommenderas under pågående
behandling.
David Ahadpour
6
1. BAKGRUND
Antalet ledprotesimplantationer ökar, och förväntas öka ännu mer med tiden på grund av ökad livslängd i befolkningen och allt fler yngre patienter som erhåller protes (Nemes et al., 2014). Enligt det Svenska Knäprotesregistret genomfördes ca 13 000 knäprotesoperationer år 2015 (SKAR, årsapport 2016) och enligt det Svenska Höftprotesregistret var antalet höftprotesoperationer ca 17 000 samma år (SHAR, årsapport 2015). I de flesta fall är resultatet av proteskirurgi bra och förloppet komplikationsfritt. Den vanligaste komplikationen är aseptisk lossning av protesen (Steckelberg and Osmon, 2000).
En svårbehandlad komplikation är protesinfektion och ca 1-5% av inopererade ledproteser blir infekterade (Lima et al., 2013). En protesinfektion (PI) innebär stort lidande för patienter som även leder till långa vårdtider och ökade sjukvårdskostnader (Trampuz and Zimmerli, 2005). I den kirurgiska behandlingen av PI följer alltid en lång antibiotikabehandling. De vanligaste orsakande mikroorganismerna är grampositiva kocker som under de senaste åren uppvisat en ökad
antibiotikaresistens (Moran et al., 2007). Resistenta bakterier försvårar behandlingen och fler patienter kräver intravenös antibiotikabehandling med risk för komplikationer i form av intolerans och svåra biverkningar (Bassetti et al., 2005). I de fall där man misslyckas med den kirurgiska och medicinska behandlingen av en PI kan det bli aktuellt med antingen artrodes eller amputation vilket leder till kraftigt nedsatt ledfunktion (Pozo and Patel, 2009).
Prognoser visar på att antalet PI kommer öka (Angelis et al., 2015; Kurtz et al., 2008). Det ökade antalet kan bero på en kombination av att vi idag utför fler protesoperationer, har en ökad bakteriell resistensproblematik samtidigt som diagnostiken av PI har blivit bättre (Kurtz et al., 2008). I
Norden är det visat att den kumulativa 5-årsrisken för att drabbas av en protesinfektion efter en total höftprotesoperation har ökat från 0,46% till 0,71% under perioden 1995-2009 (Dale et al., 2012). Bara i Sverige har antalet revisioner och reoperationer av höftproteser på grund av infektion ökat från 297 st år 2006 till 628 st år 2015 (SHAR, årsrapport 2015). Enligt det Svenska
knäprotesregistret är PI idag en lika vanlig indikation som aseptisk lossning vid revisionskirurgi (SKAR, årsapport 2016).
En primär protesoperation innebär tillfället då protesen implanteras (indexoperation) och
revisionskirurgi/reoperation hänvisar till när proteskomponenter byts ut, läggs till eller tas bort på grund av en protesrelaterad komplikation (SHAR, årsrapport 2015; SKAR, årsrapport 2016). En sådan komplikation är exempelvis PI som ofta kräver en reoperation. Klassifikation av PI baseras på hur lång tid efter indexoperationen som infektionen uppstår (Zimmerli and Ochsner, 2003). (1)
7
Tidiga protesinfektioner definieras som uppkomst av infektionstecken inom de första 3 månaderna postoperativt. (2) Fördröjda protesinfektioner uppstår mellan 3–24 månader postoperativt. (3) Sena protesinfektioner uppstår tidigast efter 24 månader med hematogen spridning av bakterie från en annan bakteriekälla i kroppen.
Patienter med tidig PI kan presentera sig med en fulminant bild av akut insättande ledsmärta, rodnad, ödem och febrilitet eller en icke fulminant bild med fistelgångsbildning och
sårläkningsproblem (Zimmerli et al., 2004). Fördröjda infektioner kan yttra sig med en diffusare smärta och det kan vara en mer svårvärderad bild både avseende laboratorieprover och klinisk bild. Radiologiskt kan eventuellt protesen te sig lös. Sena infektioner kan yttra sig på liknande sätt som en tidig infektion med plötsligt insättande av symtom efter hematogen spridning alternativt insjukna i efter ett mer kroniskt förlopp efter kontamination av en lågvirulent bakterie (Zimmerli et al., 2004).
Protesinfektion är en svår diagnos att ställa då inte alla patienter presenterar klassiska
infektionssymptom (Zimmerli, 2000). En komplett standard för att ställa diagnosen saknas men vid ett konsensusmöte 2013 togs Musculoskeletal Infection Society (MSIS) -kriterierna fram vilket är en den mest använda algoritmen internationellt för att diagnosticera PI (Zmistowski et al., 2014). Enligt MSIS har en patient en protesinfektion om denne har:
1. Två positiva odlingar från den drabbade leden (ledvätska eller djup vävnad), positiv för samma mikroorganism; eller
2. En kommunicerande fistelgång till protesen; eller 3. 3 av följande 5 minor kriterier:
1. Stegrat CRP och SR
2. Stegrat LPK i ledvätskeanalys ELLER positivt utslag för leukocyter på leukocyt esteras teststicka
3. Stegrat PMN% (andel neutrofiler) i ledvätska 4. Positiv histologisk analys av periprostetisk vävnad
5. Ett positivt odlingssvar (ledvätska eller periprostetisk vävnad).
Vid misstanke om protesinfektion tas initialt blodprover där ett stegrat CRP, SR och även LPK talar för en pågående infektion (Zimmerli and Ochsner, 2003). Radiologiskt efterfrågar man tecken till proteslossning med osteolytiska zoner (Tigges et al., 1994). Ultraljud kan med fördel göras för att påvisa ökad mängd vätska i leden och i samband med ledpunktioner (Zimmerli, 2000).
8
Avgörande för lyckad behandlingen av en protesinfektion är identifiering av aktuell patogen. Odling ska tas från vävnad nära den infekterade protesen eller från ledvätska (Trampuz and Zimmerli, 2005). Odlingar från vävnad i samband med kirurgi har visat sig ha en sensitivitet på ca 65,0% och specificitet på ca 99,6% (Atkins et al., 1998). Det är rekommenderat att man tar fem perioperativa vävnadsodlingar från olika platser periprostetiskt (Osmon et al., 2013). För bästa möjliga resultat bör patienten haft 2 veckors antibiotikafrihet före ingreppet samt att man avvaktar med att ge pre- och perioperativ antibiotika tills dess att odlingarna är tagna (Widmer, 2001). Detta för att undvika falskt negativa resultat. Odlingar skickas sedan till mikrobiologen för både aerob och anaerob odling. När man har isolerat fram en mikroorganism genomförs resistens - och MIC (Minimal Inhibitory concentration)-bestämning, dvs. bestämning av lägsta koncentration av antibiotika som hämmar bakterietillväxt för att guida antibiotikabehandlingen genom att förutse effektiviteten.
Terapeutisk framgång av PI anses vara en funktionell, smärt - och infektionsfri led. Detta kan man uppnå med kirurgisk behandling i kombination med antibiotika (Widmer et al., 1990; Zimmerli et al., 1994). Det är betydligt större risk för terapisvikt med enbart kirurgi eller enbart
antibiotikabehandling (Bernard et al., 2004). De kirurgiska metoder som används primärt idag är led debridering, byte av implantat i ett steg och byte av implantat i två steg (Zimmerli et al., 2004). Artrodes (extraktion utan reimplantation av protes) och amputation görs där ledprotesbevarande kirurgi misslyckas. Debridering med protesretention innebär spolning av leden och borttagande av all nekrotisk och infekterad vävnad med kvarlämnande av protesen (Tande and Patel, 2014). Ett enstegsbyte innebär att hela implantatet byts ut till en ny protes i en och samma kirurgiska ingrepp. Vid ett tvåstegsbyte förskjuter man implantation av en ny protes och sätter in vid första seansen en tillfällig antibiotikaimpregnerad protesdel, s.k. spacer. Spacerbehandlingen pågår under 4–8 veckor. Därefter genomförs en ny operation där spacern extraheras och man sätter in en ny protes (Tande and Patel, 2014). Artrodes kan bli aktuellt vid terapisvikt av medicinsk och kirurgisk behandling för patienter som inte gagnas rent funktionellt av reimplantationskirurgi. Amputation görs i fall där man inte lyckas kontrollera protesinfektionen och ytterligare revision är nödvändig (Tande and Patel, 2014).
Antibiotikabehandlingen vid protesinfektioner bör vara patogenspecifik och grunda sig på
resistensbestämningen av den aktuella patogen. Den totala tiden för antibiotikabehandling brukar vara lång, upp till 3 månader för höftproteser och 6 månader för knäproteser (Zimmerli et al., 2004). I de fall med svårbehandlad infektion och patienter som inte tål mer protesrevisionskirurgi blir det aktuellt med supprimerande antibiotikabehandling som syftar till att kontrollera kliniska symtom
9
utan att bota infektionen. Detta blir ofta aktuellt för patienter där riskerna med kirurgi överväger nyttan med behandling (Zimmerli et al., 2004).
Första tiden (10 dagar) efter den kirurgiska behandlingen av PI inleds ofta den medicinska behandlingen med intravenös antibiotika. Intravenös administrering av antibiotika ger bättre doskontroll, biotillgängligheten är ofta bättre än vid peroral behandling och koncentrationer över MIC uppnås lättare (Sendi and Zimmerli, 2012). I de fall där det saknas perorala alternativ får patienter en central infart för en längre intravenös behandling (Osmon and Berbari, 2002). Kombinationsbehandling är att föredra vid peroral antibiotikabehandling då man uppnår högst baktericid effekt och minskar risken för resistensutveckling (Samuel and Gould, 2010). Rifampicin har visats ha högst baktericid effekt mot ytbindande, långsamt växande och biofilmsproducerande mikroorganismer (Samuel and Gould, 2010). Risken för resistensutveckling är hög vid monoterapi med Rifampicin varför det ofta kombineras, i första hand med fluorokinoloner (Samuel and Gould, 2010).
Den patofysiologiska mekanismen vid en protesinfektion är multifaktoriell med ett samspel mellan implantat, immunförsvar och mikroorganismer (Pozo and Patel, 2009). En inopererad protes minskar storleken av den bakteriella inokulation som krävs för infektion med mer än 100,000 ggr och rubbar immunförsvaret lokalt (Zimmerli, 2006). Infektionsvägarna är huvudsakligen exogena genom direkt inokulation vid operationstillfället eller via operationssår och hematogena med spridning via blodbanan (Zimmerli and Moser, 2012). Hematogen spridning har ofta ursprung från hud, luftvägar, tänder, gastrointenstinalkanalen och urinvägar (Maderazo et al., 1988). Oberoende av hur ledproteser kontamineras är den viktigaste aspekten av det underliggande problemet med svårbehandlade implantatinfektioner, biofilmsbildning (Uçkay et al., 2009).
Biofilm är ett komplext kluster av mikroorganismer som vidhäftar till en yta och hålls samman av ett slemliknande matrix bestående av DNA, proteiner och polysackarider (Uçkay et al., 2009). Biofilm förekommer kliniskt hos patienter med katetrar, vaskulära proteser eller ortopediska
implantat (Costerton et al., 2005). Bakterierna anpassar sig till miljön med s.k. quorum sensing som är en interbakteriell kommunikationsmekanism som tillåter bakterierna att utbyta information och anpassa sig till miljöförändringar med hjälp av olika signalmolekyler (Costerton et al., 2005).
Biofilmsbildning kan i princip ske av alla mikroorganismer och kännetecknas av att de går in i en stationär fas på grund av utarmning av metaboliter och ansamling av slaggprodukter (Trampuz and Zimmerli, 2005). Detta kan jämföras mot bakteriernas plankontiska fas, vilket innebär att de är fritt
10
växande. Biofilm är extremt svåråtkomliga för immunförsvaret och antimikrobiella läkemedel (Zimmerli et al., 2004). Sämre penetration av antibiotika i biofilmen, hög bakteriell densitet i biofilmen med ökad resistens och stationär tillväxt medför en kliniskt svårbehandlad infektion. Problemet med dagens antibiotikaterapi är att den baseras på resultat från tester av planktoniska bakterier vilket inte reflekterar den ökade resistensen hos samma bakterie i biofilm (Saginur et al., 2006; Uçkay et al., 2009). Känsligheten för antibiotika minskar med upp till 1000 gånger i biofilm jämfört med planktoniska bakterier (Donlan, 2000).
De vanligaste mikroorganismerna vid protesinfektioner är koagulasnegativa stafylokocker (KNS) och Staphylococcus aureus (S. aureus) (Lindgren et al., 2014; Stefánsdóttir et al., 2009; Trampuz and Zimmerli, 2005). Protesinfektioner orsakas av även gramnegativa bakterier som ses i mindre än 10% av fallen, och svampar i mindre än 1% av fallen (Tande and Patel, 2014).
Antibiotikaval vid protesinfektioner har under senare tid blivit svårare på grund av en ökad patogenresistens (Rao and Hamilton, 2007). Ett av de större hoten idag är methicillinresistenta stafylokocker (MRS), vilket inkluderar S. aureus (MRSA) och KNS (MRKNS), vilka är svårbehandlade (Sousa et al., 2010). En ökad resistens hos grampositiva kocker mot den mest effektiva perorala behandlingen med fluorokinoloner i kombination med Rifampicin har
rapporterats (Moran et al., 2007). Detta innebär att man lämnas kvar med få perorala alternativ. I dessa fall är rekommendationen att behandla patienter med intravenös antibiotika (Moran et al., 2007) vilket innebär för patienten längre sjukhusvistelser och ökad risk för komplikationer relaterat till centrala infarter och intolerans (Bassetti et al., 2005; Rodriguez-Pardo et al., 2016).
När den intravenösa behandlingen av PI fallerar på grund av intolerans, överkänslighet, antibakteriell resistens eller terapisvikt har man använt Linezolid (Razonable et al., 2004). Linezolid är ett bakteriostatiskt antibiotikapreparat som tillhör gruppen oxazolidinoner (Perry and Jarvis, 2001). Verkningsmekanismen är unik för Linezolid och fungerar genom att binda in till en 50s ribosomal subenhet och därmed hämmar den bakteriella proteinsyntesen. Linezolid utgör ett attraktivt peroralt alternativ till framförallt glykopeptider vid protesinfektioner tack vare sin antibakteriella, farmakokinetiska och kliniska profil (Rao and Hamilton, 2007).
Linezolid täcker väl in grampositiva kocker, framförallt MRSA, MRKNS men även vancomycinresistenta enterokocker (VRE) (Razonable et al., 2004) och genom sin unika
verkningsmekanism förekommer ingen korsresistens med andra antibiotika (Oussedik and Haddad, 2008). Vidare har Linezolid 100% biotillgänglighet peroralt (Morata et al., 2014b) och uppnår höga
11
koncentrationer i ben och leder (Kutscha-Lissberg et al., 2003; Lovering et al., 2002; Rana et al., 2002). Linezolid metaboliseras genom en oxidationsprocess av en s.k. morfolinring som ger upphov till två inaktiva metaboliter (Perry and Jarvis, 2001). Dessa metaboliter ansamlas inte vid nedsatt njur – och leverfunktion varför Linezolid inte behöver inte dosjusteras. Man har, utöver behandling av protesinfektioner, sett goda resultat vid behandling av pneumonier och hud-och
mjukdelsinfektioner orsakad av resistenta grampositiva bakterier (Perry and Jarvis, 2001).
Experimentella studier visar på att Linezolid är mycket effektiv mot biofilm och jämfört med Vancomycin visar Linezolid bättre penetration genom biofilm och högre eradikeringseffekt (Rodríguez-Martínez et al., 2007). Linezolid kan antingen användas i monoterapi eller i
kombination med Rifampicin vid protesinfektioner med liknande resultat (Morata et al., 2014b). Resultaten varierar, men generellt sett har man sett en hög utläkningsfrekven (68,2% - 100%) hos patienter med protesinfektioner som behandlats med Linezolid (Oussedik and Haddad, 2008; Razonable et al., 2004; Soriano et al., 2007).
Behandlingsrekommendationen för Linezolid är maximalt 28 dagar för att undvika biverkningar (French, 2003). Trots det har man rapporterat om mycket längre behandlingstider i upp till 5 månader (Bassetti et al., 2005; Rao et al., 2004a; Razonable et al., 2004). De hematologiska
biverkningarna är vanligast med upphov till anemi och trombocytopeni vilka ofta är reversibla efter avslutad behandling (Senneville et al., 2006). Andra biverkningar som har rapporterats är
optikusneurit och perifera neuropatier där mekanismen inte är riktigt klarlagd (Lee et al., 2003). Patienter som står på selektiva serotoninåterupptagshämmare (SSRI) har ökad risk för serotonergt syndrom under pågående behandling med Linezolid (Bernard et al., 2003)
Med Linezolid kan patienter erhålla tablettbehandling istället för intravenös vilket innebär kortare vårdtider, färre komplikationer relaterat till venösa infarter och mindre sjukvårdskostnader (Bassetti et al., 2005). Tyvärr finns det få jämförelsestudier, få studiepopulationer och effektiviteten jämfört mot andra antibiotika vid just KNS relaterade protesinfektioner är inte utförligt studerad. Dessutom är inte PI en indikation enligt tillverkarna. De flesta studier presenterar anekdotisk evidens.
Syftet med denna studie var att retrospektivt kartlägga och utvärdera behandlingseffekten hos patienter som fått Linezolid som del av deras antibiotikabehandling till följd av en höft – eller knäprotesinfektion orsakad av KNS på Akademiska sjukhuset i Uppsala.
12
2. PATIENTER OCH METOD 2.1 Studiedesign
Detta var en retrospektiv observationsstudie. Patienter med protesinfektion som uppfyllde
kriterierna för protesinfektion orsakad av KNS mellan 1995–2014 och som erhöll behandling med Linezolid som tillägg till kirurgisk behandling inkluderades i studien. Innan studien påbörjades skickades det in en ansökan om tillgång till patientjournal som godkändes februari 2017. Etiktillstånd finns Dnr:2016/214 och för strålskyddsansökan Dnr:2016/21.
2.2 Datainsamling
Ett lokalt protesinfektionsregister med 302 patienter på Akademiska Sjukhuset, Uppsala har använts initialt. I detta register registreras enbart patienter som drabbas av höft - eller knäprotesinfektion och genomgår kirurgisk behandling för det. 30 patienter med tidigare protesinfektion orsakad av KNS som behandlades med Linezolid identifierades och analyserades retrospektivt. Vid första journalgenomgången kontrollerades samtliga patienter avseende vilka kriterier enligt MSIS som uppfylldes. KNS infektion verifierades efter analys av odlingssvaren med hänsyn till antal vävnadsodlingar (minst 2 st positiva vävnadsodlingar med samma agens) och resistensmönster.
Fullständig journalgranskning av lämpliga patienter genomfördes och därefter inhämtades följande information från journal: Ålder, kön, typ av ledprotes (höft eller knä), opererad sida, indikation för primäroperation (artros eller fraktur), vilken typ av operation som gjordes innan infektionen uppstod (primär eller revision), eventuella riskfaktorer/ko-morbiditeter, typ av infektion (tidig, fördröjd eller sen), odlingsfynd, odlingslokal, typ av kirurgisk behandling av protesinfektion, antibiotikaval, indikation för Linezolid, utsättningsorsak, behandlingslängd, eventuella biverkningar, uppföljningstid och behandlingsresultat.
2.3 Definitioner
Det primära effektmåttet för studien var det kliniska utfallet som delades in i (1) utläkt infektion, (2) ej utläkt infektion och (3) reinfektion. Utläkt infektion definierades som patienter med avslutad antibiotikabehandling, utan kliniska och laboratoriemässiga tecken till infektion under
uppföljningstiden. Ej utläkt infektion definierades som patienter med antingen kliniska eller laboratoriemässiga tecken till infektion, eller patienter med kvarvarande antibiotika som
suppressionsbehandling. Reinfektion definierades som patienter med en kliniskt utläkt infektion under en längre period (mer än 2 år) som återfick en ny protesinfektion där man konstaterade att infektionen orsakades av samma bakteriestam som vid första infektionen.
13
2.4 Klinisk uppföljning
Av de 30 patienter som behandlades med Linezolid följdes 11 patienter upp med ett besök på ortopedmottagningen på Akademiska sjukhuset i Uppsala. Inklusionkriterier för den kliniska uppföljning var (1) patienter som drabbats och opererades för en ledprotesinfektion med
kvarvarande protes (2) patienter som erhållit behandling med Linezolid mot KNS enligt odlingssvar och (3) patienter där tiden från det att de avslutade sin infektionsbehandling fram till den kliniska uppföljningen var ≥ 2 år.
De patienter som uppfyllde samtliga inklusionskriterier blev kontaktade telefonledes och fick ett informationsblad kring studiens syfte och upplägg. Därefter togs åter ny kontakt med patienterna och de som valde att delta efter denna information ombads att skriva under för samtycke och bokades in för ett besök på mottagningen.
I den kliniska uppföljningen genomgick patienterna slätröntgen av den drabbade leden där det efterfrågades tecken till proteslossning och bedömning av protesläge. Den radiologiska
bedömningen gjordes av i första hand en radiolog och därefter en oberoende granskare (ortoped). Därefter utfördes en avstämning av dem 2 granskare. I de fall där bedömningen skiljde sig åt utfördes en ”blind” bedömning av en tredje oberoende granskare (ortoped). Blodprover avseende infektionsstatus togs (CRP och LPK) och blodbild (Hemoglobin och Trombocyter). Den kliniska undersökningen genomfördes med kontroll av ledfunktion enligt Harris Hip Score (HHS) för höftprotespatienter, alternativt Knee Society Score (KSS) för knäprotesopererade patienter.
HHS är ett scoringsystem där ledfunktion avseende höftflexion, höftabduktion, höftutåtrotation och höftadduktion bedömdes (bilaga 1). Med HHS utvärderades även i vilken utsträckning patienterna klarar av aktiviteter i dagliga livet som på- och avklädning (skor, strumpor), förmåga att gå i trappor, smärta, åka med kollektivtrafik, grad av eventuell hälta, gångsträckor och gånghjälpmedel. För patienter med knäprotes användes KSS som är ett motsvarande scoringformulär uppdelat i två delar. Med den första delen bedömdes eventuell smärta, flexionsförmåga, stabilitet i knäleden, varus – och valgusställning och flexionskontraktur om sådan fanns (bilaga 2). Med den andra delen
bedömdes gångförmåga, eventuella gånghjälpmedel och förmåga att gå i trappor (bilaga 3).
För båda scoringsystemen gavs en slutgiltig poängsättning för en sammanställd bedömning av ledfunktion enligt följande: HHS <70poäng dålig funktion, 70-79p acceptabel funktion, 80-89p god funktion och 90-100p utmärkt funktion; KSS <60poäng dålig funktion, 60-69p acceptabel funktion, 70-79p god funktion och 80-100p utmärkt funktion.
14
Patientupplevelsen av livskvalité bedömdes med EQ-5D (EuroQol Group) (bilaga 4). Den första delen av EQ-5D består av fem olika dimensioner avseende rörlighet, smärtor, personlig hygien, vanliga aktiviteter och psykologiskt status. Varje fråga besvarades med tre olika alternativ, där man graderade mellan 1–3 (1= inga problem, 2=måttliga problem och 3= svåra problem). Den andra delen av EQ-5D är en form av VAS- skala där patienterna graderade sitt allmänna hälsotillstånd mellan 0–100, där 0=sämsta tänkbara hälsotillstånd och 100= bästa tänkbara hälsotillståndet.
Därefter beräknades det ett EQ-5D index, där ett index på 1, 0 motsvarar för en helt frisk person och 0 för en död, alternativt svårt sjukt person.
2.5 Statistisk analys
Deskriptiva data (medelvärde, median, variationsområde och andel i procent) rapporterades för hela kohorten. Kategoriska variabler beskrevs som andel i procent och kontinuerliga variabler som medelvärde, median, interkvartilavstånd och variationsområde. Analyserna gjordes med hjälp av IBM SPSS Statistics Windows 10, version 23.0 (IBM Corp., Armonk, N.Y., USA).
3. RESULTAT
3.1. Resultat av samtliga 30 patienter
Under åren 1995–2014 behandlades totalt 30 patienter med Linezolid för en protesrelaterad infektion orsakad av KNS (Tabell 1 och 2).
I tabell 3 sammanfattas samtliga demografiska och kliniska data. Medelåldern (SD) var 74 år (7,2) och det var fler män än kvinnor (n=20 [66,7%]). De flesta patienter hade en höftprotes (n=20 [66,7%]) och 10 patienter hade en knäprotes (33,3%). Vanligaste indikationen för protes var artros (n=24 [80,0%]) och primäroperation var vanligast innan en protesinfektion uppstod (n=20 [66,7%]) medan revisionskirurgi föregick protesinfektion hos 10 patienter (33,3%). Vanligaste typen av protesinfektion var tidig (56,7%), därefter fördröjd (40,0%) och sen protesinfektion (3,3%). Obesitas (n=7 [23,3%]), diabetes (n=4 [13,3%]), rheumatoid artrit (n=4 [13,3%]) och aktiv malignitet (n=3 [10,0%]) var de vanligaste underliggande sjukdomarna/riskfaktorerna för att utveckla protesinfektion och 3 patienter var rökare (10,0%).
15
Tabell 1. Demografisk data av 30 patienter som behandlats med Linezolid på Akademiska Sjukhuset, Uppsala till följd av en protesinfektion orsakad av KNS mellan 1995–2014
No. Ålder Kön Led Primär/revision Sida Indikation Komorbiditet/Riskfaktorer Avliden? Dement?
1 77 M Höft Primär Vänster Artros DM, Rökning Nej Nej
2 76 K Höft Primär Höger Fraktur Inga Nej Nej
3 68 M Höft Primär Höger Artros Obesitas, Parkinson Nej Nej
4 62 M Höft Primär Höger Artros Inga Nej Nej
5 73 K Höft Primär Höger Artros Obesitas Nej Nej
6 70 M Höft Primär Vänster Artros RA, Malignitet, Rökning Ja Nej
7 88 M Höft Primär Höger Artros RA Ja Nej
8 80 K Höft Primär Höger Fraktur Njursvikt Ja Nej 9 78 K Höft Primär Höger Fraktur Njursvikt Nej Nej
10 84 K Höft Primär Höger Fraktur Inga Nej Ja
11 81 M Höft Primär Höger Artros Kortisonbehandling, Rökning Ja Nej
12 72 M Höft Primär Höger Artros Inga Nej Nej
13 68 M Höft Revision Höger Artros Obesitas, DM Nej Nej 14 77 K Höft Revision Vänster Artros Inga Nej Ja
15 77 M Höft Revision Höger Artros DM Nej Nej
16 83 M Höft Revision Höger Artros Kortisonbehandling Ja Nej 17 80 M Höft Revision Vänster Fraktur Kortisonbehandling, Malignitet Ja Nej
18 70 M Höft Revision Höger Artros Inga Nej Nej
19 66 K Höft Revision Vänster Artros RA, Obesitas Nej Nej
20 80 M Höft Revision Höger Artros Inga Nej Nej
21 83 M Knä Primär Höger Artros Inga Nej Nej
22 60 M Knä Primär Höger Artros Inga Ja Ja
23 63 M Knä Primär Höger Fraktur RA, Malignitet Nej Nej
24 77 M Knä Primär Höger Artros Inga Nej Nej
25 67 M Knä Primär Höger Artros Inga Ja Nej
26 77 M Knä Primär Vänster Artros Inga Nej Nej
27 74 M Knä Primär Vänster Artros DM, Obesitas Nej Nej
28 72 K Knä Primär Höger Artros Obesitas Nej Nej
29 63 K Knä Revision Höger Artros Obesitas Nej Nej
30 75 K Knä Revision Höger Artros Inga Nej Ja
16
3.1.1 Kirurgisk behandling
Den vanligaste och slutgiltiga kirurgiska åtgärden var 2 seanskirurgi (n=16 [53,3%]) följt av debridering (n=12 [40,0%]). 1 patient (3,3%) genomgick artrodes och 1 (3,3%) genomgick amputation (Tabell 2).
3.1.2 Antibiotikabehandling
Vanligaste initiala intravenösa antibiotikabehandling var Vancomycin med eller utan tillägg av Rifampicin (n=24 [80,0%]), följt av Targocid (n=3 [10,0%]), Ekvacillin (n=2 [6,7%]) och Cubicin (n=1 [3,3%]). Samtliga 30 patienter erhöll Linezolid 600 mg 1 tablett 2 gånger dagligen. Hos 22 patienter (73,3%) var Linezolid den första perorala behandlingen. Multiresistenta KNS var den vanligaste indikationen för behandling med Linezolid (n=16 [53,3%]), 5 patienter (16,7%)
påbörjade behandling med Linezolid på grund av intolerans mot intravenös antibiotika, 6st (20,0%) på grund av biverkning på annan peroral antibiotika och 3st (10,0%) på grund av terapisvikt på annan antibiotika (Tabell 2).
Medel (SD) för behandlingstiden i veckor med Linezolid var 4,2 (2,2) med kortaste
behandlingstiden på 1 vecka och längsta på 12 veckor. 17 (56,7%) patienter fullföljde hela den planerade behandlingen med Linezolid med utsättning på grund av utläkt infektion, medan 8st (26,7%) avbröt behandlingen på grund av biverkning eller terapisvikt (n=4 [13,3%]) eller byte till annan peroral antibiotika på grund av snällt resistensmönster (n=1 [3,3%]). Totalt fullföljde 20 patienter (66,7%) behandlingen med Linezolid och 17 patienter (56,7%) hade en behandlingstid ≥ 28 dagar.
3.1.3 Kliniskt utfall
Totalt bedömdes 25 patienter (83,3%) ha en utläkt protesinfektion efter medeluppföljning (SD) på 15,4 månader (13,9). Längsta uppföljningstiden under pågående antibiotikabehandling var 48 månader, och kortaste var 2 månader. Patienten med kortast uppföljningstid avled till följd av en clostridieinfektion direkt efter avslutad Linezolidbehandling men hade en utläkt infektion (Pat nr 8; tabell 1). Vidare hade 5 av 30 patienter (16,7%) en icke-utläkt protesinfektion, varav 1 (3,3%) var avliden till följd av en lungemboli; 3 (10,0%) patienter stod på livslång behandling med
Fusidinsyra; 1 (3,3%) patient stod på Targocid. Av 17 patienter där Linezolid sattes ut på grund av utläkt infektion avslutade 12 patienter (70,6%) sin Linezolidbehandling med bekräftande
vävnadsodlingar som utföll negativa vid reoperation (patienter opererade med 2 seansbyte). 5 andra patienter (29,4%) avslutade Linezolidbehandlingen då infektionen bedömdes som utläkt på basen av
17
normaliserade infektionsprover och avsaknad av kliniska symtom och tecken till reinfektion (Figur 1).
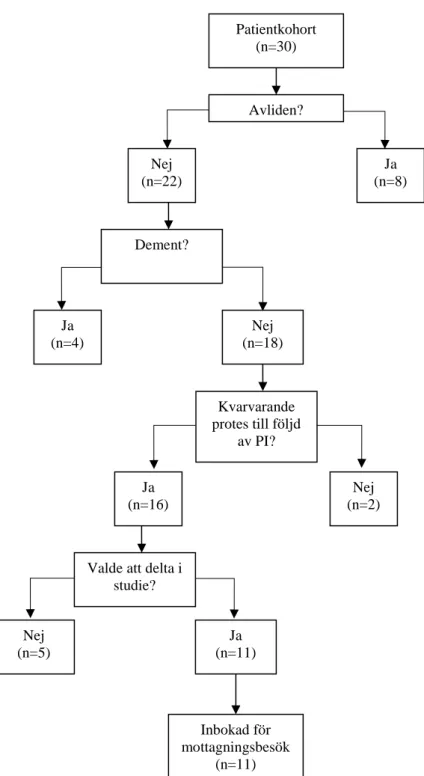
Figur 1. Flödesschema över kliniskt utfall av samtliga 30 patienter
3.1.4 Biverkningar av Linezolidbehandling
Totalt hade 15 patienter (50,0%) fått någon form av biverkning. Under pågående behandling med Linezolid var vanligaste biverkningen anemi (n=8 [26,7%]; 1 patient (Nr 29; tabell 1) krävde blodtransfusion på grund av anemi och var den med längst behandlingstid (12 veckor).
Trombocytopeni (n=2 [6,7%]); exanthem (n=2 [6,7%]); leukopeni (n=1 [3,3%]); gastrointestinala besvär (n=1 [3,3%]) och optikusneurit (n=1 [3,3%]) har också observerats.
Patientkohort (n=30) Utläkt? Ja (n=25) Nej (n=5) Avslutade Linezolid pga. utläkt infektion? Avliden? Ja (n=17) Nej (n=8) Ja (n=1) Nej (n=4) Livslång antibiotikabehandling? Ja (n=4) Biverkning (n=6) Fucidin (n=3) Targocid (n=1) Terapisvikt (n=1) Snällt res.mönster (n=1)
18
Tabell 2. Klinisk data av 30 patienter som behandlats med Linezolid på Akademiska Sjukhuset, Uppsala till följd av en protesinfektion orsakad av KNS mellan 1995–2014
No. Infektionstyp Slutgiltig kirugisk behandling Indikation för Linezolid Behandlingstid (veckor) Avbrytandeorsak av Linezolid Biverkningar Uppföljningstid (månader) Utläkt infektion?
1 Fördröjd 2 seans Multiresistens 3 Terapisvikt 0 40 Nej 2 Fördröjd 2 seans Multiresistens 4 Infektionsfrihet 0 6 Ja 3 Tidig Debridering Terapisvikt 4 Biverkning Exanthem 5 Ja 4 Fördröjd Debridering Intolerans 1 Snällt res. mönster 0 9 Ja 5 Fördröjd 2 seans Multiresistens 3 Biverkning Anemi 7 Ja 6 Fördröjd 2 seans Multiresistens 2 Infektionsfrihet 0 5 Ja 7 Tidig Debridering Multiresistens 7 Infektionsfrihet 0 3 Ja 8 Tidig Debridering Intolerans 4 Biverkning Leukopeni 2 Ja 9 Tidig Debridering Biverkning 4 Infektionsfrihet 0 14 Ja 10 Tidig Debridering Multiresistens 1 Biverkning Anemi 5 Ja 11 Tidig 2 seans Multiresistens 7 Terapisvikt Anemi 4 Nej 12 Tidig 2 seans Multiresistens 2 Infektionsfrihet 0 8 Ja 13 Tidig 2 seans Terapisvikt 5 Infektionsfrihet Anemi 5 Ja 14 Sen Debridering Multiresistens 3 Biverkning Trombocytopeni 31 Nej 15 Fördröjd 2 seans Intolerans 4 Infektionsfrihet 0 14 Ja 16 Fördröjd 2 seans Intolerans 4 Infektionsfrihet 0 10 Ja 17 Tidig 2 seans Biverkning 3,5 Infektionsfrihet 0 16 Ja 18 Tidig Debridering Biverkning 4 Infektionsfrihet GI 4 Ja
19 Tidig 2 seans Terapisvikt 4 Terapisvikt 0 48 Nej
20 Tidig 2 seans Multiresistens 3,5 Infektionsfrihet Anemi 8 Ja 21 Fördröjd 2 seans Intolerans 6 Infektionsfrihet Anemi 45 Ja 22 Tidig Debridering Multiresistens 2,5 Biverkning Exanthem 15 Ja 23 Fördröjd Artrodes Multiresistens 4 Biverkning Trombocytopeni 48 Ja 24 Tidig Debridering Biverkning 3 Infektionsfrihet 0 7 Ja 25 Fördröjd 2 seans Multiresistens 5 Infektionsfrihet Anemi 19 Ja 26 Fördröjd Debridering Multiresistens 8 Biverkning ON 22 Nej 27 Fördröjd Amputation Multiresistens 3 Terapisvikt 0 12 Ja 28 Tidig 2 seans Biverkning 6 Infektionsfrihet 0 22 Ja 29 Tidig Debridering Biverkning 12 Infektionsfrihet Anemi 23 Ja 30 Tidig 2 seans Multiresistens 2 Infektionsfrihet 0 5 Ja ON=Optikusneurit. GI=gastrointenstinal. Res. Mönster= Resistensmönster
19
Tabell 3. Demografisk och klinisk karakteristika av samtliga 30 patienter som fått Linezolid
Variabler Antal patienter (n=30)
Ålder Median (IQR) Variationsområde 75,5 (12) 60-88 Kön (%) Man Kvinna 20 (66,7) 10 (33,3) Indikation för protesop (%) Artros Fraktur 24 (80,0) 6 (20,0) Ledprotes (%) Höft Knä 20 (66,7) 10 (33,3) Primäroperation (%) 20 (66,7) Revisionsoperation (%) 10 (33,3) Infektionstyp (%) Tidig Fördröjd Sen 17 (56,7) 12 (40,0) 1 (3,3) Kirurgisk behandling av protesinfektion
2 seans Debridering Artrodes Amputation 16 (53,3) 12 (40,0) 1 (3,3) 1 (3,3) Komorbiditet/Riskfaktor (%) Diabetes Rökning RA‡ Malignitet Njursvikt Obesitas Kortisonbehandling 4 (13,3) 3 (10,0) 4 (13,3) 3 (10,0) 2 (6,7) 7 (23,3) 3 (10,0) Behandlingstid med Linezolid (veckor)
Medel (SD) Variationsområde 4,2 (2,2) 1–12 Indikation för Linezolid (%) Multiresistens
Terapisvikt på annan AB† Intolerans Biverkning på annan AB 16 (53,3) 3 (10,0) 5 (16,7) 6 (20,0) Utsättningsorsak av Linezolid (%) Terapisvikt Biverkning Infektionsfrihet Snällt res. mönster†† 4 (13,3) 8 (26,7,) 17 (56,7) 1 (3,3) Utläkt (%) Ja Nej 25 (83,3) 5 (16,7) Biverkningar (%) Anemi Trombocytopeni Leukopeni GI-besvär Optikusneurit Exanthem 8 (26,7) 2 (6,7) 1 (3,3) 1 (3,3) 1 (3,3) 2 (6,7) Uppföljningstid (månader) Medel (SD) Variationsområde 15,4 (13,9) 2–48,0 ‡RA= Reumatoid artrit. †AB= Antibiotika. ††Res.mönster= resistensmönster
20
3.1.5 Mikrobiologiskt resistensmönster
Samtliga 30 patienter hade växt av KNS (minst 2 vävnadsodlingar, samtliga positiva för KNS). 1 patient (Pat Nr 3; tabell 1) hade växt av KNS i enbart ledvätska men hade en fistelgång varför denne fortfarande uppfyllde en major kriterium enligt MSIS.
I tabell 4 presenteras samtliga antibiotika som ingick i resistensbestämningen för KNS.
Endast 28 stammar testades för Isoxazoloylpenicillin varav 100% (n=28) var resistenta. 46,7% (n=14) av 30 testade odlingar var resistenta mot Rifampicin. Av 30 testade stammar var 63,3% (n=19) resistenta mot Fucidin. Av 15 stammar var 93,3% (n=14) Kinolonresistena, och hos 8 testade stammar var 100% (n=8) resistenta mot specifikt Ciprofloxacin. Av 26 testade stammar var 80,8% (n=21) resistent mot Trimsulfa. 1 stam testades för Tetracykliner som var resistent (100%).
Resistens mot Klindamycin förelåg hos 86,7% (n=26) av 30 testade odlingar. Av 26 testade stammar var 92,3% (n=24) resistenta mot Gentamycin. Av 30 odlingar var 90% (n=27) resistenta mot Tobramycin.
Det förelåg ingen resistens mot Linezolid (n=30) hos 30 testade stammar. Samma resultat noterades även för Vancomycin där 30 stammar testades och samtliga var känsliga (100%), men i 9 odlingar (31,0%) uppmättes MIC 2mg/L för Vancomycin.
21
Tabell 4. Andel resistenta KNS isolat för respektive antibiotika på 30 olika odlingar
Antibiotika Totalt antal testade KNS
isolat Andel resistenta KNS isolat (%)
FUSIDINSYRA 30 63,3 GENTAMYCIN 26 92,3 ISOXAZOLYLPENICILLIN 28 100 KLINDAMYCIN 30 86,7 KINOLONREPRESENTANT* 15 93,3 TETRACYKLINER 1 100 RIFAMPICIN 30 46,7 TRIMSULFA 26 80,8 DAPTOMYCIN 5 0 TIGECYKLIN 6 0 VANCOMYCIN 30 0 LINEZOLID 30 0 CIPROFLOXACIN 8 100 TOBRAMYCIN 30 90 TEIKOPLANIN 4 0 ERYTROMYCIN 2 100 CEFUROXIM 1 100
*Inkluderar bland annat Moxifloxacin och Norfloxacin.
3.2. Resultat av kliniskt utfall av patienter i den kliniska uppföljningen
Totalt exkluderades 14 av 30 patienter (46,7%) från den kliniska uppföljningen. 8 patienter (26,7%) var avlidna; 1 patient (Nr 11; tabell 1) avled under pågående antibiotikabehandling på grund av lungemboli och 1 patient (Nr 8; tabell 1) avled på grund av en clostridieinfektion strax efter
avslutad behandling; 5 andra patienter avled till följd av cancersjukdomar; 1 patient avled på grund av en cerebral infarkt.
4 patienter (13,3%) var dementa och 2 patienter (6,7%) blev av med sin protes till följd av sin PI under pågående infektion där 1 patient (Pat nr 23; tabell 2) genomgick artrodes och 1 patient blev amputerad (Pat nr 27; tabell 2).
22
Totalt kontaktades 16 patienter (53,3%) som uppfyllde inklusionskriterier för den kliniska
uppföljningen. Av dessa 16 valde 5 patienter att inte delta i studien därför inkluderades 11 patienter i den kliniska uppföljningen (Figur 2). Hos samtliga 11 patienter var tiden från det att de avslutade sin uppföljning fram till återbesöket i vår studie mer än 2 år.
Figur 2. Flödesschema över selektionsprocessen för den kliniska uppföljningen
Patientkohort (n=30) Avliden? Ja (n=8) Nej (n=22) Dement? Ja (n=4) Nej (n=18) Kvarvarande protes till följd av PI? Ja (n=16) Nej (n=2)
Valde att delta i studie? Ja (n=11) Nej (n=5) Inbokad för mottagningsbesök (n=11)
23
Alla 11 patienter uppvisade normala blodprover med CRP <5, LPK <3,5 eller LPK>9,5 utan tecken till anemi, leukopeni eller trombocytopeni.
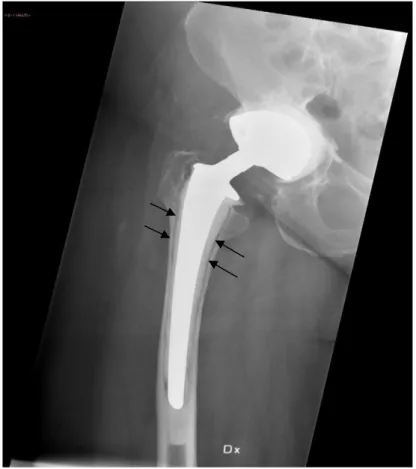
Samtliga 11 patienter uppvisade inga radiologiska tecken till proteslossning (100%). Pat Nr 5 uppvisade radiologiska tecken till proteslossning enligt radiolog, men bedömdes som ej
nytillkommen av en andra och en tredje oberoende granskare. I Figur 3 presenteras en illustrativ bild av en höftprotes med radiologiska tecken till proteslossning vid en pågående PI hos patient Nr 5 (Tabell 5).
Figur 3. Slätröntgenbild av en högersidig höftprotes uppvisande radiologiska tecken till lossning med uppklarningszoner mellan protes och cement (Pat Nr 5)
8 av 11 patienter hade höftprotes (Tabell 5).
Tabell 5. Samtliga höftprotespatienter som deltog i den kliniska uppföljningen
Patient Nr. Ålder/Kön HHS* Utläkt? Biverkningar Supprimerande antibiotikabehandling
1 77/M 86,7 Nej Inga Fucidin
2 76/K 87,8 Ja Inga Ingen 3 68/M 25,7 Ja Inga Ingen 5 73/K 60,4 Ja Anemi Ingen 12 72/M 96,8 Ja Inga Ingen 13 68/M 49,8 Ja Anemi Ingen 18 70/M 90,7 Ja Anemi Ingen
19 66/K 58,2 Nej Inga Targocid
24
Medelpoäng (SD) för Harris Hip Score för 8 patienter var 69,5 poäng (24,9). Minsta värdet var 25,7 poäng och högsta 96,8 poäng, medianen var 73,6 poäng (Figur 4).
Figur 4. HHS-poäng för respektive patient.
3 av 11 patienter hade en knäprotes (Tabell 6).
Tabell 6. Samtliga knäprotespatienter som deltog i den kliniska uppföljningen
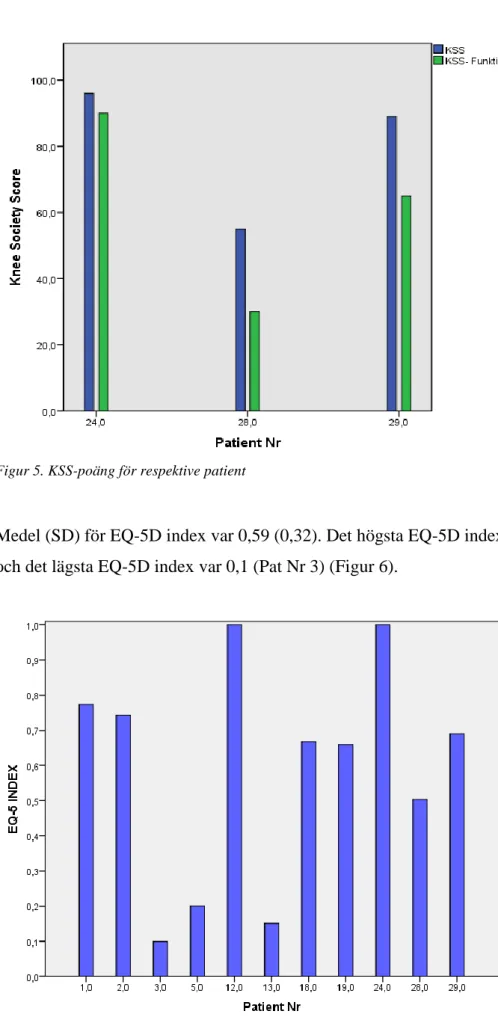
Medelpoäng (SD) var 80 poäng (21,9) för del 1 av Knee Society Score hos de 3
knäprotespatienterna. Minsta värdet var 55 poäng och högsta 96 poäng, medianen var 89 poäng (Figur 5).
För del 2 av KSS var medelpoäng (SD) 61,7 poäng (30,1). Minsta värdet var 30 poäng och högsta värdet 90 poäng, medianen var 65 poäng (Figur 5).
Patient Nr. Ålder/Kön KSS* KSS-F* Utläkt? Biverkningar Supprimerande antibiotikabehandling
24 77/M 96 90 Ja Inga Ingen
28 72/K 55 30 Ja Inga Ingen
29 63/K 89 65 Ja Anemi Ingen
25
Figur 5. KSS-poäng för respektive patient
Medel (SD) för EQ-5D index var 0,59 (0,32). Det högsta EQ-5D index var 1,0 (Pat Nr 12 och 24), och det lägsta EQ-5D index var 0,1 (Pat Nr 3) (Figur 6).
26
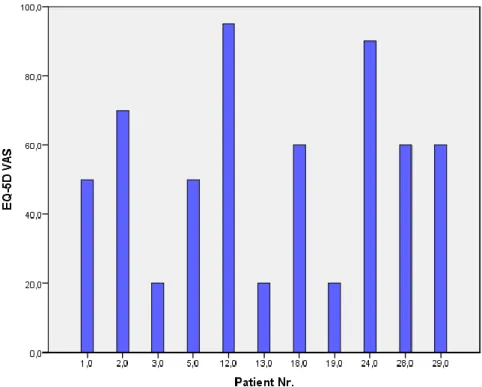
Medel (SD) för EQ-5D VAS var 54, 1 (26, 2). Det högsta EQ-5D VAS var 95,0 poäng (Pat Nr 12) och det lägsta var 20 poäng (Pat Nr 3, 13 och 19) (Figur 7).
Figur 7. EQ-5D VAS för samtliga patienter
De flesta patienterna som deltog i den kliniska uppföljningen hade en utläkt infektion (n=9
[81,8%]), medan 2 (18,2%) stod på livslång antibiotikabehandling (Pat nr:1 och nr:19; Tabell 5) vid det uppföljande besöket. Patient Nr 1 (Tabell 5) stod på Fucidin och patient Nr 19 (Tabell 5) stod på Targocid som livslång behandling.
4. DISKUSSION
Denna studie med 30 patienter, varav 11 följdes upp kliniskt, visar på att Linezolid kan vara ett effektivt peroralt alternativ vid protesinfektioner orsakad av KNS. Den höga utläkningsfrekvensen av protesinfektioner vid behandling med Linezolid kan förklaras av den höga biotillgängligheten, förmågan att uppnå höga koncentrationer i ben och leder och det breda grampositiva spektrumet mot framförallt multiresistenta bakterier (Kutscha-Lissberg et al., 2003; Morata et al., 2014b).
I vår studie har vi analyserat patienter med PI orsakad av KNS. KNS anses vara den vanligaste isolerade patogen vid protesinfektioner (Barberán, 2006; Zimmerli et al., 2004). Stefánsdóttir et al., (2009) fann att KNS var vanligast (35,1%) vid knäprotesinfektioner i Sverige jämfört med S. aureus (Stefánsdóttir et al., 2009). Moran et al., (2007) har påvisat liknande fynd där KNS var vanligast (47%) vid protesinfektioner (Moran et al., 2007). Sharma et al., (2008) fann att KNS stod för 60% av 248 isolerade mikroorganismer hos patienter med protesinfektioner (Sharma et al., 2008).
27
Koagulasnegativa stafylokocker (KNS) är en del av vår hudflora och orsakar sällan infektion hos immunokompetenta patienter (Ziebuhr et al., 2006). I närvaro av ledimplantat går KNS över från en planktonisk fas till en stationär fas och producerar biofilm som är svåråtkomlig (Hellmark et al., 2009). Vidare är KNS en lågvirulent bakterie som sällan ger en fulminant infektion varför de sällan upptäcks tidigt och i många fall blir det aktuellt med extraktion av implantatet. Detta observerades även i vårt material med en majoritet av patienterna (60%) som opererades med protesextraktion. I litteratur rapporteras en lägre utläkningsfrekvens hos patienter utan extraktion av implantat vid KNS relaterade infektioner (Rohde et al., 2006), något som inte noterades i vår studie med 83,3% utläkta infektioner till följd av debridering.
Resistensmönstret hos KNS i vår patientkohort var generellt svår varför samtliga behandlades med Linezolid. Det förelåg en hög andel resistents mot bland annat Fusidinsyra, Klindamycin,
fluorokinoloner, Rifampicin och alla testade KNS stammar var methicillinresistenta. Inga stammar uppvisade resistens mot Linezolid. KNS visar i de flesta fall en högre antibiotikaresistens jämfört med S. aureus (Tornero et al., 2012). På universitetssjukhuset i Schweiz, Genève gjordes en resistensanalys av KNS där man påvisade att 95% av samtliga isolat var penicillinresistenta, 61% kinolonresistenta och 14% rifampicinresistenta (Uçkay et al., 2009). Den vanligaste resistensen är methicillinresistens (MRKNS) vilket innebär att KNS är korsresistent mot andra
betalaktamantibiotika (penicilliner, cefalosporiner, karbapenemer och monobaktamer) (Raad et al., 1998). Betalaktamresistensen ledde till en ökad förskrivning av fluorokinoloner som i sin tur har lett till en ökad fluorokinolonresistens (Morata et al., 2014a). Man har även funnit en ökad resistens mot Fusidinsyra, Trimsulfa och tetracykliner bland KNS (Moran et al., 2007).
Det som är anmärkningsvärt i vår studie är andelen resistenta KNS mot Rifampicin vilket är alarmerande. Flera studier visar på att Rifampicin är en av de få antibiotika som inte påverkas av KNS i biofilm (Uçkay et al., 2009). Hellmark et al., (2009), har i en studie uppvisat resistenta KNS-stammar mot Rifampicin i ca 39% av fallen vid protesinfektioner (Hellmark et al., 2009). Med ökad resistens mot Rifampicin kommer den perorala behandlingen bli alltmer komplicerad vid
protesinfektioner och fler patienter kommer få intravenös behandling i större utsträckning.
Ingen av de patienter som ingick i vår studie uppvisade några tecken till resistens mot Vancomycin. Vancomycin används i fall med multiresistenta KNS där man inte kan påbörja peroral behandling (Ehsan et al., 2014). Ett av problemen med Vancomycin är att det enbart ges i parenteral form och kräver centrala infarter under en längre tid med täta kontroller av serumkoncentrationer (Bassetti et al., 2005). Ett annat problem är att med ökad antibiotikaresistens hos KNS har förskrivningen av
28
glykopeptider tilltagit med ökad förekomst av vancomycinresistens hos KNS (Ehsan et al., 2014; Fulkerson et al., 2006; McCann et al., 2008; Nunes et al., 2006). En ökad resistens mot Vancomycin ger anledning till oro då det fortfarande är i vissa fall ett rimligt val för behandling av allvarliga infektioner orsakade av multiresistenta KNS. Samtidigt visar detta på att det finns ett ökat behov av andra effektiva antibiotika.
Vidare har man också sett otillräcklig behandlingseffekt av Vancomycin vid protesinfektioner (Kilgus et al., 2002). Detta skulle kunna ha sin förklaring i att MIC-värdet för Vancomycin hos KNS i biofilm stiger upp till 16 gånger jämfört med dess planktoniska form (de Oliveira et al., 2016). I vår studie har vi noterat att i en tredjedel av de KNS stammar som testades för Vancomycin var MIC-värdet 2mg/l för Vankomycin. Detta har man visat i en studie vara förenligt sämre kliniskt utfall hos patienter med endokardit orsakad av KNS som ändå behandlas med Vancomycin (García de la Mària et al., 2015). I experimentella studier avtar den avdödande effekten av Vancomycin redan 6 timmar efter att biofilm har bildats (Monzón et al., 2002). Det beror på att glykopeptider har generellt en dålig penetration genom biofilmsmatrixen hos KNS (Ehsan et al., 2014; Raad et al., 1998) och en ökad förekomst av vancomycinresistens får en att ställa sig tveksam till dess antibakteriella effekt mot KNS.
Indikationen för Linezolid bland våra patienter var framförallt multiresistenta KNS och även intolerans/biverkning på intravenös antibiotika. Vi fann en hög utläkningsfrekvens av Linezolid i kombination med kirurgi som verkade ha god effekt även i fall med multiresistenta KNS
infektioner. Övergången till peroral behandling sker med hänsyn till den isolerade mikroorganismen och dess resistensmönster (Sendi and Zimmerli, 2012) och övergång till Linezolid är visat vara relaterad till färre komplikationer och kortare vårdtider (McCollum et al., 2003, 2007). Andra liknande resultat med andel utläkta protesinfektioner efter Linezolidbehandling på ca 80% har setts i tidigare studier (Bassetti et al., 2005; Oussedik and Haddad, 2008; Razonable et al., 2004;
Senneville et al., 2006).
Få studier har specifikt fokuserat på Linezolidbehandling av KNS vid protesinfektioner. En case report har beskrivit ett fall med höftprotesinfektion orsakad av KNS som fick en utläkt infektion med Linezolid utan tecken till terapisvikt (Mogenet et al., 2004). Ser man över andra studier är behandlingsresultatet av Linezolid vid KNS beroende av ifall man extraherar protesen eller inte (Morata et al., 2014b). I de fall med MRKNS vid protesinfektioner där protesen extraheras följt av Linezolidbehandling är utläkningsfrekvensen omkring 75-100% (Papadopoulos et al., 2009; Razonable et al., 2004; Soriano et al., 2007). Sämre utfall ses hos patienter där protesen inte
29
extraheras, med en utläkningsfrekvens mellan 41-80% (Bassetti et al., 2005; Rao and Hamilton, 2007; Soriano et al., 2007). Detta observerades inte i vår studie, utan vi fann att
behandlingsresultatet (utläkt eller ej) var oberoende av kirurgisk metod som användes
(protesextraktion eller ej) något som kan förklaras av det låga antalet patienter som ingick i vår studie.
Man vet att flera faktorer har påvisat öka risken för att drabbas av en protesinfektion. Några av dem är icke patientrelaterade faktorer så som längre operationstid (mer än 150 minuter),
blodtransfusioner, längre vårdtid och bilaterala artroplastiker under samma operation (Pulido et al., 2008). Patientspecifika riskfaktorer/komorbiditeter som kan påverkan risken för infektion är
exempelvis hög ålder (Kurtz et al., 2008), manligt kön, dålig glukoskontroll hos diabetiker, övervikt (Namba et al., 2013) rökning och tidigare revisionskirurgi (Peersman et al., 2001), aktuell
malignitet (Berbari et al., 1998), kronisk njursvikt (Lieberman et al., 1995), rheumatiska sjukdomar och pågående kortisonbehandling (Kunutsor et al., 2016).För de patienter i vår studie som fick terapisvikt (Tabell 2) även med Linezolid kan misslyckad behandlingen möjligen förklaras av våra patienters grundsjukdomar (DM, kortisonbehandling, RA, obesitas) och riskfaktorer för infektion.
En annan förklaring till terapisvikten i en av patienterna kan vara valet av kirurgisk åtgärd där denna patient drabbades av en fördröjd protesinfektion och genomgick debridering. Debridering med protesbevarande kirurgi är kopplat till sämre kliniskt utfall även vid KNS infektioner (Kuiper et al., 2013).
Vidare kan man spekulera ifall terapisvikten var beroende av en suboptimal koncentration av Linezolid under pågående behandling. Detta är ännu ett outforskat område med få studier gjorda. 5 fall med PI orsakad av MRKNS har beskrivits där man påvisade en stor variation i
serumkoncentrationen av Linezolid (Sousa et al., 2011). En studie av Pea et al., (2010) påvisade varierande serumkoncentration av Linezolid i 30% av fallen (Pea et al., 2010). Man rekommenderar kontroller av serumkoncentrationen av Linezolid med dosjustering därefter för att undvika de toxiska effekterna och minska risken för terapisvikt men utan att hittills kunna specificera den mest optimala serumkoncentrationen av Linezolid vid PI (Pea et al., 2010).
Långtidsbehandling med Linezolid verkade väl tolererad i denna studie och de flesta patienterna kunde fullfölja långtidsbehandlingen. Hematologiska biverkningar med framförallt anemi hos 26,7% av patienterna var vanligast i vår studie vid längre behandlingstid. Dessa var reversibla vid avslutande behandling. Man har sett liknande utfall i andra studier med reversibla biverkningar,
30
framförallt de hematologiska. (Harwood and Giannoudis, 2004; Rao and Hamilton, 2007;
Senneville et al., 2006). Det är svårt att fastställa om den påverkade blodbilden orsakades enbart av Linezolid eller om det uppstod till följd av annan antibiotikabehandling. 80% av patienterna i vår studie hade tidigare behandlats med Vancomycin och man har sett att incidensen av hematologiska biverkningar är nästan lika hög hos patienter med Linezolid som hos patienter behandlade med Vancomycin (Rao et al., 2004b).
I de fall där behandlingen avbröts var biverkningarna antingen för snabbt uppkomna under uppföljning i form av myelosuppression eller så pass allvarliga att man var tvungen att avbryta behandling. Bland de mer allvarliga biverkningarna fanns trombocytopeni, leukopeni och optikusneurit. Övriga biverkningar i form av exanthem ledde också till avbrytande behandling. Dessa resultat är förenliga med rapporter från andra studier där vanligaste orsaken till utsättning av Linezolid har varit snabbt sjunkande trombocyter, och hemoglobin (Papadopoulos et al., 2009; Rao and Hamilton, 2007).
I vår studie råder det viss oklarhet kring patienten som drabbades av optikusneurit. Enligt
journalanteckningar blev patienten något bättre efter utsättning av Linezolid, men det framgick inte ifall symtomen gick helt i regress. Man har sett att patienter med Linezolid-inducerad optikusneurit återfår normal syn vid avslutande behandling (Karuppannasamy et al., 2014; Lee et al., 2003). Således bör man regelbundet kontrollera patienter under pågående behandling med Linezolid.
I vår kliniska uppföljning hade samtliga patienter generellt sett en acceptabel ledfunktion. Patient nr 3 (Tabell 5) fick lägst poäng på HHS och genomgick debridering och upplevde kraftigt nedsatt ledfunktion som till stor del beror på en långt progredierad Parkinsons sjukdom och multipla spinaloperationer som lett till svår immobilisering. Patient nr 28 (Tabell 6) genomgick 2
seanskirurgi och fick lägst poäng enligt KSS samt KSS-F som skulle kunna ha sin förklaring i en kraftig övervikt vilket har försvårat mobilisering. Ledfunktionen är delvis beroende av graden av omfattande kirurgi och i en studie såg man ett lägre KSS postoperativt hos knäprotespatienter med revisioner till följd av infektion jämfört med aseptiska revisioner och en högre andel av patienterna med infektion uppgav svårigheter att återgå till ett normalfungerande liv (Barrack et al., 2000). I en studie med höftprotespatienter såg man ett medianpoäng för HHS på 86 poäng hos patienter som behandlades med debridering och 66 poäng för patienter som fick sina proteser extraherade (Westberg et al., 2012). Det funktionella utfallet är visat vara beroende (utöver kirurgi) av hög ålder, övervikt, kvinnligt kön och komorbiditeter (Braeken et al., 1997; Mariconda et al., 2011). PI
31
verkar ha påverkan på ledfunktion sett över flera år efter infektion till följd av kirurgiska åtgärder, patienters grundsjukdomar och övriga patientrelaterade faktorer.
Livskvalitén mätt enligt EQ-5D varierade men rent generellt hade patienterna en acceptabel, om något nedsatt livskvalité. De flesta patienterna upplevde vissa rörelsesvårigheter och måttliga smärtor. En större andel upplevde sig ha svårigheter med dagliga aktiviteter vilket man kan relatera till en nedsatt ledfunktion. Detta korrelerar väl med sämre funktion enligt HHS och KSS. Få patienter upplevde sig som oroliga eller nedstämda. Våra resultat är väl förenliga med andra studier som tittat på livskvalité efter protesinfektion. Funktionella och hälsorelaterade utfall efter en PI är ofta förödande för patienterna i jämförelse med okomplicerade protesoperationer (Cahill et al., 2008). Patienter med tidigare PI har en nedsatt livskvalité jämfört med den allmänna befolkningen på grund av nedsatt ledfunktion (Helwig et al., 2014). Sällan föreligger någon signifikant skillnad avseende livskvalité mellan patienter med utläkt infektion och patienter med kvarstående infektion (Helwig et al., 2014; Wang et al., 2004), Få patienter har några betydande psykiska besvär efter en protesinfektion (Cahill et al., 2008). Med det sagt är det inte alla patienter som upplever nedsatt livskvalité vilket reflekterar heterogeniteten avseende hur infektionerna behandlades och andra patientrelaterade faktorer verkar spela roll i utfallet av livskvalitén (Mariconda et al., 2011). PI har en definitiv påverkan på patientens funktion, smärta och dagliga aktiviteter jämfört med patienter som inte drabbats av PI.
Inga patienter hade kvarstående hematologiska biverkningar och inga patienter uppvisade tecken till reinfektion i den kliniska uppföljningen. Däremot hade två patienter kvarstående
antibiotikabehandling och bedömdes som ej utläkta infektioner. En av dem har haft 3 reinfektioner inom loppet av 2 år och blev insatt på Linezolid vid den tredje reinfektionen. Dessvärre har
patienten vägrat vidare kirurgi och har idag en permanent lågproducerande fistel. Andelen patienter som får en ny infektion i protesen efter avslutad behandling med Linezolid varierar mellan 5-20% (Bassetti et al., 2005; Papadopoulos et al., 2009; Razonable et al., 2004) och är beroende av även andra faktorer som typ av kirurgisk behandling, patientrelaterade riskfaktorer och resistensmönster hos orsakande agens (Jämsen et al., 2012; Parvizi et al., 2009).
Vår studie har flera svagheter. Studien är retrospektiv studiedesign med alla sina svagheter som detta innebär. Däremot är PI en ovanlig komplikation efter proteskirurgi jämfört med andra komplikationer, vilket medför svårigheter att utföra prospektiva studier. Dessutom har våra
inklusionskriterier lett till ett begränsat antal patienter som kan ingå i studien vilket gör att man inte kan utföra någon annan typ av studie än just en retrospektiv observationsstudie.
32
Urvalet var inte slumpmässig i denna studie. Alla patienter som inkluderas selekterades utifrån en specifik frågeställning vilket har givit ett lågt antal patienter i kohorten och i den kliniska
uppföljningen. Dessutom, i och med att en hög ålder är överrepresenterad bland patienter med PI faller det borta många patienter till följd av demens och andra sjukdomar som påverkar antalet patienter som kunde acceptera för ett nytt besök för en klinisk uppföljning.
Vi saknade en matchande kontrollgrupp av patienter med PI som behandlades med annan
antibiotika för att jämföra behandling med Linezolid. Anledningen till det är att patienterna i vår studie har haft en tydlig indikation för Linezolid, vilket i de flesta fallen har varit multiresistenta KNS. Detta gör vår patientkohort ojämförbar mot en kontrollgrupp med ett snällare
resistensmönster hos KNS som tillåter annan antibiotikabehandling. Detta leder förstår till en selektionsbias bland våra patienter. En tänkbar jämförelse skulle vara mot behandling med
Vancomycin, men ur protesregistret fanns inte tillräckligt med patienter för att genomföra en sådan studie.
Vår patientgrupp är heterogen med olika kirurgiska åtgärder, olika resistensmönster, olika
antibiotikabehandling och bakgrundssjukdomar. Detta i kombination med ett lågt antal patienter gör att man inte kan dra några statistiska slutsatser. Vi anser dock att vår studie grundar sig på en
klinisk realitet där alla fall med PI behandlas på olika sätt under olika förutsättningar. Med en heterogen grupp kan man dessutom studera utfallet och effektiviteten av Linezolid hos olika patienttyper och se ifall skillnad föreligger t.ex. mellan kirurgisk åtgärd och utfall med Linezolid.
Bedömningen av ledfunktionen enligt HHS och KSS är användarberoende som kan påverka utfallet där poängsättningen antingen över – eller underskattades och gör det svårt att dra några slutsatser. Med det sagt, valde vi att använda EQ-5D som komplettering vilket vi anser i kombination med HHS/KSS ge tillräckligt med grund för att utvärdera långtidseffekten av PI i vår kohort.
En styrka med studien är att denna studie är en av de större gjorda idag med 30 patienter med protesinfektioner orsakad av KNS som behandlats med Linezolid. De fåtal studier som har studerat Linezolid vid KNS och PI har betydligt färre patienter mellan 3-5 st (Bassetti et al., 2005;
Papadopoulos et al., 2009; Rao and Hamilton, 2007; Razonable et al., 2004). En studie har tittat på totalt 44 patienter som behandlats med Linezolid för en verifierad KNS infektion, men de har även inkluderat patienter med andra ortopediska implantat utöver ledproteser (Soriano et al., 2007).
33
Uppföljningstiden i studier kring behandling med Linezolid vid PI är generellt kort och har inte utvärderat långtidseffekterna (Papadopoulos et al., 2009; Razonable et al., 2004), något som är utförd i denna studie med uppföljning flera år efter avslutad antibiotikabehandling.
Ett av de mest uppmärksammade problemen med Linezolid är framförallt biverkningarna. Med 11 patienter i en klinisk uppföljning utgör detta en av de större studierna som faktiskt utvärderat långtidseffekterna avseende endast PI och biverkningar av Linezolid. Soriano et al., (2007) och Bassetti et al., (2005) rapporterar resultat 12 månader efter avslutad behandling med Linezolid vid PI, men inkluderar även osteomyeliter (Bassetti et al., 2005; Soriano et al., 2007). En av de längre uppföljningstiderna efter behandling med Linezolid som rapporterats i litteraturen kommer från Rao och Hamilton, (2007). Detta var däremot som del av en pågående uppföljning till följd av
komplicerade infektioner och inte en uppföljning långt efter avslutad behandling. Dessutom inkluderades i den studien patienter med bland annat kronisk osteomyelit, diabetesorsakad osteomyelit, hud-och mjukdelsinfektioner samt en mindre andel PI (Rao and Hamilton, 2007).
Vi har arbetat utifrån en frågeställning kring KNS och enbart tittat på patienter med PI orsakad av KNS. Detta gör vår studie kliniskt relevant då KNS är den vanligaste förekommande
mikroorganismen vid PI med framförallt ett svårt resistensmönster och utgör ett framtida hot i behandlingen av PI.
4.1. Slutsats
Linezolid visar sig vara effektiv vid behandling av protesinfektioner orsakad av KNS. Effekten var bra även vid infektioner med KNS som uppvisade svårare resistensmönster. Linezolid kan säkert användas i de fall där det saknas andra perorala behandlingsalternativ eller där annan lämplig antibiotikabehandling fallerar på grund av intolerans eller biverkningar. Vid pågående behandling med Linezolid rekommenderas regelbundna kontroller av blodstatus samt klinisk kontroll för att undvika allvarliga biverkningar, framförallt vid en behandlingstid mer än 28 dagar. Vi fann även av den kliniska uppföljningen att patienter som drabbats av protesinfektion har en generellt nedsatt ledfunktion och livskvalité.
Vår studie ger stöd till att behandling med Linezolid vid protesinfektioner kan användas med bra resultat. I framtiden bör man försöka göra en prospektiv, randomiserad studie och jämföra med annan effektiv antibiotika, t.ex. Vancomycin. Man bör även ha en större studiepopulation där behandlingstiden är standardiserad för att utreda vidare Linezolids effektivitet och utvärdering av biverkningsprofilen i behandling av protesinfektioner. I fortsättningen bör man kontrollera
34
serumkoncentrationen av Linezolid för att se ifall eventuella dosjusteringar har någon påverkan avseende kliniskt utfall och förekomst av biverkningar.
5. FÖRFATTARENS TACK Stort tack till följande:
1. Först och främst till alla patienter som deltog i vår studie!
2. Hannah Eriksson, ST-läkare på ortopedkliniken i Uppsala, för erbjudandet av att delta och hjälpa till med arbetet samt god handledning och vägledning under arbetets gång.
3. Stergios Lazarinis, Överläkare på ortopedkliniken i Uppsala, för god handledning och vägledning under arbetets gång.
4. Nils Hailer, Professor inom ortopedi i Uppsala, för god handledning och vägledning under arbetets gång.
5. Claus Rude, Överläkare på Ortopedkliniken i Eskilstuna, för sin hjälp med att ta emot en patient som del av den kliniska uppföljningen.
6. Ioannis Ioannidis, verksamhetschef på Ortopedkliniken i Karlstad, för sin hjälp med att ta emot en patient som del av den kliniska uppföljningen.
35
6. BILAGOR
36
6.2 Bilaga 2, Knee Society Score
Part 1 - Knee Score
Pain Flexion Contracture (if present)
None 5°-10°
Mild / Occasional 10°-15°
Mild (Stairs only) 16°-20°
Mild (Walking and Stairs >20°
Moderate - Occasional Extension lag
Moderate - Continual <10°
Severe 10-20°
>20°
Total Range of Flexion Alignment (Varus & Valgus)
0-5 6-10 11-15 16-20 21-25 0 1 2 3 4 26-30 31-35 36-40 41-45 46-50 5 - 10 51-55 56-60 61-65 66-70 71-75 11 12 13 14 15 76-80 81-85 86-90 91-95 96-100 Over 15°
37 6.3 Bilaga 3, KSS-Function
Part 2 - Function
Walking Unlimited >10 blocks 5-10 blocks <5 blocks Housebound Unable StairsNormal Up and down Normal Up down with rail Up and down with rail Up with rail, down unable Unable
Walking aids used None used
Use of Cane/Walking stick deduct Two Canes/sticks
38