BEHOVET AV EFTERVÅRD VID FÖRMAKSFLIMMER
En intervjustudieTHE NEED FOR AFTERCARE IN ATRIAL FIBRILLATION
A interview studySpecialistsjuksköterskeprogrammet inriktning hjärtsjukvård, 60 högskolepoäng Självständigt arbete, 15 högskolepoäng
Avancerad nivå
Examensdatum: 2019-12-02 Kurs: Ht17
Författare: Handledare:
Markus Hellqvist Maria Wahlström
Examinator:
SAMMANFATTNING
Förmaksflimmer är den vanligaste arytmin. Symtomen och diagnosen i sig har visats kunna orsaka upplevelser av oro, rädsla, osäkerhet och nedsatt livskvalité. Även om upplevelserna har visats kunna lindras med information, är det inte klargjort vilka behov personerna har av hjälp och stöd från vården. Syftet med arbetet var därför att undersöka det upplevda behovet av eftervård hos personer med förmaksflimmer. Metoden som har använts är av deskriptiv design med nio stycken kvalitativa semistrukturerade intervjuer efterföljt av manifest innehållsanalys.
I resultatet presenteras tre kategorier besvarande av syftet. I kategorin Kunskapsbehov
beskrivs informanternas upplevelse av behov att få ställa frågor och att få svar, bland annat på vilken behandling som var aktuell. Kategorin beskriver även behovet av information, som varierade, samt hur information bäst inhämtas. I kategorin Ansvar för uppföljning och eftervård framkom det olika upplevelser om var ansvaret för eftervård ligger. Vissa personer ansåg att det var deras ansvar att kontakta vården, medan andra personer ansåg att ansvaret låg hos vården. Kontinuerlig uppföljning är ett behov som många upplever, men som kan styras av det aktuella måendet och medicineringen. Den tredje kategorin är Vård och
egenvård, behov av stöd. Den kännetecknas av behovet av en hantering av förmaksflimmer, som delvis kunde upplevas vara botemedel för sjukdomen. Behovet av vägledning från vården, i form av fysioterapeut, kurator och praktiska hjälpmedel påtalades. Kategorin
beskriver även behovet av stöd från vården och samtalsgrupp var ett förslag som framkom för att tillgodose behovet av stöd.
Slutsatsen är att det upplevda behovet av eftervård vid förmaksflimmer varierar. Behovet av uppföljning utmärker sig, även om alla inte upplever det behovet. För att tillgodose
personernas individuella behov ställs det krav på sjuksköterskan och dennes roll i informatik, hälso-informatik samt personcentrerad vård. Eftervården måste anpassas efter den
individuella personens behov.
ABSTRACT
Atrial fibrillation is the most common arrhythmia. The symptoms and diagnosis has shown to cause experiences of worry, fear, uncertainty and reduced quality of life. Even though these experiences can be relieved by information, it is not clear what need of help and support from healthcare the persons has. That is why the aim of this study was too investigate the perceived need for aftercare in persons with atrial fibrillation. The method that have been used is a descriptive design with nine qualitative semi-structured interviews, follow by a manifest content analysis.
In the result three categories that described the aim is presented. The category The need for knowledge showed that the persons experience a need to ask questions and get them
answered, among other things answers about current treatment. The category also describes the need for information, which varied, as well as how information is best collected. In the category Responsibility for follow-up and aftercare different experiences of where the responsibility for aftercare lays arose. Some persons felt that it was their responsibility to contact the healthcare, while other persons felt that the responsibilities laid with the
healthcare. Continuous follow-up is a need that many people experience, but the need can be controlled by the current mood and medication. The third category is Care and self-care, the need for support. It was characterized by the need for management of atrial fibrillation, which in part could be perceived as a cure for the disease. The need for guidance from the
healthcare, in form of a physical therapist, curators and practical aids was pointed out. The category also describes the need for support from healthcare and conversation therapy group was a proposal that came up to meet the need for support.
The conclusion is that the perceived need for aftercare with atrial fibrillation varies. The need for follow-up stands out, even though not all experience that need. In order to accommodate the persons individual needs the nurse play a pivotal role in informatics, health informatics and person-centered care. The aftercare must accommodate the individual persons need.
INNEHÅLLSFÖRTECKNING
INLEDNING ... 1
BAKGRUND ... 1
Förmaksflimmer ... 1
Att leva med förmaksflimmer ... 4
Kärnkompetenser ... 6
Informatik och information ... 6
Personcentrerad vård ... 7
Problemformulering ... 7
SYFTE ... 8
METOD ... 8
Ansats och design ... 8
Urval ... 8
Datainsamling ... 9
Databearbetning ... 10
Dataanalys ... 10
Trovärdighet, tillförlitlighet och överförbarhet ... 11
Forskningsetiska övervägande ... 12
RESULTAT ... 12
Kunskapsbehov ... 13
Ansvar för uppföljning och eftervård ... 14
Vård och egenvård, behov av stöd ... 15
DISKUSSION ... 17
Resultatdiskussion ... 17
Metoddiskussion ... 21
Slutsats ... 25
Klinisk tillämpbarhet ... 25
Förslag på vidare forskning ... 26
REFERENSER ... 27 Bilaga A- INTERVJUGUIDE
Bilaga B- INFORMATIONSBREV TILL VÅRDENHETSCHEF Bilaga C- FORSKNINGSPERSONSINFORMATION
1 INLEDNING
Förmaksflimmer är den vanligaste arytmin, där symtomen kan vara påfrestande och behandlingsalternativen är många men ofta okända för personerna med förmaksflimmer. Oro för blödningar och stroke är en de överhängande upplevelserna. Likaså beskrivs ångest, nedsatt livskvalité, osäkerhet och rädsla som vanligt förekommande hos personer med förmaksflimmer. Upplevelsen av osäkerhet för framtiden är vanligt förekommande och dödsångest är inte en helt ovanlig upplevelse. Hur personerna bäst ska få hjälp och lindras från dessa problem är inte helt tydligt klargjort, dock framkommer det i litteraturen att bland annat tydlig information kan förbättra personernas livskvalité. I dagens samhälle inhämtar många information från internet, detta inkluderar även information om hälsa och sjukdomar. Hur personerna följs upp av vården skiljer sig beroende på aktuell behandling men även geografisk plats. Det är inte klargjort vilket behov av stöd och information av vården personerna med förmaksflimmer upplever.
BAKGRUND Förmaksflimmer
Etiologi och epidemiologi
Förmaksflimmer förekommer hos cirka 30 procent utan annan känd hjärtåkomma men kan orsakas av belastning av förmaken till följd av organisk hjärtsjukdom. Klaffsjukdomar, hypertyreos och kardiomyopatier, speciellt alkoholkardiomyopati som ofta resulterar i svårreglerat förmaksflimmer, är exempel på bakomliggande orsaker till förmaksflimmer (Persson & Stagmo, 2014). Vidare beskriver Kirchhof et al. (2016) och Persson och Stagmo (2014) att även kronisk lungsjukdom och psykisk stress som orsaker till
förmaksflimmer. Kirchhof et al. (2016) beskriver vidare hypertension, diabetes mellitus, övervikt, sömnapné, ålder, metabolt syndrom, vänsterkammarhypertrofi,
kranskärlssjukdom samt hjärtsvikt som riskfaktorer för utvecklandet av förmaksflimmer. Inflammation, oxidativ stress, elektrolyt-rubbningar och volymbelastning, som kan uppkomma efter eller i samband med en större operation, tros också kunna orsaka förmaksflimmer (Kirchhof et al., 2016).
Enligt Kirchhof et al. (2016) uppskattades det år 2010 att 20,9 miljoner män och 12,6 miljoner kvinnor levde med diagnosen förmaksflimmer. Prevalensen beskrivs vara högre i mer utvecklade länder och hos äldre personer. Enligt Socialstyrelsen (2018) beräknas prevalensen av förmaksflimmer i Sverige till cirka tre procent av den vuxna befolkningen, även här poängteras det att den äldre befolkningen är överrepresenterad. Rienstra et al. (2012) beskriver att förmaksflimmer hos människor finns dokumenterat redan år 1906. Patofysiologi
Förmaksflimmer är den vanligaste arytmin och kännetecknas av oregelbundna
kammarkomplex och avsaknad av tydliga P-vågor på 12-avledningsEKG. Vågor som liknar P-vågor kan förekomma men varierar då i utseende (Frykman-Kull, Insulander & Rosenqvist, 2015). Vid förmaksflimmer finns en kaotisk elektrisk aktivitet i förmak, vilket leder till ineffektiv förmakskontraktion (Bergfeldt, Brandt & Schwieler, 2010). Ofta härstammar signalerna som initierar den kaotiska elektriska aktiviteten från lungvenerna (Frykman-Kull et al., 2015). Enligt Yu-ki, Kunihiro, Takeshi och Stanley (2011) bidrar förmakskontraktion till ungefär 20 procent av vänster kammares slagvolym och vid
2
förmaksflimmer påverkas slagvolymen negativt då kammarrytmen blir oregelbunden och ofta snabb.
Enligt Harada, Melka, Sobue och Nattel (2017) påverkar den oregelbundna och höga frekvensen vid förmaksflimmer hemodynamiken, syreleveransen och energiförsörjningen i förmaken. Det leder till metabol stress, fibros samt förstoring av förmaken. Benussi och de Maat (2018) beskriver att de bakomliggande orsakerna till detta är det ökade trycket och den ökade volymbelastningen i förmaken, den ofta höga hjärtfrekvensen och
förmaksflimmer i sig. Kazul et al. (2015) visade i en studie att redan efter sex veckor med förmaksflimmer har det vänstra förmaket format om sig, fått sämre kontraktionsförmåga och att fibrosbildning kunde ses.
Symtom
Nedsatt prestationsförmåga, arytmikänsla/palpitationer, orkeslöshet och i vissa fall bröstsmärta är symtom vid förmaksflimmer (Frykman-Kull et al., 2015; Kirchhof et al., 2016; Rienstra et al., 2012; Walfridsson, 2012). Även dyspné kan vara ett symtom vid förmaksflimmer (Kirchhof et al., 2016; Rienstra et al., 2012; Walfridsson, 2012) och Rienstra et al. (2012) beskriver att vänsterkammarsvikt kan bero på förmaksflimmer med hög kammarfrekvens. Enligt Rienstra et al. (2012) är dock palpitationer, dyspné,
bröstsmärta och yrsel de vanligaste symtomen. Även om svimning och svimningskänsla förekommer tillhör de ovanligare symtomen och trötthet och ångest anses vara mindre specifika för förmaksflimmer (Rienstra et al., (2012). Vissa personer kan dock vara helt asymtomatiska trots förmaksflimmer (Frykman-Kull et al., 2015; Hendrikx, Rosenqvist, Wester, Sandström & Hörnsten, 2014; Kirchhof et al., 2016; Walfridsson, 2012).
Diagnostisering och utredning
European soceity of cardiology [ESC] beskriver fyra olika typer av förmaksflimmer. De olika typerna är paroxysmalt, persisterande, långvarigt persisterande och permanent förmaksflimmer (Kirchhof et al., 2016). Paroxysmalt förmaksflimmer är förmaksflimmer som varar sju dagar eller mindre och oftast spontankonverterar till sinusrytm. Persisterande förmaksflimmer innebär förmaksflimmer som varar mer än sju dagar och kräver aktiv konvertering, långvarigt persisterande förmaksflimmer pågår i mer än ett år och detta behandlas då med försök till att kontrollera rytmen. Permanent förmaksflimmer innebär att både person och behandlande läkare har accepterat förmaksflimret och det behandlas då inte med aktiv konvertering eller rytmkontroll, utan riktar in sig på reglering av
kammarfrekvens (Kirchhof et al., 2016).
Kirchhof et al. (2016) beskriver att för att ställa diagnosen förmaksflimmer behövs
Elektrokardiografi [EKG] där ett absolut oregelbundet intervall mellan R-vågorna utan att distinkta P-vågor ses, arytmin ska även pågå i minst 30 sekunder. Hendrikx et al. (2014) beskriver att förmaksflimmer även kan upptäckas och diagnostiseras med 24-timmars Holter-EKG eller Intermittent kortvarigt EKG, Tum-EKG. Vidare beskriver Zimetbaum och Goldman (2010) att det finns flera olika medicintekniska produkter som kan användas för att upptäcka eller kontrollera förmaksflimmer.
I utredningen av förmaksflimmer utförs ekokardiografi, detta för att upptäcka eventuella kardiomyopatier och klaffel (Kirchhof et al., 2016). Utredningen av förmaksflimmer bör även inkludera information angående motionsvanor, alkoholvanor, rökning, njurfunktion, elektrolyt/blodstatus, tyroideafunktion, lungsjukdom, övervikt, ischemisk sjukdom, sömnapné, diabetes samt hypertoni (Kirchhof et al., 2016).
3
Förmaksflimmer är en av de stora orsakerna till stroke och personer med förmaksflimmer har tre till fem gånger så hög risk att drabbas. Förmaksflimmer som leder till stroke innebär embolisering som utgår från hjärtat och anses vara mer allvarlig än ischemisk stroke
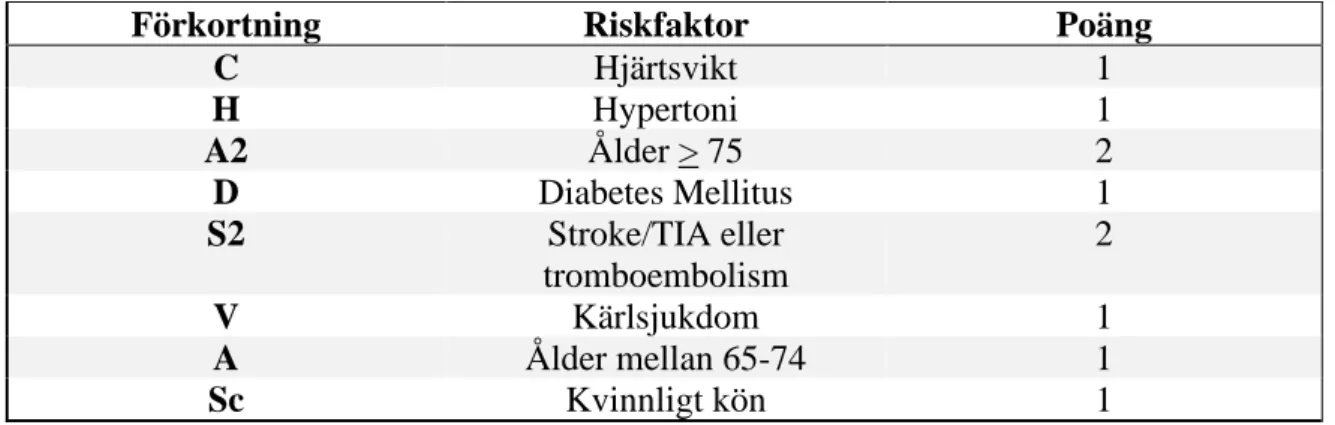
(Kamel & Healey, 2017). Enligt Kirchhof et al. (2016) kan behandling med orala antikoagulantia förhindra stroke vid förmaksflimmer och därmed förlänga livslängden. Beräkning av strokerisk görs med hjälp av CHA2DS2-VASc-score, poäng ges för olika riskfaktorer, se tabell 1, där män som har en eller fler poäng och kvinnor som har två eller fler poäng anses ha nytta av orala antikoagulantia.
Tabell 1. Förklaring av vad bokstäverna i CHA2DS2-VASc-score betyder och hur poäng beräknas via riskfaktorer (Kirchhof et al., 2016).
Kirchhof et al. (2016) beskriver att bedömning av blödningsrisk ofta utförs med hjälp av tre olika riskbedömningar. Vidare beskrivs att risk för blödning kan beräknas efter
hypertension, nedsatt njur/leverfunktion, stroke, blödning eller anlag för blödning, instabilt INR, ålder samt drog/alkoholmissbruk [HAS-BLED]. Risk kan även beräknas efter ålder, biomarkörer samt klinisk historia [ABC] eller resultatregistret för bättre informerad behandling vid förmaksflimmer [ORBIT]. Riskerna för blödning ska generellt sett inte förhindra behandling med orala antikoagulantia, snarare belysa riskerna som kan åtgärdas (Kirchhof et al., 2016). Enligt Wunderlich, Beigel, Swaans, Ho och Siegel (2015) utgår cirka 90 procent av tromboembolismbildningen vid förmaksflimmer från vänster
förmaksöra. Vidare beskrivs att kirurgisk exklusion av vänster förmaksöra kan utföras för att minska strokerisken hos patienter med förmaksflimmer som har hög blödningsrisk. Behandling är dock fortfarande relativt ny och Melduni et al. (2017) beskriver att behandlingen kan öka risken för postoperativt förmaksflimmer.
Medicinsk behandling
Enligt Good och Rogers (2012) är målen vid behandling av förmaksflimmer att
symtomlindra med reglering av hjärtfrekvensen, förhindra uppkomst av trombembolism och beslutsfattande om rytmen kan eller ska återställas till sinusrytm. Symtomlindrande behandling innebär rytmkontroll och kontroll av hjärtfrekvens, där symtombilden ofta styr vilken behandling som är aktuell (Kirchhof et al., 2016). Vidare beskriver Kirchhof et al. (2016) att behandlingsalternativen vid förmaksflimmer är kontroll av hjärtfrekvens, rytmkontroll samt bedömning och hantering av strokerisk och symtom. För kontrollering av hjärtfrekvens är oftast betablockerande läkemedel första alternativet, men
kalciumantagonister, digitalis och Amiodarone är också läkemedel som kan användas. Rytmkontrollerande behandling innefattar antiarytmiska läkemedel, olika ablationer samt elkonvertering. Rekommendationsgraden varierar för olika antiarytmiska läkemedel och bland annat andra sjukdomar påverkar valet av antiarytmiskt läkemedel. Elkonvertering
Förkortning Riskfaktor Poäng
C Hjärtsvikt 1 H Hypertoni 1 A2 Ålder > 75 2 D Diabetes Mellitus 1 S2 Stroke/TIA eller tromboembolism 2 V Kärlsjukdom 1 A Ålder mellan 65-74 1 Sc Kvinnligt kön 1
4
innebär att en synkroniserad elstöt, efter sedering, ges för att återställa rytmen till sinusrytm. Ablation är ett invasivt ingrepp och innebär att vissa av de elektriskt förande delarna i hjärtat förstörs (Kirchhof et al., 2016).
Uppföljning
Enligt Kirchhof et al. (2016) behöver de flesta med förmaksflimmer regelbunden uppföljning för att säkerställa optimal hantering. Uppföljning ska kunna ske inom primärvården av specialistutbildad sjuksköterska eller läkare. Barmano, Walfridsson, Walfridsson och Karlsson (2016) fann i en studie att strukturerad uppföljning på
mottagning för förmaksflimmer kunde minska upplevelser av ångest, nedsatt livskvalité men även förbättra följsamheten av aktuella riktlinjer.
Enligt Siouta et al. (2016) beskriver personer med förmaksflimmer att de inte
nödvändigtvis behöver vara delaktiga i beslutsfattande för att uppleva en delaktighet. Att få information vid konsultation kan dock ge personerna möjlighet att förbereda sig inför olika beslut. Vidare beskriver Siouta et al. (2016) att kontinuitet i vården och möjlighet till uppföljning av läkare eller sjuksköterska har visats kunna öka upplevelsen av delaktighet. Hendriks et al. (2012) fann i en jämförelse mellan uppföljning på sjuksköterskeledd flimmermottagning och sedvanlig vård vid förmaksflimmer att den kardiovaskulära dödligheten var lägre i gruppen som följdes upp på sjuksköterskeledd mottagning. Personerna som följdes upp på sjuksköterskeledd mottagning var även mer informerade och riktlinjer för hantering och behandling av förmaksflimmer implementerades i större utsträckning.
Eftervård
Enligt Svensk MESH (u.å) och Farlex Partner Medical Dictionary (2012) innebär eftervård den vård och behandling som personen får under tillfriskningsperioden. I föreliggande arbete används begreppet eftervård som den vård och behandling som personer får efter att diagnosen förmaksflimmer är ställd. Innefattande primär- och slutenvården och kan således innebära bland annat uppföljning och den vård som ges i samband med eventuell
sjukhusvistelse.
Hendriks och Heidbüchel (2019) beskriver att sjuksköterskor och vårdpersonal spelar en stor roll i hanteringen av personer med förmaksflimmer i det tvärprofessionella teamet. Sjuksköterskan förväntas leverera vård baserat på evidens men även efter personens individuella behov och preferenser. Vidare beskriver Hendriks och Heidbüchel (2019) att skräddarsydd kontinuerlig utbildning efter personens individuella behov bör ges.
Enligt Kirchhof et al. (2016) har viktminskning visat kunna minska återfall av förmaksflimmer och även lindra symtomen. Larsson, Drca, Jensen-Urstad och Wolk (2016) fann i en studie att livsstilsförändringar som att regelbunden motion, minska BMI, icke-rökande och att avstå från alkohol eller hålla ett lågt till måttligt intag kan halvera risken för förmaksflimmer. Även Menezes et al. (2015) fann att livsstilsförändringar som påverkar övervikt, diabetes mellitus, hypertoni, alkoholkonsumtion samt obstruktiv
sömnapné kan minska risken för förmaksflimmer. Påverkan av dessa riskfaktorer kan även, enligt Cosentino et al. (2019) minska risk för kardiovaskulära sjukdomar. Kirchhof et al. (2016) beskriver vidare att de flesta personerna med förmaksflimmer är i behov av regelbunden uppföljning för att säkerställa optimal hantering.
Att leva med förmaksflimmer Livskvalité
5
Livskvalité kan enligt Theofilou (2013) definieras på olika sätt, men handlar om hur individen upplever flera aspekter av sitt liv och kan användas som ett mått på hur bra individen upplever dessa aspekter. Aspekterna kan handla om känslomässiga reaktioner till livshändelser och känslan av uppfyllelse. Vidare beskriver Theofilou (2013) att
hälsorelaterad livskvalité handlar om aspekterna av livskvalité i relation till hälsa. Cohrdes, Mensink och Hölling (2018) menar att ålder, kroniska sjukdomar, livsstil, kostvanor och fysisk aktivitet påverkar hälsorelaterad livskvalité. Mer hälsosamma kostvanor och högre grad av fysisk aktivitet har visats leda till en högre upplevd hälsorelaterad livskvalité. Jankowska-Polańska, Kaczan, Lomper, Nowakowski och Dudek (2018) beskriver även att acceptans av sjukdom har positiv effekt på den hälsorelaterade livskvalitén.
Kirchhof et al. (2016) beskriver att det finns en stark koppling mellan förmaksflimmer och sänkt livskvalité. Hur allvarliga symtomen vid förmaksflimmer upplevs påverkar den hälsorelaterade livskvalitén (Jankowska-Polánska et al., 2018). Personer kan uppleva symtomen vid förmaksflimmer som skrämmande. Oftast kan känslan underlättas när diagnosen är ställd och när det tar längre tid att få diagnosen ställd kan personer uppleva att de inte får gehör av vården (McCabe, Schumacher & Barnason, 2011).
Vidare beskriver McCabe et al. (2011) att vissa personer upplever att även när diagnosen är ställd står de utan stöd och information från vården. Personer upplever då att de inte får gehör för sin försämrade livskvalité. Vid episoder av förmaksflimmer med kraftiga
symtom kunde personerna uppleva oro, osäkerhet och rädsla. Risken var då att personerna begränsade sig så mycket att livskvalitén och det generella måendet försämrades. Malm et al. (2018) fann att mindfullness-baserad kognitiv beteendeterapi kan främja den
hälsorelaterade livskvalitén hos personer med förmaksflimmer. Flera studier indikerar även att yoga kan minska symtom vid paroxysmalt förmaksflimmer samt öka upplevelsen av livskvalité (Lakkireddy et al., 2013; Wahlström, Rydell Karlsson & Medin, 2018; Wahlström, Rydell Karlsson, Medin & Frykman, 2017).
Rädsla
Nationalencyklopedin (u.å. c) beskriver rädsla som en känsla av obehag och att funktionen av rädsla är att skydda från faror. Synonymer är bland annat fruktan, fasa och ängslan. Rädsla kan leda till en reaktion där viljestyrd motorik slås ut, en sänkt känsla av närvaro och sänkt smärttröskel förekommer. Individuella erfarenheter formar och modifierar känslan rädsla. Existentiella hot kan ge negativ effekt på livskänslan på grund av rädsla, en känsla av att sakna kontroll, vara hjälplös och sakna tillit kan grundas i en låg känsla av autonomi. Även Brattberg (2010) beskriver att rädsla är kopplad till själva existensen och Linton, Boersma och Flink (2010) beskriver att undvikande av ursprunget till rädslan kan leda till en ond cirkel där slutresultatet kan bli depression, frustration, irritation och sänkt stämningsläge.
Ekblad, Rönning, Fridlund och Malm (2012) beskriver att personer med förmaksflimmer kan uppleva en rädsla för situationen då de kan uppleva en känsla av fara. Känslan kunde minska efter längre och upprepade episoder av förmaksflimmer, även om det bidrog till en känsla av hopplöshet. Symtomen vid förmaksflimmer beskrivs av Ekblad et al. (2012) som skrämmande och obehagliga, och personer med förmaksflimmer har beskrivit en rädsla för att hjärtat ska ta skada. Även om vissa visste att förmaksflimmer inte direkt är livshotande kunde symtomen ge en existentiell ångest, där en person nämnde en oro för att inte vakna upp nästa morgon. Clarkesmith, Lip och Lane (2017) fann i en studie att personer kunde uppleva en chock som uppkom i samband med diagnosen förmaksflimmer, delvis på grund
6
av den livslånga medicineringen, men även på grund av att diagnosen först upptäcktes i samband med insjuknande i stroke.
Osäkerhet och oro
Oro kan kopplas till lidande och smärta. Oftast upplevs dessa känslor tillsammans, de kan dock även upplevas enskilt och oberoende av varandra. Oro beskrivs också som relaterat till själva existensen och kan uppstå då livet förändras (Brattberg, 2010).
Nationalencyklopedin (u.å. a) beskriver i sin tur oro som en känsla av rädsla, olust, upprördhet, nervositet, ängslan och ångest. Nationalencyklopedin (u.å. b) beskriver ordet osäker som något som kan medföra fara, något som inte är helt klart, en tveksamhet och svårigheter att fatta beslut. Enligt Barmano et al. (2016) förekommer ofta upplevelser av oro och ångest vid förmaksflimmer. McCabe et al. (2011) fann i en studie att flertalet personer upplevde att osäkerheten om när nästa debut av förmaksflimmer skulle komma kunde leda till en ångest och strikta rutiner. Flera personer påpekade att de ej vågade resa på grund av rädslan för nästa debut av förmaksflimmer.
En utmärkande upplevelse hos personer med förmaksflimmer är begränsning av det vardagliga livet, även här framkommer det att en känsla av osäkerhet för framtiden finns (Ekblad et al., 2012). Personer kan också uppleva sig osäkra på om och när de ska uppsöka vård vid symtom av förmaksflimmer. Personerna beskrev att det kunde upplevas olustigt att stanna hemma när de inte mådde bra. Då personerna ville vara beredda på nästa episod av förmaksflimmer begränsade de sig i de vardagliga aktiviteterna, detta kunde inkludera att äta och dricka (Ekblad et al., 2012). Osäkerhet och rädsla beskrivs som ett emotionellt svar till förmaksflimmer och dess symtom. När sjukvården tar sig tid för att informera och lugna personer kan dessa besvär lindras (McCabe, Rhudy & DeVon, 2014).
Kärnkompetenser
Svensk sjuksköterskeförening (2017b) beskriver personcentrerad vård, samverkan i team, evidensbaserad vård, förbättringskunskap, säker vård och informatik som den legitimerade sjuksköterskans kärnkompetenser. Samverkan i team innebär att sjuksköterskan, som omvårdnadsansvarig, samverkar och tar tillvara på de olika kompetenserna i teamet. Evidensbaserad vård innebär att vården baseras på bästa tillgängliga evidens med vetenskap och beprövad erfarenhet som grund. Förbättringskunskap innebär att sjuksköterskan utvecklar omvårdnad och säker vård innebär att sjuksköterskan följer regelverk och arbetar personsäkert för att minska risken för vårdskador.
Informatik och information
Sjuksköterskans kärnkompetens informatik handlar om informationsöverföring via elektroniska lösningar. Detta innebär att journalföring sker på ett säkert sätt och
upprätthåller sekretess och stödjer personens behov, situation och mål. Det innebär också att lösningar för elektronisk information utvecklas och anpassas efter personernas
individuella behov så att informationen går att förstå och är lättillgänglig. Personerna och deras närstående ska också stärkas i egenvården och inflytande inom vården ska
uppmuntras genom informationsteknologi (Svensk sjuksköterskeförening, 2017b). En vedertagen definition av hälsoinformatik saknas, men området handlar om olika
tekniker och metoder för insamling, utvärdering och hantering av information inom sektorn hälso- och sjukvård. Sjuksköterskan behöver förstå hur personer söker, inhämtar och delar med sig av inhämtat information med hjälp av den nya teknologin. Personerna har genom tekniken möjlighet att ta större ansvar, men de behöver vägledning och rådgivning av
7
sjuksköterskan (Sektionen för omvårdnadsinformatik & Svensk sjuksköterskeförening, 2012). Sjuksköterskan ansvarar för att personer får lämplig och korrekt information så att de kan lämna samtycke till vård och behandling. Det är också viktigt att information om rätten att välja och/eller avstå behandling ges (Svensk sjuksköterskeförening, 2017a). Enligt Suziedelyte (2012) är det mer sannolikt att unga personer, personer med högre utbildning och kvinnor oftare söker information om hälso- och sjukvård på internet. Det finns även indikationer på att personer som söker information om hälso- och sjukvård på internet ställer högre krav på vården. Champlin, Marckert, Glowacki och Donovan (2017) undersökte i en studie egenskaperna som behövs för att söka och förstå information samt hur informationen söks. Det framkom att det är viktigt att veta när mer information behöver sökas samt att vid informationssökning behövs en förståelse för vad som ska sökas. I studien beskrevs även att personer kan se på sin omgivning för att bedöma om de behöver söka information, till exempel om de upplevde mer andfåddhet vid lättare
ansträngning än andra. Personcentrerad vård
Personer som drabbas av sjukdomar och ohälsa blir varken sjukdomen eller symtomen, även om vårdpersonal tenderar att identifiera dem på detta sätt. På samma sätt lägger begreppet patient fokus på sjukdom, då fokus istället kan läggas på personen med sjukdomen. Språket som används har således påverkan hur person med sjukdom eller i behov av vård blir bemött och vårdas (Svensk sjuksköterskeförening, 2016). Ekman et al. (2011) beskriver att begreppet person istället för patient ger personen ett eget ansvar. Begreppet person innebär att den medicinska och biologiska delen inte får övertag och styr behandling till fullo.
För att vården ska bli personcentrerad ska personen få de bästa förutsättningarna för att val gällande sin hälsa, med evidensbaserad vård som grund, och valen bör respekteras (Svensk sjuksköterskeförening, 2016). Ekman et al. (2011) förklarar att personcentrerad vård innebär att personen bakom sjukdomen belyses och ses som en människa med känslor, vilja och behov. På så sätt kan personen engageras och bli en aktiv partner i sin behandling. Vidare beskriver Ekman et al. (2011) att genom att personen får möjlighet att presentera sin berättelse kan denne vara aktiv i problemlösning, vilket kan främja följsamheten. Personens berättelse kan leda till att symtom och lidande lättare förstås och att framföra berättelsen kan upplevas terapeutiskt. Berättelsen möjliggör kunskaps- och
erfarenhetsutbyte, och genom att förstå upplevda problem kan behandlingen anpassas på ett bättre sätt. Dokumentationen av berättelsen och personens preferens är viktig vid personcentrerad vård då det bidrar till ökad kontinuitet av vård och personens preferenser, tro, värderingar samt involvering legitimeras.
Good och Rogers (2012) beskriver att förutsättningarna för personcentrerad vård är goda vid förmaksflimmer då flertal behandlingsalternativ finns. Vidare beskriver Good och Rogers (2012) att personen bör uppmanas att uttrycka sina eventuella tankar och
värderingar kring behandlingsalternativen. Kirchhof et al. (2016) beskriver att om personen är informerad kommer också följsamheten förbättras och att delaktigheten i vården kan underlätta hantering av förmaksflimmer och stärka personen.
Problemformulering
Förmaksflimmer är den vanligaste arytmin och forskning har visat att personer som diagnostiserats med förmaksflimmer kan uppleva oro, ångest, osäkerhet och försämrad
8
livskvalité. Det finns studier som visar att information och uppföljning kan lindra vissa av dessa upplevelser. I dagens samhälle finns mycket information tillgängligt på internet och det finns studier vars resultat visat att personer samlar information på internet. Det är därför av intresse att få mer kunskap kring vilka behov av eftervård personer med
förmaksflimmer upplever så att sjuksköterskan kan stödja personen utifrån sjuksköterskans kompetensbeskrivning om hälsoinformatik samt kärnkompetenserna informatik och
personcentrerad vård.
SYFTE
Syftet var att undersöka det upplevda behovet av eftervård hos personer med förmaksflimmer.
METOD
Ansats och design
En induktiv kvalitativ ansats med deskriptiv design och intervjuer har använts. Enligt Vaismoradi, Turunen och Bondas (2013) innebär deskriptiv design, kontra tolkande, mindre tolkning av författaren och lämpar sig bra när syftet är att beskriva ett fenomen istället för att tolka det. Polit och Beck (2017) beskriver att kvalitativa studier generellt sätt har en holistisk syn och syftar till att beskriva en helhet samt att intervjuer ofta lämpas bra som metod. Även Dicicco-Bloom och Crabtree (2006) beskriver att intervjuer är en metod som kan ge en rik beskrivning av upplevelser. Lundman och Hällgren Graneheim (2017) beskriver att vid induktiv ansats analyseras texter utan att använda ett, i förväg utarbetat, kodningsschema och analysen utförs på texter som kan baseras på berättelser om
upplevelser. Deduktiv ansats skiljer sig då den baseras på en mall eller schema som baseras på en teori och modell. Induktiv ansats har använts då Lundman och Hällgren Graneheim (2017) beskriver att ansatsen lämpar sig bra vid analyser av texter som är baserade på upplevelser.
Urval
För att arbetet skulle vara genomförlig med begränsade resurser och tid har informanter samlats in via bekvämlighets- och strategiskt urval från en vårdavdelning i ett sjukhus i Mellansverige. Informanterna identifierades då de vårdades på aktuell vårdavdelning. Urvalsmetoden bekvämlighetsurval beskrivs av Polit och Beck (2017) som en vanlig metod inom kvalitativ forskning och innebär att urvalet insamlas genom att informanter anmäler sig själva eller samlas in på en speciell plats, som till exempel på en avdelning. Vidare beskrivs att strategiskt urval ofta används när personer som uppfyller ett visst kriterium, som tillexempel har en viss diagnos önskas identifieras. Polit och Beck (2017) beskriver att oftast behövs fem till tio informanter för en kvalitativ studie med intervju som metod. I enlighet med det har 11 intervjuer utförts, inklusive två pilotintervjuer. Fyra av informanterna var kvinnor och fem var män. Informanternas ålder var mellan 53-89 år. Inklusionskriterier
Inklusionskriterierna var personer som enligt journal diagnosticerats med förmaksflimmer och haft diagnosen mellan ett till fem år. Motivationen till det var Polit och Becks (2017) beskrivning av att informanterna ska ha erfarenhet om fenomenet för att kunna svara på
9
syftet. Inget krav ställdes på att personerna skulle ha haft någon uppföljning för förmaksflimmer.
Exklusionskriterier
Exklusionkriterierna var personer yngre än 18 år, för sjuka eller av någon annan anledning inte bedömts vara i lämpligt tillstånd för intervju samt personer med nedsatt kognitiv funktion. Att personer med nedsatt kognitiv funktion exkluderas motiveras via Polit och Beck’s (2017) beskrivning av att frågor lättare kan missförstås och det försvårar
besvarandet av syftet. Personer som inte talar flytande svenska exkluderades även då språkförbristerna skulle kunna leda till missförstånd.
Datainsamling
Datainsamlingsmetoden som har använts var semistrukturerade intervjuer eftersom att en klar frågeställning fanns. Polit och Beck (2017) beskriver att semistrukturerade intervjuer, till skillnad från ostrukturerade intervjuer, säkerställer att frågor inte går obesvarade. Vid semistrukturerade intervjuer får informanterna prata fritt kring några frågor, vilket gör att en djupare förståelse om just frågorna kan komma fram. Enligt Polit och Beck (2017) kan författaren vid semistrukturerade intervjuer även ställa följdfrågor för att få en djupare förståelse.
Intervjuguide
Frågorna som ställdes under intervjun utformades i en intervjuguide av författaren, se bilaga A. Intervjuguiden omformulerades flera gånger innan och en gång efter
pilotintervjuerna för att bättre svara på syftet. Kallio, Pietilä, Johnson och Kangasniemi (2016) beskriver att för att studien ska vara trovärdig är intervjuguiden och dess kvalité viktig. I enlighet med rekommendation från Kallio et al. (2016) har därför deras fem-stegs-guide använts. Stegen innebär att förutsättningar för användning av intervjuer identifieras, tidigare forskning inom området inhämtas, en preliminär intervjuguide formuleras,
pilotintervjuer som testar intervjuguiden utförs samt att den kompletta intervjuguiden presenteras.
Genomförande
Innan datainsamlingen påbörjades inhämtades skriftligt tillstånd från vårdenhetschef på aktuell vårdavdelning, se bilaga B. Polit och Beck (2017) beskriver att tillstånd behövs från lämplig chef på arbetsplatsen för att studien ska få utföras. Sjuksköterskor som arbetade på avdelningen informerades om studien och dess inklusions- och exklusionskriterier.
Sjuksköterskorna fick i uppgift att lämna kort muntlig information om studien samt samtyckesformulär, bilaga D, samt informationsbrev, bilaga C, till lämpliga informanter. Personerna som var intresserade av att delta i studien fick sedan meddela sjuksköterskan som i sin tur meddelade författaren. På så sätt behövde inte författaren tillgång till mer personuppgifter än informantens namn.
Informanterna fick muntlig information av författaren och de som gav samtycke till att delta i studien skrev på samtyckesformuläret tillsammans med författaren i enlighet med Polit och Beck’s (2017) beskrivning av dokumentation av informerat samtycke.
Intervjuerna utfördes, samma dag som samtycket gavs, i en avskild lokal på avdelningen och spelades in. Inspelning rekommenderas av Polit och Beck (2017) för att inte data ska gå förlorat. MacLean, Meyer och Estable (2004) beskriver att vid inspelning av intervjuer finns det en risk för att delar av inspelade data inte går att höra. Det rekommenderas därför att ljudkvalitén kontrolleras efter inspelning. Förutom kontroll av ljudkvalité har två
10
inspelningsapparater använts för att förhindra att data går förlorat. Intervjuerna tog mellan tio och 36 minuter.
Initialt utfördes två pilotintervjuer, i enlighet med Polit och Becks (2017) beskrivning, för att säkerställa att frågorna var bra formulerade och att intervjun gav möjlighet att svara på syftet. Pilotintervjuerna svarade inte uppemot syftet och exkluderades. Intervjuguiden omformulerades därefter för att bättre svara upp emot syftet. Mellan mars och maj månad år 2019 utfördes de nio intervjuer som har inkluderats.
Databearbetning
För att behålla innehållet av intervjuerna, samt för att minska risken att data ändras, transkriberades de inspelade intervjuerna ordagrant med icke-ord som bland annat ”hm”. Detta i enlighet med Polit och Beck’s (2017) beskrivning av databearbetning vid
intervjuer. Enligt Byrne’s (2001) beskrivning avidentifierades intervjuerna i samband med transkribering för att informanterna inte skulle kunna bli identifierade. Inspelningarna lyssnades igenom efter transkribering i enlighet med MacLean’s et al. (2004) beskrivning för att säkerställa att transkriberingen var så korrekt som möjligt. Transkribering av de inspelade intervjuerna utfördes samma dag eller de närmsta dagarna efter intervjuerna. De transkriberade texterna tilldelades ett intervjunummer för att det skulle vara möjligt att identifiera det som skulle exkluderas om någon informant ville avsluta sitt deltagande. Dataanalys
Innehållsanalys med manifest förhållningssätt har använts och Polit och Beck (2017) beskriver att manifest förhållningssätt innebär en textnära analys. En textnära analys innebär att det som är tydligt synligt i texten analyseras och innebär därför mindre tolkning från författaren. Latent innehållsanalys innebär, enligt Polit och Beck (2017), att vad texten handlar om analyseras och innefattar en tolkning av meningen av texten. Enligt Polit och Beck’s (2017) och Lundman och Hällgren Graneheim’s (2017) beskrivning av analys av intervjuer har de transkriberade intervjuerna lästs igenom upprepade gånger för att skapa en helhetsbild. Med inspiration från Lundman och Hällgren Graneheim’s (2017)
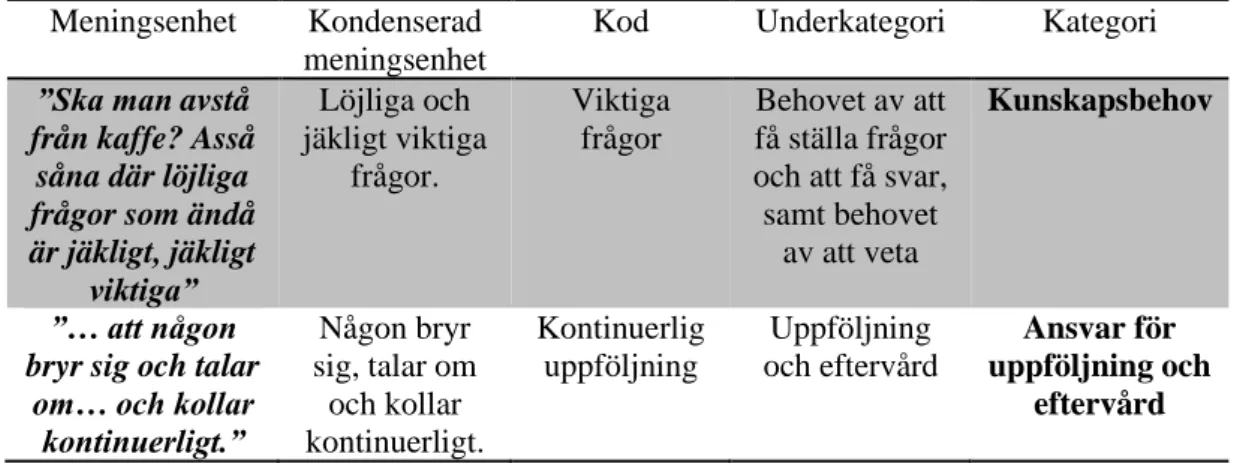
beskrivning togs, efter upprepad genomläsning, meningsenheter som svarade på syftet ut. Efter att meningsenheter framtagits, kondenserades och kodades dem. Koderna jämfördes och sorterades utifrån likheter och skillnader i underkategorier och kategorier, se exempel i tabell 2. Innebörden av upplevelserna presenterades sedan under framtagna
underkategorier och kategorier, med citat för att styrka innebörden av fenomenet. Tabell 2. Exempel på meningsenhet, kondenserad meningsenhet, kod, underkategori och kategori.
Meningsenhet Kondenserad meningsenhet
Kod Underkategori Kategori ”Ska man avstå
från kaffe? Asså såna där löjliga frågor som ändå är jäkligt, jäkligt viktiga” Löjliga och jäkligt viktiga frågor. Viktiga frågor Behovet av att få ställa frågor och att få svar, samt behovet
av att veta
Kunskapsbehov
”… att någon bryr sig och talar
om… och kollar kontinuerligt.” Någon bryr sig, talar om och kollar kontinuerligt. Kontinuerlig uppföljning Uppföljning och eftervård Ansvar för uppföljning och eftervård
11 ”… Sen har jag
fått stöd från andra håll och men det är nog
det där professionella stödet som är det
viktiga, jag tror det för att det är en så allvarlig grej liksom. På
något vis, det påverkar ju livet…” Jag har fått städ från andra håll men det är det professionella som är viktigt. Det är allvarligt och påverkar livet. Professionellt stöd Stöd Vård och egenvård, behov av stöd
Trovärdighet, tillförlitlighet och överförbarhet
Graneheim och Lundman (2004) beskriver begreppen tillförlitlighet och överförbarhet som beskrivande av trovärdigheten i kvalitativa studier. Trovärdigheten påverkas av hur väl studien är planerad och utförd, men även hur resultat presenteras i förhållande till vad som är representativt. En högre grad av trovärdighet anses uppnås om informanter med olika erfarenheter, ålder samt kön används, då det ger en rikare variation av fenomenet. Därav har informanter av olika kön och åldrar inkluderats. Informanter som inkluderades har olika typer av förmaksflimmer, symtombild samt behandling, och bör därför ha olika erfarenheter. Lundman och Hällgren Graneheim (2017) menar även att författarens förförståelse har betydelse för trovärdigheten då den påverkar igenkänningsbudskap, är delvis omedveten samt att den kan ge en djupare förståelse och leda till ny kunskap. En medvetenhet av förförståelsen har eftersträvats. Förförståelsen har även eftersträvats att inte påverka intervjuerna och resultatet.
Graneheim och Lundman (2004) beskriver att datamängden som behövs för att uppnå ett trovärdigt resultat beror på komplexiteten i frågan samt kvalitén på insamlad data. Användning av rätt metod samt insamling av rätt mängd data är viktigt. Nio intervjuer utfördes, med beredskap att utföra fler om datamängden och datakvalitén inte var
tillräcklig. Enligt Graneheim och Lundman (2004) stärker presentation av tillvägagångsätt vid kondensering och uttagning av meningsenheter trovärdigheten. Det är även viktigt att kategorier överensstämmer med presenterad text utan att väsentlig data uteslutes. Exempel på tillvägagångssättet presenteras därför i tabell 2.
Tillförlitligheten påverkas av hur data förändras och de förändringar som utförs av forskaren i analysprocessen. Intervjuer är en levande och utvecklande process, vilket innebär att information som insamlas vid en intervju kan komma att påverka
nästkommande intervjuer (Graneheim & Lundman, 2004). Överförbarhet innebär till vilken utsträckning resultatet kan anpassas på en annan grupp. Även om forskare kan ge förslag till överförbarhet är det upp till läsaren att göra bedömningen. En tydlig
beskrivning av tillvägagångsätt vid datainsamling och dataanalys, samt en rik och
noggrann presentation av resultat med lämpliga citat kan öka överförbarheten. Om resultat presenteras på ett sätt så att alternativ tolkning kan genomföras anses trovärdigheten öka (Graneheim & Lundman, 2004).
12 Forskningsetiska övervägande
Vetenskapsrådet (2002) beskriver att de etiska kraven vid forskning är informationskravet, samtyckeskravet, konfidentialitetskravet och nyttjandekravet. Vidare beskriver även
Northern Nurses´ Federation (2003) fyra basala etiska principer som ligger till grund för de etiska kraven vid forskning. De etiska principerna är principen om autonomi, principen om att göra gott, principen om att inte skada samt principen om rättvisa.
I enlighet med informationskravet, samtyckeskravet samt principen om autonomi har informanterna fått skriftlig och muntlig information om arbetet. Informanterna skrev även på framtaget samtyckesformulär. Behovet av påskrift av samtyckesformulär grundar sig i Helsingforsdeklarationen där, enligt World Medical Association (2013), informerat samtycke måste inhämtas innan studier kan påbörjas. Vidare beskrivs det att deltagande måste vara frivilligt och om deltagaren inte kan lämna samtycke kan den inte inkluderas i studien. Informanterna har även fått information om att de när som helst kan välja att lämna studien utan att vidare frågor ställs.
Polit och Beck (2017) beskriver att studier inte ska orsaka skada, det är därför viktigt att deltagarna får information om syftet och att förändringar som kan komma efter studien, det vill säga nyttan av studien. Informanterna fick även information att om de när som helst kunde avbryta intervjuen och få ventilera med vårdpersonal. Enligt Polit och Beck (2017) innebär konfidentialitet att det som publiceras inte kan kopplas till studiedeltagarna och när anonymitet inte kan garanteras bör konfidentialitet användas. Konfidentialitet utlovades till informanterna då transkriberat data har avidentifierats. Enligt Codex (2018) kan intervjuer riskera skada och kan därför behöva etisk prövning. I enlighet med det har en etisk
kommitté på Etikrådet på Sophiahemmet Högskola granskat arbetet och givit tillstånd att genomföra studien (Diarienummer: 20190215/1336).
RESULTAT
Resultatet utgörs av kategorierna Kunskapsbehov, Ansvar för uppföljning och eftervård, samt Vård och egenvård, behov av stöd. Resultatet är vidare uppdelat i underkategorierna behovet av att få ställa frågor och att få svar, samt behovet av att veta, information, uppföljning och eftervård, ansvar, stöd och handskas med livet. En översikt av kategorier och underkategorierna presenteras i tabell 3.
Tabell 3. Översikt av kategorier och underkategorier.
Kategori Underkategori
Kunskapsbehov Behovet av att få ställa frågor och att få svar, samt behovet av att veta
Information Ansvar för uppföljning och eftervård Uppföljning och eftervård
Ansvar
Vård och egenvård, behov av stöd Stöd
13 Kunskapsbehov
Under kategorin Kunskapsbehov finns underkategorin Behovet av att få ställa frågor och att få svar, samt behovet av att veta som kännetecknas av behovet av att få ställa frågor och att få svar som kan motiveras, samt behovet av att veta. Underkategorin Information beskrivs även här och den kännetecknas av behovet av information.
Behovet av att få ställa frågor och att få svar, samt behovet av att veta
Informanterna uttryckte flera frågor som de har behov att få svar på. Frågorna kunde vara enkla och för informanten kännas löjliga men frågorna upplevdes ändå viktiga för
personen. Frågorna kunde vara specifika som om de skulle avstå kaffe men även vara så pass breda som frågan hur man ska leva efter att man har fått förmaksflimmer. Att inte få svar på frågorna orsakade oro och det spekulerades att svar skulle kunna påverka detta. Svar på frågor kunde uppfattas som viktiga för livet. Flera informanter försökte söka svar på internet men det var inte säkert att de hittade svar på frågorna eller att svaren var aktuella för just dem. I dessa fall upplevdes det att det behövs muntlig kontakt med möjlighet att ställa frågor specifika för individens behandling.
Ja, och så frågar jag ganska mycket… Frågorna, och här, vem jag kan. För det är ju ändå det rätta för mig. För när man söker på nätet då så då får man ju svar men det är inte säkert att det är det rätta för mig.
Vissa informanter upplevde dock att de fick svar på sina frågor på internet. En informant upplevde att hen kunde ”googla” och kunde förstå informationen som fanns tillgänglig där, men hade ändå ett behov av att få svar på frågor efter detta. Flera informanter behövde få svar på vad som var aktuellt för just dem gällande behandling och hantering. En informant påtalade att de viktigaste frågorna har de oftast glömt bort när de träffar läkaren.
… man har ju gått hem härifrån, nu har jag ju bara varit här några gånger men, det känns som att man har haft lite frågor som man kanske skulle vilja reda ut. Och när man till läkaren så har man ju inte dem i huvudet, då är det dem viktigaste grejerna, sen så har man glömt hälften.
Informanterna påpekade att svaren kunde ge vägledning som var viktig för dem. Det uttrycktes även ett behov för vidare plan ifall informanterna skulle få recidiv av
förmaksflimmer. Informanterna upplevde att de behövde veta nästa behandlingssteg. En informant upplevde att det behövdes verbal kontakt för att kunna ställa frågor och få svar. Frågan vad som ska undvikas för att slippa recidiv av förmaksflimmer är en fråga som flera informanter uttryckte ett behov av att få besvarad. En informant uttryckte frustration när ett svar gavs utan förklaring och en annan påtalade att svaren måste vara tydliga för att vara förståeliga.
”Nej, det gör inte. Såna där svar retar mig något enormt. Då kan han ju komma med en vettig förklaring tycker jag.”.
Flera informanter uttryckte att de stod ovetande och lyfte fram att de inte vet vad förmaksflimmer är, hur de har fått det och vad det finns för åtgärder mot det. Några påtalade att de inte vet vad de kan och inte kan göra i sin vardag. Flera informanter uttryckte att de behövde veta dessa saker men det fanns även flera som menade att de inte behövde veta så mycket. Det påtalades att veta för mycket kunde vara skrämmande och orsaka onödig oro.
14
”Egentligen ska man inte veta så mycket tror jag. Ibland kan det ju vara bra att veta. Man kan bli skrämd och sen är det ingenting när man kommer dit.”.
Ett flertal informanter påtalade att de inte behövde veta för att de litade på att läkaren vet och fattar beslut som är till nytta för just dem.
”De förklarar för mig men jag inte förstår allting, men det tror jag inte är det viktigaste. Varför läkare berättar för mig och befaller mig att göra, allting till nytta för mig. Så jag gör allting, det räcker för mig”.
En informant uttryckte att hen inte visste om hen hade ett behov av eftervård, informanten påpekade dock också att hen inte kunde acceptera diagnosen och ta till sig information. Informanten menade att hen inte kände sig sjuk och därför inte behöver veta mer. Det framkom även att informanter har svårt att vara delaktiga i beslut när de står ovetande.
”Om jag visste att vi ska måla en vägg vit eller svart så kan jag ju rekommendera färgen, men jag vet ju inte i det här fallet.”.
Information
Det framkom att information kan ge trygghet men att det är viktigt att informationen ska komma från en trovärdig källa. Majoriteten av informanterna beskrev ett behov av att informationen skulle komma från sjuksköterska, med eller utan specialistkompetens, eller från läkare för att informationen skulle uppfattas som trovärdig. En informant uttryckte att åldern påverkade var informationen behövde komma ifrån. Informanten menade på att vid högre ålder behövs muntlig kontakt och information. Informanterna som upplevde sig mer erfarna med datorer och internet kände sig mer bekväma att söka information själva från internet.
”Ja… alltså generellt så söker jag gärna information på nätet… Ja, jag jobbar inom IT och brukar hitta det jag behöver.”.
Flera informanter upplevde att information skulle kunna ske via brev eller att dagens teknik kunde utnyttjas. Detta kunde till exempel vara telefonledes då en person påtalade behovet av att själv kunna ringa vården och be om information. Upplevelsen om vem som ska ta initiativ till att informationsöverföring sker varierade. Vissa uttryckte att de själva söker information från vården när de behöver informationen medan andra uttryckte att de behövde att vården tog initiativ och gav information. En informant uttryckte ett behov av utbildning.
”Då ska man ha kanske ska jag säga kurs eller utbildning, eller eh… detaljerad
information och all nackdelar, inte fördelar… alltså ifall om det händer så så så ska man göra.”.
Ansvar för uppföljning och eftervård
Kategorin Ansvar för uppföljning och eftervård utgörs av underkategorin Uppföljning och eftervård som kännetecknas av behovet av uppföljning och eftervård men även
underkategorin Ansvar. Uppfattningen om var ansvaret för eftervården ligger varierar och knyter an till behovet av eftervård.
Uppföljning och eftervård
Flera informanter påtalade att de behövde ett samtal, detta kunde vara både innan hemgång och/eller ett uppföljande samtal. Även här påtalade informanterna att samtal ska kunna ske
15
med läkare eller sjuksköterska. Det framkom även att det fanns ett behov av en kontakt inom vården som informanterna kunde ringa till. Det upplevdes kunna ge en trygghet att få träffa sjuksköterska eller läkare. Uppföljning kunde även inge en känsla av att någon bryr sig.
”… att någon bryr sig och talar om… och kollar kontinuerligt.”.
Vissa informanter behövde ha kontinuerlig uppföljning, uppföljningen skulle då ske muntligt, det vill säga en personlig träff med sjuksköterska eller läkare. En informant påtalade att de upplever ett behov av att träffa någon inom vården som känner till och har träffat informanten tidigare. Informanterna berättade dock att behovet varierade beroende på deras medicinering men även deras aktuella mående. En informant berättade att hen hade behövt mer kontakt och uppföljning från vården den senaste tiden då hen har haft återkommande symtomgivande episoder av förmaksflimmer.
”Kanske… Sista tiden att jag har behövt, att jag haft behövt lite mera kontakt med, ja, med läkare, med sjuksköterska.”.
Ansvar
Som kontrast till underkategorin uppföljning och eftervård utryckte flera informanter att de inte tyckte att det var vårdens ansvar att till exempel ringa för att höra hur informanten mår. Flera informanter upplevde att det var deras ansvar att ta kontakt med sjukvård när de inte mådde bra eller när de hade frågor som behövde besvaras.
”Jag tycker inte att de måste ringa och fråga hur jag mår och så.”.
Dock var det ungefär lika många som uttryckte att det var vårdens ansvar att uppfylla deras behov genom att återkoppla och ta initiativ till att informera vad informanten kan/får eller kan inte/får inte göra.
”Jag behöver inte säga, de ska ta initiativ och berätta för mig, du får inte göra så.”.
Flera informanter förklarade att läkare har mer kunskap än de själva inom området och att de därför behöver kunna lita på läkare. En informant uttryckte att hen var tvungen att bli grinig för att få det hen behövde från vården.
”När man ringer och han inte återkopplar. Men sen en gång när jag ringde och var lite extra grining då skötte han sig några gånger.”.
Vård och egenvård, behov av stöd
Kategorin Vård och egenvård, behov av stöd utgörs av underkategorin Stöd som kännetecknas av behovet av hjälp och stöd, personerna uttrycker olika stöd de har men påtalar vilket stöd de behöver från vården, de påtalar även vad de behöver hjälp med. Underkategorin Handskas med livet utgörs av behovet för att kunna hantera olika saker som diagnosen förmaksflimmer medför.
Stöd
Flera informanter uttryckte en osäkerhet som de behöver stöd för. Flera informanter berättade att de kände ett behov av att kunna ringa vården för att få tips, råd och stöd men även att vården skulle lyssna på deras upplevelser. Informanter berättade även att de
känner att vården har koll på dem när de vårdas på sjukhus men att de efter utskrivning står utan tillsyn och stöd. En form av stöd som flera uttryckte ett behov av var snabba åtgärder,
16
att tas på allvar och att få hjälp med medicineringen. Det påtalades att även om stöd finns att få på andra håll så var det professionella stödet av vården som behövdes.
… Sen har jag fått stöd från andra håll och men det är nog det där professionella stödet som är det viktiga, jag tror det för att det är en så allvarlig grej liksom. På något vis, det påverkar ju livet…
En informant hade fått hjälp att komma i kontakt med kurator men uttryckte ett behov av att träffa kurator tidigare och att detta initiativ skulle ha skett mer från vårdens sida. En informant hade fått lugnande tabletter utskrivet, men ville helst inte medicinera med detta. Informanten uttryckte ett behov av något verktyg för att kunna hantera panikkänslorna som uppkom.
”… Och jag fick ju lugnande tabletter att ta ifall det blir den här panikkänslan… Men, jag tycker inte om, att ta såna tabletter. Utan jag vill försöka ha ett verktyg.”.
Informanterna uttryckte även att de hade behov av mer förståelse från vårdens sida, dåligt bemötande nämndes och detta påverkade hur sannolikt det var att informanten skulle söka vård. Till exempel berättade en informant att hen flera gånger har valt att inte söka vård på grund av dåligt bemötande. En informant nämnde att för att uppfylla ett behov skulle informanten vara tvungen att byta läkare.
”Jag tror inte han skulle skriva något såndärt intyg. Då får man nog byta doktor.”.
Praktiskt stöd nämndes även, detta handlade om ett behov av färdtjänst samt ett behov av hjälp att hitta på det sjukhus de hade remitterats till.
Hjälp från vården kan behövas vid första kontakten, då en informant uttryckte att om hjälp hade givits eller erbjudits när hen sökte så skulle hen inte ha behövt gå igenom vissa saker nu. En informant påpekade att stödet nödvändigtvis inte behöver komma från vårdpersonal utan det kunde även vara möjligheten att få delta i en samtalsgrupp.
”… Helst skulle man vara många som skulle samlas. Det skulle finnas något möte, alla skulle väl kunna ventilera sina… åsikter.”.
Handskas med livet
Flera informanter upplevde ett behov av att bota sitt förmaksflimmer, de påtalade att detta skulle underlätta livet. En informant påtalade också att erfarenhet av förmaksflimmer kunde underlätta hanteringen, då negativa upplevelser och svårigheter att hantera dessa minskade med tiden.
”… Om man liksom haft förmaksflimmer flera gånger, det tror jag kan påverka väldigt mycket.”.
En informant upplevde att hen behövde motionera men kände sig ej säker i detta, därav uppkom behovet av vägledning från vården vid motion och förslaget att få träffa en fysioterapeut kom upp. Det framkom även att symtomen vid förmaksflimmer kunde underlättas genom en mental ändring som informanten själv kunde genomföra, därav fanns ej behovet av hjälp med hantering från vården.
”… Så, mentalt ändrade jag mig och det blev mindre jobbigt att gå upp för trappan och…”.
17
För att säkerställa optimal hantering påpekade en informant att, även om mediciner och kunskap har utvecklats, kvarstår behovet av mer utveckling. En informant påtalade att hen efter diagnosen förmaksflimmer hade lättare för att ramla. Det nämndes att detta kunde förhindras med fysiska hjälpmedel som tillexempel käpp.
DISKUSSION Resultatdiskussion
I denna kvalitativa intervjustudie framkom det upplevda behovet av eftervård hos personer med förmaksflimmer genom kategorierna Kunskapsbehov, Ansvar för uppföljning och eftervård, och Vård och egenvård, behov av stöd.
Informanterna beskrev ett behov av gehör från vården och att otydliga svar kan orsaka frustration, vilket även McCabe et al. (2011) beskriver. McCabe et al. (2011) fann att upplevelsen delvis kan bero på att det har tagit tid innan diagnosen har ställts. Det skulle även kunna vara ett uttryck för bristande personcentrerad vård. Svensk
sjuksköterskeförening (2016) beskriver att vårdpersonal tenderar identifiera personen efter symtom eller sjukdom och språket som används kan då påverkas. För att personen ska kunna vara delaktig i sin vård så behöver hen förstå vad vårdpersonal säger och vårdpersonal behöver förstå vad personen säger.
Det informanterna beskrev om behovet av att få svar på frågor på olika sätt, muntligt eller via internet, beskrivs även av Svensk sjuksköterskeförening (2017b) som menar på att information måste individanpassas. Till exempel beskrev informanterna att information på internet inte nödvändigtvis gav informationen som var aktuell just för dem. Liknande det Clarkesmith et al. (2017) beskriver upplevde informanterna ett behov av tillit till vården för att kunna få vägledning. Det kan kopplas till informanternas upplevelse om behovet av gehör från vården samt upplevelsen om att vården har gett otydliga svar. Personerna torde ha svårt att känna tillit till vården när de varken får gehör eller tydliga svar.
Barmano et al. (2016) beskriver oro som ofta förekommande vid förmaksflimmer, vilket kan förklaras av en informants beskrivning om att veta för mycket kan orsaka onödig och obefogad oro. Detta blir komplext då McCabe et al. (2014) beskriver att när sjukvård tar sig tid att informera personer kan de uppleva mindre osäkerhet och rädsla, två begrepp som är nära kopplade till oro. En informant beskrev sig inte vara mottaglig för information på grund av att informanten inte kände av sitt förmaksflimmer och upplevde det därför inte som ett problem. Innebörden blir att information är en balansgång, där både information och avsaknaden av den kan skada, men även att information i vissa fall inte påverkar alls. Att inte behöva veta är ett intressant fynd där flera paralleller kan dras till tidigare
forskning. Lindberg et al. (2017) fann i en studie att även om personer med
förmaksflimmer upplever att de har för lite kunskap, får för lite information, att de behöver mer information samt att de inte behöver mer information. Lindberg et al. (2017) fann även att personer med förmaksflimmer kan anse att det är deras ansvar att ifrågasätta sin
behandling. Personcentrerad vård ska enligt Ekman et al. (2011) engagera personen och göra den aktiv i sin behandling. Det kan spekuleras att personerna som beskriver att de inte behöver veta, inte har exponerats för personcentrerad vård. Förklaringen skulle även kunna vara att personerna inte förstår eller tror sig kunna påverka behandling. Good och Rogers (2012) beskriver att förutsättningarna för personcentrerad vård är goda vid
18
förmaksflimmer, således kan det argumenteras att personcentrerad vård är naturligt vid förmaksflimmer.
Informanterna beskrev att information kan ge trygghet, vilket även McCabe et al. (2014) beskriver, att när sjukvården tar sig tid för att informera kan känslorna osäkerhet och rädsla lindras. Lindberg et al. (2017) beskriver, i enlighet med informanterna, en varierad
upplevelse om behovet av information. Paralleller kan dras till Svensk
sjuksköterskeförenings (2017a) beskrivning av att sjuksköterskan ansvarar för att personen får korrekt och lämplig information. Bedömningen om vad som är lämplig information borde dock kunna variera mellan olika sjuksköterskor och olika personer. Det kan vara svårt, både för personer och för sjuksköterskan, att veta hur mycket personen behöver veta. Ekman et al. (2011) beskriver att personcentrerad vård och personens berättelse möjliggör ett kunskaps- och erfarenhetsutbyte och kan via detta ge en förståelse för de upplevda problemen. Personcentrerad vård och personens berättelse torde även kunna hjälpa att identifiera personens individuella behov av information. Detta styrker Svensk
sjuksköterskeförening (2017b) med beskrivningen av att information ska baseras efter personens individuella behov.
Informanterna beskrev ett varierat behov av information via internet. För vissa var det ett smidigt sätt att få information, medan andra upplevde att de inte visste vilken information som var aktuell för just dem. Beskrivningen som informanterna gav, att vana av internet och datorer kan göra det mer sannolikt att information söks den vägen, stödjs av
Suziedelyte (2012) som beskrev att kvinnor, unga personer och personer med högre utbildning oftare söker information via internet. En informant beskrev att äldre personer behöver muntlig kontakt vid informationstillfällen. Befolkningen blir äldre och samtidigt utvecklas teknologin, vilket kan indikera att sätten som information inhämtas på förändras och att den åldrande befolkningen inte hinner med den utvecklade teknologin.
Svensk sjuksköterskeförening (2017b) beskriver att sjuksköterskan ska utveckla
elektronisk information och anpassa den efter personens individuella behov så att den är lättillgänglig och går att förstå. Ansvar läggs då på sjuksköterskan att hjälpa personen att söka information, vilket skulle kunna indikera att utbildning och vägledning i
informationssökning inte är fel väg att gå. Svensk sjuksköterskeförening (2017b) beskriver dock att informationen också ska anpassas för den individuelles behov. Detta kan tala för att det finns ett behov av att kliniken eller regionen utvecklar information på internet, problemet hur information som är aktuell just för personen ska framkomma kvarstår dock. Vad som är aktuellt för personen bedöms av läkare och sjuksköterska tillsammans med personen. Argumentet att elektronisk individanpassad vårdinformation behöver utvecklas kan därför föras.
Uppfattningen om vem som bar ansvar för information och kontakt varierade mellan informanterna. Lindberg et al. (2017) beskriver att det är en vanlig uppfattning hos personer med förmaksflimmer att de själv ansvarar för att ställa frågor och att ifrågasätta medicinskbehandling. Sektionen för omvårdnadsinformatik & Svensk
sjuksköterskeförening (2012) påtalar att, även om personerna har via den utvecklande tekniken möjlighet att ta större ansvar, behöver de ändå vägledning och rådgivning från sjuksköterskan. Vidare beskriver Svensk sjuksköterskeförening (2017a) att det är
sjuksköterskans ansvar att säkerställa att personerna får korrekt och lämplig information. Kirchhof et al. (2016) menar att de flesta personer behöver regelbunden uppföljning för att säkerställa optimal hantering, vilket indikerar att sjukvården har ett eftervårdsansvar att följa upp personerna som är i behov av uppföljning.
19
En informant beskrev att de oftast glömt bort de viktigaste frågorna när de träffar läkare, vilket skulle kunna försvåra situationen för personen om den ansvarar för att ställa frågor och ifrågasätta medicinsk behandling. Svensk sjuksköterskeförening (2017b) beskriver att lösningar för elektronisk information via e-hälsoverktyg/tjänster ska anpassas efter den individuelles behov. Lösningen för att personerna bättre ska komma ihåg sina frågor kan således ligga i sjuksköterskans kärnkompetens informatik. Även om möjliga lösningar inte enbart behöver vara elektroniska, kan det vara ett behov som vården ska hjälpa personerna att tillgodose. Enligt Svensk sjuksköterskeförening (2017a) ligger ansvaret hos
sjuksköterskan att personerna får lämplig och korrekt information. Detta borde även innefatta personens behov av att komma ihåg och att få svar på sina frågor.
Resultatet talar för att behovet av uppföljning är komplext och kan uppfattas på olika sätt. Även om flera informanter uttryckte ett behov av uppföljning, som enligt vissa behövde vara kontinuerlig men inte nödvändigtvis enligt andra, så varierar upplevelsen av behovet av uppföljning. Detta beskrivs även i tidigare forskning då till exempel Thrysoee,
Strömberg, Brandes och Hendriks (2017) fann att uppföljning kunde leda till att personerna blev nöjda men inte gav större förståelse för förmaksflimmer eller behandlingen. Vidare beskriver Thrysoee et al. (2017) att personer med förmaksflimmer kan uppleva återbesök överväldigande och att det läggs för stort fokus på medicinsk behandling.
Flera personer behöver, enligt Kirchhof et al. (2016), regelbunden uppföljning för förmaksflimmer och Siouta et al. (2016) fann att information och kontinuitet kan öka upplevelsen av delaktighet. Det kan möjligtvis förklaras av upplevelsen av att kontinuerlig uppföljning kan visa att någon bryr sig som en informant beskrev. Informanterna beskrev att uppföljning även kunde ge trygghet, vilket kan förklara det varierade behovet av uppföljning hos personer med förmaksflimmer. Om personen är i behov av ökad trygghet och att känna att någon bryr sig, skulle det även kunna innebära att personen i större utsträckning upplever ett behov av uppföljning. Möjligtvis är det även ett uttryck för personens sociala situation. Hypotesen att behovet av kontinuerlig uppföljning i större utsträckning upplevs av personer som är i behov av trygghet stärks av Thrysoee et al. (2017) beskrivning av att även om inte uppföljning nödvändigtvis leder till att personerna besitter mer kunskap och information så kan det bidra till att de blir nöjda.
Informanterna beskrev att behovet av uppföljning styrs av aktuell medicinering och hur de mår. Anknytningar kan dras till Kirchhof et al. (2016) beskrivning av att flera personer behöver uppföljning för att säkerställa korrekt hantering. Ansvaret för att identifiera dessa personer kan ligga på sjuksköterskan då Hendriks och Heidbückel (2019) beskriver att sjuksköterskan har en stor roll i hantering samt anpassning av vård efter personers individuella behov vid förmaksflimmer. Ekman et al. (2011) beskriver att behandlingen kan anpassas bättre efter förståelse om personens upplevda problem. I och med utövning av personcentrerad vård så kan sjuksköterskan således spela en stor roll i vilka personer som erbjuds uppföljning och framförallt identifiera vilka personer som är i behov av uppföljning. Informanterna upplevde att uppföljning kan ledas av både sjuksköterska, specialistutbildad sjuksköterska samt läkare, vilket även Kirchhof et al. (2016) och Siouta et al. (2016) beskriver.
Behovet av att få förmaksflimmer botat var en upplevelse som flera av informanterna beskrev. Enligt Kirchhof et al. (2016) är ett av behandlingsalternativen vid förmaksflimmer rytmkontrollerande behandling. Även fast det inte uttryckligen menar att förmaksflimmer botas, innebär det att förmaksflimmer återställs till sinusrytm. Good och Rogers (2012) beskriver att ett av behandlingsmålen vid förmaksflimmer är att fatta beslut om