Examensarbete Malmö universitet Biomedicinsk laboratorievetenskap 15hp Hälsa och samhälle
RIGHT VENTRICULAR STROKE
WORK INDEX MED
EKOKARDIOGRAFI HOS
PATIENTER MED PULMONELL
ARTERIELL HYPERTENSION, EN
JÄMFÖRELSE MED HÖGERSIDIG
HJÄRTKATETERISERING
RIGHT VENTRICULAR STROKE
WORK INDEX MED
EKOKARDIOGRAFI HOS
PATIENTER MED PULMONELL
ARTERIELL HYPERTENSION, EN
JÄMFÖRELSE MED HÖGERSIDIG
HJÄRTKATETERISERING
AMAJLA FATIC
Fatic, A. Right ventricular stroke work index med ekokardiografi hos patienter med pulmonell arteriell hypertension, en jämförelse med högersidig
hjärtkateterisering. Examensarbete i biomedicinsk laboratorievetenskap, 15
högskolepoäng. Malmö universitet: Fakulteten för hälsa och samhälle,
institutionen för Biomedicinsk vetenskap, 2021.
Pulmonell hypertension (PH) är en sjukdom med flera olika etiologier som bidrar till ett förhöjt tryck i lungkretsloppet. PH definieras som ett medelartärtryck i lungpulsådern ≥ 25mm Hg i vila uppmätt vid högersidig hjärtkateterisering (RHC). De olika orsakerna till PH delas in i fem grupper. Denna studie fokuserar på grupp I, som utgörs av pulmonell arteriell hypertension (PAH). PAH bidrar till en tryckbelastning av högerkammaren där högerkammaren måste arbeta mot ett högre tryck. Detta leder till en nedsatt högerkammarfunktion. I nuläget används right ventricular stroke work index (RVSWI) inom RHC, för att mäta
högerkammarens arbete. Syftet med studien var att jämföra RVSWI beräknat med ekokardiografi och RHC. Detta för att finna ytterligare ett mått vid bedömning av högerkammarfunktion med ekokardiografi hos patienter med PAH. RVSWI beräknades med två ekokardiografiska metoder (RVSWIEKO1= 90 - (0,62 x pulmonalisflödets accelerationstid (PAT) x slagvolymindex (SVIEKO)),
RVSWIEKO2= ((0,61 x maximala gradienten över tricuspidalisinsufficiensen
(TRmaxPG)) + medeltrycket i höger förmak (mRAP) + 2) x SVIEKO). Båda
metoderna påvisade statistisk signifikant skillnad (p <0,001) i absoluta värden mot RVSWI erhållet med RHC. En av metoderna (RVSWI EKO2) påvisade en måttlig korrelation mot RHC, medan RVSWI EKO1 hade en försumbar korrelation mot RHC. Studien visade att ekokardiografiskt beräknat RVSWI kan användas, som ett ytterligare mått vid bedömning av högerkammarens funktion. Det krävs dock fler studier för att parametern ska kunna användas kliniskt.
Nyckelord: Ekokardiografi, högersidig hjärtkateterisering, pulmonell arteriell
RIGHT VENTRICULAR STROKE
WORK INDEX WITH
ECHOCARDIOGRAPHY IN
PATIENTS WITH PULMONARY
ARTERIAL HYPERTENSION, A
COMPARISON WITH RIGHT
HEART CATHETERIZATION.
AMAJLA FATIC
Fatic, A. Right ventricular stroke work index with echocardiography in patients with pulmonary arterial hypertension, a comparison with right heart
catheterization. Degree project in Biomedical Science, 15 Credit Points. Malmö University: Faculty of Health and Society, Department of Biomedical Science, 2021.
Pulmonary hypertension (PH) is a disease with many different etiologies
contributing to an increased pressure in the pulmonary circulation. PH is defined as a mean arterial pressure in the pulmonary artery ≥ 25mm Hg at rest measured by right heart catheterization (RHC). The different causes of PH are divided into five groups. This study focuses on group I, which consists of pulmonary arterial hypertension (PAH). PAH contributes to a pressure overload of the right ventricle. The right ventricle must work at a higher pressure, which leads to a reduced right ventricular function. Currently, right ventricular stroke work index (RVSWI) by right heart catheterization (RHC) is a measure of right ventricular workload. The purpose of the study was to compare RVSWI calculated with echocardiography to RVSWI by RHC. And to find an additional measure for assessing right ventricular function by echocardiography in patients with PAH. RVSWI was evaluated with two echocardiographic methods (RVSWIEKO1= 90 - (0,62 x pulmonary
acceleration time (PAT) x stroke volume index (SVIEKO)), RVSWIEKO2= ((0,61 x tricuspid regurgitant maximum pressure gradient (TRmaxPG)) + mean right atrial pressure (mRAP) + 2) x SVIEKO). Both the echocardiographic methods showed a
statistically significant difference (p <0.001) in absolute values compared to RVSWI by RHC. One of the echocardiographic methods (RVSWI EKO2) showed a
moderate correlation with RHC, while RVSWIEKO1 showed a negligible with
RHC. The study has shown that RVSWI evaluated with echocardiography can be used as an additional measure, when assessing right ventricular function.
However, more studies are needed until the parameter can be used clinically.
Keywords: Echocardiography, pulmonary arterial hypertension, right heart
FÖRORD
Jag vill börja med och rikta ett stort tack till min handledare Anna Werther Evaldsson, Ph. D och specialistbiomedicinsk analytiker, för all hjälp och vägledning under examensarbetets gång. Alla mina frågor och funderingar blev besvarade. Jag vill tacka Göran Rådegran, docent samt överläkare, för att jag fick vara med på hans undersökningar, och att han tydligt förklarade hela
undersökningsprocessen. Jag vill även tacka all personal på Hjärtmottagningen/ Eko-lab, SUS i Lund, för ett fint bemötande. Även ett stort tack till Malin Ståhl, enhetschefen på avdelningen, för att jag fick utföra mitt examensarbete på hennes avdelning. Slutligen vill jag tacka min familj och vänner som stöttat och
INNEHÅLLSFÖRTECKNING
FÖRORD 4
FÖRKORTNINGAR 6
BAKGRUND 7
Ekokardiografi 8
Right ventricular stroke work index 11 Syfte
11
MATERIAL OCH METOD 11
Urval 11 Ekokardiografisk undersökning 12 Högersidig hjärtkateterisering 15 Statistisk analys 17 Etisk bedömning 17 RESULTAT 17
Jämförelse mellan ekokardiografi och högersidig hjärtkateterisering 19 DISKUSSION 21 Metoddiskussion Statistikdiskussion Resultatdiskussion Begränsningar KONKLUSION REFERENSER 21 23 23 24 24 25
FÖRKORTNINGAR
BSA = kroppsyta (body surface area)
CI = cardiac index (indexerad hjärtminutvolym) CO =cardiac output (hjärtminutvolym)
CTEPH = chronic thromboembolic pulmonary hypertension (kronisk trombembolisk pulmonell hypertension)
DPAP =diastolic pulmonary arterial pressure (diastoliska pulmonalistrycket) FPAH = familial pulmonary arterial hypertension (familjär pulmonell arteriell hypertension)
IPAH = idiopathic pulmonary arterial hypertension (idiopatisk pulmonell arteriell hypertension)
IVC = inferior vena cava
IVCc = collapsibility of inferior vena cava (kollabering av inferior vena cava) IVCd = inferior vena cava diameter
LA = left atrium (vänster förmak)
LVEF = left ventricular ejection fraction (vänsterkammarens ejektionsfraktion) LVOT = left ventricular outflow tract (vänsterkammarens utflödestrakt)
mPAP = mean pulmonary arterial pressure (medeltrycket i pulmonalisartären) mRAP = mean right atrial pressure (medeltrycket i höger förmak)
PAH = pulmonell arteriell hypertension
PAP = pulmonary arterial pressure (lungartärtrycket)
PAT = pulmonary acceleration time (pulmonalisflödets accelerationstid)
PAWP = pulmonary arterial wedge pressure (pulmonellt inkilningstryck, delvis trycket i vänster förmak)
PH = pulmonell hypertension
PR = pulmonary regurgitation (pulmonalisinsufficiens)
PRVmax = maximal pulmonary regurgitation velocity (pulmonalisinsufficiensens maxhastighet)
PVR = pulmonary vascular resistance (pulmonell vaskulär resistans) RHC = right heart catheterization (högersidig hjärtkateterisering)
RVFAC = right ventricular fractional area change (högerkammarens fraktionerade areaförändring)
RVFWS = right ventricular free wall strain (högerkammarens fria vägg strain)
RVOT = right ventricular outflow tract (högerkammarens utflödestrakt) RVs ́ = right ventricular peak systolic velocity partly right ventricular tricuspid annular tissue-Doppler derived systolic velocity (högerkammarens fria väggs systoliska maxhastighet delvis den systoliska maxhastigheten i högerkammarens basallaterala vägg)
RVSWI = right ventricular stroke work index (högerkammarens slagarbete index) SPAP = systolic pulmonary arterial pressure (systoliska pulmonalistrycket) SV = stroke volume (slagvolym)
SVI = stroke volume index (slagvolymindex)
TAPSE = tricuspid annular plane systolic excursion (annulus tricuspidalis longitudinella rörlighet)
TR = tricuspid regurgitation (tricuspidalisinsufficiens)
TRVmax = tricuspid regurgitation maximal velocity (tricuspidalisinsufficiensens maxhastighet)
TRVmaxPG = tricuspid regurgitant maximum pressure gradient (maximala tryckgradienten över tricuspidalisinsufficiensen)
TRmean PG = tricuspid regurgitant mean pressure gradient (medelgradienten över tricuspidalisinsufficiensen)
BAKGRUND
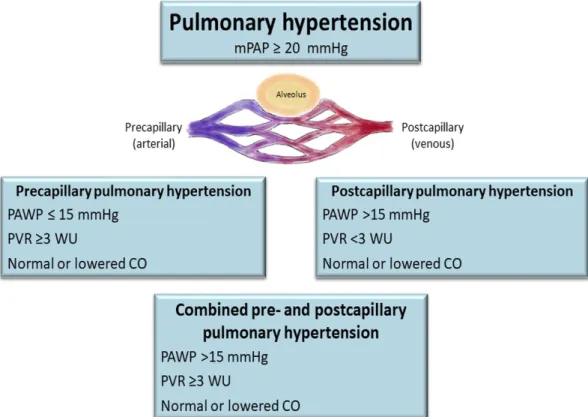
Pulmonell hypertension (PH) är ett samlingsnamn på olika sjukdomstillstånd, som orsakar ett förhöjt tryck i lungkretsloppet. Pulmonell hypertension definieras som ett medelartärtryck i lungpulsådern (arteria pulmonalis) på ≥ 25mm Hg i vila uppmätt vid högersidig hjärtkateterisering (right heart catheterization, RHC). Orsaken till pulmonell hypertension kan bero på olika sjukdomstillstånd och delas in i fem olika grupper. Grupperna är följande: I) Pulmonell arteriell hypertension (PAH), II) Pulmonell hypertension associerad med vänstersidig hjärtsjukdom, III) Pulmonell hypertension associerad med lungsjukdom och/eller hypoxi, IV) Pulmonell hypertension på grund av kronisk tromboembolisk pulmonell
hypertension (chronic thromboembolic pulmonary hypertension, CTEPH) och V) Pulmonell hypertension på grund av okända eller multifaktoriella orsaker. Grupp I, III, IV och V definieras som pre-kapillära, medan grupp II definieras som postkapillär. Begreppen post- och prekapillär i används för att tydliggöra vart i lungkretsloppet, som det föreligger obstruktivitet. Indelningarna i pre- eller postkapillär grupp, görs vid RHC och baseras bland annat på trycket i vänster förmak (pulmonary arterial wedge pressure, PAWP). Vid postkapillär pulmonell hypertension är PAWP>15 mm Hg, medan vid prekapillär pulmonell
hypertension är PAWP≤15 mm Hg (se figur 1). Den vanligaste orsaken till pulmonell hypertension är grupp II delvis vänstersidig hjärtsjukdom [1–4].
Figur 1. Visar hemodynamiska parametrar som definierar pulmonell hypertension. MPAP (mean pulmonary artery pressure delvis medeltrycket i arteria pulmonalis), PAWP (pulmonary arterial wedge pressure delvis trycket i vänster förmak), PVR (pulmonary vascular resistance delvis lungkärls motståndet), CO (cardiac output delvis hjärtminutvolymen). Vid alla tre tillstånd är CO normal eller nedsatt [5–6]. (Bilder är använda med tillstånd av Anna Werther Evaldsson,
Hjärtmottagningen EKO-lab Lund, SUS).
PAH är ett av sjukdomstillstånden som orsakar ett förhöjt tryck i lungkretsloppet. Sjukdomen innebär en förtjockning av arteriolernas kärlvägg med en ökad
sammandragning av kärlet. Dessa förändringar bidrar till ett ökat motstånd i lungkärlsbädden, vilket leder till att högerkammaren måste jobba mot ett högre
tryck (förhöjd afterload), för att pressa samma mängd blod igenom kärlen. Detta bidrar till en tryckbelastning av högerkammaren, vilket resulterar sig i dilatation av höger kammare och höger förmak, som visas i figur 2 [2,4,7].
Det finns många olika bakgrundsorsaker till PAH såsom idiopatiska,
familjära/ärftliga, bindvävssjukdomar (sclerodermi) samt medfödda hjärtfel [3]. Bakgrundsorsaken har en påverkan på prognosen, men generellt har patienter som drabbas av PAH har en mycket dålig prognos och kort överlevnad[8].
Parametrar som är associerade till både morbiditet och mortalitet hos PAH patienter är högerkammarens funktion, medeltrycket i höger förmak (mean right atrial pressure, mRAP), höger förmak area (right atrium area, RA area),
perikardvätska, indexerad hjärtminutvolym (cardiac index, CI) och blandad venös syremättnad [3,9]. Ett tecken till förhöjt mRAP vid PAH är en förstoring av höger förmak [3,6,10]. Ekokardiografi och RHC är viktiga undersökningsmodaliteter vid bedömning av högerkammarens funktion hos patienter med PAH. Vid dessa undersökningar mäts trycken i lungkretsloppet samt mRAP [6].
Ekokardiografi (EKO)
Ekokardiografi är första linjens undersökningsmetod för patienter med PAH. Metoden används vid bedömning av bland annat högerkammarens funktion, storleken av de högersidiga hjärtrummen, förekomst av perikardvätska samt mätning och uppskattning av trycken i lungkretsloppet [2,6].
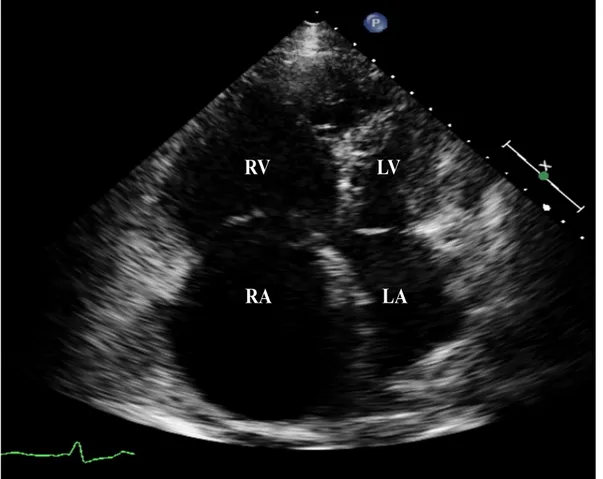
Figur 2. Apikal fyrkammarprojektion erhållen från patient med pulmonell arteriell hypertension. I figuren påvisas den visuella storleksskillnaden mellan de olika hjärtrummen. Höger kammare (right ventricle, RV) och höger förmak (right atrium, RA) har betydligt större dimensioner än vänster kammare (left ventricle, LV) och vänster förmak (left atrium, LA) [6]. (Bilder är använda med tillstånd av Anna Werther Evaldsson, Hjärtmottagningen EKO-lab Lund, SUS).
RV LV
Vid bedömning av högerkammarens systoliska funktion med ekokardiografi används parametrarna för högerkammarens fraktionerade areaförändring (right ventricular fractional area change, RVFAC), högerkammarens fria väggs systoliska maxhastighet (right ventricular peak systolic velocity, RVs’) och annulus tricuspidalis longitudinella rörlighet (tricuspid annular plane systolic excursion, TAPSE,). I apikal fyrkammarprojektion mäts även strain från
högerkammarens fria vägg (right ventricular free wall strain, RVFWS) vid bedömning av högerkammarens systoliska funktion [6,11–12]. Dessa parametrar baseras på longitudinell rörlighet [2,6].
Genom användning av Bernoullis förenklade ekvation kan det systoliska trycket i lungpulsådern (systolic pulmonary pressure, SPAP) beräknas. Detta görs genom beräkning av tryckgradienten (tricuspid regurgitant maximum pressure gradient, TRmaxPG) över tricuspidalisklaffen, som speglar tryckskillnaden mellan höger kammare och höger förmak (HK/HF-gradient). Vid beräkning av gradienten används den uppmätta maximala flödeshastigheten i tricuspidalisinsufficiensen (maximal tricuspid regurgitation velocity, TRVmax) [2,13]. Det skattade mRAP adderas till SPAP enligt nedan:
SPAP = 4 x (TRVmax)2 + mRAP [2].
Medeltrycket i höger förmak (mRAP) kan estimeras med ekokardiografi genom användning av inferior vena cava (IVC) och dess andningsvariabilitet, visas i figur
3 [2,11].
Figur 3. Visar inferior vena cava (IVC) i subcostal vy [6]. (Bilder är använda med tillstånd av Anna Werther Evaldsson, Hjärtmottagningen EKO-lab Lund, SUS).
Med ekokardiografi kan medeltrycket i lungkretsloppet estimeras genom beräkning av mPAP. Detta kan göras med olika ekokardiografiska mått [2]. Vid bestående pulmonalisinsufficiens (pulmonary regurgitation, PR) beräknas mPAP genom användning av pulmonalisinsufficiensens maxhastighet (maximal pulmonary regurgitation velocity, PRVmax) tillsammans med det skattade mRAP, enligt följande formel:
MPAP = 4 (PRVmax)2 + mRAP [2].
Vid ett ökat SPAP så kan mPAP beräknas samt uppskattas genom användning av accelerationstiden i pulmonalisflödet (pulmonary acceleration time, PAT). Med PAT beräknas hur tidigt pulmonalisinsufficiensens maxhastighet inträffat [2]. Vid en ökning av SPAP, så uppträder maxhastigheten mycket tidigare i
spektraldoppler kurvan, vilket bidrar till en kortare accelerationstid (AT). Med nedanstående formel kan mPAP beräknas och uppskattas vid PAT>120 ms:
MPAP = 79 - (0,45 x pulmonary acceleration time (PAT)) [2]. Vid PAT <120 ms kan en mycket säkrare beräkning och uppskattning erhållas med följande formel:
MPAP = 90 - (0,62 x PAT) [2,14].
Ovanstående formler innefattande parametern PAT blir osäkra vid hjärtfrekvenser <60 eller >100 slag/min. Vid ett sådant tillstånd används medelsystoliska
tryckgradienten (tricuspid regurgitant mean pressure gradient, TRmeanPG) över tricuspidalisklaffen uppmätt vid tricuspidalisinsufficiens (tricuspid regurgitant, TR). Detta genom att TRVmax registreras. TRmeanPG erhålls genom att TRVmean ritas in i den presenterade spektraldopplerkurvan [2,6]. Det skattade
förmakstrycket adderas till TRmeanPG och mPAP beräknas samt uppskattas med följande formel:
MPAP = TRmeanPG + mRAP [2].
En tidigare studie av Chemla et al. [15] har påvisat ännu ett sätt för beräkning samt uppskattning av mPAP. Även här används TRmaxPG. Det skattade mRAP i höger förmak adderas till TRmaxPG enligt följande formel:
MPAP = (0.61 x TRmaxPG) + mRAP +2 [15].
Referensmetod för att mäta trycken i de högersidiga hjärtrummen samt i lungkretsloppet är RHC. Den spelar en viktig roll vid diagnostisering samt uppföljning av behandlingseffekter för patienter med pulmonell hypertension. Detta eftersom den tillhandhåller exakta hemodynamiska data, som kan användas vid bestämning av hjärtminutvolymen (cardiac output, CO), utvärdering av
intrakardiella shuntar och klaffsjukdomar. Dessa används sedan vid bedömning av pumpförmågan och trycken i hjärtats olika hålrum. Även trycket i a.pulmonalis samt trycket i höger förmak mäts med denna metod [3,6,9].
Med RHC erhålls mer exakta mätningar för diagnostisering, medan ekokardiografi användas som en screeningmetod. Till skillnad från
ekokardiografi, så är RHC en invasiv metod som innebär större risker för patienten [9,13].
Right ventricular stroke work index (RVSWI)
Inom RHC används right ventricular stroke work index (RVSWI), som ett mått för att mäta högerkammarens arbete. RVSWI kan uppskattas som produkten av högerkammarens slagvolym och differensen mellan medeltrycket i lungpulsådern samt medeltrycket i höger förmak. Parametern inkluderar även högerkammarens kontraktila prestanda. Denna parameter redovisar för effekten av preload och afterload. Preload definieras som blodvolymen i slut-diastole medan afterload innebär motståndet som högerkammaren måste övervinna i lungkretsloppet, för att pulmonalisklaffen ska öppnas. MRAP representerar preload och mPAP
representerar afterload [6,16–19]. RVSWI beräknas med RHC vid användning av följande formel:
RVSWIRHC = (mPAP – mRAP) x stroke volume index (SVI) [6]. RVSWI har visat sig ha en prognostisk betydelse hos både barn och vuxna med PAH [19–21]. Det finns inga bestående normalvärden för RVSWIRHC, men ett förslag på normalvärden är 375–768 mmHg x mL/m2 [16].
I tidigare studier [17,18] har ekokardiografi använts vid beräkning av RVSWI parametern. I studien av Jumatate et al. [18] användes både TRmaxPG samt TRmeanPG vid beräkning av RVSWI, medan i studien av Di Maria et al. [17] användes endast TRmaxPG. I båda studierna [17,18] påvisades en måttlig till stark korrelation mellan parametern erhållet med ekokardiografi och RHC, men enbart i en av studierna [18] indexerades RVSW till BSA.
Syftet
Syftet med studien var att jämföra två olika ekokardiografiska metoder vid beräkning av RVSWI mot RVSWI beräknat med RHC. Detta för att kunna finna ytterligare ett mått vid bedömning av högerkammarfunktion med ekokardiografi hos patienter med PAH.
METOD OCH MATERIAL
Vid bedömning av högersidig hjärtfunktion genomfördes ekokardiografisk undersökning och RHC på 54 behandlingsnaiva PAH patienter.
Urval
70 patienter med obehandlad PAH undersöktes mellan åren 2012 och 2019 med både ekokardiografi och RHC. Efter exklusionskriterier som redovisas i figur 4, så var det totalt 54 patienter som inkluderades i studien. Av dessa var 67 % kvinnor med medelåldern 65 ± 13 år. De inkluderade patienterna undersöktes med högst 1–7 dagar mellan undersökningarna (mediantid 1 dag). Undersökningarna genomfördes på Skånes universitetssjukhus i Lund.
Figur 4. Initialt undersöktes 70 vuxna obehandlade PAH patienter. Efter exklusionskriterier enligt ovan inkluderades totalt 54 patienter. Data presenteras som medelvärde ± standardavvikelse (SD), median [Inter-quartile range, IQR] och antal (n) [6]. (Bilder är använda med tillstånd av Anna Werther Evaldsson, Hjärtmottagningen EKO-lab Lund, SUS).
Ekokardiografisk undersökning
Undersökningen utfördes av erfarna undersökare med ultraljudsapparaturen iE33 (Philips Healthcare, Eindhoven, NL) med proben S5-1. Under genomförandet användes ett körschema speciellt framtaget för patienter med pulmonell hypertension [18]. Alla ultraljudsbilder erhölls från standardprojektioner;
parasternala-, apikala- och subcostala vyer enligt guidelines [11]. Tvådimensionell (2D) teknik användes under undersökningen. Ultraljudsbilden optimerades efter behov med hjälp av sektorvidd, djup samt gain (förstärkning) [6,11].
Höger och vänster förmaksvolym samt RA mättes i fyrkammar-vyn. Volymerna indexerades med patientens kroppsyta (body surface area, BSA).
Högerkammarens dimensioner mättes i fokuserad högerkammarprojektion [6,11– 12]. Parametrar för bedömning av högerkammarfunktion som analyserades i studien [6] var RVFAC, RVs’, TAPSE samt RVFWS. Dessa parametrar mättes och analyserades enligt guidelines [11].
Ekokardiografiska parametrar
Medeltrycket i pulmonalisartären (mPAP) kan uppskattas med flera olika redan nämnda ekokardiografiska metoder. Två av dessa metoder användes i denna studie. Metoderna som användes vid beräkning samt uppskattning av mPAP med ekokardiografi var följande:
MPAPEKO1 = 90 - (0,62 x PAT) [2,14]. MPAPEKO2 = (0.61 x TRmaxPG) + mRAP +2 [15].
70 patienter
Behandlingsnaiva PAH patienter
54 patienter Tiden mellan EKO – RHC: 1 dag [0-1]
67% Kvinnor Ålder: 65 ± 13 år
Förmaksflimmer (n=2) Pacemaker (n=1)
Icke adekvat ticuspid spektraldoppler (n=1) By-pass operation av hjärtat (n=1)
Hjärtinfarkt med nedsatt systolisk vänsterkammarfunktion (n=1) Signifikant klaffsjukdom ( n=3)
Tidigare behandlad för PAH (n=3) Suboptimal bildkvalité (n=4)
I den parasternala kortaxelbilden registrerades flödeshastigheten i
högerkammarens utflödestrakt (right ventricular outflow tract, RVOT) med pulsad doppler. Sample volume placerades precis innan klaffen i utflödestrakten. PAT mättes enligt figur 5 [6,22–23] och användes i formeln för mPAP EKO1.
Figur 5. Visar flödeshastigheten i högerkammarens utflödestrakt (right ventricular outflow tract, RVOT) registrerad med en pulsad doppler. Accelerationstiden i pulmonalisflödet (pulmonary acceleration time, PAT) mättes med den gröna linjen med start från flödets start tills att maxhastigheten nådes [6,23]. (Bilder är använda med tillstånd av Anna Werther Evaldsson, Hjärtmottagningen EKO-lab Lund, SUS).
För beräkning av maximala tryckgradienten över tricuspidalisklaffen (TRmaxPG) användes en kontinuerlig doppler i tricuspidalisinsufficiensen (TR). Vid
beräkning användes medelvärdet av den högsta registrerade flödeshastigheten över tricuspidalisklaffen (TRVmax) från tre hjärtslag, som visas i figur 6. Med hjälp av Bernoullis förenklade ekvation beräknades maximala tryckgradienten över klaffläckaget [2,6], för att sedan användas vid beräkning av mPAP EKO2. TRmaxPG beräknades med följande formel:
ΔP max= 4 x (Vmax)2 [2].
ΔP max representerar i detta fall TRmaxPG, medan Vmax representerar TRVmax. TR graderades som frånvarande (0), lindrig (1), måttlig (2) och svår (3) [6].
Figur 6. Visar en ekokardiografisk illustration av spektraldopplerkurvan över en tricuspidalisinsufficiens (tricuspid regurgitation, TR). I spektraldopplerkurvan är
tricuspidalisinsufficiens maxhastighet (tricuspid regurgitation maximal velocity, TRVmax)
markerad med en grön prick [6]. (Bilder är använda med tillstånd av Anna Werther Evaldsson, Hjärtmottagningen EKO-lab Lund, SUS).
Vid uppskattning av högerförmakstryck (mRAP) bedömdes inferior vena cava diameter (IVCd) och dess kollabering vid inandning. Bedömningen utfördes enligt guidelines [3], som presenteras i tabell 1. Det uppskattade mRAP användes i formeln för mPAPEKO2.
Tabell 1. Visar värdet av mRAP uppskattat med ekokardiografi enligt guidelines [3].
IVC diameter IVC kollabering % mRAPEKO
Låg <2,1 cm >50 % 3 mmHg
Intermediär <2,1 cm
>2,1 cm <50 % >50 % 8 mmHg 8 mmHg
Hög >2,1 cm <50 % 15 mmHg
IVC (inferior vena cava), mRAP (mean right atrial pressure, medeltrycket i höger förmak).
Vänsterkammarens slagvolym (stroke volume, SV) erhölls genom att en pulsad doppler användes i en apikal femkammar-vy tagen i vänsterkammarens
utflödestrakt (left ventricular outflow tract, LVOT). Flödesintergralen (velocity time integral, VTI) beräknades med utlinjering av spektraldopplerkurvan. Diametern från LVOT mättes i slut-systole (aortaklaffen som maximalt öppen) från en parasternal långaxelvy [2,6,11]. Mätningarna genomfördes på samma sätt som exemplet i figur 7 uppvisar. Slagvolymen beräknades med följande formel:
Figur 7. Visar exempel på beräkning av SV. I bild A) visas LVOT diameter mät i parasternal långaxelvy. Bild B) visar en pulsad doppler i LVOT och VTILVOT registrerad i fyrkammarvyn [2].
Stroke volume index delvis slagvolymindex (SVIEKO) bestämdes genom
indexering av de erhållna slagvolymerna med patientens BSA. SVIEKO användes sedan vid beräkning av RVSWIEKO1-2 [6].
Right ventricular stroke work index beräknat med ekokardiografi
I studien användes två ekokardiografiska metoder (mPAPEKO1 och mPAPEKO2) vid uträkning av RVSWIEKO. De beräknade medeltrycken med nedanstående formler (mPAPEKO1-2) lades sedan in i följande formel för RVSWIRHC:
RVSWIRHC = (mPAP – mRAP) x SVIRHC [6]. mPAPEKO1 = 90 - (0,62 x PAT) [2,14].
RVSWIEKO1 = (90-(0,62 x PAT)) x SVIEKO mPAPEKO2 = (0.61 x TRmaxPG) + mRAP +2 [15].
RVSWIEKO2 = ((0.61 x TRmaxPG) + mRAP +2) x SVIEKO
I metoderna mPAPEKO1 och RVSWIEKO1 adderades inte det skattade trycket i höger förmak (mRAP).
Högersidig hjärtkateterisering
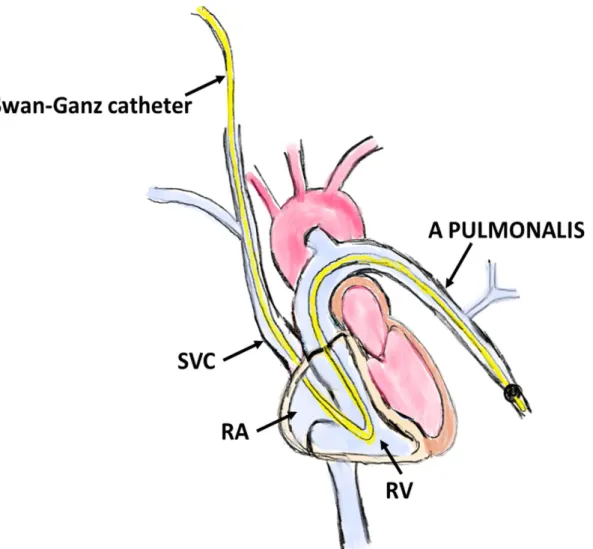
Undersökningen genomfördes med patienten i ryggläge under vila med lokalbedövning. Via vena jugularis interna (högra inre halsvenen) fördes en 8 French introducer in i med hjälp av seldingerteknik. En Swan-Ganz-kateter med tre lumen och en ballong i spetsen, infördes via halsvenen och vidare till höger hjärthalva, för att den sedan skulle föras vidare till lungartärerna (figur 8). Under
fem hjärtslag, med fri andning, registrerades de systoliska-, diastoliska- och medeltrycken i högerförmak, högerkammare samt i a. pulmonalis. Även trycket i vänster förmak (PAWP) bestämdes genom mätning av inkilningstrycket i
lungkärlsträdet. Med hjälp av termodilution beräknades högerkammarens hjärtminutvolym (CO), med enheten ml /min. Ett förhöjt erhållet mRAP fördefinierades som >8mm Hg. Systemblodtrycket mättes med hjälp av blodtrycksmätare [6].
Hemodynamiska parametrar
Vid beräkning av slagvolymen (SV) (ml/slag) dividerades CO (ml/min) med hjärtfrekvensen (slag/min). Slagvolymindex (SVI) bestämdes genom att SV indexerades med patientens BSA [6].
Figur 8. Visar en skissartad bild över högersidig hjärtkateterisering vid användning av en Swan-Ganz kateter. Den svarta pricken i figuren föreställer ballongen som mätte inkilningstrycket vid uppblåsningen. RA (right atrium, höger förmak), SVC (superior vena cava), RV (right ventricle, höger kammare), a. pulmonalis (arteria pulmonalis, lungartären) [6]. (Bilder är använda med tillstånd av Anna Werther Evaldsson, Hjärtmottagningen EKO-lab Lund, SUS).
Med RHC beräknades medeltrycket (mPAP) med följande formel: mPAPRHC = %./. 1 (3./.4%./.)6 [24].
Vid beräkning av RVSWI med RHC användes följande formel: RVSWIRHC = (mPAP - mRAP) x SVIRHC [6].
Statistisk analys
Sammanställda och beräknade data presenteras som
medelvärde±standradavvikelse. Sammanställningen och beräkningarna av rådata utfördes med Excel (Version 16.43 2020 Microsoft). Statistiska analyser
genomfördes med IBM, SPSS Statistics (Version 25). Visuell bedömning av histogram samt Kolmogrov Smirov test användes, för att säkerhetsställa att den använda patientdata i studien var normalfördelad. Student´s t-test användes vid jämförelse samt utvärdering av statistisk signifikans mellan metoderna. Ett p-värde <0,05 ansågs statistiskt signifikant.
Med hjälp av Pearson’s korrelationskoefficient beräknades korrelationen (r-värde) mellan RVSWI erhållet med ekokardiografi och RHC [25–27]. Korrelationen mellan metoderna graderades som försumbar (r-värde 0,0–0,3), svag (r-värde 0,3– 0,5), måttlig (r-värde 0,5–0,7), stark (r-värde 0,7–0,9) eller mycket stark (r-värde 0,9–1,0) [18,28].
Etisk bedömning
Studien genomfördes i enlighet med Helsinki deklarationen och var godkänd av Lunds etiska kommitté, diarienummer: Dnr 2010/114, 2010/248 samt 2013/442. Detta är en retrospektiv studie och den behandlade patientdata i studien är material från genomförda ekokardiografiska och RHC undersökningar, som utfördes på klinisk indikation. Det innebär att det inte förelåg några risker för patienterna i denna studie, eftersom dessa undersökningar redan är genomförda. All data som behandlades i studien var avidentifierad, och kan därmed inte kopplas till enskild individ.
RESULTAT
Efter exklusion innefattade studien 54 patienter (ålder 65±13) varav 36 var kvinnor. Patienter genomgick både ekokardiografi och RHC undersökning med mediantid på 1 dag [0–1 dagar]. Alla inkluderade patienter hade diagnosen PAH och inga patienter var behandlade med PAH läkemedel. Orsaken till PAH var idiopatisk (n=30), familjär (n=3), associerat till bindvävssjukdom (n=17)
associerat till portalhypertoni (n=2) samt läkemedel- och toxininducerad (n=2). Alla patienter i studien hade mPAP ≥ 20 mmHG (enligt figur 1). Medelvärdet på patienternas BSA var 1,8±0,2 m2.
Studien grundar sig på samma patientpopulation som i en tidigare studie [18]. I tabell 2 presenteras bakgrundsdata över insamlade patientdata från
ekokardiografiska och RHC undersökningar, som användes för beräkningar samt resonemang i den aktuella studien.
Tabell 2. Nedan presenteras basala ekokardiografiska och hemodynamiska parametrar för inkluderade studiedeltagare (n=54) [18].
Den behandlade patientdata redovisas som medelvärde±standardavvikelse (SD) eller median [IQR]. LVEF (left ventricular ejection fraction, vänsterkammarens ejektionsfraktion), LA (left atrium, vänster förmak), RA (right atrium, höger förmak), BSA (body surface area, kroppsyta) RV(right ventricle, höger kammare), RV inflow (högerkammarens basala diameter), RV mid (högerkammarens midkavitära diameter), RVFAC (right ventricular fractional area change, högerkammarens fraktionerade areaförändring), TAPSE (tricuspid annular plane systolic excursion, annulus tricuspidalis longitudinella rörlighet), RVs’ (right ventricular peak systolic velocity, högerkammarens fria väggs systoliska maxhastighet), RVFWS (right ventricular free wall strain, högerkammarens fria vägg strain), CO (cardiac output, hjärtminutvolym), CI (cardiac index, indexerad hjärtminutvolym), TR (tricuspid regurgitation, tricuspidalisinsufficiens), TRVmax
(TR maximum velocity, tricuspidalisinsufficiensens maxhastighet), IVCd (inferior vena cava diameter), LVOT (left ventricular outflow tract, vänsterkammarens utflödestrakt), VTI (velocity time integral, flödesintergralen), PAT (pulmonary acceleration time, pulmonalisflödets
accelerationstid), SPAP (systolic pulmonary arterial pressure, systoliska pulmonalistrycket), DPAP (diastolic pulmonary arterial pressure, diastoliska pulmonalistrycket), PAWP (pulmonary arterial wedge pressure, pulmonellt inkilningstryck), mRAP (mean right atrial pressure,
medeltrycket i höger förmak), HR (heart rate, hjärtfrekvens), PVR (pulmonary vascular resistance, pulmonell vaskulär resistans), WU (Wood Units, Woodenheter).
Ekokardiografiska parametrar LVEF (%) 61±10 LA volume/BSA (mL/m2) 23±11 RA volume/BSA (mL/m2) 43±20 RV inflow (mm) 48±10 RV mid (mm) 37±9 RVFAC (%) 27±12 TAPSE (mm) 17±5 RVs´ (cm/s) 10±2,9 RVFWS (%) -13,4±4,7 CO (L/min) 4,2±1,3 CI (L/min/m2) 2,3±0,6 TRVmax (m/s) 4,1±0,5 IVCd (mm) 19±5 LVOT diameter 21±2 VTILVOT 15±5 PAT 72 ± 21
Högersidig hjärtkateterisering parametrar
SPAP (mmHg) 76±19 DPAP (mmHg) 29±11 PAWP (mmHg) 7 [5–10] mRAP (mmHg) 7±5 CO (L/min) 4,2±1,2 CI (L/min/m2) 2,3±0,6 HR (slag/min) 83±15 PVR (WU) 10,3±5,0
Enligt tabell 2 visades att patienterna hade ett litet vänsterförmak, normalstor vänsterkammare med normal ejektionsfraktion. De högersidiga hjärtrummen var dilaterade. Högerkammarens funktion var nedsatt beräknat med RVFAC och RVFWS samt i nedre normalvärdesorådet för TAPSE och RVs´. Med RHC kunde det påvisas att patienterna hade en prekapillär pulmonell hypertension med förhöjt mPAP, normalt PAWP samt ökat PVR.
Jämförelse mellan ekokardiografi och högersidig hjärtkateterisering
Vid beräkning av de ekokardiografiska och hemodynamiska parametrar som redovisas i tabell 3 användes patientdata i tabell 2.
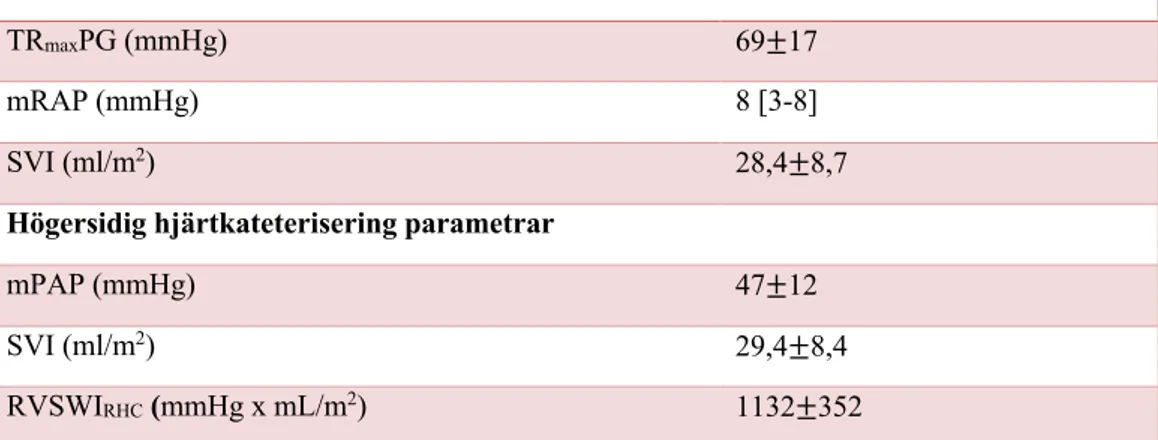
Tabell 3. Visar beräknade ekokardiografiska och hemodynamiska parametrar.
Ekokardiografiska parametrar
TRmaxPG (mmHg) 69±17
mRAP (mmHg) 8 [3-8]
SVI (ml/m2) 28,4±8,7
Högersidig hjärtkateterisering parametrar
mPAP (mmHg) 47±12
SVI (ml/m2) 29,4±8,4
RVSWIRHC (mmHg x mL/m2) 1132±352
Den behandlade patientdata redovisas som medelvärde±standardavvikelse (SD) eller median [IQR]. TRVmaxPG (tricuspid regurgitant maximum pressure gradient, maximala tryckgradienten
över tricuspidalisinsufficiensen), mRAP (mean right atrial pressure, medeltrycket i höger förmak), SVI (stroke volume index, slagvolymindex), mPAP (mean pulmonary arterial pressure,
medeltrycket i pulmonalisartären), RVSWI (right ventricular stroke work index, högerkammarens slagarbete index).
Utöver ovanstående presenterade parametrar i tabell 3, användes även parameter PAT i tabell 2 vid beräkningar av de ekokardiografiska parametrar som redovisas i tabell 4.
Tabell 4. Visar erhållna absoluta värden av mPAP och RVSWI beräknat med ekokardiografi.
Mean pulmonary arterial pressure (mmHg) Absoluta värden
mPAPEKO1 45,3±13,1
mPAPEKO2 50,4±12,1
Right ventricular stroke index (mmHg x mL/m2)
RVSWIEKO1 1239±455***
RVSWIEKO2 1390±420***
Behandlade data presenteras som medelvärde±standardavvikelse (SD). ***=p <0,001, statistisk signifikans. mPAP (mean pulmonary arterial pressure, medeltrycket i pulmonalisartären), RVSWI (right ventricular stroke work index, högerkammarens slagarbete index).
Absoluta värden för mPAPEKO1-2 och RVSWIEKO1-2 som presenteras i tabell 4 är denna studies resultat. De erhållna värden för RVSWIEKO1 ochRVSWIEKO2 jämfördes med beräknade RVSWIRHC som redovisas i tabell 3. Enligt tabell 4 påvisade absoluta värden av RVSWIEKO1 och RVSWIEKO2 en statistisk signifikant skillnad (p <0,001) i jämförelse med RVSWIRHC.
Figur 9. Spridningsdiagram med en regressionslinje, som visar korrelationen [25,29] mellan right
right ventricular stroke work index (RVSWI) beräknat med ekokardiografi (EKO1)och högersidig hjärtkateterisering (right heart catheterization, RHC). R-värde representerar korrelationsgraden. P-värde representerar sannolikheten för statistisk skillnad, n.s= ingen signifikant skillnad.
I figur 9 visas sambandet mellan en av de ekokardiografiska metoderna och RHC vid beräkning av RVSWI. Baserat på korrelationsgraden [28], så påvisade
RVSWIEKO1 enligt ovanstående regressionskurva enförsumbar korrelation med RVSWIRHC (r=0,239, p=n. s).
Figur 10. Spridningsdiagram med en regressionslinje, som visar korrelationen [25,29] mellan right ventricular stroke work index (RVSWI) beräknat med ekokardiografi (EKO2)och högersidig hjärtkateterisering (right heart catheterization, RHC). R-värde representerar korrelationsgraden, medan p-värde representerar sannolikheten för statistisk skillnad mellan metoderna, p
<0,001=statistisk signifikans.
I figur 10 visas sambandet mellan den andra ekokardiografiska metoden och RHC vid beräkning av RVSWI. Baserat på korrelationsgraden [28], så uppvisade RVSWIEKO2 enligt ovanstående regressionskurva enmåttlig korrelation med RVSWIRHC (r=0,657, p <0,001).
r = 0,239 p = n.s
r = 0,657 p <0,001
DISKUSSION
Detta är den första studien som genomförts, för att jämföra ekokardiografiskt beräknat RVSWI med metoderna mPAPEKO1 (RVSWIEKO1) och mPAPEKO2 (RVSWIEKO2) mot RVSWIRHC. En måttlig korrelation kunde påvisas för RVSWIEKO2, medan försumbar korrelation påvisades för RVSWIEKO1.
PAH bidrar till en försämrad livskvalitet och prognos [30]. Det är därför viktigt att patienten får diagnosen i tid. Vid PAH spelar högerkammarfunktionen en viktig roll och ekokardiografi är första linjens undersökningsmetod, för att bedöma denna. Ekokardiografi är en viktig undersökningsmetod vid både diagnos och uppföljning av PAH patienter [3]. I tidigare studier [19–21] har parametern RVSWI påvisats som en god prognostisk parameter både hos barn och vuxna, men beräknat med RHC. I nuläget finns det inga normalvärden för RVSWIRHC, men 375–768 mmHg x mL/m2 är ett förslag på ett normalintervall [16]. RVSWI beräknat ekokardiografiskt kan vara ett ytterligare samt kompletterande mått på högerkammarens funktion, eftersom de parametrarna som finns i nuläget endast baseras på longitudinell rörlighet och tar inte hänsyn till pre- och afterload samt slagvolymen [2, 6].
Metoddiskussion
De ekokardiografiska metoderna som användes i studien innefattar både styrkor och svagheter. En av de ekokardiografiska metoderna (RVSWIEKO2/mPAPEKO2) baserades på TRmaxPG och innefattade parametern mRAP. Den andra
ekokardiografiska metoden (RVSWIEKO1/mPAPEKO1)innefattade parametern PAT. Både dessa metoder innefattade dock SVI. Däremot påvisade endast
metoden (RVSWIEKO2/mPAPEKO2) en måttlig korrelation med RHC (RVSWIRHC), medan den andra metoden (RVSWIEKO1/mPAPEKO1)uppvisade försumbar
korrelation med RHC (RVSWIRHC).
Pulmonary acceleration time (PAT)
Parametern PAT användes i de ekokardiografiska metoderna (mPAPEKO1/ RVSWIEKO1) i denna studie. Vid behandling av PAH minskar ofta
högerkammarens storlek och därmed försvinner ibland tricuspidalisinsufficiensen (TR). I sådana fall kan inte beräkningar av mPAP som inkluderar gradienten över tricuspidalisklaffen (TRVmaxPG eller TRVmeanPG) användas. Vid ett sådant tillstånd kan accelerationstiden i pulmonalisflödet (PAT) användas istället som ett indirekt mått, för att bedöma om patienten har förhöjd lungkärlsresistans. Denna minskar med ökande lungkärlsresistens och PAT <105 ms är ett tecken till att patienten har pulmonell hypertension [3]. Ekokardiografiska metoden som innefattade PAT används vid beräkning samt uppskattning av mPAPEKO1 hos behandlingsnaiva PAH patienter med PAT <120 ms. I denna studie användes PAT i en av de ekokardiografiska metoderna, eftersom studien innefattade patienter med obehandlad PAH. Denna metod är däremot osäker vid hjärtfrekvenser <60 slag/min och >100 slag/minut [2,23]. De flesta patienter som ingick i studien hade en hjärtfrekvens inom intervallet, medan enstaka hade en frekvens utanför
intervallet. Det är därmed osannolikt att dessa patienter kan ha påverkat det erhållna resultatet. I studien Parasuraman et al. [23] påpekas att PAT linjen (figur 5) kan medföra svårigheter vid mätning längs den presenterade kurvan, vilket kan bidra till underskattning av PAT. Detta kan istället vara en felkälla som bidragit till den försvagade korrelationen mellan metoderna i denna studie.
Tricuspid regurgitant maximum pressure gradient (TRmaxPG)
Vid beräkning av RVSWIEKO 2 användes parametern TRmaxPG. Denna metod har också en del svagheter. Dessa svagheter kan ha bidragit till felkällor, som påverkat resultatet. Frånvaro av TR och svårundersökta patienter kan medföra svårigheter vid registrering av TRmaxPG. Även vinkeln vid registrering av denna parameter kan bidra till en del svårigheter samt felkällor. Flödeshastigheten kan underskattas vid felaktig registrering av ultraljudsstrålens vinkel [2]. Ofta kan den bästa signalen av TR registreras från högerfokuserade-vyer, och inte alltid från standardprojektioner [23,31]. Fördelen med TRmaxPG är däremot att den kan erhållas samt registreras i flera olika vyer, för att sedan använda den bästa registrerade signalen vid beräkning av parametern. Detta innebär att det finns större chans till att erhålla en lämplig vinkel i någon av de olika vyerna vid dopplerregistrering [32].
Andra tillstånd som kan bidra till felkällor och därmed underskattning av systoliska trycket i lungpulsådern (SPAP) är graden på TR. Ett förhöjt tryck i högerkammaren leder till en kompensation av kammaren, vilket resulterar i en mindre TR grad. Detta bidrar till en försvagad dopplersignal och därmed falskt för låg flödeshastighet, vilket leder till att SPAP underskattas. Vid sådana fall kan kontrast i form av agiterad koksaltslösning användas, för att förstärka signalen. Kontrasten kan dock ge artefakter, som kan leda till överskattning av TRmaxPG. En uttalad TR kan däremot orsaka en tyckutjämning mellan höger förmak och höger kammare, vilket bidrar till underskattning samt felbedömning av SPAP [2,22–23].
Ekokardiografiska parametrar
Vid beräkning av slagvolymen (SV) så kan både diameter och VTI i LVOT och RVOT användas. SV är i normala fall lika både på höger och vänster, men med vissa undantag som vid förmaksseptumdefekter eller vid betydande
aortainsufficiens. Bestående förmaksseptumdefekter bidrar till att blodet från vänster läcker över till höger förmak, vilket bidrar till att SV blir större i RVOT. Vid aortainsufficiens så läcker blodet tillbaka till vänster kammare.
Kompensationsmekanismer bidrar till ökning av SV i LVOT. Detta för att vänsterkammaren ska både pumpa ut den normala mängden blod, som kroppen behöver för varje slag, men även det som läcker tillbaka vid klaffläckage [2]. I denna studie var alla dessa patienter exkluderade. Detta bör därför inte påverkat resultatet. Under denna studie användes diametern och VTI i LVOT vid beräkning av SV. Detta eftersom tidigare studie [33] har påvisat att beräkning av diametern och VTI i RVOT bidrar till felkällor. Bland annat svårigheter med att erhålla rätt vinkel av ultraljudstrålen [2, 33], men största problemet vid användning av RVOT är diametern [6, 33]. Vid dopplerregistrering kan däremot en bättre vinkel av ultraljudsstrålen erhållas i LVOT, vilket innebär en mindre risk för underskattning av flödeshastigheten [2]. Dock påpekas i en annan studie [34] att även mätningar i LVOT kan bidra till felkällor. Det är viktigt att LVOT diameter mäts i en
inzoomad ultraljudsbild av aortaroten, för att rätt mått ska erhållas. Vinkeln på ultraljudsstrålen och rätt position av sample volume är även viktigt här, för att rätt flödeshastighet ska registreras. Hög gain och felaktiga filterinställningar kan också bidra till felkällor [34]. En uttalad TR mätt med RHC bidrar däremot till en underskattning av CO i LVOT [35], men ingen av patienterna i denna studie hade en uttalad TR. Anledningen till att LVOT användes i studien är på grund av ovanstående nämnda fördelar med denna.
I studien av Jumatate et al. [18] påvisades att inkludering av mRAP vid
ekokardiografisk beräkning av RVSWIinte hade någon påverkan på resultatet. Detta eftersom de metoderna som inte innefattade mRAP påverkade resultaten av korrelationsanalysen samt att en av dessa metoder inte påvisade någon signifikant skillnad i absoluta värden mot RVSWIRHC. Detta var anledningen till att mRAP inte subtraherades från beräknad mPAP i denna studie, för beräkning av
RVSWIEKO1. I samma studie [18] visade en annan ekokardiografisk metod som innefattade mRAP en stark korrelation med RHC, men dock påvisades en signifikant skillnad i absoluta värden mellan metoderna.Parametern mRAP användes inte heller vid beräkning av RVSWI med RHC i en tidigare studie av Di Maria et al. [17].
I denna studie visade den ekokardiografiska metoden RVSWIEKO2 som innefattade parametern mRAP en måttlig korrelation med RVSWIRHC till skillnad från
RVSWIEKO1. Dock påvisades en signifikant skillnad i absoluta värden mot RVSWIRHC. En tidigare studie [36] visade att mRAP kan överskattas vid användning av inferior vena cava (IVC) mätningar. Mätningarna kan bidra till falskt för högt SPAP. IVC är ingen bra metod, för att skatta vid högt samt lågt mRAP [37]. Detta bevisades även i denna studie, eftersom absoluta värdet av RVSWIEKO2 blevstörreän för RVSWIRHC. Det råder delade meningar om man skall addera mRAP när trycket i lungkretsloppet skall mätas med ekokardiografi. Guidelines för pulmonell hypertension[3] rekommenderar att endast använda TRVmaxPGutan addering av mRAP, medan ASE guidelines [11] rekommenderar tillägg av mRAP (bedömt med hjälp av IVC). Att hitta en annan ekokardiografisk metod vid mätning samt uppskattning av mRAP är något som bör undersökas närmare i framtida studier.
Statistikdiskussion
Med histogram utvärderades normalfördelningen av den behandlade patientdata i studien. Eftersom patientdata var normalfördelad kunde Student´s t-test och Pearson’s korrelationstest tillämpas. Student t’test användes för att påvisa om det föreligger statistisk signifikans mellan RVSWI mätt med ekokardiografi och RHC. Korrelation är en statistisk metod som användes, för att utvärdera om det finns något samband mellan metoderna. Dock ska resultatet tolkas med
försiktighet, då korrelationanalys inte mäter någon överenstämmelse utan bara ett samband mellan metoderna. Bland-Altman metoden utfördes inte, eftersom en signifikant skillnad påvisades mellan metoderna [25,27].
Resultatdiskussion
De ekokardiografiska metoderna (RVSWIEKO1 och RVSWIEKO2) visade signifikant skillnad (p <0,001) i absoluta värden mot RVSWIRHC. Även absoluta värden för mPAPEKO1 ochmPAPEKO2 påvisades signifikant skilda (p <0,001), vilket kan vara en orsak till att de ekokardiografiska metoderna visade olika korrelationsgrad mot RVSWIRHC. RVSWIEKO2 visade en måttlig korrelation med RVSWIRHC jämfört med RVSWIEKO1,som endast påvisade en försumbar korrelation med RVSWIRHC. Orsaken till att RVSWIEKO1 påvisade en försumbar korrelation med RVSWIRHC, kan bero på en del olika faktorer som till exempel att det finns större chans till felkällor vid beräkning av mPAP med PAT.
En annan anledning till skillnaderna mellan de ekokardiografiska metoderna och RHC kan bero på orsaken till PAH. I en studie av Brittain et al. [20] fann man att RVSWIRHC var högre hos IPAH patienter än hos FPAH patienter. För att kunna
använda RVSWIEKO utan avseende på patientens etiologi bör därför detta undersökas närmre. Detta kan göras genom att testa om RVSWIEKO2 bidrar till samma resultat som studien av Brittain et al. [20]. Om liknande resultat erhålls, vilket är högst troligt så kan slutsatsen dras att även parametern RVSWI beräknat ekokardiografiskt påverkas av de bakomliggande orsakerna. Detta hade kunnat eventuellt påvisa ett ytterligare samband mellan metoderna (RVSWIEKO2 och RVSWIRHC). Även fler studier skulle då behövas, för att finna normalvärden, som motsvarar alla patientgrupper.
Studien visade att RVSWIEKO2 skulle endast i dagsläget kunna användas vid uppföljning av PAH patienter. Detta eftersom RVSWIEKO2 inte kan jämföras i absoluta värden mot RVSWIRHC, och bör därför inte användas som ett enskilt värde vid diagnostisering. Ytterligare en anledning till detta är avsaknaden av normalvärden för parametern. Vid uppföljningen bör patienten användas som sin egen referens. Ekokardiografiskt beräknat RVSWi kan inte i dagens läge ersätta RHC och kliniska indikationer samt ekokardiografiska fynd bör alltid
kompletteras med RHC [3,18].
Begränsningar
Den genomförda studien sätter en del begränsningar, eftersom studien innefattade ett mindre antal patienter med en liten åldervariation (65±13 år). Studiens
könsfördelning var närmelsevis jämnfördelad, vilket inte bidrar till några
begränsningar i det fallet. Dock så innefattar studien endast äldre människor och inga barn. Studien bör inkludera ett större antal studiedeltagare och även större åldervariation bland patienterna, för att en generaliserad slutsats ska kunna dras kring studiens syfte. Parametern bör utvärderas vidare på andra patientgrupper, såsom patienter med hjärtsvikt och inför inläggning av en mekanisk hjärtpump (left ventricular assist device, LVAD). Detta eftersom RVSWIRHC är en parameter som vanligtvis används vid bedömning inför inläggning av mekanisk hjärtpump [38]. Andra begräsningar är även att det inte finns bestående normalvärden för RVSWI [6], vilket bör utvärderas vidare i framtida studier.
KONKLUSION
Syftet med studien är därmed uppfyllt, eftersom den har påvisat att RVSWIEKO2 skulle kunna användas som ett ytterligare ekokardiografiskt mått vid bedömning av högerkammarfunktion hos PAH patienter. Att använda sig av RVSWIEKO1 rekommenderas inte enligt denna studie. Det krävs dock ytterligare studier med normalmaterial, större antal studiedeltagare, åldersvariation och andra
REFERENSER
1. Hoeper M, Ghofrani H, Grünig E, Klose H, Olschewski H, Rosenkranz S, (2017) Pulmonary Hypertension. Deutsches Ärzteblatt International, 114, 73–84.
2. Olsson A, (2014) Ekokardiografi. Stockholm, TryckSpecialisten AB. 3. Galiè N, Humbert M, Vachiery J L, Gibbs S, Lang I, Torbicki A,
Simonneau G, Peacock A, Noordegraaf A V, Beghetti M, Ghofrani Gomez Sanchez M A, Hansmann G, Klepetko W, Lancellotti P, Matucci M, McDonagh T, Pierard L A, Trindade P T, Zompatori M, Hoeper M, ESC Scientific Document Group, (2016) 2015 ESC/ERS Guidelines for the diagnosis and treatment of pulmonary hypertension: the Joint Task Force for the Diagnosis and Treatment of Pulmonary Hypertension of the European Society of Cardiology (ESC) and the European Respiratory Society (ERS): Endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC), International Society for Heart and Lung Transplantation (ISHLT). European Heart Journal, 37, 67-119.
4. Vachiery J L, Adir Y, Barberà J A, Champion H, Coghlan J G, Cottin V, Marco T D, Galiè N, Ghino S, Gibbs S, Martinez F, Semigran M,
Simonneau G, Wells A, Werner S, (2013) Pulmonary hypertension due to left heart diseases. Journal of the American College of Cardiology, 62, 100-108.
5. Simonneau G, Montani D, Celermajer D S, Denton C P, Gatzoulis M A, Krowka M, Williams P G, Souza R, (2019) Haemodynamic definitions and updated clinical classification of pulmonary hypertension. European
Respiratory Journal, 53, 1-13.
6. Werther Evaldsson A, (2020) Assessment of right heart pulmonary
hypertension. Lund university, Faculty of Medicine.
7. Thenappan T, Ormiston M L, Ryan J J, Archer S L, (2018) Pulmonary aterial hypertension:pathogenesis and clinical management. The BMJ, 360, 5492.
8. Corciova F C, Georgescu C A, (2012) Prognostic Factors in Pulmonary Hypetension. Maedica a Journal of Clinical Medicine, 7, 30-37.
9. Callan P, Clark A L, (2016) Right heart catheterization: indications and interpretation. Heart, 102, 147–157.
10. Raymond R J, Hinderliter A L, Willis P W, Ralph D, Caldwell E J, Williams W, Ettinger N A, Hill N S, Summer W R, DE Boisblanc B, Schwartz T, Koch G, Clayton L M, Jöbsis M M, Crow J W, Long W, (2002) Echocardiographic predictors of adverse outcomes in primary pulmonary hypertension. Journal of the American College of Cardiology,
11. Lang R M, Badano L P, Mor-Avi V, Afilalo J, Armstrong A, Ernande L, Flachskampf F A, Foster E, Goldstein S A, Kuznetsova T, Lancellotti P, Muraru D, Picard M H, Rietzschel E R, Rudski L, Spencer K T, Tsang W, Voigt J U, (2015) Recommendations for cardiac chamber quantification by echocardiography in adults: an update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging. Journal of the American Society of Echocardiography: official
publication of the American Society of Echocardiography, 28,1-39.
12. Genovese D, Mor-Avi V, Palermo C, Muraru D, Volpato V, Kruse E, Yamat M, Aruta P, Addetia K, Badano L P, Lang M, (2019) Comparison Between Four-Chamber and Right ventricular Size and Function. Journal
of the American Society of Echocardiography: official publication of the American Society of Echocardiography, 32, 484-494.
13. El-Korashy R I M, Amin Y M, Eissa A I, Thabet T S, (2013)
Echocardiography versus right heart catheterization in class I pulmonary.
ScienceDirect, 63, 419-422.
14. Dabestani A, Mahan G, Gardin J M, Takenaka K, Burn C, Allfie A, Henry W L, (1987) Evaluation of pulmonary artery pressure and resistance by pulsed Doppler echocardiography. American Journal of Cardiology, 59, 662- 668.
15. Chemla D, Castelain V, Humbert M, Hébert J L, Simonneau G, Lecarpentier Y, Hervé P, (2004) New Formula for Predicting Mean Pulmonary Artery Pressure Using Systolic Pulmonary Artery Pressure.
CHEST Journal, 126, 1313-1317.
16. Ibe T, Wada H, Sakakura K, Ito M, Ugata Y, Yamamoto K, Taniguchi Y, Momomura S I, Fujita H, (2018) Right Ventricular Stroke Work Index.
International Heart Journal, 59, 1047-1051.
17. Di Maria M V, Burkett D A, Younoszai A K, Landeck B F, 2nd, Mertens L, Ivy D D, Friedberg M K, Hunter K S, (2015) Echocardiographic estimation of right ventricular stroke work in children with pulmonary arterial hypertension:comparison with invasive measurements. Journal of
the American Society of Echocardiograph: official publication of the American Society of Echocardiography, 28, 1350-1357.
18. Jumatate R, Ingvarsson A, Smith G, Roijer A, Ostenfeld E, Waktare J, Rådegran G, Meurling C, Werther Evaldsson A, (2020) Right ventricular stroke work index in adult patients with pulmonary arterial hypertension: a comparison between echocardiography and right heart catheterization. (In manuscript).
19. Di Maria M V, Younoszai A K, Mertens L, Bruce F, Landeck BF, 2nd, Ivy D D, Hunter K S, Friedberg M K, (2014) RV stroke work in children with pulmonary arterial hypertension:estimation based on invasive
haemodynamic assessment and correlation with outcomes. Heart, 100, 1342-1347.
20. Brittain E l, Pugh M E, Wheeler L A, Robbins I M, Loyd J E, Newman J H, Larkin E K, Austin E D, Hemnes A R, (2013) Shorter survival in familial versus idiopathic pulmonary arterial hypertension is associated with. hemodynamic markers of impaired right ventricular function.
Pulmonary Circulation, 3, 589-598.
21. Clapham K R, Highland K B, Rao Y, Fares W H, (2020) Reduced RVSWI Is Associated With Increased Mortality in Connective Tissue Disease Associated Pulmonary Arterial Hypertension. Frontiers in Cardiovascular
Medicine 7, 77.
22. Rudzki L G, Lai W W, Afilalo J, Hua L, Handschumacher M D, Chandrasekaran K, Solomon S D, Louie E K, Schiller N B, (2010) Guidelines for the echocardiographic assessment of the right heart in adults: a report from the American Society of Echocardiography endorsed by the European Association of Echocardiography, a registered branch of 21the European Society of Cardiology, and the Canadian Society of Echocardiography. Journal of the American Society of Echocardiograph:
official publication of the American Society of Echocardiography, 23,
685–713.
23. Parasuraman S, Walker S, London B L, Gollop N D, Wilson A M, Lowery C, Frenneaux M P, (2016) Assessment of pulmonary artery pressure by echocardiography- A comprehensive review. International Journal of
Cardiology. Heart & Vasculature, 12, 45-51.
24. Rosenkranz S, Preston L R, (2015) Right heart catheterization: best practice and pitfalls in pulmonary hypertension. European Respiratory
review: an official journal of the European Respiratory Society, 24,
642-652.
25. Giavarina D, (2015) Understanding Bland Altman analysis. Biochemia
Medica (Zagreb), 25, 141–151.
26. Bring J, Taube A, Wikman P, (2015) Introduktion till medicinsk statistik. Lund, Studentlitteratur.
27. Prel J B, Röhrig B, Hommel G, Blettner M, (2010) Choosing Statistical Tests. Deutsches Ärzteblatt International, 107, 343-348.
28. Mukaka M M, (2012) Statistics corner: A guide to appropriate use of correlation coefficient in medical research. Malawi medical journal: the
journal of Medical Association of Malawi, 24, 69-71.
29. Backman J, (2008) Rapporter och uppsatser. Lund, Studentlitteratur. 30. Lundgren J, Rådegran G, (2017) Pulmonell hypertension vanligt vid
vänstersidig hjärtsjukdom- Kunskapsläget är dåligt- fler kliniska studier behövs. Läkartidningen, 114, 1–6.
31. Addetia K, Yamat M, Mediratta A, Medvedofsky D, Patel M, Ferrara P, Mor-Avi V, Lang R M, (2016) Comprehensive two-dimensional
interrogation of tricuspid valve using knowledge derived from three-dimensional echocardiography. Journal of The American Society of
Echocardiography: official publication of the American Society of Echocardiography, 29, 74-82.
32. Bossone E, Andrea A, Alto M, Citro R, Argiento P, Ferrara F, Cittadini A, Rubenfire M, Naeije R, (2013) Echocardiography in pulmonary arterial hypertension: from diagnosis to prognosis. Journal of The American
Society of Echocardiography: official publication of the American Society of Echocardiography, 26, 1-14.
33. Yogeswaran V, Kanade R, Mejia C, Fatola A, Kothapalli S, Najam M, Sandhyavenu H, Angirekula, Osma K, Jessey M, Hagler D, Egbe A C, (2019) Role of Doppler echocardiography for assessing right ventricular cardiac output in patients with atrial septal defect. Congenital Heart
Disease, 14, 713-719.
34. Orde S, Slama M, Hilton A, Yastrebov K, McLean A, (2017) Pearls and pitfalls in comprehensive critical care echocardiography. Critical Care,
21, 279.
35. Balik M, Pachl J, Hendl J, (2002) Effect of the degree of tricuspid
regurgitation on cardiac output measurements by thermodilution. Intensive
Care Medicine, 28,1117-1121.
36. Fisher M R, Forfia P R, Chamera E, Housten-Harris T, Champion H C, Girgis R E, Corretti M C, Hassoun P M, (2009) Accuracy of Doppler echocardiography in the hemodynamic assessment of pulmonary hypertension. American Journal of Respiratory and Critical Care
Medicine, 179, 615-621.
37. Ostenfeld E, Werther Evaldsson A, Engblom H, Ingvarsson A, Roijer A, Meurling C, Holm J, Rådegran G, Carlsson M, (2018) Discriminatory ability of right atrial volumes with two-and three-dimensional
echocardiography to detect elevated right atrial pressure in pulmonary hypertension. Clinical Physiology and Functional Imaging, 38, 192-199. 38. Frea S, Bovolo V, Bergerone S, D´Ascenzo, Antolini M, Capriolo M,
Giovanni Canavosio F, Morello M, Gaita F, (2012) Echocardiographic evaluation of right ventricular stroke work index in advanced heart failure: a new index?. Journal of Cardiac Failure, 18, 886-893.
![Figur 3. Visar inferior vena cava (IVC) i subcostal vy [6]. (Bilder är använda med tillstånd av Anna Werther Evaldsson, Hjärtmottagningen EKO-lab Lund, SUS)](https://thumb-eu.123doks.com/thumbv2/5dokorg/4019956.81787/9.892.152.748.605.1087/inferior-subcostal-bilder-använda-tillstånd-werther-evaldsson-hjärtmottagningen.webp)



![Tabell 2. Nedan presenteras basala ekokardiografiska och hemodynamiska parametrar för inkluderade studiedeltagare (n=54) [18]](https://thumb-eu.123doks.com/thumbv2/5dokorg/4019956.81787/18.892.149.742.134.828/tabell-nedan-presenteras-ekokardiografiska-hemodynamiska-parametrar-inkluderade-studiedeltagare.webp)