Njurstatus i samband med
metforminbehandling och
jodkontrast vid
DT-undersökningar
HUVUDOMRÅDE: Radiografi Vt20
FÖRFATTARE: Matilda Karlsson & Evelina Krakys HANDLEDARE:Anna Bjällmark
EXAMINATOR: Berit Møller Christensen JÖNKÖPING: 2020 Juni
Sammanfattning
Metformin är förstahandsvalet för behandling av diabetes mellitus typ 2. Genom att öka känsligheten för insulin och minska leverns produktion av glukos har läkemedlet en framgångsrik effekt att sänka blodsockret hos diabetespatienter. Dosen metformin bör på grund av dess utsöndring via njuren anpassas efter patientens njurfunktion. Risken att drabbas av en njurskada efter tillförd jodkontrast administrerad i blodbanan har länge övervärderats och laktatacidos sekundärt till metforminbehandling och kontrastmedel är ovanlig. Därför har Svensk uroradiologisk förening (SURF) kommit med nya rekommendationer för rådande behandlingssituationer gällande metformin i samband med jodkontrastundersökningar. Syfte med studien är att kartlägga hur röntgenkliniker i Sverige arbetar med njurstatus och utsättande av metformin i samband med jodkontrastadministrerade DT-undersökningar med utgångspunkt i SURFs rekommendationer gällande metformin och jodkontrast. Studien är en enkätstudie med kvantitativ ansats som baseras på data från universitetssjukhus och medelstora sjukhus i Sverige. Resultat baseras på 34 klinikers svar och redovisas utifrån varje fråga. Resultatet visar klinikernas svarsfördelning och följsamhet i rekommendationerna. Slutsatsen av studien visar att klinikerna följer rekommendationerna övervägande bra. De flesta klinikerna värderar diabetes mellitus typ 2 patienters njurfunktion i samband med jodkontrastundersökningar.
Nyckelord: Njuren, Svensk uroradiologisk förening, Datortomografi, Kontrastmedel, Diabetes typ 2
Summary
Renal function in connection with metformin treatment and iodine contrast
in CT-examinations
Metformin is the first choice for the treatment of type 2 diabetes mellitus. By increasing the sensitivity to insulin and reducing liver production of glucose, the drug has a successful effect in lowering blood sugar in diabetic patients. Due to its renal excretion, the dose of metformin should be adjusted to the renal function of the patient. The risk of suffering a kidney injury following iodine contrast administrated in the blood vessel in CT-examinations has long been overestimated. Lactic acidosis secondary to metformin treatment and iodine contrast agents is uncommon. Therefore, the Swedish uroradiologic association (SURF) has made new recommendations for current treatment situations regarding metformin in conjunction with iodine contrast CT-examinations. The purpose to this study is to find out by a survey how X-ray clinics in Sweden work with renal status and metformin treatment in connection with
CT-examinations based on SURF's recommendations metformin and iodine contrast. The study is
a quantitative empirical questionnaire based on university hospitals and medium-sized hospitals in Sweden. Results are based on 34 clinician responses and are reported based on each question. The result shows the clinicians' response distribution and compliance in the recommendations. The conclusion of the study shows that the clinics follow the recommendations predominantly well. Most clinics evaluate diabetes mellitus type 2 patients’ renal function in conjunction with iodine contrast examination.
Keywords: Kidney, Swedish uroradiologic association, Computed tomography, Contrast media, Type 2 diabetes
Innehållsförteckning
1
Inledning ... 1
2
Bakgrund ... 1
2.1 Njurens Anatomi och fysiologi ... 1
2.2 Mätning av njurfunktion ... 2
2.2.1 Glomerulära filtrationshastigheten ... 2
2.2.2 Kreatinin ... 3
2.2.3 Cystatin C ... 3
2.3 Njursvikt ... 4
2.4 Diabetes mellitus typ 2 och metforminbehandling ... 4
2.5 Datortomografi ... 5
2.6 Jodkontrast ... 6
2.7 Kontrastmedelsinducerad nefropati ... 6
2.8 SURFs Rekommendation metformin ... 7
2.9 SURFs Rekommendation jodkontrast ... 7
2.10 Röntgensjuksköterskans roll ... 8
2.11 Problemformulering ... 8
3
Syfte ... 9
5
Material och metod ... 10
5.1 Urval ... 10 5.2 Enkätutformning ... 10 5.3 Datainsamling ... 11 5.4 Resultatpresentation/Analys ... 11 5.5 Etiska överväganden ... 11
6
Resultat ... 13
6.1 Rekommendation metformin ... 13 6.2 Rekommendation jodkontrast ... 157
Diskussion ... 16
7.1 Metoddiskussion ... 16 7.2 Resultatdiskussion ... 19 7.2.1 Rekommendation metformin ... 19 7.2.2 Rekommendation jodkontrast ... 218
Slutsatser ... 23
Referenser
Bilagor
Bilaga 1: EnkätfrågorBilaga 2: Informationsbrev och enkätlänk Bilaga 3: Etisk egengranskning
1
1 Inledning
En stor del av undersökningarna som görs med datortomografi (DT) inkluderar intravenös jodkontrast (Aspelin & Pettersson, 2008). Vid kontrastundersökning ombeds patienten fylla i ett frågeformulär där det efterfrågas om patienten har diabetes och behandlas med metformin. Bristen på forskning har gjort att rekommendationer kring metforminbehandling och jodkontrast varit restriktiva på grund av allvarliga risker att drabbas av laktatacidos. Nyare forskning har dock visat låg risk att drabbas av laktatacidos vilket har gjort rekommendationerna mindre restriktiva (Van der Molen et al., 2018).
Under den verksamhetsförlagda utbildningen (VFU) hösten 2019 uppmärksammades skillnader i huruvida patienter fick information om att göra uppehåll med sin metforminmedicin efter jodkontrastundersökning. Svensk uroradiologisk förening (SURF, 2018) har tagit fram en rekommendation grundad på evidens. Rekommendationen visar att metformin endast behöver sättas ut om patienten har en glomerulär filtrationshastighet (GFR) <45 ml/ min. Genom att studera hur olika röntgenkliniker i Sverige arbetar med njurstatus i samband med jodkontrastundersökningar och metformin kan studien bidra med kunskap om klinikernas rutiner.
2 Bakgrund
2.1 Njurens Anatomi och fysiologi
Normalt har en människa två njurar och varje njure väger cirka 150 gram. Den yttre delen på njuren kallas cortex medan den inre kallas medulla. Cirka 1,2 liter blod pumpas ut från hjärtat per minut och går vidare till njurartärerna och njurarna. Mängden blod motsvarar 20–25% av hjärtats minutvolym (Clyne & Rippe, 2015).I njurens märg finns cirka en miljon nefron vilka består av glomerulus. Dessa innehåller ett kärlnystan och omsluts av bowmans kapsel och tubuli som därefter mynnar ut i samlingsrör (Clyne & Rippe, 2015). Genom ett basalmembran binds kärlnystans endotel samman med kapselns epitel. Det är här igenom plasman pressas (primärurin) ut i bowmans kapsel och sedan vidare till proximala tubuli. I tubuli sker sedan en återresorption av den största delen vätska, salter, socker och aminosyror till blodbanan medan slaggprodukter blir kvar i den koncentrerade sekundärurinen (VanPutte, Regan, & Russo, 2015) (Figur 1).
2
Figur. 1. Njuranatomi (Ritad av Författare: Matilda Karlsson).
Med hjälp av njurarna regleras blodtrycket genom Renin-angiotensin-aldosteron-systemet. Njurarna reglerar även endokrina funktioner och deltar i nybildning av röda blodkroppar genom frisättning av erytropoetin. När en njure inte fungerar betyder det att vätska och slaggprodukter ansamlas i kroppen vilket rubbar bland annat elektrolytbalansen (VanPutte, et al., 2015).
2.2 Mätning av njurfunktion
2.2.1 Glomerulära filtrationshastigheten
GFR är ett mått på njurarnas funktion. Måttet åsyftar den volym primärurin som filtreras från plasma per tidsenhet. GFR styrs av filtrationstrycket mellan kärlnystanets endotel och bowmans kapselepitel. Trycket beror även av membranets genomsläpplighet och totala yta (VanPutte, et al., 2015). GFR kan mätas på två olika sätt, absolut GFR som mäts i milliliter per minut och relativt GFR som mäts i milliliter per minut per 1,73 kvadratmeter kroppsyta (Clyne & Rippe, 2015). Eftersom filtrationen i njuren ständigt pågår finns inte möjligheten att mäta GFR direkt i njuren. Volymen och sammansättningen förändras under passagen genom njursystemets olika delar. Volymen kan däremot mätas med hjälp utav en markör till exempel kreatinin eller cystatin C som fritt kan filtreras utan att utsöndras eller reabsorberas via tubuli. Markören kommer då slutligen finnas i sekundärurinen. Mängden markör per tidsenhet motsvarar då
3
innehållet i plasmans volym som filtrerats genom njurarna under samma tid. Detta sätt att mäta njurfunktion kallas förplasmaclearance (SBU, 2013).
2.2.2 Kreatinin
Kreatinin är en nedbrytningsprodukt av kreatin som produceras av kroppens muskelceller vid förbränning. Viss nedbrytning sker även av ämnen vi äter, i synnerhet kött. Kost och muskelmassa kan därför påverka kreatininvärdet. Kreatinin fungerar som en markör när det gäller att mäta njurfunktionen då den filtreras fritt genom glomerulus. En liten del kreatinin kan även utsöndras genom tubulär utsöndring. Hos en person med friska njurar är nivån kreatinin i plasma normal (50–100μmol/L) medan om en njures funktion försämras stiger kreatininvärdet. Eftersom män fysiologiskt har mer muskelmassa än kvinnor skiljer sig kreatininvärdena i blodet något mellan könen (Björk et al., 2007).
Inom sjukvården används en ekvation som uppskattar GFR ml/min utifrån kreatininvärdet i plasma. Ekvationen behöver olika mätvärden från patienten däribland kön, ålder, vikt men även etnicitet då afroamerikaner generellt har mer muskelmassa samt något högre kreatininvärde. Ekvationen i programmet räknar då uppskattad muskelmassa för man och kvinna samt tar hänsyn till att muskelmassa minskar vid ökad ålder (Björk et al., 2007).
2.2.3 Cystatin C
Cystatin C är ett litet protein som produceras av kroppens celler. Små mängder cystatin C läcker sedan ut i blodets plasma, där koncentrationen alltså är konstant i relation till njurfunktionen. Till skillnad från kreatinin är detta protein inte en slaggprodukt. Cystatin C filtreras dock precis som kreatinin genom glomerulus men skillnaden är att cystatin C återreabsorberas i njurtubuli där det bryts ner till i huvudsak aminosyror och återförs i blodbanan igen. Beräkning av GFR ml/min görs genom en potensekvation baserat på cystatin C. Ekvationen behöver olika mätvärden där bland kön, ålder och etnicitet. Cystantin C har betydligt färre faktorer som påverkar plastmakoncentrationen i mindre grad än vad kreatinin har. (SBU, 2013).
Produktionen av Cystatin C påverkas av binjurebarkshormon som till exempel glukokortikoider. Till följd av detta ska inte proteinmarkören användas som referensmodell av GFR om patienten behandlas med binjurebarkshormon eftersom värdet då blir felaktigt.
4
Cystatin C påverkas även av under- eller överproduktion av sköldkörtelhormon och ska inte heller användas som referensmodell i dessa fall (Pöge et al., 2004).
2.3 Njursvikt
Njuren försöker så långt det är möjligt att kompensera för rubbningar som uppstår om funktionen är nedsatt. När kompensationen inte längre fungerar uppstår njursvikt. Om njursvikten är svår (GFR <45 ml/ min) räcker inte längre njurens kompensationsmetoder utan olika slaggprodukter och vätska kommer att ansamlas i kroppen (SBU, 2013). Den största delen vätska tas tillbaka till blodet efter glomerulusfiltrationen. När filtrationen inte fungerar betyder det att en mindre mängd primärurin bildas. Kroppens respons för att bevara normal vattenutsöndring är att minska återupptaget av vatten vilket gör urinen mindre koncentrerad. En följd av detta är ofta att patienten får täta urinträngningar. Att minska återupptaget av vatten i njurarna kan fungera tills dess att 10–15% av njurfunktionen återstår. Om vätskeintaget förblir detsamma kommer det att märkas genom att patienten samlar på sig vätska och ödem uppstår. Genom den ökade blodvolymen stiger också blodtrycket vilket gör att hjärtat får arbeta hårdare för att pumpa runt blodet. Ett friskt hjärta klarar i regel av att kompensera för en stigande blodvolym men ofta lider patienten med sviktande njurar även av hjärtsvikt (Seeberger, 2011). För att reducera njurarna och hjärtats belastning vid njursvikt rekommenderas därför patienten minska vätskeintaget. Samlar patienten trots åtgärder ändå på sig vätska ges diuretika vilket är ett läkemedel som ökar urinproduktionen (Seeberger, 2011). När njursvikten inte längre kan behandlas farmakologiskt (GFR <10 ml/min) måste toxiska produkter avlägsnas från blodbanan på konstgjort vis. Detta görs via dialysbehandling i väntan på en njurtransplantation (Multer, 2017).
2.4 Diabetes mellitus typ 2 och metforminbehandling
Diabetes mellitus typ 2 är översiktligt en sjukdom som gör att sockerhalten i blodet blir för hög eftersom kroppen inte har möjlighet att använda energin från maten. Diabetes mellitus typ 2 beror på insulinresistens samt att kroppen inte har tillräcklig förmåga att tillverka insulin nog för att sänka blodsockret (Multer, 2017).Metformin är förstahandsalternativet vid behandling av diabetes mellitus typ 2. Metformin verkar genom två sätt, - dels genom att öka cellernas känslighet för insulin och dels genom att minska leverns produktion av glukos genom
5
glukoneogenes. Eftersom metformin inte är bundet till protein utsöndras det genom glomerulär filtration samt tubulär sekretion i njurarna (Lalau, Arnouts, Sharif, & De Broe, 2015).
Metforminbehandling är däremot kontraindicerat när patienten har ett sämre njurfunktionsvärde än GFR <30 ml/min (Lalau et al., 2015). Eftersom metformin vid nedsatt utsöndring i njuren tenderar att ackumuleras i kroppen. Ackumuleringen kan ge upphov till laktatacidos (pH ≤7,35) även kallat mjölksyraförgiftning som i sig är ett livshotande tillstånd (Lalau et al., 2015). På grund av risken att metformin kan ansamlas i kroppen ska njurfunktionen alltid kontrolleras innan en patient börjar behandlas med läkemedlet. Därefter ska metforminvärdet följas upp regelbundet på patientens diabetesmottagning. Metformin är alltså i sig inte giftigt för njuren men kan i samband med administrering av jodkontrast ansamlas i kroppen hos patienter med nedsatt njurfunktion. En njurskada skulle kunna orsakas av jodkontrastmedel därav försiktighetsåtgärderna (Multer, 2017).
2.5 Datortomografi
Datatomografi tekniken har funnits sedan 1970-talet och har med tiden utvecklats och förbättrats (Berglund & Jönsson, 2007). DT är en röntgenmetod som avbildar patienten i tre plan. Istället för att sända en röntgenstråle genom kroppen, som vid konventionell röntgen, sänds ett knippe röntgenstrålar ut i flera vinklar från röntgenröret till detektorn. Röntgenröret flyttas 360° runt patienten och samlar in en fullständig bild (Aspelin & Pettersson, 2008). Ett tunt snitt av patienten i två dimensioner avbildas och på detta sätt friprojiceras information ifrån olika djup i bilden. Med hjälp av DT-teknik blir kontrasten bättre i jämförelse med konventionell röntgen (Berglund & Jönsson, 2007). Röntgenstrålarna attenuerar olika beroende på vilken vävnad de passerar. Eftersom bordet som patienten ligger på flyttar sig får bildprogrammet ett avsökningsområde i spiralform. Spiraltekniken har fördelen att en position kan väljas fritt för den transversella bilden. Strålarna fångas upp av detektorer som registrerar strålarnas intensitet och sänder dem vidare till en dator (Aspelin & Pettersson, 2008).Efter den genomförda DT-undersökningen finns ingen bild utan all mätdata måste samlas ihop. Rådata från attenueringen omvandlas genom matematiska rekonstruktioner ur olika vinklar vilka bygger bilden som visas i datorn (Berglund & Jönsson, 2007). DT gör det möjligt att lägesbestämma olika organ och vävnader men ger även ett mått på tätheten i förhållande till vatten (Aspelin & Pettersson, 2008). För att förbättra den diagnostiska säkerheten inom
6
medicinsk avbildning vid DT-undersökningar världen över används dagligen jodkontrastmedel (American college of radiology, 2020).
2.6 Jodkontrast
Kroppens vävnader liknar varandra till atomnummer vilket gör skillnaden i absorption liten och kontrasten i bilden mellan vävnader otillräcklig (Berglund & Jönsson, 2007). Ett kontrastmedels funktion är att attenuera röntgenstrålning för att lättare urskilja skillnader i kroppens vävnader. På detta sätt framställs fler och tydligare detaljer i bilden. Jodkontrast är ett positivt kontrastmedel som har ett högt atomnummer. Dess höga atomnummer ger en större skillnad i kontrast mellan vävnader och jodkontrastmedel. Med hjälp av jodkontrastmedlet dämpas eller försvagas röntgenstrålningen. I den diagnostiska bilden innebär det att jodatomerna på grund av röntgenrörets utsända kilovolt, per atom attenuerar strålningen 50– 1000 gånger mer än atomerna i kroppen beroende på vävnadstyp. Jodkontrastets höga atomnummer innebär att det avbildas som vitt i den diagnostiska bilden. (Aspelin & Pettersson, 2008).
2.7 Kontrastmedelsinducerad nefropati
Kontrastmedelsinducerad nefropati (KMN) innebär vanligen en övergående
plasmakreatininstegring tre till fem dagar efter undersökning med intravenöst kontrastmedel som normaliseras inom en eller ett par veckor. Cirka tio procent av patienterna som reagerar med denna plasmakreatininstegring utvecklar oliguri (liten urinproduktion) eller anuri (ingen urinproduktion). Dessa tillstånd kan kräva behandling temporärt eller permanent med dialys (Clyne & Rippe, 2015).
Incidensen att drabbas av KMN är beroende på hur stor dos av kontrastmedel som ges, graden njurfunktion samt antal och grad av övriga riskfaktorer. Några riskfaktorer som finns för kontrastrelaterad njurfunktionsnedsättning är: Nedsatt njurfunktion (GFR <60 ml/min), dehydrering, diabetes mellitus typ 2, atherosklerotisk njursjukdom, hjärtsvikt eller levercirrhos. Vid normal njurfunktion utan riskfaktorer understiger risken att drabbas av KMN under en procent (Clyne & Rippe, 2015). Njurskador som är orsakade av jodkontrastmedel drabbar främst patienter som har nedsatt njurfunktion (Hedin & Löndahl, 2012). Vid måttlig nedsatt njurfunktion och en riskfaktor varierar den rapporterade incidensen med mellan fem och 20 procent. Om njurfunktionen är kraftigt nedsatt och patienten lider av multipla riskfaktorer är
7
incidensen att drabbas av KMN upp till 50 procent (Clyne & Rippe, 2015). Om patienten behandlas för sina riskfaktorer innan undersökningen reduceras risken att drabbas av KMN (Van der Molen et al., 2018). Om en kontrastmedelundersökning anses nödvändig trots hög risk att drabbas av KMN bör dosen jodkontrast justeras så att den understiger halva GFR-värdet (gram-jod/GFR ratio <0,5) så långt det är möjligt. Risk ska vägas mot nytta, därför ska patienter med hög risk att drabbas av KMN i första hand undersökas med metoder utan jodkontrast (Clyne & Rippe, 2015).
2.8 SURFs Rekommendation metformin
Enligt SURF (2018) är laktatacidos sekundärt till metformin behandling och kontrastmedel ovanligt. Av den orsaken har SURF (2018) kommit med nya rekommendationer avseende akuta inneliggande och elektiva polikliniska patienter. Om inga riskfaktorer föreligger anser SURF (2018) att gränsvärdet för utsättandet för metformin är tillräckligt om GFR är <45 ml/min eller gram jod/GFR ratio >1.0. Gränsvärdet gäller för både intravenösa och intra- arteriella injektioner. Det är endast om risk för laktatacidos föreligger som aktuell röntgenpersonal bör kontrollera om patienten tar metformin. När ett utsättande av metformin blir aktuellt rekommenderar SURF (2018) att patienten ska få skriftlig information om uppehåll av metformin. Patienten ska även få information angående ny provtagning av njurfunktion. Rekommendationen menar att det är upp till varje enskild klinik att upprätta lokala instruktioner kring metforminutsättning och ny njurstatusprovtagning. De lokala instruktionerna ska redogöra om det är röntgenkliniken eller remitterande läkare som ger patienten informationen (SURF, 2018).
2.9 SURFs Rekommendation jodkontrast
SURF (2017) ger rekommendationer för hantering av jodkontrastundersökningar avseende akuta inneliggande och elektiva polikliniska patienter. Val av njurstatusvärde är enligt rekommendationen upp till varje enskild klinik. Det som rekommendationen menar är viktigt kring njurstatusvärde/n är att det ska anpassas till de olika patientgrupperna. Parametrar som ska beaktas är till exempel patientens fysik, underliggande sjukdomar samt etnicitet. Inför en jodkontrastundersökning anser SURF (2017) att det alltid bör göras en individuell skattning av absolut GFR ml/min för att beräkna adekvat mängd kontrastmedel som får administreras till patienten. Innan undersökningen bör också en kontroll över patientens sjukdomshistoria göras
8
samt en värdering över riskfaktorer att drabbas av KMN. Om risker upptäcks bör ansvarig läkare konsulteras och vidare behandling för patienten beslutas i samråd med läkaren. SURF (2017) har även tagit fram tidsgränser för provtagning av njurfunktion. För akuta inneliggande patienter bör provvärdet inte vara äldre än tolv timmar. Tidsgränsen rekommenderas för att dessa patienter har högre risk att drabbas av instabil njursjukdom. Hos elektiva polikliniska patienter anses tidsgränsen för provet helst inte överstiga en vecka och rekommenderas inte vara äldre än tre månader om patientens njurfunktion är stabil (SURF, 2017).
2.10 Röntgensjuksköterskans roll
Röntgensjuksköterskan har en viktig roll inom sjukvården. Professionsutövandet innefattar både teknisk kunskap kring modaliteterna, strålningsfysik, medicinsk utrustning samt patientomhändertagande med god och säker omvårdnad. Det är röntgensjuksköterskans ansvar att även inge patienten trygghet genom säkerhetsmedvetenhet och genom att reducera patientskador på arbetsplatsen (Örnberg & Andersson, 2012). Ytterligare ett av röntgensjuksköterskans ansvar är att utföra undersökningar vilka ofta innefattar intravenös jodkontrast (Aspelin & Pettersson, 2008). Undersökningarna ska göras utan att skada patientens njurar men därtill inte äventyra kvalitén i bilderna och möjlighet att ställa rätt diagnos. Örnberg & Eklund (2008) säger även att yrkesrollen ständigt ska utvecklas och att krav på att forskning ska bedrivas. Forskning som bedrivs är till både för patienten och röntgenpersonalen. Att följa forskning är viktigt och bidrar till en god vård för patienten. All vård som används inom yrkesprofessionen ska byggas på kunskap som uppkommit genom forskning, utvärdering och därmed är evidensbaserad (Örnberg & Eklund, 2008).
2.11 Problemformulering
Internationellt sett är åsikterna inte samstämmiga gällande utsättande av metformin i samband med DT-undersökningar som innebär administrering av jodkontrast till patienten (SURF, 2018). Detta gör att patienter inte får samma vård eller samma förutsättningar vilket kan medföra risker att drabbas av njurskada eller komplikationer i samband med diabetessjukdom Både European medicines agency (EMA, 2016) och European Society of Urogetal Radiology (ESUR, 2018) anser att patienter med GFR >30 ml/min kan fortsätta behandlas med metformin efter jodkontrastundersökning. Studierna menar att det inte längre finns vetenskapliga belägg som motiverar att metforminbehandling är en kontraindikation för att patienten ska
9
administreras med jodkontrast, vid måttligt nedsatt njurfunktion. I Sverige har SURF genom systematiska översikter av evidensbaserad forskning resulterat i nya rekommendationer (SURF, 2017) (SURF, 2018). Rekommendationerna behandlar metformin i samband med jodkontrastundersökningar. I de fallen när patienten har GFR >45 ml/ min menar SURF att metformin inte behöver sättas ut (SURF, 2018). Idag finns ingen kartläggning kring hur Sveriges sjukhus arbetar med rekommendationerna eller metforminutsättning vid jodkontrastundersökningar. Det skulle därför vara av intresse att kartlägga om njurstatusvärden vid metforminutsättning skiljer sig mellan landets kliniker och därav synliggöra om diabetes typ 2 patienter i Sverige får samma villkor vid jodkontrastundersökningar. Genom att kartlägga och belysa rekommendationerna kan röntgenklinikerna följa med i utvecklingen och verka för en evidensbaserad vård.
3 Syfte
Syftet med studien är att kartlägga hur röntgenkliniker på universitetssjukhus och medelstora sjukhus i Sverige arbetar med njurstatus och utsättande av metformin i samband med jodkontrast administrerade DT-undersökningar med utgångspunkt i SURFs nationella rekommendationer gällande metformin och jodkontrast.
10
5 Material och metod
Studien var en enkätstudie med kvantitativ ansats och har genomförts i form av en tvärsnittsstudie. Sökning efter artiklar har gjorts i Primo samt i databaserna MEDLINE, CINAHL och PubMed med syftet att bidra till vetenskaplig evidens i arbetet.
5.1 Urval
Inklusionskriterierna för studien var att deltagarna skulle vara sektionsledare vid en DT sektion på alla tillfrågade kliniker. Universitetssjukhus och medelstora sjukhus med DT inkluderades i studien. Till mellanstora sjukhus räknas sjukhus med dygnetruntöppen akut och förlossning (Dagens medicin, 2020). Exklusionskriterierna för studien var övriga kliniker i Sverige samt röntgenklinikernas övriga personal som undersköterskor, verksamhetschefer, områdeschefer, röntgensjuksköterskor. Totalt skickades enkäten till 41 kliniker i Sverige.
5.2 Enkätutformning
Webbenkäten framställdes med frågor utifrån uppsatsens syfte (Bilaga 1) och utformades enligt metodik från Statistiska centralbyrån (2016). Enkäten bestod av totalt tio frågor, åtta frågor hade slutna svarsalternativ och två frågor var öppna. Första frågan i enkäten var en bakgrundsfråga där deltagarna fick fylla i vilket sjukhus de arbetade på. Fyra frågor hade svarsalternativ som utgick ifrån SURF rekommendation gällande metformin och fem frågor utgick ifrån SURF rekommendation gällande jodkontrast.
Fråga sex var en filterfråga för att kunna dela upp klinikerna i efterföljande fråga sju. Fråga sju var bara relevant för de som svarade nej på filterfrågan och grundade sig i att få svar på vad kliniken hade för GFR gränsvärde vid utsättande av metformin. Svarsalternativen i enkäten valdes att vara av olika skaltyper beroende på hur respektive fråga skulle sammanställas.
Webbenkäten skapades på databasen survey monkey och enkätfrågorna pilottestades på tre personer inom aktuell yrkesroll innan utstick.
11
5.3 Datainsamling
Innan studien påbörjades samlades mejladresser in till sektionsledarna genom telefonkontakt med klinikerna. Ett första utskick gjordes till alla kliniker tillsammans med ett informationsbrev (Bilaga 2). Informationsbrevet presenterade vem enkäten var lämplig för och vad syftet med studien var. Informationsbrevet berörde även information om att deltagandet var frivilligt och när som helst kunde avbrytas. Kliniken fick information om att svaren behandlades konfidentiellt samt hur och för vem resultatet skulle presenteras. Webblänken till enkäten fanns i informationsbrevet och brevet avslutades med kontaktuppgifter till författarna. Sista svarsdatum för enkäten angavs i informationsbrevet. Ytterligare två påminnelseutskick gjordes till de som uteblev med tio dagars intervall. Vid påminnelsen skickades även ett informationsbrev ut tillsammans med enkäten via mejl för att de kliniker som inte deltog skulle få en ny möjlighet att delta i studien. Målet för studien var en svarsfrekvens på 75 procent vilket motsvarade minst 31 enkätsvar. Enligt Henricson (2018) anses en svarsfrekvens på mellan 70– 75 procent som en tillförlitlig frekvensprocent.
5.4 Resultatpresentation/Analys
Datainsamlingen samlades in i programmet survey monkey. Datainsamlingen från enkätsvaren fördes in i tabeller i ett Excel dokument utifrån varje fråga. För att redovisa resultaten användes programmet Excel och beskrivande statistik med diagram enligt metodik från Henricson (2018). Redovisning av resultatet från det insamlade materialet har gjorts i form av diagram och löpande text. Svarsfördelningen visade resultatet av varje fråga samt hur många kliniker i procent som valde respektive svarsalternativ. Enkätfrågorna delades in i två kategorier utifrån rekommendationen metformin och rekommendationen jodkontrast.
Frågornas bortfall presenterades i procentform i resultatet och exkluderades sedan i resultatdiagrammen. För att kunna besvara studiens syfte har frågorna ställts mot rekommendationerna för att tydligt visa hur klinikerna arbetade.
5.5 Etiska överväganden
I studien har följande forskningsetiska principer applicerats: informationskravet, samtyckeskravet, konfidentialitetskravet samt nyttjandekravet (Vetenskapsrådet, 1990).
12
Informationskravet: Ett informationsbrev (Bilaga 2) skickades tillsammans med webbenkäten för att klinikerna skulle få den information de behövde inför medverkan i studien. Genom denna information fick klinikerna själva välja om de ville deltaga eller inte.
Samtyckeskravet: Klinikernas samtycke gavs genom att svara på enkäten. Klinikerna fick själva välja om de ville deltaga eller inte. Klinikerna kunde avbryta sin medverkan när de ville under arbetets gång.
Konfidentialitetskravet: Alla klinikernas uppgifter och svar skyddades på ett konfidentiellt sätt. Obehöriga har inte kunnat ta del av uppgifterna.
Nyttjandekravet: Insamlingsdata har endast använts till studiens syfte.
Insamlingen av enkätsvaren har inte varit anonym för författarna men all resultatdata har presenterats på gruppnivå. Enskilda svar har inte gått att urskilja vilket gör att konfidentialiteten hos deltagande kliniker bevarades.
En etisk egengranskning utfördes tillsammans med handledaren (Bilaga 3). Egengranskningen påvisade inga behov av att införskaffa tillstånd från forskningsetiska kommittén.
13
6 Resultat
Totalt skickades 41 enkäter ut och 34 kliniker deltog i studien. Det gav en svarsfrekvens på sammanlagt 83 %. Fem kliniker (15%) tillhörde kategorin universitetssjukhus och 29 kliniker (85%) klassificerades som mellanstora sjukhus. Studien täckte in 20 av 21 regioner i hela Sverige.
Fråga fyra och nio fick båda ett bortfall på 3% vardera. Fråga sju fick ett naturligt bortfall på 24% eftersom frågan inte var relevant för alla kliniker då fråga sex var en filterfråga.
6.1 Rekommendation metformin
Kännedom kring rekommendationen metformin
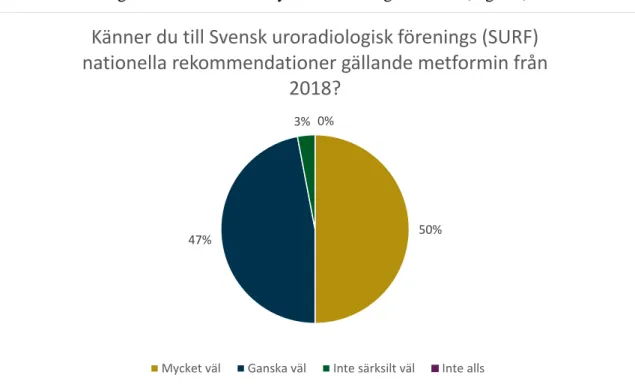
Majoriteten (97%) av de tillfrågade klinikerna hade kännedom om SURFs nationella rekommendation gällande metformin mycket väl eller ganska väl (Figur 2).
Figur 2. Cirkeldiagrammet visar hur väl klinikerna kände till SURFs rekommendation gällande metformin.
Svarsfördelning i procent för varje fråga. (n=34).
50% 47%
3% 0%
Känner du till Svensk uroradiologisk förenings (SURF)
nationella rekommendationer gällande metformin från
2018?
14
GFR-gränsvärde
Det var 23% som svarade att de alltid satte ut metformin rutinmässigt i samband med jodkontrastundersökningen (n=34). Detta gjorde att totalt 26 svar (77%) samlades in på följdfrågan angående GFR-gräns (ml/min) och utsättande av metformin. Det var 96% som följde rekommendationen och svarade att de använde sig av GFR-gräns 45 som gränsvärde för utsättande av metformin. De återstående 4 % använde sig av GFR-gräns 44.
Patientinformation
Klinikerna arbetade övervägande lika med information till patienter i samband med undersökningen. En betydande majoritet (94%) kompletterade den skriftliga informationen med muntlig information i samband med undersökningen. Tre procent gav endast skriftlig information och 3% svarade att remitterande läkare gav information i samband med kallelsen. Ingen av de tillfrågade klinikerna gav endast muntlig information till patienten i samband med undersökningen. Alla tillfrågade kliniker följde rekommendationen genom att ge patienten skriftlig information.
15
6.2 Rekommendation jodkontrast
Tidsgräns för provvärde
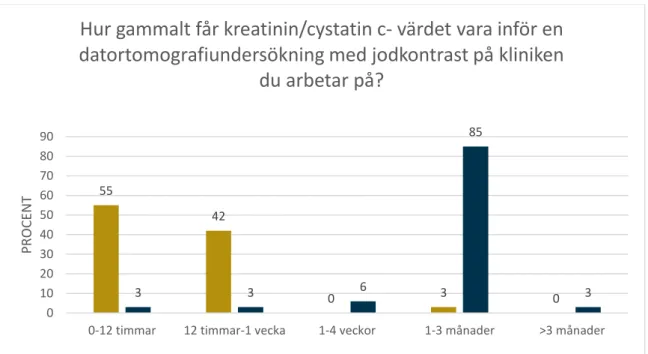
Femtiofem procent av klinikerna följde SURFs rekommendation med att provvärdet för akuta
inneliggande patienter inte skulle vara äldre än 12 timmar. Det var endast 6% som följde SURFs rekommendation gällande elektiva polikliniska patienter då provvärdet helst inte skulle vara äldre än en vecka. Däremot var det 97 % som följde rekommendationen med att provvärdet för elektiva polikliniska patienter inte fick vara äldre än 3 månader (Figur 3).
Figur 3. Stapeldiagrammet visar hur kliniker följde rekommendationen gällande tidsgränsen för provvärde.
Svarsfördelning i procent för varje patientgrupp. Akuta och / eller inneliggande patienter (n= 33) Elektiva polikliniska patienter (n=34).
Vid insamlingen inkom även återkoppling kring frågornas svarsintervall enligt citat nedan:
“Fr 4: akuta patient finns inget val på <24 timmar. 12 timmar inte rimligt.” “Fråga 4 och 5 blev ett stort hopp från 12h till 1v.”
“Fråga 4 och 5. På vår klinik upplever vi 12 timmars intervallet som för kort”
Njurstatusvärde
På frågan om vilket njurstatusvärde som användes på de tillfrågade klinikerna (n=34) visade resultatet att 76% använde sig av kreatinin som njurstatusvärde. Tjugofyra procent använde sig av kreatinin och cystantin C. Ingen av klinikerna använde sig enbart av cystantin C som njurstatusvärde. Enligt SURFs rekommendation gällande jodkontrast följde alla klinikerna rekommendationen. 55 42 0 3 0 3 3 6 85 3 0 10 20 30 40 50 60 70 80 90
0-12 timmar 12 timmar-1 vecka 1-4 veckor 1-3 månader >3 månader
PROCE
N
T
Hur gammalt får kreatinin/cystatin c- värdet vara inför en
datortomografiundersökning med jodkontrast på kliniken
du arbetar på?
16
Individanpassning
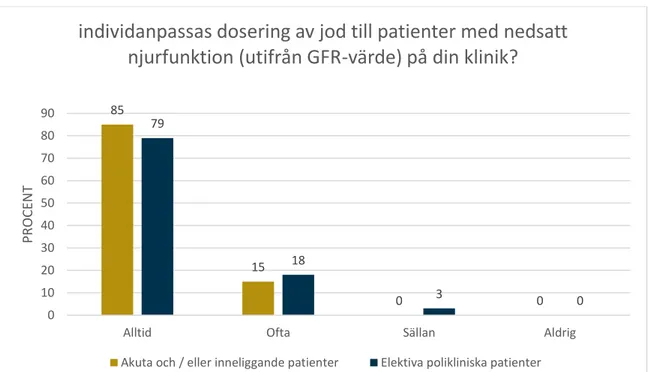
Utifrån klinikernas svar fanns det ingen större skillnad i arbetssättet mellan akuta och / eller inneliggande patienter respektive elektiva polikliniska patienter. Diagrammet visar att rekommendationen efterlevdes övervägande bra eftersom alla kliniker värderade patientens njurfunktion innan undersökningen (Figur 4).
Figur 4. Stapeldiagrammet visar hur klinikerna ställer sig till individanpassning av jodkontrast.
Svarsfördelningen i procent för varje svarsalternativ. Akuta och / eller inneliggande patienter (n=34), Elektiva polikliniska patienter (n=33).
7
Diskussion
7.1 Metoddiskussion
Valet av ämnet för studien inspirerades av egna erfarenheter på VFU där det noterades att rutinerna var olika på olika kliniker. Valet av undersökningsutförande föll på enkätstudie eftersom det var det naturliga valet att empiriskt studera hur klinikerna arbetar. Vidare betraktades enkätstudie som den mest lämpliga metoden för att svara på studiens syfte. En kvantitativ metod valdes då det är ett strukturerat sätt att utföra en enkätstudie på. Den kvantitativa designen gjorde att många svar kunde samlas in under enbegränsad tid. Genom att använda en tvärsnittsstudie framkom hur klinikernas rutiner såg ut vid just det aktuella tillfället. Fördelen med formatet webbenkätstudie var att fler av landets röntgenkliniker kunde delta.
85 15 0 0 79 18 3 0 0 10 20 30 40 50 60 70 80 90
Alltid Ofta Sällan Aldrig
PROCE
N
T
individanpassas dosering av jod till patienter med nedsatt
njurfunktion (utifrån GFR-värde) på din klinik?
17
Enkäten kunde då skickas till klinikerna via mejl istället för via brev eller fysiskt besöka kliniken. Andra möjliga metoder hade kunnat vara observation- eller intervjustudie men metoderna hade troligtvis begränsat antalet deltagande kliniker samt gjort studien mer tids- och kostandskrävande.
Att utgå från Dagens medicin (2020) färdiga gruppering av universitetssjukhus och medelstora sjukhus för utvalda kliniker kan ses som missvisande då gruppering inte är heltäckande på grund av att alla Sveriges medelstora sjukhus inte finns med. En annan källa från till exempel Strålskyddsmyndigheten hade då varit mer lämplig och en mer heltäckande kartläggning.
Enkäten skapades med egna frågor baserat på metodik från Statistiska centralbyrån (2016). Frågorna är relaterade kring rutiner grundade i SURFs rekommendationer gällande metformin och jodkontrast. En fördel med egenutformade frågor var att studien berörde det som var relevant att studera. En annan fördel med designen var att enkätens längd kunde begränsas. En risk med egenutformade frågor kan dock vara att de inte går att sammanställa eller att frågorna missförstås av klinikerna. Frågorna pilottestades genom att enkäten granskades av tre personer inom aktuell yrkeskategori vilka också gav respons från olika perspektiv. Efter respons redigerades svårtolkade meningar, stavfel och design för att förbättra kvalitén i enkäten. Valet att låta berörd yrkeskategori ganska enkäten var för att förhindra misstolkningar, och därigenom också öka studiens validitet. Enligt Henricson (2018) beskriver validiteten om frågan avser att mäta det som ska mätas. En utmaning i detta har varit att tydliggöra en fråga eller förklara en term utan att klinikensom väl känner till betydelsen kan uppfatta förklaringen som stötande. En annan utmaning var att frågorna skulle vara så tydliga, korta och koncisa som möjligt men inte förkortas på förståelsens bekostnad(Statistiska centralbyrån, 2016).
Valet att använda slutna svarsalternativ var för att kliniken endast skulle kunna välja något eller några av de svarsalternativen som frågan föreslog. En fördel att använda slutna svarsalternativ är att kliniken inte behöver formulera något eget svar. Ytterligare fördel är att slutna svarsalternativ kräver mindre efterarbete än öppna svarsalternativ där svaren då måste kategoriseras för att redovisas statistiskt(Statistiska centralbyrån, 2016).
De två öppna frågorna nummer ett och sju saknar fasta svarsalternativ vilket innebär att kliniken själv har fått formulera sitt svar, antingen med siffror eller med bokstäver. Fråga ett är en
18
bakgrundsfråga vilken har sitt syfte i kartläggning av deltagande, därför har ett obligatoriskt svar krävts på denna fråga.
Något som hade kunnat göras annorlunda var att kontrollera att samtliga sektionsledares mejladresser stämde innan enkätutskick för att minimera bortfall. Sju av klinikerna deltog inte alls i studien vilket skulle kunna bero på att fel mejladresser angavs via telefon. Det skulle också kunna vara så att klinikerna inte ville delta. Trots de påminnelser som skickades ut återkom inte svar från dessa sju kliniker. Valet att skicka ut påminnelser grundar sig i att minska risken för bortfall vilket Wenemark (2017) menar ger studien en högre svarsfrekvens. I studien beslutades att två påminnelser skulle skickas ut. Båda påminnelseutskicken ökade svarsfrekvensen för studien. Detta är även något som Statistiska centralbyrån (2016) hävdar leder till generellt fler svar. I studien uppkom inget problem med att flera sektionsledare från klinikerna svarade. Endast ett svar från varje klinik inkom.
Under studiens gång inkom även återkoppling ifrån deltagande kliniker angående svarsalternativen. Klinikerna upplevde att svarsalternativen på fråga fyra och fem hade för stora intervall och att 12 timmarsgränsen upplevdes orimligt kort. Detta var dock ett medvetet val eftersom frågornas svarsalternativ utgår ifrån SURFs rekommendation jodkontrast (SURF, 2017). Utifrån denna återkoppling kan resultatet på frågorna som inkommit vara något missvisande.
Något annat som uppmärksammats var att några kliniker hoppat över någon fråga i enkäten. Det är svårt att veta om detta är ett medvetet val eller att kliniken har missat en fråga. Detta hade möjligen kunnat undvikas genom att alla frågor valts med obligatoriskt svar. Ett krav om obligatoriskt svar hade dock enligt Wenemark (2017) eventuellt gjort att kliniken som inte förstått frågan bara svarat något. Svaret hade då kunnat leda till en felkälla eller att det upplevts stötande och att kliniken då avstått medverkan överhuvudtaget.
Målet med minst 75 % deltagande för studien uppnåddes då insamlingen nådde totalt 83 %. Två frågor i enkäten fick 3% bortfall och en fråga hade ett naturligt bortfall på 24% eftersom det var en fråga som inte var relevant för alla kliniker på grund av att föregående fråga var en filterfråga. Frågorna fick få bortfall vilket enligt Henricson (2018) betyder att resultatet inte ger något missvisande resultat.
19
Reliabiliteten har inte kontrollerats eftersom enkäten endast skickats ut vid ett tillfälle. Skulle enkäten skickas ut igen hade svaren kunnat variera ifrån första tillfället om klinikerna till exempel ändrat sina rutiner. Klinikernas ändrade rutiner skulle då kunna bero på att första enkätutsticket har lett till att kliniken uppdaterat sina kunskaper kring rekommendationerna. Enligt Henricsson (2018) innebär en hög reliabilitet att studien får samma resultat vid varje tillfälle. En hög reliabilitet visar samma resultat vid upprepade tillfällen.
7.2 Resultatdiskussion
I studien deltog 34 kliniker från sammanlagt 20 av Sveriges 21 regioner. Fördelningen ger en bra bild över Sveriges geografiska bredd.
7.2.1 Rekommendationmetformin
Kännedom kring rekommendationen metformin
De allra flesta (97%) kliniker menar att de har kännedom om SURFs nationella rekommendation gällande metformin (SURF, 2018). Detta visar sig stämma överens med resultatet då majoriteten av svaren speglar rekommendationens ståndpunkt. Överlag visar det sig att klinikerna arbetar efter rekommendationens inrådan.
Tidigare i studien beskrivs risken att under pågående metforminbehandling drabbas av njurskada efter att patienten fått jodkontrast. Länge har riskerna värderats allt för högt då ny forskning visar att risken att drabbas av laktatacidos är liten (Rajasurya, Anjum & Surani, 2019). Laktatacidos vilken härledds till metforminbehandling i kombination med jodkontrastmedel är så pass ovanlig att rekommendationen nu omformats (SURF, 2018). Enligt resultatet visar det sig att de flesta kliniker utgår från de nya rönen. Patienter som drabbas av diabetes mellitus typ 2 behöver sin behandling men behandlingen ska inte innebära en ökad risk att drabbas av njurskada (SURF, 2018). I enkäten frågas endast om kännedom kring metformin rekommendationen. Valet grundar sig i att denna rekommendation är nyare och genomgått en större förändring därför är den troligtvis inte lika uppmärksammad i sjukvården. Detta kan leda till att rekommendationen får en större uppmärksamhet på klinikerna.
20
GFR-gränsvärde
I Europa ser gränsvärdet för GFR olika ut och har andra referensvärden än vad SURF, (2018) anser vara rekommenderat. ESUR (2018) anser till exempel att ett gränsvärde på GFR <30 ml/ min är tolererat medan EMA (2016) fortfarande anser att metformin alltid ska sättas ut vid jodkontrastinjektioner. Även Food and Drug Administration (FDA, 2017) har en annan tolererad gränsnivå på GFR <60 ml/ min om patienten ska administreras intra-arteriellt. Dock har dessa nya lägre GFR- förhållningsvärden inte utvärderats någon längre tid vilket kan betyda att vården ännu inte vet om förhållningsvärdet lett till ökade risker. SURF:s rekommendation lägger sig istället på ett referensvärde mitt i mellan två andra etablerade forskningar ESUR, (2018) <30 ml/ min och FDA, (2017) <60 ml/ min med rekommendationen av GFR på <45 ml/ min (SURF, 2018). Denna försiktighetsåtgärd skulle kunna betyda att vården minskar risker för kontraindikationer och på sätt skyddar risk-patienterna mot onödig skada. En annan försiktighetsåtgärd är att använda andra undersökningsmetoder som helt utesluter jodkontrastmedel. Åtgärderna leder till högre patientsäkerhet som måste vägas mot säkerhetsställandet av diagnos (SURF, 2018). Enligt resultatet av studien följer klinikerna rekommendationen angående GFR-gränsen. De som rutinmässigt sätter ut metformin (24%) antagas göra detta av försiktighet. Dock kan det anses som en onödig åtgärd med tanke på patientens diabetesbehandling. Det är viktigt att tänka på helheten kring patienten och att välmående ökar genom fortsatt metforminbehandling för diabetes mellitus typ 2. Även Food and Drug Administration (FDA, 2019) betonar vikten av att patienten bör fortsätta med sin metforminbehandling. De menar på att konsekvenserna med att sluta med diabetesbehandling kan ge andra risker för skada hos patienten. Eftersom det endast är 4% som svarat att de använder sig av GFR-gräns 44 ml/ min kan det betyda att kliniken feltolkat frågan. Inga följdfrågor har kunnat ställas till frågan vilket gör att svaret tolkas som att kliniken inte följer rekommendationen. Studie av Davenport et al., (2013) betonar SURFs rekommendation av GFR-gränsvärde. Studien styrker GFR <45 ml/min då patienter med skattad GFR 30–44 ml/min utgjorde gränsfall för KMN. De menar att ett utsättande av meformin till patienter med GFR <45 ml/min kan ge en större risk för njurskada och bör beaktas med försiktighet.
Patientinformation
Gällande patientinformation arbetar klinikerna övervägande lika med information till patienter i samband med undersökningen. Svaren visar att alla klinikerna följer rekommendationen där skriftlig information rekommenderas men det är upp varje enskild klinik när informationen ska ges (SURF, 2018). Både Örnberg & Eklund (2008) och Örnberg & Andersson (2012) råder
21
professionen att ge patienten noggrann och adekvat information i samband med undersökningen. Informationen har till uppgift att göra patienten trygg genom att förstå vad som händer och själv kunna följa inrådan. Som röntgensjuksköterska finns även ett ansvar i att kunna se att patienten har förstått informationen (Örnberg & Andersson, 2012). Även Patientlag, (SFS 2014:821) styrker ansvaret hos professionen att mottagaren förstått informationen som framförts vid undersökningen. Utifrån resultatet framkommer det att 94% av de deltagande klinikerna kompletterar den skriftliga informationen med muntlig information. I en studie av Tamura-Lis (2013) poängteras ytterligare vikten att komunicera tydligt och att anpassa språket efter patientens perceptionsförmåga. Tamura-Lis (2013) styrker återigen vikten av att muntlig och skriftlig information kompletterar varandra.
7.2.2 Rekommendation jodkontrast Tidsgräns för provvärde
Tidsgränsen för provvärde av akuta inneliggande patienter ska enligt SURF (2017) inte vara äldre än 12 timmar. Det är endast 55 % av de tillfrågade klinikerna som följer rekommendationen vilket kan bero på att till exempel 12 timmars gränsen upplevs orimligt kort. Dock har en riktlinje ifrån Radiological Society of the Netherlands (2017) istället en tidsgräns på sju dagar för provvärde av akuta inneliggande patienter. De menar att provvärdet är tillräckligt aktuellt för att påvisa risker för njurskada. Som följd av ett provvärde äldre än 12 timmar kan undersökningsutförandet enligt SURF (2017) skada patienten och bidra till njurskada.
För elektiva polikliniska patienter var det färre som följde SURFs rekommendation. Endast 6 % följde rekommendationen med att provet helst inte ska vara äldre än en vecka (SURF, 2017). Vad denna svarsfördelning kan bero på kan ha många orsaker. SURF (2017) är endast en rekommendation och inget som måste följas. Många kliniker kan ha en högre tidsgräns för elektiva polikliniska patienter eftersom de upplevs friskare när de själva kommer till kliniken för undersökning. Det är då viktigt som röntgensjuksköterska att följa klinikens rutiner samt göra en riskbedömning utifrån patientens sjukdomshistoria för att försäkra sig om att patienten inte skadas av undersökningen. Det som dock är positivt är att de allra flesta kliniker verkar följa SURF (2017) maximala gräns på tre månader för elektiva polikliniska patienter. Svaren kan ha att göra med att patienten till exempel uppvisat ett stabilt njurfunktionsvärde de senaste
22
fyra månaderna och därför inte anses vara i behov av ett nytt värde. Eftersom det i studien inte funnits möjligheter att ställa följdfrågor är detta inget som kan fastställas. Häpnadsväckande är det däremot att en riktlinje ifrån Nederländerna har en tidsgräns på 12 månader för elektiva polikliniska patienter utan riskfaktorer. Alltså har de en mycket högre tolerans på provets hållbarhet (Radiological society of the netherlands, 2017).
Njurstatusvärde
Utifrån resultatfördelningen i studien erhålls inget förvånande resultat eftersom inget svar är rätt eller fel utifrån rekommendationen. I en studie av Naour et al., (2009) påpekas det även här att det är viktigt att anpassa värdet efter patientgrupp eftersom kreatinin ger en risk för felkälla på grund av till exempel muskelmassa eller kost. Hela 76% av de tillfrågade klinikerna använder sig av enbart kreatinin som njurstaturvärde trots dess begränsningar. Ingen av klinikerna användes sig enbart av cystantin C vilket kan bero på dess höga framställningskostnader. Naour et al., (2009) och ESUR (2018) visar att cystatin C provet kostar mer att framställa. Enligt ESUR (2018) beror kreatininprovets höga användande enbart på att cystatin C har höga framställningskostnader.
Individanpassning
Alla kliniker värderar patientens njurfunktion innan undersökning genom en individuell skattning av absolut GFR ml/min. Utifrån resultatet efterlevs rekommendationen övervägande bra. Genom en individuell GFR skattning erhålls information om maximal mängd kontrastmedel som får administreras till patienten. Ytterligare ett sätt som klinikerna kan individanpassa kontrastmängden på är genom att läsa på om patientens sjukdomshistoria angående andra sjukdomar eller riskfaktorer. Individanpassningen kan justeras genom att minska kontrastmedelsmängden alternativt helt utesluta jodkontrast vid DT-undersökningen.
Enligt professionens kompetensbeskrivning är det av främsta vikt att ur
patientsäkerhetssynpunkt bedöma patienten som enskild individ och anpassa situationen efter rådande tillfälle Örnberg & Andersson (2012). Även studien av Mehran & Nikolsky (2006) styrker vikten av att individanpassning och individuell skattning av GFR har betydelse för patientens fortsatta mående och risk att drabbas av njurskada.
23
8 Slutsatser
Följsamheten av de nationella rekommendationerna gällande metformin och jodkontrast i samband med DT-undersökningar är generellt hög hos de deltagande klinikerna baserat på enkätstudiens tio frågor. Specifika resultat som kan framhållas är att de flesta kliniker (75%) inte sätter ut metformin rutinmässigt utan värderar patientens njurfunktion. De flesta kliniker använder endast kreatinvärdet för att bedöma njurfunktion (76%), men en icke försumbar andel använder sig både av kreatinin och cystatin C. Individanpassning av jodkontrast till patienten görs i princip alltid.
Kliniska implikationer och vidare forskning
Denna studie visar att ny kunskap redan har applicerats och klinikerna följer redan till stor del de nya rekommendationerna. Det studien kan ha bidragit till är att uppmärksamma SURF rekommendationer vilket kan ha inneburit att nya rutiner införts på landets kliniker. Resultatet visar att vissa kliniker inte följer rekommendationerna på alla punkter. I och med resultatet väcktes tankar kring varför rekommendationerna inte införs som riktlinje. Genom att införa en riktlinje får alla samma vård vart än i Sverige patienten befinner sig.
Vidare skulle en observationsstudie kunna utföras för att kartlägga röntgensjuksköterskans noggrannhet i att följa klinikernas rutiner för kontroll av njurfunktion inför jodkontrastinjektion. En intervjustudie skulle också kunna ge en djupare kunskap eftersom det ger möjlighet att ställa följdfrågor kring klinikernas arbetssätt och rutiner.
Referenser
Aspelin, P., & Pettersson, H. (2008) Radiologi. Lund: Studentlitteratur AB
American college of radiology. (2020). ACR committee on Drug and Contrast Media. Hämtad
2020-05-15 från
https://www.acr.org/-/media/ACR/Files/Clinical-Resources/Contrast_Media.pdf
Berglund, E., Jönsson, B-A. (2007). Medicinsk fysik. Lund: studentlitteratur
Björk, J., Bäck, S.-E., Sterner, G., Carlson, J., Lindstrom, V., Bakoush, O., Simonsson, P., Grubb, A., & Nyman, U. (2007). Prediction of relative glomerular filtration rate in adults: new improved equations based on Swedish Caucasians and standardized plasma-creatinine assays. Scandinavian Journal of Clinical and Laboratory Investigation, 67(7), 678–695.
Clyne, N., & Rippe, B. (2015). Njursjukdom: teori och klinik. Lund: Studentlitteratur AB
Dagens medicin. (2020). Bästa sjukhuset-topplistorna. Hämtad 2020-01-27 från https://www.dagensmedicin.se/artiklar/2020/01/22/basta-sjukhuset--topplistorna/
Davenport, M. S., Khalatbari, S., Cohan, R. H., Dillman, J. R., Myles, J. D., & Ellis, J. H. (2013). Contrast material-induced nephrotoxicity and intravenous low-osmolality iodinated contrast material: risk stratification by using estimated glomerular filtration rate. Radiology, 268(3), 719–728. https://doi.org/10.1148/radiol.13122276
European medicines agency. (2016) Användning av metformin för behandling av diabetes har nu utökats till patienter med måttlig nedsatt njurfunktion. Hämtad 2020-03-16 från
https://www.ema.europa.eu/en/documents/referral/metformin-article-31-referral-use-metformin-treat-diabetes-now-expanded-patients-moderately-reduced_sv.pdf
European Society of Urogetal Radiology. (2018). ESUR Guidelines on Contrast Agents.
Hämtad 2020-03-16 från
Food and Drug Administration. (2019). Statment from Janet Woodcock, M.D., director of FDA´s Center for Drug Evaluation and Research, on impurities found in diabetes drug outside
the U.S. Hämtad 2020-03-30 från
https://www.fda.gov/news-events/press- announcements/statement-janet-woodcock-md-director-fdas-center-drug-evaluation-and-research-impurities-found
Food and Drug Administration. (2017). FDA Drug Safety Communication: FDA revises warnings regarding use of the diabetes medicine metformin in certain patients with reduced
kidney function. Hämtad 2020-03-30 från
https://www.fda.gov/drugs/drug-safety-and- availability/fda-drug-safety-communication-fda-revises-warnings-regarding-use-diabetes-medicine-metformin-certain
Hedin, K., & Löndahl, M. (2012). Allmänläkarpraktikan. Lund: Studentlitteratur AB
Henricson, M. (2018). Vetenskaplig teori och metod. Lund: studentlitteratur AB
Lalau, J.-D., Arnouts, P., Sharif, A., & De Broe, M. E. (2015). Metformin and other antidiabetic
agents in renal failure patients. Kidney International, 87(2), 308–322.
https://doi.org/10.1038/ki.2014.19
Mehran, R., & Nikolsky, E. (2006). Contrast-induced nephropathy: definition, epidemiology,
and patients at risk. Kidney international. Supplement, (100), S11–S15.
https://doi.org/10.1038/sj.ki.5000368
Multer, H. (2017). Diabetes Mellitus. Lund: Studentlitteratur AB
Naour, N., Fellahi, S., Renucci, J.-F., Poitou, C., Rouault, C., Basdevant, A., … Guerre-Millo, M. (2009). Potential contribution of adipose tissue to elevated serum cystatin C in human obesity. Obesity (Silver Spring, Md.), 17(12), 2121–2126. https://doi.org/10.1038/oby.2009.96
Patientlag (SFS 2014:821). Hämtad från Riksdagens webbplats:
https://www.riksdagen.se/sv/dokument-lagar/dokument/svensk-forfattningssamling/patientlag-2014821_sfs-2014-821
Pöge, U., Gerhardt, T., Bökenkamp, A., Stoffel-Wagner, B., Klehr, H.-U., Sauerbruch, T., & Woitas, R. P. (2004). Time course of low molecular weight proteins in the early kidney transplantation period--influence of corticosteroids. Nephrology, Dialysis, Transplantation : Official Publication of the European Dialysis and Transplant Association - European Renal Association, 19(11), 2858–2863.
Radiological society of the netherlands. (2017). Guideline safe use of contrast media part 1. Hämtad 2020-04-27 från:
https://www.radiologen.nl/system/files/bestanden/documenten/guideline_safe_use_of_contras t_media_part_1_full_english_1nov2017.pdf
Rajasurya, V., Anjum, H., & Surani, S. (2019). Metformin Use and Metformin-associated Lactic Acidosis in Intensive Care Unit Patients with Diabetes. Cureus, 11(5), e4739. https://doi-org.proxy.library.ju.se/10.7759/cureus.4739
SBU. (2013). Skattning av njurfuntion. Hämtad 2019-12-13 från
https://www.sbu.se/contentassets/8f432cbce7ad454dbf3040627371951a/njurfunktion.pdf
Seeberger, A. (2011). Njurarna. Stockholm: Karolinska institutet university press.
Statistiska centralbyrån. (2016). Frågor och svar- om frågekonstruktion i enkät- och intervjuundersökningar. Hämtad 2020-01-31 från https://www.scb.se/hitta-statistik/statistik- efter-amne/ovrigt/ovrigt/ovriga-publikationer-ej-statistik/pong/publikationer/fragor-och-svar--om-fragekonstruktion-i-enkat--och-intervjuundersokningar/
Svensk uroradiologisk förening. (2017). Rekommendationer Jodkontrastmedel. Hämtad 2020-01-27 från: http://www.sfmr.se/sidor/kontrastmedelsrekommendationer/
Svensk uroradiologisk förening. (2018). Rekommendationer Metformin. Hämtad 2019-12-02
från http://www.sfmr.se/sidor/kontrastmedelsrekommendationer/
Tamura-Lis, W. (2013). Teach-Back for quality education and patient safety. Urologic Nursing, 33(6), 267.
van der Molen, A. J., Reimer, P., Dekkers, I. A., Bongartz, G., Bellin, M.-F., Bertolotto, M., … Thomsen, H. S. (2018). Post-contrast acute kidney injury. Part 2: risk stratification, role of hydration and other prophylactic measures, patients taking metformin and chronic dialysis patients : Recommendations for updated ESUR Contrast Medium Safety Committee guidelines. European Radiology, 28(7), 2856–2869. https://doi.org/10.1007/s00330-017-5247-4
VanPutte, C., Regan, J., & Russo, A. (2015). Seeley´s Essentials of Anatomy and Psysilogy. USA: McGraw-Hill Education
Vetenskapsrådet. (1990). Forskningsetiska principer. Hämtad 19-12-23 från
http://www.codex.vr.se/texts/HSFR.pdf
Wenemark, M. (2017). Enkätmetodik med respondenten i fokus. Lund: studentlitteratur AB
Örnberg, G., Eklund, A-K. (2008). Yrkesetisk kod för röntgensjuksköterskor. Hämtad 2019-01-02 från http://www.swedrad.se/f_start/
Örnberg, G. & Andersson, B. (2012). Kompetensbeskrivning för Legitimerade röntgensjuksköterskor. Hämtad 2019-12-15 från http://www.swedrad.se/f_start/
Bilagor
Bilaga 1: Enkätfrågor
1. Vilket sjukhus arbetar du på? (svar krävs) __________
2. Känner du till Svensk uroradiologisk förenings (SURF) nationella rekommendationer gällande metformin från 2018?
• Mycket väl • Ganska väl • Inte särskilt väl • Inte alls
3. Vilket/vilka värde/n använder ni för att ta njurstatus på kliniken du arbetar på? • Kreatinin-värde
• Cystatin c-värde
• Kreatinin och cystatin c- värde
4. Hur gammalt får kreatinin/cystatin c- värdet vara inför en
datortomografiundersökning med jodkontrast för akuta och/ eller inneliggande patienter på kliniken du arbetar på?
• 0-12 timmar • 12 timmar-1 vecka • 1-4 veckor
• 1-3 månader • >3 månader
5. Hur gammalt får kreatinin/cystatin c- värdet vara inför en
datortomografiundersökning med Jodkontrast för elektiva polikliniska patienter på kliniken du arbetar på? • 0–12 timmar • 12 timmar-1 vecka • 1-4 veckor • 1-3 månader • >3 månader
6. Sätter ni rutinmässigt ut metformin i samband med jodkontrast på kliniken du arbetar på?
• Ja • Nej
7. Om nej på fråga 6, vid vilken GFR-gräns (ml/min) sätter ni ut metformin? (ange svar i sifferform, heltal)
________
8. individanpassas dosering av jod till akuta och/eller inneliggande patienter med nedsatt njurfunktion (utifrån GFR-värde) på din klinik?
• Alltid • Ofta • Sällan • Aldrig
9. individanpassas dosering av jod till elektiva polikliniska patienter med nedsatt njurfunktion (utifrån GFR-värde) på din klinik?
• Alltid • Ofta • Sällan • Aldrig
10. Hur informerar ni patienter om metforminutsättningen på kliniken du arbetar på? (fler svars fråga)
• Muntlig information i samband med undersökningen • Skriftlig information i samband md undersökningen
• Både muntlig och skriftlig information i samband med undersökningen • Remitterande läkare informerar i samband med kallelsen
Bilaga 2: Informationsbrev och enkätlänk
Till dig som är Sektionsledare på Datortomografenheten
Vi är två studenter som läser sista året på röntgensjuksköterkeprogrammet på Jönköping University. Vi skriver nu vårt examensarbete där syftet är att kartlägga hur röntgenkliniker arbetar med njurstatus och utsättande av metformin med utgångspunkt i Svensk
uroradiologisk förenings (SURF) nationella rekommendationer runt om i landet. Vi har valt att undersöka detta med hjälp av frågor i en webbenkät.
Att delta i denna studie är frivilligt och du kan när som helst avbryta din medverkan. Genom att svara på enkäten deltar du och ger därmed ditt samtycke. Ditt deltagande kommer att vara anonymt och svaren kommer behandlas konfidentiellt. Resultatet från studien kan komma att publiceras samt presenteras skriftligt i examensarbetet och i en muntlig presentation. Enskilda sjukhus kommer ej kunna identifieras utan resultaten presenteras enkom på gruppnivå.
Sista svarsdatum är den 9 februari 2020.
Använd nedanstående länk för att komma till enkäten:
- Enkätlänk
Har du frågor är du välkommen att kontakta oss via mejl: Matilda Karlsson: kama1700@student.ju.se
Evelina Krakys: krev17ek@student.ju.se