Föräldrars upplevelse av stöd när
barnet behandlas för fetma
Elin Gullstrand
Maria Johansson
Examensarbete, 15 högskolepoäng, magisterexamen i
Omvårdnad inom Specialistsjuksköterskeprogrammen
Jönköping, Maj 2018
Hälsohögskolan
Avdelningen för omvårdnad
Parents' experiences of support
when their child is going through
obesity treatment
Elin Gullstrand
Maria Johansson
Nursing Science, Thesis,
One year Master, 15 credits
Jönköping, May 2018
Jönköping University
School of Health and Welfare
Box 1026, SE-551 11 JÖNKÖPING
Sammanfattning
Övervikt och fetma är ett folkhälsoproblem världen över. Effektiv behandling är under utveckling. Tidigare studier undersöker i första hand fetmabehandlingens effekt på barnets BMI. Få studier belyser föräldrars upplevelse av att ingå i fetmabehandling trots att deras delaktighet anses avgörande för lyckade resultat. Syftet var att belysa föräldrars upplevelse av stöd från fetmateamet när barnet behandlas för fetma. Data insamlades genom åtta kvalitativa intervjuer med nio föräldrar vars barn behandlas för fetma. Analysen genomfördes med induktiv innehållsanalys. Resultatet visar att föräldrarna behöver multidimensionellt stöd under behandlingens gång. Fem huvudkategorier framkom: Behov av kunskap för att genomföra en förändring, visar att ny kunskap stöttar familjen i genomförandet av livsstilsförändringar. Behov av individualiserad uppföljning betonar varje familjs unika behov och förutsättningar, samt vikten av att behandlingen formas utifrån det. Behov av
teamets samarbete med skolan, beskriver vikten av teamets stöd i samarbetet med skolan. Behov av ett stöttande förhållningssätt från teamet, belyser hur goda vårdrelationer, hälsofrämjande fokus och
gemensam målsättning ingav förtroende. Behov av emotionellt stöd, där föräldrarna lyfter behov av stöd i sitt föräldraskap både professionellt och genom föräldragrupper.
Konklusion: Genom att arbeta med familjecentrerad samskapande omvårdnad kan fetmateamet
möta familjernas behov på ett bra sätt. Förbättringspunkter som framkom var behov av anhöriginformation, föräldragrupper samt ökat samarbete med skolan.
Summary
Overweight and obesity is an increasing health issue in the world. Effective treatment is under development. Previous research explores the treatments effect on the BMI of the child, but few studies explore parents' experiences of obesity treatment programs even though it is known that parental participation is essential for a successful treatment. The purpose of the study was to illuminate parents' experiences of support from the obesity team when their child is going through obesity Treatment. Eight qualitative interviews of nine parents having children going through obesity treatment where made. Data was analyzed through content analysis with an inductive approach. The results show a parental need of multidimensional support during obesity treatment. Five main categories were found: Needing knowledge to implement change, Needing individually customized
follow-ups, Needing the team to cooperate with the school, Needing supporting approaches from the team, describing how good relationships, a health focused atmosphere and shared goals made the
family trust the team and the treatment, and Needing emotional support.
Conclusion: Using family-centered coproductive care creates a good foundation to meeting the
needs of the families going through obesity treatment. Parents need support informing relatives, cooperating with the school and through group sessions with other families.
Innehållsförteckning
Sammanfattning ...
Summary ...
INLEDNING ... 1
BAKGRUND ... 1
Fetma och barnets hälsa ... 1
Behandling av fetma hos barn ... 1
Att vara förälder till ett barn med fetma ... 2
Barnsjuksköterskans omvårdnad av familjer med barn med fetma ... 2
Familjens behov av stöd ... 3
PROBLEMFORMULERING ... 4
SYFTE ... 4
METOD ... 4
Design ... 4
Kontext ... 4
Urval ... 4
Datainsamling ... 5
Dataanalys ... 6
Forskningsetiska överväganden ... 6
RESULTAT ... 8
Behov av kunskap för att genomföra förändring ... 8
Information om sjukdomen ... 8
Konkreta verktyg i vardagen... 9
Information till anhöriga ... 9
Behov av individualiserad uppföljning ... 9
Önskan om tillgänglighet ... 9
Önskan om stöttning över tid... 10
Behov av teamets samarbete med skolan ... 10
Avsaknad av stöd i skolan ... 10
Samarbete mellan fetmateamet och skolan ger ökat stöd till familjen ... 10
Behov av ett stöttande förhållningssätt från teamet ... 11
Vikten av en god vårdrelation ... 11
Vikten av att ha ett hälsofrämjande fokus ... 11
Vikten av gemensamma mål som utvärderas ... 11
Behov av emotionellt stöd ... 11
Stöd genom enskilda möten ... 12
Stöd att möta barnets emotionella behov ... 12
Stöd genom föräldragrupper ... 13
DISKUSSION... 14
Metoddiskussion ... 14
Resultatdiskussion ... 15
Konklusion och kliniska implikationer ... 17
REFERENSER ... 18
BILAGA 1 ... 1
Förfrågan om medgivande till studie till verksamhetschefen ... 1
BILAGA 2 ... 2
Till föräldrar till barn som behandlas för fetma ... 2
BILAGA 3 ... 3
Enkät för demografiska data: ... 3
BILAGA 4 ... 4
1
INLEDNING
Barnfetma är en folksjukdom som ger medicinska och psykosociala konsekvenser och medför en ökad dödlighet (WHO, 2017). Effektiv behandling är av största vikt. I nuläget har barn-obesitas-vården stora problem med uteblivna besök och avhopp från behandlingsprogram, och få barn blir friska trots behandling (BORIS, 2016). Merparten av behandlingen består av omvårdnadsåtgärder såsom rådgivning inom kost, motion och livsstilsförändrande strategier (Altman & Wilfley, 2015). Barnsjuksköterskans huvudområde, omvårdnad, har som mål att främja hälsa och välbefinnande samt lindra lidande hos barn och föräldrar (Wiklund, 2003). Forskningen inom barnfetma belyser sällan barnets välmående trots att den har högsta prioritet hos familjerna (Skelton, Bennet Irby & Geiger, 2014). Istället fokuserar forskningen främst på behandlingens effekt på BMI, trots vetskap om betydelsen av att fokusera på barnet och familjens perspektiv i den gemensamma planeringen för hur barnet ska gå ner i vikt (Batalden et al., 2016).
BAKGRUND
Fetma och barnets hälsa
Idag lider cirka 20–25 % av svenska 10-åringar av övervikt och cirka 3 % har fetma (BORIS, 2016). Andelen barn med övervikt har fördubblats mellan år 1984 och 2000. Antalet barn med fetma fyrdubblades under samma period (Mårild et al., 2004). Därefter har ökningen avstannats. Fetma och övervikt definieras ofta med hjälp av BMI – Body Mass Index (Jansson & Nergårdh, 2012). Hos barn varierar BMI under uppväxten. Referensvärdena anpassas därför efter ålder och kön och kallas då för iso-BMI. Genetisk känslighet i kombination med för högt energiintag och för låg aktivitetsnivå orsakar fetma (Danielsson, 2015). Läsk- och snabbmatskonsumtion har ökat markant sedan 80-talet, och barn tillbringar timmar stillasittande framför skärmar (Jansson & Nergårdh, 2012). Allt fler studier visar dock på att stillasittande livsstil snarare är ett resultat av att vara överviktig än att det skulle vara överviktens ursprung (Fröberg, 2015). Fetma är en sjukdom som ökar risken att barn utvecklar både medicinska och psykiska problem (WHO, 2017). Exempel på negativa hälsoeffekter av fetma är insulinresistens, högt blodtryck, ryggbesvär, sömnapnésyndrom, infertilitet och sänkt livskvalité (Han, Lawlor, & Kimm, 2010). Medellivslängden för en person med BMI 45 vid 20års ålder är 13 år lägre än för en normalviktig person (BORIS, 2016). Utan behandling är prognosen för normaliserad vikt dålig. Runt 80 % av barn som är överviktiga eller feta i 6–7 års åldern har kvarstående problem med övervikt och fetma även i sena tonåren (a.a.).
Behandling av fetma hos barn
Enligt World Health Organisation (WHO, 2017) ska fetma behandlas på individnivå genom ett minskat energi-intag framför allt från socker och fetter, ökat intag av frukt och grönsaker samt regelbunden aktivitet (60minuter om dagen för barn). Idag består fetmabehandling på de flesta barnmottagningar av tre komponenter: justerad kvantitet och kvalitet av näringsintag, ökad fysisk aktivitet och minskat stillasittande samt beteendestrategier för att underlätta dessa förändringar (Altman & Wilfley, 2015). Behandling har visat sig mest effektiv om familjemedlemmar inkluderas, framförallt föräldrarna. Föräldern och barnet går gemensamt in i behandlingen men föräldern tar täten. Beteendestrategierna och föräldrarnas delaktighet är avgörande för att livsstilsförändringen ska upprätthållas över tid. Exempel på beteendestrategier är stegvis uppsatta mål, ökad självkontroll, socialt stöd, problemlösning och motiveringstekniker (a.a.). När barnet och familjen förses med livslånga strategier kan barnets genetiska benägenhet att öka i vikt uppvägas. Tät kontakt och gott samarbete är nyckelfaktorer. Vågen används endast för att utvärdera insatser. All målsättning individualiseras, och skuldbeläggning och kritik ska undvikas (Jansson & Nergårdh, 2012). Avhopp och uteblivna besök är vanligt förekommande bland familjer vars barn behandlas för fetma. Problem att få ihop logistiken, känsla av misslyckanden samt dåliga relationer med fetmateamet kan orsaka avhopp (Bishop, Irby & Skelton, 2015; Stewart, Chapple, Hughes, Poustie & Reilly, 2008). Det är därför viktigt att tidigt i behandlingen identifiera hinder och anpassa behandlingen efter familjens förutsättningar (Bishop, Irby & Skelton, 2015).
2
All omvårdnad ska genomföras med kvalitet och säkerhet, vilket görs med utgångspunkt i specialistsjuksköterskans sex kärnkompetenser; personcentrerad vård, säker vård, informatik, samverkan i team, evidensbaserad vård och förbättringsarbete. Förbättringsarbete innebär att systematiskt och kontinuerligt analysera och genomföra förändringar i organisationen som syftar till en högre kvalitet. Denna process är viktig för att behålla och utveckla kvaliteten i vården med mindre resurser (Hommel, Idvall & Andersson, 2015).
Att vara förälder till ett barn med fetma
Föräldrar har en avgörande roll för barnets hälsa. Hela familjen behöver involveras i de förändringar som krävs för att barnets hälsa ska främjas (Tyler & Horner, 2008). Många föräldrar nämner barnets dåliga självkänsla, livskvalité och utanförskap som en övervägande orsak att söka vård och fullfölja behandling för sitt överviktiga barn. Minskat BMI kommer ofta betydligt längre ner på prioriteringslistan (Turner, Salisbury & Shield, 2011; Skelton, Bennet Irby & Geiger, 2014; Stewart, et al 2008). Det är inte ovanligt att föräldrar är omedvetna om barnets övervikt och tror att hullet är normalt för åldern (Stewart et al., 2008). Det är också vanligt att föräldrarna tror sig vara mer aktiva och hälsosamma än de i själva verket är (Lindehof, Vinther Nielsen & Pedersen, 2010). Många föräldrar reagerar initialt negativt när ämnet tas upp, men landar i informationen till nästa besök och är då mer motiverade (Regber et al., 2013). Familjens förväntningar på behandlingen bör diskuteras då orealistiska förväntningar på vad rådgivaren ska kunna åstadkomma påverkar behandlingen negativt (Thelander, 2013). En del föräldrar har kämpat en längre tid med barnets vikt innan de kommer till fetmamottagningen (Chamay Weber, Camparini, Lanza & Narring, 2016). Många upplever då att de försökt allt. Både barn och föräldrar har ofta negativa känslor inför barnets fetma såsom skuldkänslor och dålig självkänsla. Om familjen kämpat länge på egen hand är familjeatmosfären ofta präglad av tjat och negativ stämning. Barnen önskar att föräldrarna var ett större stöd, medan föräldrarna tycker att de redan gör allt de kan (Chamay Weber et al., 2016; Lindehof et al., 2010).
Barnsjuksköterskans omvårdnad av familjer med barn med fetma
Omvårdnad syftar till att främja hälsa och välbefinnande, förebygga ohälsa och lindra lidande (SOSFS 1993:17). För att ytterligare förtydliga begreppet omvårdnad används konsensusbegreppen Människa, Hälsa, Miljö och Samskapande omvårdnad (Ylikangas, 2017).
Människan i denna uppsats definieras som Barnet. Barn är varje människa under 18 år (FN, 1989). Människan ses som en helhet bestående av kropp, själ och ande (Sivonen, 2017). Människans samlade upplevelser och värderingar avgör vad som är hälsa och lidande för varje individ (a.a.). All omvårdnad som ges till barn i Sverige ska utföras med hänsyn till barns rättigheter enligt Förenta Nationernas barnkonvention (FN,1989). Det innebär att alla barn har lika värde och samma rättigheter. Barnets bästa ska komma i främsta rummet i alla beslut som rör barn. Alla barn har rätt till liv och utveckling, en god hälsa och bra sjukvård, rätt att uttrycka sin åsikt och få den respekterad (a.a.).
Begreppet hälsa förstås både som förekomst eller frånvaro av sjukdom men också av upplevd hälsa, välbefinnande och livskvalité (Lindwall, 2017). Hälsa främjas genom att motverka sjukdom, stödja hälsosamma processer, lindra lidande samt stärkandet av människans egna resurser och meningsskapande förmåga (Wiklund, 2003). Fetma har många negativa hälsoeffekter hos barn (WHO, 2017). Barn med fetma skattar sin hälsa och livskvalité betydligt lägre än sina jämnåriga (Schwimmer, Burwinkle & Varni, 2003).
Miljön består både av det människan har runt sig rent fysiskt men även psykologiskt genom den stämning och atmosfär som råder (Ylikangas, 2017). Miljön i den här uppsatsen beskrivs framför allt som barnets familj. En familj definieras som en grupp av två personer eller mer, besläktade genom födsel, äktenskap, adoption eller att de bor ihop (U.S. Cencus of Bureau, 2018). Barnets hälsa påverkas av familjens livsstil och levnadsvanor (Tyler & Horner, 2008). När ett barn blir sjukt påverkas hela familjen, både föräldrar och syskon (Wright & Leahey, 2005). Familjen ska ses som en
3
enhet, men det får inte innebära att barnet kommer i skymundan (Coyne, Hallström & Söderbäck, 2016). Hos ett barn med fetma präglas miljön i hemmet ofta av konflikter och tjat kring kost och aktivitet, vilket snarare tycks få barnet mindre fysisk aktiv och mer benägen att tröstäta (Chamay Weber, et al, 2016; Lindehof, Vinther Nielsen & Pedersen, 2010).
Barnsjuksköterskans ansvarsområde Samskapande omvårdnad förtydligar hur barnsjuksköterskan och familjen tillsammans skapar vården (Batalden et al, 2016). En förutsättning för samskapande omvårdnad är öppen kommunikation präglad av respekt och effektivitet. Gemensam planering ger en fördjupad förståelse för varandras erfarenheter och expertis. Patientens personliga mål och resurser är i fokus när planen utformas. Barnsjuksköterskan bidrar sedan med sin kompetens för att stötta familjen att fullfölja vårdplanen. Planens utförande bygger på tillit, delade mål och tvåsamhet i ansvarstagandet för att planen följs. På så sätt skapas hållbara vårdplaner med långsiktiga resultat och delaktiga patienter (Batalden et al., 2016).
Familjens behov av stöd
Familjen är central i omvårdnaden av barnet, och familjecentrerad omvårdnad är kärnan i pediatrisk vård (Coyne, Neill & Timmins, 2010). Familjecentrerad vård bygger på att vården planeras utifrån ett helhetsperspektiv på familjen och inte bara det enskilda barnet. Grundprinciperna innefattar informationsutbyte, respekt för varandras olikheter, partnerskap och samarbete med barn och föräldrar (Coyne et al., 2016). Det är svårt för ett barn med fetma att genomföra livsstilsförändringar utan familjens stöd. Därför bör all fetmabehandling utgå från familjecentrerad omvårdnad (Rabbitt & Coyne, 2012). Barnets och familjens perspektiv är viktiga komponenter när beslut ska fattas (Pettoello-Mantovani, Campanozzi, Maiuri, & Giardino, 2009). I enlighet med NOBABs standard (Nordiskt nätverk för barn och ungas rätt och behov inom hälso- och sjukvård, 1988) ska föräldrarna hjälpas till medverkan i vården. Barn och föräldrar ska få information, behandling och vård på ett förståeligt sätt och göras delaktiga i beslut. En informerad och stöttad förälder kan hjälpa sitt barn till ett bättre välmående (Pettoello-Mantovani et al., 2009)
När barn behandlas för fetma har familjerna ett stort behov av stöd från fetmateamet för att kunna genomföra och upprätthålla de livsstilsförändringar som behandlingen kräver (Stewart et al., 2008; Perry, Daniels, Bell & Magarey, 2017). I kompetensbeskrivningen för barnsjuksköterskor (Svensk sjuksköterskeförening, 2008) beskrivs stödet till föräldrarna som ett av barnsjuksköterskans huvudsakliga ansvarsområden. Stöd är ett begrepp som används mycket inom vården och har flera betydelser. Begreppet är multidimensionellt och kan delas in i olika kategorier (House, 1983): Emotionellt, informativt, instrumentellt och uppskattningsstöd. Emotionellt stöd innefattar: tillit, kärlek, att bry sig om, förståelse, uppmuntran och empati. Instrumentellt stöd i sin tur är mer konkret och innebär stödjande insatser som direkt hjälper patienten eller dess anhöriga. Informativt stöd innefattar rådgivning, information och direktiv. Uppskattningsstöd handlar om att uppmuntra patienten och familjens åsikter, utveckling och handlande och på så sätt stärka deras självkänsla (a.a.). Ett gott multidimensionellt stöd till barn och familjer sänker psykisk stress, ger höjd självkänsla, och hjälper familjen att acceptera och hantera svåra situationer (Murray, 2000).
När ett barn behandlas för fetma ger barnsjuksköterskan stöd till familjen genom att se helheten runt problematiken, inklusive barnets psykiska hälsa och självkänsla, och ge relevanta råd anpassade efter individen (Turner, Salisbury & Shield, 2011). Stödet utifrån hjälper familjerna att bearbeta den negativa familjedynamik som ofta förekommer i dessa familjer. Fetmateamet kan stärka interna relationer genom att förbättra kommunikationen mellan barn och förälder (Chamay Weber et al., 2016). Familjerna har ofta svårt att få stöd av släkt och vänner då dessa inte förstår vikten av behandlingen, något som försvårar livsstilsförändringen (Schalwijk et al., 2015; Stewart et al., 2008). Många föräldrar önskar ytterligare stöttning i hur detta kan hanteras (a.a.). Sociala förutsättningar, jobb, tidsbrist och stress kan vara hinder för att hjälpa och motivera barnet. Fetmateamet behöver stödja familjen genom att ge strategier att klara av vardagen, konkreta förslag på hälsosam mat och visa på olika fysiska aktiviteter (Perry, et al 2017). Samtidigt måste familjens autonomi tillåtas vara fortsatt stark. Rådgivningen upplevs mest stöttande om den är konkret men betonar att familjen själva väljer vilken väg som passar just dem (Bishop, Irby & Skelton, 2015).
4
PROBLEMFORMULERING
Antalet barn med fetma och övervikt ökar i Sverige och därmed också behovet av effektiv behandling. Forskning visar att föräldrarnas delaktighet är avgörande för att bota barnfetma på lång sikt (Boris, 2016). Samtidigt belyser få studier föräldrarnas upplevelse av behandlingen av barn med fetma. De få studier som gjorts visar att föräldrarna har ett stort behov av stöd från fetmateamet för att klara att utföra och upprätthålla de livsstilsförändringar som krävs (Stewart et al., 2008). Denna studie fokuserar därför på föräldrarnas perspektiv på behandlingen och belyser deras behov av stöd från fetmateamet.
SYFTE
Syftet med studien är att belysa föräldrars upplevelse av stöd från fetmateamet när barnet behandlas för fetma. Två frågeställningar formulerades:
Vad är föräldrarnas upplevelse av stöd?
Vad är föräldrarnas behov av stöd?
METOD
Design
Denna studie är en kvalitativ intervjustudie med induktiv ansats (Elo & Kyngäs, 2007). Datamaterialet analyserades med hjälp av induktiv innehållsanalys. Induktiv innehållsanalys används för att belysa och beskriva fenomen där forskningstäckningen är obefintlig eller bristande. Syftet är att ge ny kunskap och förståelse inom området för att sedan låta det få praktiska konsekvenser (a.a.) Denna studie är en del av ett förbättringsarbete för att utvärdera fetmateamets arbete på de medverkande mottagningarna.
Kontext
I denna studie deltar föräldrar till barn som behandlas för fetma på ett sjukhus med tre barnmottagningar i en medelstor och två små svenska städer i Västra Sverige. Fetmateamet på de studerade barnmottagningarna består av barnsjuksköterska, läkare, psykolog, kurator, fysioterapeut och dietist. Alla barn med fetma remitteras till fetmateamet, förutsatt att föräldrarna godkänner det. Behandlingen inleds med nybesök där barn och förälder träffar en barnsjuksköterska, psykolog/kurator och läkare. Kartläggning görs av grad av fetma, ärftlighet och förekomst av följdsjukdomar. Familjens livsstil och motivation till förändring inventeras. Eventuella bakomliggande orsaker, social situation och utsatthet såsom mobbning utreds, och bedömning av neuropsykiatriska svårigheter utförs. Efter nybesöket kallas familjen till gruppbesök hos dietist fördelat på tre tillfällen. De två första tillfällena är teoretiskt upplagda. Det tredje är en butiksvandring på en mataffär. Efter tre månader görs återbesök till barnsjuksköterskan där en skriftlig individuell behandlingsplan görs med familjen. Planen innefattar en gemensam målsättning samt vägen dit med uppföljning av sjuksköterska, dietist, fysioterapeut, psykolog, kurator eller skolsköterska minst en gång per år men oftast tätare intervall. Behandlingsplanen utvärderas kontinuerligt. Behandlingen utgår inte från någon särskild modell eller metod, utan har satts samman av personalen inom fetmateamet, och individanpassas utifrån varje familj.
Urval
Studiens författare kom i kontakt med en av fetmateamets barnsjuksköterskor som uttryckte en önskan om att utvärdera och utveckla deras arbete. Denna studie är inom ramen för detta förbättringsarbete. För att få tillgång till forskningsfältet kontaktades barnmottagningens enhetschef
5
(Bilaga 1). Denne i sin tur kontaktade ansvarig barnsjuksköterska inom fetmateamet. Hon skickade sedan ut informationsbrev till familjer vars barn behandlades för fetma (Bilaga 2). Inklusionskriterierna var att barnen måste ha behandlats för fetma i minst ett år samt att föräldrarna pratar och förstår bra svenska. Exklusionskriterier var föräldrar med tolkbehov samt de som gått till fetmateamet kortare tid än ett år. Konsekutivt urval gjordes där alla som föll inom inklusionskriterierna inom aktuell tidsperiod tillfrågades. Brev skickades till alla familjer som varit hos sin fetmasköterska någon gång mellan november 2017 - februari 2018. 35 brev skickades ut men inga svar kom in. För att få in deltagare lämnade fetmasköterskorna därefter ut muntlig och skriftlig information till de familjer som kom till mottagningen från början av mars till slutet på april 2018. Upptagsområdet vidgades också till ytterligare två barnmottagningar tillhörande samma sjukhus. De föräldrar som, efter given information, var intresserade av att intervjuas lämnade sina kontaktuppgifter till fetmasköterskan som sedan lämnade dem vidare till studenterna. Intresserade föräldrar kontaktades sedan av uppsats-studenterna som gav ytterligare information och möjlighet att ställa frågor. Därefter lämnade föräldrarna sitt muntliga samtycke för deltagande, och intervjuer bokades in. Alla föräldrar som uppgett intresse valde att delta i studien. Åtta föräldra-intervjuer bokades in. I en intervju deltog båda föräldrar. (Se beskrivning av deltagande familjer i Tabell 1). Intervjuerna inleddes med en urvalsenkät (Bilaga 3) där alla föräldrar ombads skatta hur nöjda de var med fetmabehandlingen som helhet, på en skala mellan 1 - 5, där 1 stod för inte nöjd alls och 5 för mycket nöjd. Fem föräldrar skattade 5 av 5, två föräldrar 4 av 5 och en 2 av 5. De deltagande familjerna kom från olika kulturell bakgrund.
Tabell 1. Beskrivning av deltagande familjer.
Mammor: Pappor:
7 st 2 st
Ålder föräldrar: 38-54 år
Sammanboende föräldrar: 6 av 8 familjer Boendeform:
Staden/Landet: Villa/lägenhet
6/2 6/2 Antal barn i familjen: 2-5 barn Ålder barn i behandling:
Flickor: Pojkar:
8-17 år 5st 3st Antal år inskrivna för fetmabehandling: 1-5 år
Besöksfrekvens: 2ggr/mån – 1gng/år Remiss till fetmateamet initierad av:
Föräldrarna: Hälso-/sjukvården:
1st 7st
Datainsamling
Datainsamlingen genomfördes genom kvalitativ intervju av föräldrar enligt Kvale och Brinkmann (2009). Miljön är avgörande för vilken information som framkommer i intervjun. Genom att få föräldern att känna sig trygg och bekväm underlättar intervjuaren för föräldern att prata om eventuella känsliga upplevelser (Kvale & Brinkmann, 2009). I denna studie fick därför föräldrarna själva välja en lugn plats att bli intervjuade på. Fem föräldrar valde att bli intervjuade i sitt hem. Tre föräldrar valde att intervjuas i ett avskilt samtalsrum på mottagningen. Den kvalitativa intervjuns syfte är att försöka förstå ett fenomen ur föräldrarnas synvinkel (Kvale & Brinkmann, 2009). En författare deltog i alla intervjuer medan en författare deltog i två, i dessa intervjuer var den första författaren endast med som observatör. Intervjuerna utfördes efter en intervjuguide (Bilaga 4) med öppna frågor så som "Kan du berätta om hur du upplever stödet från fetma-teamet till din familj?". Föräldern uppmuntrades därefter att utveckla sin berättelse genom följdfrågor såsom "hur tänkte du då? Vad hände sen?" Och så vidare. Intervjuerna tog mellan 30 - 60 minuter. Intervjuerna spelades in på med hjälp av mobiltelefon och transkriberades därefter ordagrant. Egennamn och orter avpersonifierades och talspråk skrevs om till skriftspråk.
6
Dataanalys
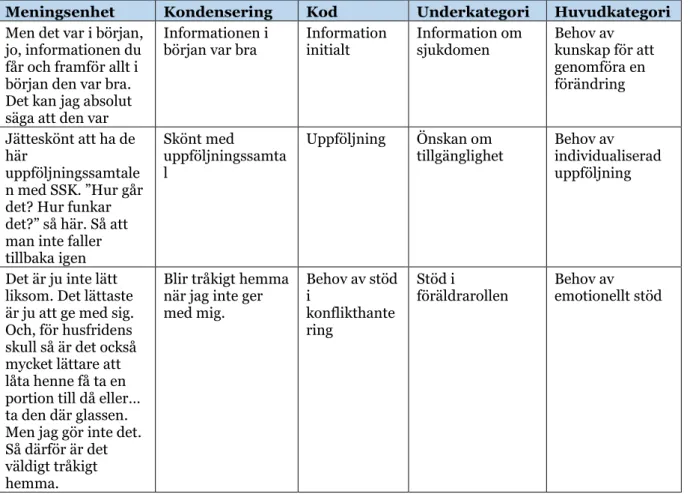
Datamaterialet analyserades med hjälp av kvalitativ innehållsanalys med induktiv ansats enligt Elo och Kyngäs (2007). Intervjuerna lästes igenom flera gånger för att få god uppfattning om dess innehåll som helhet. Därefter lästes intervjuerna igenom igen för att urskilja meningsenheter som svarade mot studiens syfte. Meningsenheter kunde bestå av en mening eller ett helt stycke. Meningsenheterna kondenserades därefter och benämndes med koder, d.v.s. etiketter som belyser meningsenhetens innehåll. Koderna plockades ut från helheten och jämfördes med varandra. Koder som liknade varandra grupperades och blev underlag för kategorier. Kategorierna benämndes med titlar som speglade dess innehåll (a.a.). Kategorierna ska vara uteslutande mot varandra, d.v.s. en kod ska inte passa in under två kategorier (Danielsson, 2012). Kategorierna abstraherades sedan till flera huvudkategorier (Tabell 2.). Syftet med kategorierna är att öka förståelsen för fenomenet och erhålla ny kunskap. Skapandet av kategorier och abstraktionsfasen innefattar alltid en viss tolkning av innehållet, vilka koder som passar under vilka underkategorier, samt vilka underkategorier som paras ihop till en viss huvudkategori (Elo & Kyngäs, 2007). Författarna har genomfört analysens olika steg både enskilt och tillsammans för att kontrollera överensstämmande samt diskutera olika tolkningsmöjligheter.
Tabell 2. Exempel på analysprocessen
Meningsenhet Kondensering Kod Underkategori Huvudkategori
Men det var i början, jo, informationen du får och framför allt i början den var bra. Det kan jag absolut säga att den var
Informationen i
början var bra Information initialt Information om sjukdomen Behov av kunskap för att genomföra en förändring Jätteskönt att ha de här uppföljningssamtale n med SSK. ”Hur går det? Hur funkar det?” så här. Så att man inte faller tillbaka igen
Skönt med uppföljningssamta l
Uppföljning Önskan om
tillgänglighet Behov av individualiserad uppföljning
Det är ju inte lätt liksom. Det lättaste är ju att ge med sig. Och, för husfridens skull så är det också mycket lättare att låta henne få ta en portion till då eller… ta den där glassen. Men jag gör inte det. Så därför är det väldigt tråkigt hemma.
Blir tråkigt hemma när jag inte ger med mig. Behov av stöd i konflikthante ring Stöd i
föräldrarollen Behov av emotionellt stöd
Forskningsetiska överväganden
All omvårdnadsforskning ska värna om människors lika värde, integritet och självbestämmande (Kjellström, 2012). Studentuppsatser på avancerad nivå utformas normalt så att granskning av en etiknämnd inte är nödvändig, i detta fall som ett förbättringsarbete.Etiska reflektioner görs före och under arbetets gång och bygger på respekt för andra människor (a.a.). Etisk egengranskning enligt Hälsohögskolan i Jönköpings anvisningar har genomförts. The Belmont Rapport (1979) beskriver tre grundläggande etiska principer; Respekt för personer, Göra gott- och Rättviseprincipen.
7
Respekt för personer innebär respekt för människans autonomi, d.v.s. deras åsikter och val ska respekteras. Forskning som inkluderar människor grundas på fullständigt, informerat samtycke från individen (The Belmont Rapport, 1979). Alla föräldrar har fått muntlig och skriftlig information om studiens syfte och utförande, getts möjlighet att ställa frågor och fått tid att tänka över sitt deltagande. De har informerats kontinuerligt om att deltagandet är frivilligt och kan avbrytas när som helst under studiens gång utan att påverka familjen negativt. Muntligt samtycke har inhämtats från samtliga deltagare.
Göra gott-principen innebär att en riskanalys gjorts där vinster av forskningen överväger de eventuella risker som finns (The Belmont Rapport, 1979). Ny kunskap ska tas fram på ett effektivt och tillförlitligt sätt (Kjellström, 2012). Principen beaktades genom att all data behandlats konfidentiellt. Intervjuernas innehåll har avpersonifierats för att inte resultatet ska kunna kopplas till någon enskild person, vilket föräldrarna är noggrant informerade om. Endast författarna hade tillgång till datamaterialet och personuppgifterna. Under arbetsprocessen förvarades det inspelade materialet och utskrifterna inlåsta. Enligt Kvale och Brinkmann (2009) skall ljudupptagningarna raderas då de inte längre behövs, vilket ska utföras efter att studien avslutats och godkänts. Studiens syfte bedömdes kunna röra upp känslor vid intervjutillfället. Vid behov kunde då föräldern hjälpts vidare till fetmateamets kurator eller psykolog. Detta bedömdes dock aldrig nödvändigt.
Rättviseprincipen innebär respekt för människor lika värde. Den används för att rättfärdiga valet av deltagare till forskningen, se till att de behandlas likvärdigt och för att skydda sårbara personer/populationer (Kjellström, 2012). Principen togs i beaktande genom att alla i urvalsgruppen behandlades lika och gavs samma möjlighet att få berätta om sina upplevelser. Författarna har olika erfarenheter med sig in i processen, en barnsjuksköterskestudent utan erfarenhet av barn med fetma, och en skolsköterska som ofta möter problematiken i sitt arbete. Författarnas förförståelse kring att möta familjer till barn med fetma har diskuterats kontinuerligt under arbetets gång författarna emellan för att inte påverka analys och resultat. När studien är färdigställd kommer deltagande föräldrar ges möjlighet att ta del av resultatet.
8
RESULTAT
Föräldrars upplevelse av stöd från fetmateamet när barnet behandlas för fetma presenteras i nedanstående kategorier (Tabell 3):
Tabell 3. Redovisning av resultat.
Föräldrars upplevelse av stöd från fetmateamet när barnet behandlas för fetma. Underkategori Huvudkategori
Information om sjukdomen
Konkreta verktyg som stöttar i vardagen Information till anhöriga
Behov av kunskap för att genomföra en förändring
Önskan om tillgänglighet Önskan om stöttning över tid
Behov av individualiserad uppföljning Avsaknad av stöd i skolan
Samarbete mellan fetmateamet och skolan ger ökat stöd
Behov av teamets samarbete med skolan
Vikten av en god vårdrelation
Vikten av att ha ett hälsofrämjande fokus Vikten av gemensamma mål som utvärderas
Behov av ett stöttande förhållningssätt från teamet
Stöd i föräldrarollen Stöd genom enskilda möten
Stöd att möta barnets emotionella behov Stöd genom föräldragrupper
Behov av emotionellt stöd
Behov av kunskap för att genomföra förändring
Under fetmabehandlingen erhöll familjen mycket information, vilket gav stöd i genomförandet av små och stora livsstilsförändringar. Familjen behövde både information om sjukdomen och konkreta tips för att klara vardagen. Även anhöriga behövde få tillgång till denna information för att kunna vara ett stöd i behandlingen.
Information om sjukdomen
Information upplevdes ge ny kunskap och insikt i problematiken. Teamets multiprofessionella kompetens gav informationen bredd, vilket blev en trygghet. Vikten av att få väl grundade svar på sina frågor framhävdes, annars riskerades förtroendet för teamet att skadas. Läkarens medicinska information, utredning och uppföljning minskade oro. Allvarlig information om konsekvenserna av att leva med fetma var en ögonöppnare för flera föräldrar och motiverade till förändring. Det gällde även föräldrar som initialt motsatte sig att bli remitterade till fetmateamet. När informationen upprepades gavs föräldrarna möjlighet att reflektera samtidigt som det blev en påminnelse om vad som var viktigt. Föräldrarna tog till sig nya tips och tankeställningar kontinuerligt. När sjukdomen fetma beskrevs i form av liknelser och jämförelser med andra sjukdomar blev den mer begriplig.
”Det var jättepedagogiskt. (…) Typ liknelsen med att om man har diabetes måste man ta insulin och har man lätt för att bli överviktig då behöver man tänka på det här. Det blev liksom ingen big deal utan det blev en bra förklaring av det. Det tror jag varit det som jag tycker varit allra bäst i det här.” Intervju 5.
Föräldrarna uppskattade teamets förmåga att förklara och svara på barnets frågor på barnets nivå. Information till barnet berörde kostråd, sjukdomens konsekvenser över tid och barnets ansvar att delta och bidra till behandlingen, vilket var ett stöd. Barnen upplevdes då få en ökad förståelse till varför livsstilsförändring var nödvändig.
"Just det här, förklara för X att en del är smala. Kvittar hur mycket de äter. Medan andra får tänka på allt de stoppar i sig. Just det skillnaden (…) Det är klart att man äter sig till (fetma). Men sen är
9
det ju faktiskt så att vissa människor har jättelätt för att lägga på sig. Och det var också nytt för X".
Intervju 3.
Konkreta verktyg i vardagen
När hinder uppstod upplevde föräldrarna stöd i att få konkreta verktyg och förslag på lösningar från sjuksköterskan. Tydlighet och pedagogik i råden gjorde dem lättare att anamma. Barnets hunger var ofta ett problem i början på behandlingen. Konkret hjälp med detta kunde vara användandet av 20minuters-timer innan barnet fick ta om, barnets knytnävar för att måtta portionsstorlek och att ge grönsaker som förrätt. Även beteendestrategier riktat till barnet om hantering av hunger uppskattades. Konkreta verktyg för konflikthantering blev en hjälp i den vardagliga hanteringen av livsstilsförändringarnas konsekvenser på familjelivet. Föräldrarna betonade vikten av få unna barnen något gott ibland. Hälsosamma sätt att göra detta på, utan alltför stora konsekvenser för behandlingen, var ett stöd. Faktablad på antal tomma kalorier barnet fick äta varje vecka användes av flera föräldrar. Det gav barnet möjlighet att själv bestämma, samtidigt som det blev tydligt vad som gällde.
”Den där 100g regeln. Lördagsgodiset. För det är så skönt att ha det (…) Det är så konkret (…) 100g
det är okej. Det är revolutionerande hos oss.” Intervju 7
Menytips och tips på hur matrutiner kunde förbättras var ett gott stöd. Föräldrarna tog upp att behandlingen måste vara rolig för att fungera långsiktigt. Alltför strikta eller detaljerade kostråd, ner till kalorinivå, påminde om bantning, vilket föräldrarna starkt motsatte sig. Konkreta tips på hur mat och fysisk aktivitet kunde göras roligare var mycket uppskattade. Fler förslag på fysisk aktivitet var önskvärt, och även träffar där barnen fick ta del av både aktiviteter och aktivitetsförslag.
”Som när hon började ut och gå till en början. Då tyckte hon att nä men usch vad tråkigt, och då var det nån som tipsade där inne att ”Nämen har du laddat ner den här appen Runkeeper?” (...) Då tyckte hon ju genast att det är ju roligt att se hur mycket jag har gått idag.” Intervju 3
Dietistkursen upplevdes som en väckarklocka och motivationshöjare. Den var till stor hjälp i matlagning och vardagliga inköp, särskilt om båda föräldrar närvarade. Konkreta tips kring varor att leta efter respektive undvika samt enkla utbyten mot nyttigare alternativ upplevdes särskilt stöttande. Mängden information som familjen matades med initialt var stöttande just för att den kom tidigt i processen och med täta intervall i början.
”Utbildningen var jättebra. Liksom en kickstart att komma igång. (…) Jamen då visste man, det här kan vi göra direkt. Det här liksom börja byta produkter och… göra andra val redan i affären. Det kommer påverka mycket.” Intervju 6.
Information till anhöriga
Föräldrarna upplevde svårigheter att få stöd från anhöriga, vilket var en källa till frustration. Särskilt äldre släktingar verkade ha svårt att förstå vikten av behandlingen. Föräldrarna önskade stöd från fetmateamet för att nå fram till sina anhöriga. Informationsträff för anhöriga, där de kunde ta del av information om sjukdomen, behandlingens utformning samt få förslag på hälsosamma alternativ till traditionella fikastunder, föreslogs som en hjälp i detta.
”Jag vet inte hur många konflikter jag haft med min, ja, barnens farmor. (…) Men det skulle vara bra med en sån informationsträff. Kanske, alltså med mycket folk på en gång. Så att man kunde slita hit dem (…) Så att de förstår allvaret." Intervju 7.
Behov av individualiserad uppföljning
Uppföljningsbesöken var uppskattade då de gav känsla av kontroll och trygghet. Varje familj hade individuella behov gällande besökens frekvens och tillgänglighet. Många föräldrar önskade fortsatt uppföljning även efter nedgång från fetma till övervikt.
Önskan om tillgänglighet
Genom uppföljningsbesöken fick föräldrarna stöd att upprätthålla sina nya levnadsvanor. Tät uppföljning gav en känsla av kontroll, trygghet och höll motivationen uppe. Vad som ansågs vara tätt
10
var dock individuellt. De flesta önskade kontakt med någon i teamet ett par gånger per år och att frekvensen baserades på familjens behov. Tätare uppföljning i början av behandlingen var viktigt för att ha möjlighet att lyfta frågor som uppstod, få hjälp med eventuella hinder, samt kontrollera förändringarnas effekt. Föräldrarna upplevde stödet som tillgängligt även mellan besöken om de fått telefonnummer till fetmateamet. Ibland var det dock svårt att nå teamet på telefon, varför möjlighet till mailkontakt var önskvärt. Föräldrarna var mer benägna att följa behandlingsråden när de visste att en uppföljning snart skulle komma.
”Jätteskönt att ha de här uppföljningssamtalen med SSK. ”Hur går det? Hur funkar det?” så här. Så att man inte faller tillbaka igen.” Intervju 6
Önskan om stöttning över tid
Föräldrarna önskade fortsatt uppföljning när barnet gått ner från fetma till övervikt. De oroade sig för att falla tillbaka i gamla vanor när stödet från teamet försvann. Föräldrarna upplevde att barnet behövde stöttning över tid i att hantera sin ökade benägenhet att gå upp i vikt. Barnet upplevdes även ha ett fortsatt behov av teamets förmåga att prata kring viktproblematiken på ett bra sätt.
”Om det vore möjligt (…) Kanske även när man ligger i överviktspannet… att man har möjlighet till personlig uppföljning. För jag tror att det skulle vara värdefullt nu för X att få ett personligt möte också (…) vikten av ett sunt liv även som vuxen och betydelsen av det. Så att man liksom inte glömmer av det”. Intervju 5.
Behov av teamets samarbete med skolan
Föräldrarna upplevde bristande stöd från skolan i behandlingen. När teamet initierade samarbete med skolan underlättade det för både föräldrar och barn och gav bättre förutsättningar för en framgångsrik behandling.
Avsaknad av stöd i skolan
Föräldrarna kände att de inte hade kontroll över barnets matintag i skolan. Skolan upplevdes ofta servera mat och mellanmål som fetmateamet avrått ifrån. Vid närmre eftersökning visade det sig att barnen, under skoltid, åt alltför stora portioner. Föräldrarna tog själva initiativ till att förmedla information angående behandlingen till skolpersonalen, men kände sällan att de fick något gehör. Det ledde till känslor av frustration och rädsla för att behandlingen skulle misslyckas på grund av avsaknad av stöd från skolan.
”Alltså jag tyckte det var fel i skolan. Man säger "Barnet är sjukt, man måste passa maten". Men ingen brydde sig. Jag kände att ingen bryr sig och jag har berättat det här flera gånger.” Intervju 4
Föräldrarna kände behov av att någon ur skolpersonalen hade uppsikt över hur mycket och vad barnet åt. När de fick detta upplevdes förbättrade behandlingsresultat.
”Det händer inget fast vi kämpar med honom (…) Så till slut får vi reda på att X äter 15 smörgåsar i skolan (…). Då säger vi till fröken "Ta hand om X (...) om du kan sitta vid bordet så du har lite koll. Och då fick han det (...) och då händer det lite grann.” Intervju 2.
Samarbete mellan fetmateamet och skolan ger ökat stöd till familjen
Dock önskade många föräldrar ett ökat samarbete mellan skolan och fetmateamet. När föräldrarna fick teamets hjälp initierades kontakt och samarbete på en högre nivå. Information från teamet till skolan gav ökad förståelse och respekt för barnets behandling, vilket resulterade i förbättrat stöd och ökad trygghet för föräldrarna. Skolan fick då tillgång till samma redskap som familjen, vilket gav mer kontinuitet i behandlingen och färre diskussioner mellan barnet och skolpersonalen.
”Man måste få hjälp i skola också, det är inte bara hemma vi ska passa. Men om de inte passar hans mat, hur ska vi..? (…) (Läkaren) skickade brev till sköterskan i skolan. Och rektorn. (…) Det är allvarligt. (…) Om ni inte passar honom vi kan förlora våran son på grund av maten. Och då blev det bra. De hjälpte mig med det här och det var jättebra tyckte jag.” Intervju 4
11
Kommunikationen mellan skola/team/föräldrar ansågs särskilt viktig om skolhälsovården tog över viktkontrollerna. Fetmasköterskans återkoppling upplevdes tydligare och mer pedagogisk än skolsköterskans. Föräldrarna önskade att skolsköterskan involverades i teamets uppföljningsmöten och pedagogik. Skolsköterskan kunde då planera och medverka i behandlingen vilket upplevdes som ett stort stöd.
"De har en dialog. (…) Det har funkat väldigt bra. Skolsköterskan kommer också och följer upp och pratar när hon ser mig (…) "Nu har jag fått den här informationen och det stämmer? Ska vi lägga upp det så här?".” Intervju 6
Behov av ett stöttande förhållningssätt från teamet
Oro inför första besöket lindrades av teamets bemötande förhållningssätt. Goda vårdrelationer gav trygghet för både föräldrar och barn. Teamets hälsofrämjande fokus och gemensam målsättning betonades som stöttepelare.
Vikten av en god vårdrelation
Inför första besöket kände föräldrarna oro för hur barnet skulle bli bemött. Ett bra första bemötande ingav trygghet för både barn och föräldrar. En annan viktig faktor för trygghet var kontinuitet i personalen i teamet. God relation mellan föräldern och sjuksköterskan gav ökad upplevelse av stöd. Samtliga föräldrar upplevde ett stöd i att barnet var i fokus, gjordes delaktig och sågs som en egen person. Det viktigaste för föräldrarna var att barnet kände sig trygg med personalen och öppnade sig för dem.
”Vi började lita på SSK. Hon vände sig direkt mot X och sen vänder hon sig mot mig. Och hon var jätteduktig på att nå fram till barn. För när jag frågade honom ”är du kallad för tjockis eller?” Det var liksom inga riktiga svar (…) men SSK tog det på något sätt så att han öppnade sig och avslöjade allt för henne.” Intervju 2
Vikten av att ha ett hälsofrämjande fokus
Föräldrarna uppskattade teamets hälsofrämjande fokus. Många föräldrar kom till nybesöket med en oro för att behandlingen skulle sätta för stor press på barnet, öka känslor av misslyckande och bidra till psykisk ohälsa. Teamets sätt att prata om fetma som en sjukdom som skulle bekämpas för att förbättra barnets hälsa och välbefinnande lindrade denna oro. Behandlingen formades efter en helhetssyn på hur barnet påverkats av sin fetma, även psykiskt, vilket var ett stort stöd för föräldrarna. Fetmateamets förmåga att se helheten på problemet och inte enbart fokusera på matintag betonades som värdefullt. Kommentarer om bantning och utseende förekom inte.
”De berör ju det inte som en utseende, alltså, tjockhet eller så. Tack och lov. Eller det är klart de inte gör. Utan det är ju för att hon ska må bra. Det poängteras ju hela tiden.” Intervju 7
Vikten av gemensamma mål som utvärderas
Teamets hjälpa att sätta upp stegvisa mål inom ett område i taget gjorde att förändringarna upplevdes mindre påfrestande än förväntat. Behandlingen blev då mer hanterbar. Vid utvärderingarna fann föräldrarna stöd i teamets förmåga att lyfta fram det positiva och avdramatisera bakslag. Uppnådda mål ökade motivationen hos både barn och föräldrar.
”De försökte hjälpa till och sätta olika mål varje gång som hon skulle försöka uppnå. Och inga orimliga mål utan det var liksom mål som verkligen gick att fullfölja och förändra." Intervju 3
Behov av emotionellt stöd
Föräldrarna beskrev att behandlingen påverkade mycket i familjelivet, vilket ibland var svårt att hantera. Behovet av emotionellt stöd var stort och gavs framför allt genom hjälp att prioritera förändringar och få stöd i föräldrarollen. Stöd i hantering av barnets känslor och strategier för samtal med barnet var värdefullt. Lyhördhet för föräldrarnas behov av enskilda möten uppskattades. Föräldrarna kände även ett emotionellt stöd när de fick träffa andra familjer i samma situation.
12
Stöd i föräldrarollen
Behandlingen var emotionellt påfrestande för föräldrarna. Ändå hade få föräldrar pratat med teamet om detta. De upplevde inte heller att det var något som teamet uppmärksammat. Det kunde handla om oro för bakomliggande sjukdom; känslor av skuld; ångest över att behöva neka sitt barn mer mat; och en anspänning av att ständigt tänka på barnets mat och aktivitet. Föräldrarna lyfte vikten att ha någon att prata med om sitt föräldraskap relaterat till behandlingen. När sjuksköterskan uppmärksammade detta behov upplevdes ett stort stöd.
”Det var faktiskt SSK som såg det här nu (…) veckan innan hade jag ringt och lämnat ett meddelande (…) För då ville jag ha hennes hjälp att… bara få någonstans att vända mig. Jag vet inte… (…) Så det var jätteskönt att hon tog upp det.” Intervju 7
Fetmabehandlingen beskrevs medföra en hel del konflikter i hemmet, oftast kopplat till ökad gränssättning. Ständiga konflikter fick ibland föräldrarna att känna sig sköra och utelämnade.
Föräldrarna önskade mer stöd i hanteringen av detta, exempelvis genom kuratorkontakt,
”För jag känner att jag måste ha någon att prata med. (…) Jag kan det här med portionerna och jag kan det här med maten. (…) Men hur ska jag bete mig med alla konflikter? Och maten är en väldig stor del. Vi måste äta varje dag. Så att i föräldraskapet så blir det ju, det ingår ju liksom. Intervju 7
Känslor av frustration uppkom när behandlingen inte gett resultat trots familjens ansträngningar. En förälder berättar:
”Man känner sig ibland också hjälplös. (…) Nu ska du göra så här (…) och så har vi gjort så. Som hon har sagt och så har det ändå inte hänt någonting på vikten, utan hon kanske gått upp ändå. Och då känner jag också lite att jaha men vad ska jag göra mer då?” Intervju 1.
Vikten av att teamet undvek förmaningar och pekpinnar betonades. Det var även viktigt att teamet inte ställde för höga krav och att föräldern kände sig sedd och hörd. Samtal kring olika människors genetiska förmåga att hålla vikten uppgavs lyfta skuldkänslor hos både föräldrar och barn. När behandlingen upplevdes alltför begränsande kunde uppmuntran och bekräftelse från sjuksköterskan att det är ”okej att fuska lite ibland” ge känslor av lättnad och hanterbarhet.
”Liksom om vi säger ”Ja men vi orkar liksom inte, vi kan inte laga mat varenda kväll”. ”Jamen det är helt okej, ta mjölk och kuddar och eller flingor och sådär. Skär upp en grönsak.”. Så man inte känner att man måste laga mat varenda kväll. (…) Det gäller ju att hitta det som funkar.” Intervju 6
Stöd genom enskilda möten
Föräldrarna behövde träffa teamet utan barnet. Detta för att kunna ställa raka frågor, bolla idéer, få råd och lyfta oro som de inte önskade betunga sitt barn med. Föräldrar till äldre barn upplevde att barnet kunde behöva enskilda samtal av samma skäl. Föräldrar som inte haft enskilda samtal upplevde att det begränsade stödet.
”Det var mer att kunna ställa raka frågor som inte X skulle behöva höra. (…) Ja man funderar ju, såklart, vad kan vi göra, och på vilket sätt kan vi stötta, och hur ska vi prata och lite sådär.” Intervju
5.
Stöd att möta barnets emotionella behov
Föräldrarna behövde strategier för hur de skulle samtala med sina barn om fetma. Rädsla för att kränka sitt eget barn hindrade dem att ta upp ämnet. Samtalsämnen som upplevdes svåra var bland annat hantering av barnets frustration över att inte kunna äta lika mycket som andra barn, och hur barnet skulle uppmuntras när han/hon tappade motivationen. Det var därför viktigt att sjuksköterskan tog upp dessa ämnen under uppföljningsbesöken. Föräldrarna kunde då använda liknande språk och upplägg vid samtalen i hemmet. Teamets förmåga att lyfta barnets känslor av orättvisa och avdramatisera utan att förminska var särskilt uppskattat.
”Det hade ju blivit mycket svårare om vi inte hade fått det här stödet just hur vi ska samtala om det. Då tror jag att vi hade hamnat i problem (…) Hur uttrycker man sig i samtalet utan att kränka sitt eget barn? Hur pratar man om det så att hon förstår varför det här är viktigt för henne?” Intervju 5
13
Stöd genom föräldragrupper
Föräldrarna önskade mer kontakt med familjer i samma situation, då det gav nya insikter och en känsla av gemenskap. Vid dietistkursen samlades flera familjer vilket värdesattes hög då föräldrar och barn fick möjlighet att utbyta tips och erfarenheter.
”Den var bra för då kände man ju både som förälder igen sig och även barnen (…) Man kunde ge lite tips och råd till varandra och ge lite stöttning och så där.” Intervju 3
14
DISKUSSION
Metoddiskussion
Syftet med studien var att belysa föräldrars upplevelse av stöd från fetmateamet när barnet behandlas för fetma. När personliga erfarenheter ska studeras är intervjuer en lämplig metod för att samla in data (Danielsson, 2012a). Intervjuerna analyserades med hjälp av induktiv innehållsanalys, som syftar till att bidra med ny kunskap genom att belysa ett fenomen (Elo & Kyngäs, 2007). Analysmetoden lämpar sig särskilt när insamlade data består av utskrivna intervjuer (Graneheim & Lundman, 2004). När tidigare kunskap inom området är begränsad är induktiv ansats på analysen lämplig (Elo & Kyngäs, 2007). Vetenskaplig kvalité på en kvalitativ design bedöms med hjälp av begreppen trovärdighet, pålitlighet, bekräftelsebarhet och överförbarhet (Lincoln & Guba, 1985).
Trovärdighet handlar om att analysprocessen och resultatet ska vara väl beskriven så att läsaren kan
avgöra dess trovärdighet (Elo & Kyngäs, 2007). Båda författarna har satt sig in i tidigare forskning i området som en del av studiens förarbete vilket kan ses som en styrka enligt Lincoln och Guba (1985). Författarnas begränsade erfarenhet av att genomföra intervjuer kan ses som en brist för studien. Litteratur om kvalitativ intervjuteknik har studerats innan påbörjad datainsamling för att motverka detta. Intervjuerna inleddes med småprat följt av frågor om demografiska data (Bilaga 3), vilket upplevdes som en isbrytare. Deltagarna i studien valde själva intervjuplats och uppfattades vara bekväma i situationen genom sitt avslappnade sätt att prata fritt och personligt om sina upplevelser. Författarna har genomfört analysens olika steg både enskilt och tillsammans, vilket kan ses som en styrka för studiens giltighet (Wallengren & Henricson, 2012). Handledaren har granskat analysprocessen från insamlade data till skapandet av kategorier vilket stärker studiens tillförlitlighet (a.a.).
Pålitlighet handlar om att studien ska kunna upprepas med samma urval och metod och då ge
liknande resultat (Lincoln & Guba, 1985). De flesta deltagande föräldrar var nöjda med behandlingen. Det är möjligt att fler missnöjda föräldrar hade gett ett bredare perspektiv. Urvalsprocessen för studien har vissa brister. Den initiala tanken om att bjuda in till deltagande brevledes inbringade inga svar. Tid- och resursbrist gjorde att det inte var möjligt att få en utomstående att informera föräldrarna om studien. Därför fick fetmasköterskorna själva fråga sina familjer om deltagande. Detta gör det svårt att garantera att alla som passat in på inklusionskriterierna tillfrågats, även om fetmasköterskorna instruerats till att göra det. Alla deltagande föräldrar har tillfrågats i samband med besök. Familjer som inte kommer på inbokade tider är alltså inte representerade. Urvalet har beskrivits med hänsyn till att fetmasköterskorna vet vilka föräldrar som anmält intresse. Etiska beslut togs att inte beskriva familjerna alltför ingående för att upprätthålla konfidentialiteten. Om studiens urval kunnat beskrivas ytterligare hade pålitligheten stärkts. Det bedömdes dock inte etiskt möjligt. Fetmasköterskorna har inte fört statistik på antal tillfrågade jämfört med antal intresserade, vilket gör att bortfallet inte kan beskrivas. Studiens tillförlitlighet handlar även om hur författarnas förförståelse präglat resultatet (Lundman & Hällgren Graneheim, 2009). Författarnas olika tidigare erfarenheter kan ge bredd till analysen då budskap kan fångas upp genom igenkänning (Lundman & Hällgren Graneheim, 2009). Olikheterna i författarnas erfarenheter kan ses som en styrka då antaganden kunnat ifrågasättas. Författarna har både innan studien påbörjades samt under studiens gång ständigt försökt att medvetandegöra sin förförståelse.
Bekräftelsebarhet handlar om att studiens resultat speglar intervjuernas innehåll (Lincoln och Guba,
1985). Beskrivande citat från olika intervjuer är frekvent använt i resultatet för att stärka bekräftelsebarheten. Datainsamling och analysens olika steg är noggrant beskriven i bakgrunden i enlighet med Elo & Kyngäs (2007). Dessa två faktorer möjliggör för läsaren att själv bedöma studiens bekräftelsebarhet.
Överförbarhet innebär att studiens resultat är applicerbart även i andra sammanhang och situationer
(Lincoln & Guba, 1985). Både kontext och urval är väl beskriven i arbetet vilket underlättar för läsaren att avgöra resultatets överförbarhet. Deltagarna är tydligt presenterade i Tabell 1 och representerar olika kön, ålder, familjesammansättning, boendeform samt längd på erfarenhet av behandlingen. Författarnas uppfattning är att denna studie är överförbar till liknande kontexter då den belyser hur föräldrar kan uppleva fetmateamets stöd. Författarna har valt att vara detaljerade i beskrivningen av vad föräldrarna nämnt som stöttande och icke-stöttande med syfte att stärka överförbarheten. Studien
15
är dock en beskrivning av just dessa deltagares upplevelser, och ett annorlunda urval hade förmodligen gett ytterligare perspektiv på upplevelser av stöd.
Resultatdiskussion
Eftersom informativt stöd visat sig göra behandlingen mer hanterbar för familjen behöver fetmateamet arbeta aktivt med att ge information och verktyg som stöttar i vardagen. Tidigare forskning bekräftar att konkreta verktyg i vardagen möjliggör för familjen att genomföra livsstilsförändringar (Turner, Salisbury & Shield, 2011; Bishop, Irby & Skelton, 2015; Stewart et al., 2008; Perry et al, 2017; Altman & Wilfey, 2015, Skelton, Martin & Irby, 2016). Fetmabehandlingens vårdplan bör inte upplevas överväldigande eller ouppnåelig (Skelton, Martin & Irby, 2016), vilket kan motverkas genom att familjens egna behov och orosmoment uppmärksammas och blir utgångspunkt för målsättningen. Fokus på ett specifikt problem i taget istället för att tala om generell målsättning ökar familjens motivation till behandlingen (Norman, Nyberg, Schäfer Elinder & Berlin, 2016). Informativt stöd handlar om att ge råd, information och direktiv (House, 1983), och hjälper familjen att hantera svåra situationer (Murray, 2000). Upplevelsen av hanterbarhet är en indikator för god hälsa (Wiklund, 2003). Välinformerade föräldrar är en förutsättning för att barnet ska få stöd till bättre välbefinnande (NOBAB, 1988; Pettoello-Matovani et al., 2009). Genom att ge konkreta verktyg och information anpassat till varje familjs individuella behov och resurser kan föräldrarnas upplevelse av hanterbarhet stärkas. Det i sin tur skulle kunna öka familjernas upplevelse av hälsa och välbefinnande.
Då barns miljö präglas av fler vuxna än barnets föräldrar, behövs fetmateamets stöd till familjen för att nå fram till andra närstående som kan tänkas påverka behandlingen. Anhöriga som inte tar barnets sjukdom och behandling på allvar är en stor källa till frustration och ibland även konflikter. Tidigare forskning visar att detta är ett vanligt problem för föräldrar till barn med fetma (Stewart et al., 2008; Schalwijk et al., 2015; Sharifi et al., 2014). Föräldrarna känner sig underminerade av släktingar som frikostigt bjuder barnet på godsaker. Det är inte ovanligt att föräldrarna anklagas för att vara för stränga mot sina barn (Stewart et al., 2008). Schalwijk et al. (2015) skriver att släktens avsteg från kostråd motarbetar familjens försök att uppnå kontinuitet i behandlingen. När släkten tvärtom visar förståelse för barnets nya vanor blir livsstilsförändringarna lättare att genomföra (Schalwijk et al., 2015; Stewart et al., 2008). Sverige är idag ett alltmer multikulturellt präglat samhälle (Hjern, 2012). Attityder från släkt och vänner, sociala och kulturella traditioner samt krav och förväntningar gällande mat, dryck och aktivitet har stor inverkan på familjen (Danielsson, 2013). Det kan därför argumenteras för att det blir allt viktigare att få med anhöriga som en del av fetmabehandlingen. Kulturell kompetens behövs för att förstå familjens kulturella kontext, och hur den kan tänkas påverka behandlingen (Campinha-Bacote, 2002). Om aktiviteter och dieter anpassas efter familjens kulturella preferenser optimeras förutsättningarna för att familjen ska lyckas med sina livsstilsförändringar (Rabbitt & Coyne, 2012). Det medför krav på breddat familjeperspektiv och ökad kulturell kompetens hos fetmateamet. Familjecentrerad vård bygger på respekt för varje familjs unika styrkor och svagheter samt för olika kulturer och traditioner och bidrar till att säkerställa barnets och familjens hälsa och välbefinnande samt utforma hållbara vårdplaner (Festini, 2014; Arango, 2011). Fetmateamet har en betydande roll i att stödja familjen genom att hjälpa till att informera anhöriga. Det kan göras genom broschyrer att lämna ut till anhöriga, eller som föräldrarna i denna studie föreslår: Informationsträffar där anhöriga, förutom information om fetma, även delges tips på hälsosamma alternativ på mat och aktiviteter. Mer forskning behövs för att belysa denna problematik samt utvärdera eventuella pilotprojekt inom området.
Eftersom alla familjer har individuella behov och resurser beror upplevelsen av stöd på känslan av individualiserad uppföljning. Genom att använda sig av familjecentrerad vård bidrar fetmateamet till att säkerställa flexibilitet och tillgänglighet i vården för varje familj (Festini, 2014). Tät kontakt är en nyckelfaktor för bra resultat (Jansson & Nergårdh, 2012), och föräldrar betonar vikten av kontinuitet och återkoppling i behandlingen (Schalwijk et al., 2015). Uppföljande telefonsamtal och mailkontakt mellan besök och efter avslutad behandling gör stödet mer tillgängligt och hjälper familjen att hålla uppe motivationen och tydliggöra målsättningen (Skelton, Bennet Irby & Geiger, 2014; Schalwijk et al., 2015; Sharifi et al., 2014). En förutsättning för samskapande omvårdnad är tillit mellan teamet och familjen (Batalden, 2016), vilket skapas genom att ge familjen ett bra bemötande, empati samt att bekräfta och lyssna till deras upplevelser (Thelander,2013; Bonham, Dordevic, Ware, Brenman & Truby, 2017). Teamet ska bidra med sin kompetens för att ge familjen resurser att klara av den
16
gemensamma målsättningen. Goda kunskaper inom fetmabehandling är avgörande för att bygga förtroende mellan fetmateamet och familjen (Skelton, Martin & Irby, 2016). Vikten av helhetsperspektiv, individualiserad uppföljning och familjespecifik målsättning betonas. Uppföljningssamtal bör alltså grunda sig i familjens önskningar, behov och resurser, vilket är i linje med principerna för både familjecentrerad vård och samskapande omvårdnad (Batalden et al., 2016; Coyne et al., 2016) Användandet av dessa två förhållningssätt i behandlingens utformande borde därför kunna öka familjens motivation och upplevelse av stöd samt förbättra följsamheten.
Eftersom barn tillbringar stor del av sin vakna tid i förskola, skola och fritids behövs fetmateamets stöd för att involvera dessa delar av barnets vardag i fetmabehandlingen. När barnet upplever stöd från sin omgivning stärks barnets motivation och förmåga (Danielsson, 2013). Turner, Salisbury & Shield (2012) konstaterar att föräldrarna upplever fetmabehandlingen mer tillgänglig om den även tillhandahålls av skolhälsan. Det ansågs mindre stigmatiserat än att behandlas på klinik, och skolsköterskans långgående relation med barnet gav god insikt i helheten i problematiken (a.a.). Skolsköterskan involveras ofta i fetmabehandlingen efter att ha fått information och vägledning från fetmateamet och först då förbättras stödet till familjen (Moyers, Bugle & Jackson 2005). Det tycks dock finnas en osäkerhet hos skolsköterskor i hur de ska prata om fetma på ett bra sätt (Magnusson, Hulthén & Kjellgren, 2009). Råd som ges i mötet med barn med övervikt eller fetma är ofta generella, trots att individuell rådgivning är det som visat sig effektivt i prevention och behandling av fetma (Moyers, Bugle & Jackson, 2005; Magnusson, Hulthén & Kjellgren, 2009). Generell rådgivning gör ofta att sjuksköterskan dominerar samtalet och patientens behov och resurser förbises (Batalden et al., 2016). Skolsköterskor har potential att spela en viktig roll för att förhindra och behandla barnfetma och övervikt (Pbert et al., 2013; Zhu & Thomas, 2013; Moyers, Bugle & Jackson, 2005; Rabbitt & Coyne, 2012) men fetmateamets kompetens och stöd behövs för att optimera skolsköterskans insatser. Fetmateamets samarbete med skolan har potential att kunna bredda stödet till både barn och föräldrar, men mer forskning krävs för att undersöka hur samarbetet kan utformas för bästa resultat.
Ökad medvetenhet om föräldrarnas emotionella behov samt hur dessa kan lindras kan göra teamet mer lyhört för familjen. Fetmabehandlingen medför ofta ökad gränssättning, konflikthantering och skuldkänslor. Föräldrarna har behov av att ventilera dessa effekter på föräldraskapet med någon. Denna problematik framkommer även i tidigare forskning (Chamay Weber et al., 2016; Lindehof et al., 2010; Skelton, Martin & Irby, 2016). Samtal om barns vikt medför alltid en risk att föräldern känner sig kritiserad, eftersom att ge sitt barn bra mat är så starkt kopplat till ett gott föräldraskap (Danielsson, 2013). Föräldrar har som intention att förse barnen med goda mat- och rörelsevanor men har svårt att få det att fungera praktiskt i vardagen (Stenhammar, 2011). Upplevelse av stress i sin föräldraroll är därför inte ovanlig, och någon att prata med angående detta är ett gott stöd (Skelton, Martin & Irby, 2016). Genom att fokusera på det positiva i varje möte med familjen minskas känslor av skuld, familjens självkänsla stärks och upplevelsen av stöd förbättras (Murray, 2000; Thelander, 2013; Bonham et al., 2017). Det är viktigt då skuldkänslor riskerar att bli ett hinder i behandlingen (Danielsson, 2015). Relationen mellan teamet och familjen måste vara så stark att familjen orkar komma tillbaka även efter misslyckanden. Familjecentrerad vård främjar samarbete mellan familjen och teamet och fokuserar på familjens styrkor och framsteg. Det hjälper även till att stärka förälderns roll och naturliga band till barnet (Arango, 2011). Familjecentrerad vård bör därför vara en viktig komponent i behandlingen av fetma.
Stöttning av föräldrarollen bör erbjudas både i form av professionell vägledning, men också genom utbyte av erfarenheter med andra familjer i samma situation (Stenhammar, 2011). Batalden et al. (2016) tar upp gruppbesök som en styrka för vården, då det tycks leda till ökad tillgänglighet, förbättrade resultat och mer tillfredsställda patienter. När föräldrarna möts i grupp blir vårdrelationens ojämna maktfördelning mer utjämnad, och patienternas möjlighet att styra agendan stärks. Fokus flyttas från vårdarens rådgivning till att föräldrar och professionella tillsammans använder sin sammansatta kunskap för att hitta vägar till att nå uppsatta mål. Den professionella expertisen har fortfarande stor vikt men sätts i relation till familjernas personliga erfarenheter av sjukdomens vardag (a.a.). Då fetmabehandlingen tycks ha stor emotionell påverkan på familjen behövs detta forum av igenkänning, gemenskap och utbyte av erfarenheter. Kreativa lösningar på hur dessa grupper kan utvecklas och bli mer tillgängliga inom fetmamottagningar vore ett förbättringsområde.