Högskolan i Kalmar Naturvetenskapliga institutionen
Variationen i corneal kurvatur över dagen
Caroline Borg
Examensarbete i optometri
Nivå: C
Examensarbeten gjorda vid Högskolan i Kalmar, Naturvetenskapliga institutionen, och lista över dessa kan beställas via; www.hik.se/student
eller: Högskolan i Kalmar Naturvetenskapliga institutionen 391 82 KALMAR Tel 0480-44 62 00 Fax 0480-44 73 05 e-post: info@nv.hik.se
Examensarbeten gjorda på Högskolan i Kalmar finns på: www.hik.se/student
Variationen i corneal kurvatur över dagen
Caroline BorgOptikerprogrammet 180 högskolepoäng
Högskolan i Kalmar, Naturvetenskapliga Institutionen
Examensarbete 15 högskolepoäng, vt 2009
Handledare: Naturvetenskapliga Institutionen
Peter Lewis Högskolan i Kalmar
Leg. Optiker, BSc Optom., Universitetsadjunkt 391 82 Kalmar
Examinator:
Jörgen Gustafsson Naturvetenskapliga Institutionen
Leg. Optiker, PhD, FAAO, Universitetslektor Högskolan i Kalmar
391 82 Kalmar
Abstrakt
För att en skarp bild ska kunna avbildas på retina krävs det att cornea och lins är transparenta men även att de innehar kvalitativa egenskaper i brytning. Fel i corneal kurvatur är en av orsakerna till refraktiva fel hos ögat. Kurvaturen kan mätas med en keratometer eller en topograf, vilken den sist nämnda även har stor betydelse bland annat vid kontaktlinstillpassning, refraktiv kirurgi och till hjälp vid diagnostisering av flera sjukdomstillstånd.
Syfte: Syftet med den här studien var att undersöka om kurvaturen ändras under dagen, på
en 8-timmars period, och i så fall hur mycket.
Metod: Corneal kurvatur studerades på 16 ögon, 7 män och 9 kvinnor, med en median
ålder på 24 år. Mätningarna utfördes med en Topcon CA-100F Corneal Analyzer, tre gånger under en dag, med fyra timmars mellanrum. Nio punkter på cornea jämfördes specifikt, vilka var apex samt 1 och 2 mm därifrån; superiort, temporalt, inferiort och nasalt.
Resultat:Studien visade att cornea var flatast på morgonen och blev kupigare under dagen
på alla mätpunkter förutom superiort. Förändringen var större på punkterna 2 mm från apex än 1 mm i alla riktningar förutom den temporala. Den totala variationen i snitt för alla punkter var en kurvaturminskning på 0,0332 ±0,07 mm och en genomsnittlig ökning i brytkraft på 0,17 ±0,35 D.
Slutsats: Studien visar en signifikant förändring i corneal kurvatur och brytkraft under
dagen. Dock var variationen i kurvatur individuell och därför ses en viktig roll i att ta topografibilder på varje enskild patient.
Summary
In order for a perfectly sharp picture to be imaged on the retina, the cornea and lens must be both transparent and also have good refractive qualities. These things depend on several properties of the eye but also environmental factors.
Corneal curvature is one factor influencing the refractive error of the eye. Corneal topography is of importance in contact lens fitting, refractive surgery and diagnosis of several diseases. Previous studies have shown that corneal curvature varies, not only, from day to day, but also on a diurnal basis.
The aim of this small study was to determine whether diurnal variations in corneal curvature do exist, how much it differs and if the cornea becomes steeper or flatter during the course of a day.
A group of 16 subjects (7 men and 9 women), with a median age of 24, participated in this study. Corneal curvature of the subjects’ non-dominant eye was measured on three occasions during an 8-hour period, using a Topcon CA-100F Corneal Analyzer. Measurement locations were at the central and paracentral regions, 1 mm and 2 mm from the centre of the cornea.
It was found that the corneal curvature was flatter in the morning and gradually steepened during the day. The change was found to be greater in the paracentral regions, 2 mm from the central cornea, for all locations except temporally. The total reduction of curvature was 0,0332 ±0,07 mm, which is an increase in refractive error of 0,17 ±0,35 D in average. It was also found that the variation of curvature had a more rapid progress at the inferior locations of the cornea, however the central cornea showed a similar, though less significant trend.
The conclusion of this study is that the corneal curvature and therefore refractive power did change during the day. As the individual changes vary greatly it can be of clinical relevance.
Förord
Det här arbetet har gjorts via optikerprogrammet på Högskolan i Kalmar under en period på 10 veckor.
Ett stort tack till,
Min handledare Peter Lewis för all hjälp och peppning.
Alla försökspersoner som deltog i studien och gjorde den möjlig. Vänner och familj för allt stöd.
INNEHÅLLSFÖRTECKNING
INTRODUK TION………1
Det främre segmentet……….1
Corneas anatomi & fysiologi………1
Epitelet……….2 Bowmans membran………...………...3 Stroma………..3 Descemet’s membran………...4 Endotelet………..4 Tårfilmen………..5
Corneas metabolism & hydrering……….5
Ögonlockets anatomi & funktion………..8
Ametropier……….9
Corneal topografi……….10
Så fungerar topografen………10
Krökningsradie………11
Kurvaturkartor & färgskalor………...12
Övriga funktioner………13
Precision………..13
SYFTE………..14
MATERIAL & METOD………15
Urval……….15 Metod………...15 Litteratursök………15 Utförande av mätningar………..16 Material………17 RESULTAT……….18 DISKUSSION………..21 SLUTSATS………..23 REFERENSER………24 BILAGOR
1
INTRODUKTION
För att ett öga ska se klart och tydligt måste de komponenter som ansvarar för brytningen av ljuset vara transparenta och ha en lämplig kurvatur och refraktiv förmåga, vilka kan påverkas av en mängd olika faktorer (Atchison & Smith, 2000). Egenskaperna för tydlig synskärpa kan variera under loppet av ett dygn. Med en keratometer eller en topograf kan man mäta kurvaturen på corneas yta. Den sist nämnda kan även ha stor vikt vid bland annat kontaktlinstillpassning, refraktiv kirurgi och vid hjälp att diagnostisera flera sjukdomstillstånd (Benjamin, 2006).
Det främre segmentet
Corneas anatomi & fysiologi
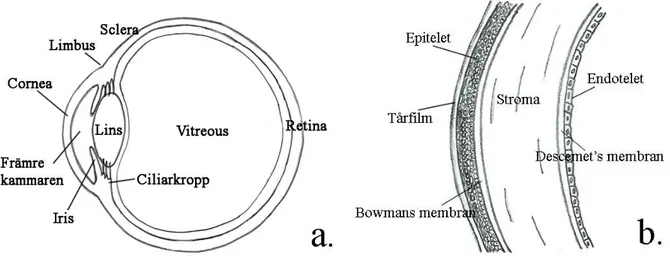
Cornea är den del av ögat som står för den största delen av ljusets brytning innan det kommer in till retina (Atchison & Smith, 2000). Linsen står för resten av brytningen, vilket är 1/3 av ljuset, som motsvarar hos ett perfekt emmetropt öga 20 av 60 D (Dioptrier). Den måste därför hålla en transparens så att optisk klarhet kan bibehållas. Förutom detta har cornea funktionen att fungera som skydd mot främmande kroppar och dylikt (Bergmanson, 2005) då strukturen ligger ytterst mot omvärlden som ett fönster (Atchison & Smith, 2000) (se figur 1).
Figur 1. Corneas anatomi. a) Corneas placering på ögat. b) Corneas struktur i förstoring. Figur a) är baserad på förlaga från Bergmanson (2005), figur b) från Grosvenor (2002).
2 Cornea består av fem olika lager som tillsammans bildar en cirka 535 µm tjock vävnad. Det cellager som ligger ytterst är epitelet, sedan kommer bowmans membran (Anterior limiting lamina), stroma, descemet’s membran (posterior limiting lamina) och innerst endotelet (Bergmanson, 2005). Vissa anser även att mucuslagret i tårfilmen tillhör cornea (Grosvenor, 2007) (se figur 1b).
Epitelet
Epitelet består av tre sorters tätt packade och mekaniskt väldigt starka celler i 5-7 lager, med en sammanlagd tjocklek på cirka 50,6 µm. Strukturen klarar av mycket hårda påfrestningar (Bergmanson, 2005) och fungerar som en barriär mot vätska, större molekyler och främmande kroppar (Atchison & Smith, 2000). Anledningen till att lagret klarar av så mycket beror på att basmembranet sitter hårdare fast vid det underliggande stromat än till epitelet. Om trauma uppstår släpper basalcellerna och lämnar basmembranet fast vid bowmans membran. Inget ärr skulle då uppstå om inte skadan skulle ta djupare än epitelet, där inga vita blodkroppar finns för att reparera skadan (Phillips & Speedwell, 2007). Cellerna släpper dock även naturligt då de är den svagaste typen av celler i epitelet. De tappar sin förmåga att dela sig och börjar att vandra utåt mot tårfilmen. Under dess väg dit blir de plattare och plattare och övergår först till wingceller och sedan till squamösa celler, som ligger längst ut och stabiliserar tårfilmen med hjälp av mikrovilli. Cellerna lämnar sedan ögat med tårfilmen (Bergmanson, 2005) vid blinkning (Phillips & Speedwell, 2007).
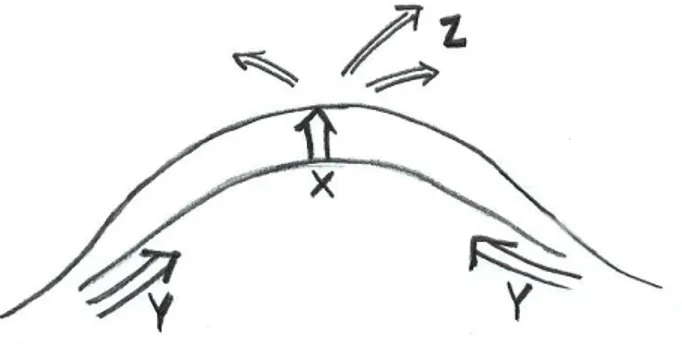
Migrationen av cellerna ut i tårfilmen följer ett specifikt mönster. Thoft & Friend (1983) redogjorde den med X, Y, Z- teorin och beskrev det så att cellerna rör sig från limbus och inåt mot corneas mitt, kallad Y, samtidigt som de rör sig vertikalt mot ytan, X. När de sedan har kommit upp till ytan stöts de ut, vilket kallas för Z (Phillips & Speedwell, 2007) (se figur 2).
Figur 2. Epitelcellernas migration i cornea förklarad med X, Y, Z- teorin,
3 Hos en kontaktlinsbärare avstöts färre epitelceller från ytan än hos en icke-bärare. Detta beror på tillförseln av syre till ögat. Ju lägre syrepermeabilitet hos en lins desto färre celler avstöts. Basalcellernas nybildning saktas ned och vandringen upp till ytan sker långsammare. Även cellernas apoptotiska död inhiberas vid kontaktlinsbärande. Om man bär stabila kontaktlinser med lågt Dk eller tjocka lågvätskehaltiga HEMA- linser under en längre tid kan det leda till att epitelcellerna tynar bort lager för lager tills det att endast basmembranet finns kvar. Användningen av kontaktlinser och den minskade syretillgången bidrar även till reducerad adhesion av epitelet till basmembranet och i extrema fall kan även ödem och punktata uppkomma (Phillips & Speedwell, 2007).
Bowmans membran (Anterior limiting lamina)
Bowmans membran är ett acellulärt lager på cirka 16,6 µm, som slutar vid limbus. I det finns kollagen som binder ihop lagret med basmembranet, vilket är en av orsakerna till att basmembranet hålls fast vid stromat om trauma skulle uppstå (Bergmanson, 2005).
Stroma
Stroma utgör 90 % av corneas tjocklek (Atchison & Smith, 2000) (cirka 500 µm) och ger cornea sin styrka och stabilitet. Den är transparent på grund av sin regelbundna och jämna struktur (Phillips & Speedwell, 2007). Uppbyggnaden ger också stroma sin mekaniska styrka (Atchison & Smith, 2000).
Stroma består till största delen av lameller, vilka är parallellt liggande kollagenfibrer separerade av ett matrix, bestående av glycosaminoglykaner (GAG’s) och proteoglykaner som bildar broar mellan fibrerna. Om GAG’s tappas från stroma, vilket kan ske bland annat om endotelet sammanpressas, resulterar det i ödem. Mellan lamellerna sitter även keratocyter, vilka håller lamellerna på plats med räta vinklar mellan varandra. I gränsen mellan cornea och sklera är stromats lameller dock vågformade, förgrenade och sammanvävda. Fibrillerna i de enskilda lamellerna står emellertid parallella mot varandra. Sclera fungerar där som en klämma för att begränsa svullnad (Phillips & Speedwell, 2007).
Med ökande ålder minskar avståndet mellan kollagenfibrillerna i stroma, vissa fibrer degenererar, andra ökar i storlek (Atchison & Smith, 2000). Vid keratokonus kan uttunningen
4 av cornea bero på förlust eller uttunning av lameller, förlust av keratocyter eller en kombination av dem (Bergmanson, 2005).
Descemet’s membran (posterior limiting lamina)
Descemet’s membran består av kollagen, som alla basmembran (Bergmanson, 2005). Dessa är organiserade i gallerarrangemang som ger en elasticitet och styrka till stroma samtidigt som ljus fortfarande kan komma in i ögat (Forrester et al., 2008). Membranet ger ett skydd mot både kemisk och mekanisk trauma (Grosvenor, 2007). Vid födseln är det cirka 3 µm tjockt och ökar sedan med åldern. En del äldre har upp emot ett 17-20 µm tjockt lager. Descemet’s membran är likformigt tjockt i centrum av cornea. Det kan dock finnas lokala förtjockningar, kallade Hassel-Henle warts, i periferin, eller corneal guttata, centralt. Om de är för många kan inte endotelcellerna fungera normalt. Detta kan leda till okontrollerat cornealt ödem som ses vid till exempel Fuchs endoteldystrofi (Phillips & Speedwell, 2007).
Endotelet
Endotelet består endast av ett 5 µm tunt lager av squamösa celler (Bergmanson, 2005). Största delen av mitosen sker innan födseln, men ibland även i tidig ålder. Cellerna ökar i storlek i takt med att ögat blir större och sprids ut för att täcka skadade delar (Phillips & Speedwell, 2007) vid till exempel trauma eller exponering av ultraviolett ljus (Bergmanson, 2005). Hos unga är alla endotelceller lika stora (Phillips & Speedwell, 2007), men då man blir äldre sker en degeneration av dem. Endotelcellerna ändrar form (pleomorfism), storlek (polymegatism) eller smälter samman. Slutligen blir deras funktion nedsatt och kammarvätska kan sippra in i cornea och förstöra den strukturella ordningen, vilket skapar ödem och ökar spridningen av ljus, som gör cornea opak (Atchison & Smith, 2000).
Densiteten av cellerna minskar även med åldern. Man har i snitt vid födseln 4252-4425 celler/mm2, vid 80 års ålder har de sjunkit till 2000-2500 celler/mm2. För att allt ska fungera finns en gräns på 700-1000 celler/mm2. Där celler förlorats expanderar då de runt om för att fylla ut utrymmet som har skapats (Bergmanson, 2005).
Även vid kroniskt minskad syretillförsel, ofta vid kontaktlinsanvändning, ändrar cellerna sin form (Bergmanson, 2005), antalet ändras dock inte (Phillips & Speedwell, 2007).
5
Tårfilmen
För att klar syn ska kunna upprätthållas finns tårfilmen till hjälp för att jämna ut ytans ruggigheter på corneas epitelceller. Det är ett 4-7 µm tjockt lager av vätska som omger ögats yttre strukturer. Den består av olja, en vattenliknande vätska och mucus. Om tårfilmen torkar ut minskar transparensen av cornea betydligt och en klar syn kan inte längre erhållas (Atchison & Smith, 2000).
Corneas metabolism och hydrering
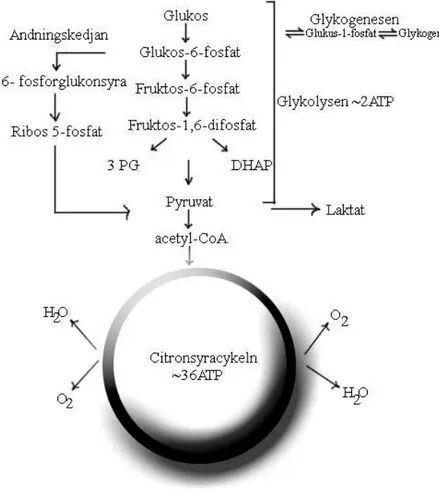
Endotelet kontrollerar vätskebalansen mellan kammarvätska och cornea (Forrester et al., 2008) för att bibehålla stroma på 78 % hydration så att transparens bibehålls (Atchison & Smith, 2000). Förutom den osmotiska effekten som reglerar detta (Grosvenor, 2007) använder sig endotelet av pumpar. För att få energi till dessa används glykolysen, citronsyracykeln och andningskedjan (Forrester et al., 2008) (se figur 3). Om för mycket vätska flödar in i cornea uppstår ett ödem som vidare reducerar transparensen (Bergmanson, 2005).
Figur 3. Glukosmetabolismen i cornea.
6 Det finns flera biokemiska egenskaper som kan påverka hydreringen i cornea (Bergmanson, 2005). Bland annat så har syretillgången en inverkan, vilken fås från luften, genom tårfilmen, och från kammarvätskan i ögat. Därför beror funktion och hälsa både på lokala tillstånd vid ytan och inuti ögat, men även på systemiska faktorer som hjärt- och lungkapacitet (Forrester et al., 2008). Syret är viktigt i glykolysen, vilken producerar energi till alla cellerna i cornea. Glukos färdas in i cornea från kammarvätskan och laktat pumpas ut från den, vilken är en metabolisk biprodukt. Epitelet får även en liten del av glukoset från de limbala kärlen (Barlett et al., 2001). Om för mycket glukos skulle förekomma omvandlas det till glykogen, vilken kan lagras och sedan omvandlas tillbaka igen om det inte finns tillräckligt med energi för cellfunktionen. Om hypoxi skulle förekomma kan epitelcellerna omvandla glukos till pyruvat (Bergmanson, 2005) med hjälp av glykolysen. En del av detta bildar sedan laktat och ATP (energi) fås ut. Om hela vägen genom citronsyracykeln görs bildas även där ATP (Forrester et al., 2008).
Det resterande glukoset som ännu inte använts utnyttjas sedan till epitelets produktion av en betydelsefull resurs för kontroll av fria radikaler, kallade NADPH, i andningskedjan. De fria radikalerna förstör endotelet och inducerar apoptos, vilket kan vara en av orsakerna till att man har färre celler ju äldre man blir (Forrester et al., 2008).
Det finns en alternativ metabolism till glykolysen vilken sker när cellerna är stressade. Vid denna kan glukos omvandlas till sorbitol och fruktos istället för laktat. Sorbitol kan bidra till en osmotisk effekt och skada cellerna (Bergmanson, 2005).
Det är känt att ändringar i den corneala hydreringen hör ihop med corneal tjocklek. Förändringar i tjocklek kan i sin tur ändra refraktionen. Kliniskt framkallar den corneala svullnaden en ökning i myopi eller en minskning i hyperopi (Benjamin, 2006).
Det finns inget som visar att den corneala tjockleken ändras med ålder (Atchison & Smith, 2000). Däremot ändras den under dagens gång. När ögonlocken är stängda under sömn minskar syretillförseln. Detta inducerar den anaerobiska metabolismen, vilken orsakar ansamling av laktat i stroma (Harper et al., 1996), produktionen av koldioxid ökar och resulterar i att pH minskar och blir surt (Forrester et al., 2008). En osmotisk effekt blir följden, vilken gör att vatten flödar in och bildar ödem, corneas tjocklek ökar (Harper et al., 1996). Hos en frisk cornea sker dock transporten aktivt ut ur epitelcellerna. Processen
7 förekommer även vid kontaktlinsanvändning, vilken även den ger minskad syretillförsel till ögat (Bergmanson, 2005).
Hashemi et al. (2008) visade i en studie att 62 % av deltagarna, vilka hade en historia på 1 år av daglig kontaktlinsanvändning, inte visade någon signifikant förändring i refraktion eller keratometervärden om kontaktlinsvila påbörjades. De resterande behövde dock minst 3 dagar på sig för att cornea skulle stabiliseras från den mekaniska och metaboliska påverkan på cornea.
Förutom en lägre syretillgång på grund av ögonlocket är även syretillförseln lägre de första 2 timmarna efter att man har vaknat, med anledning av mindre tårflöde än under resterande tiden på dygnet. Det intraokulära trycket ökar hastigt efter sömn och kroppstemperaturen ändras under dygnet (minskar under nattetid och ökar under dagen), vilka även de påverkar hydreringen (Harper et al., 1996).
Kiely et al. (1982) fann ett samband mellan central tjocklek och kurvatur. Studien visade att den corneala radien blir mer kupig under dagens gång och att strukturen var som tjockast vid uppvaknande.
Även Giráldez-Fernándes et al. (2008) fann ett samband mellan tjocklek och kurvatur. En studie om variationer av corneal tjocklek och kurvatur under en period på tio timmar, med ett tvåtimmars intervall, gjordes. De kom fram till att cornea var tjockast och flatast direkt vid uppvaknandet på morgonen och att en förändring skedde i båda parametrarna, med en större ändring perifert än centralt. De kom även fram till att en förändring i corneas tjocklek hade ett samband med kurvaturen, förutom på punkterna 2 mm nasalt och superiort från apex.
Read & Collins (2009) hittade även de en liten, dock signifikant, variation i corneal tjocklek och kurvatur. Ett nattligt ödem sågs större i periferin. Corneas bakre yta blev kupigare, medan den främre blev flatare. En högt signifikant korrelation mellan tjocklek och kurvatur hittades även.
8
Ögonlockets anatomi & funktion
Cornea måste hållas jämn och fuktig för bibehållande av god optisk skärpa. Tårfilmen ansvarar för detta, vilken sprids ut jämnt över cornea genom normal blinkning (Krachmer, Mannis & Holland, 2005).
Kontraktion av orbicularis oculi och relaxering av levatorn palpebrae superioris stänger ögonlocket, medan öppningen sker via en dragning av levatorn på huden, tarsalplattan och fornikala conjuntiva. Ögonlocken har även till uppgift att skydda ögat från skada, överexponering av ljus (Forrester et al., 2008) och att medverka i produktion och utsöndring av tårar (Bergmanson, 2005).
Orbicularis oculi hjälper även till att hålla ögonlocket tätt mot ögat. Detta gör att spridningen av tårar och bortforslande av avfallsprodukter går lättare. Andra muskler som är lokaliserade i ögonlocket är den tidigare nämnda levatorn, men också tarsalmuskeln (Bergmanson, 2005).
Ögonlocket består förutom av muskler även bland annat av tarsalplattan, vilken är ett fibröst lager som ger styvhet till ögonlocken och brukar anses vara ögonlockets skelett (Forrester et al., 2008).
Relationen mellan corneal styvhet och trycket från tarsalplattan i övre ögonlocket kan påverka den corneala astigmatismen. Om ingen yttre påverkan skulle förekomma förväntas cornea vara helt sfärisk, bland annat på grund av det intraokulära trycket, vilket skapar ett tryck inifrån (Grosvenor, 2002). Wilson, Bell & Chotai (1982) visade att ögonlocket reducerar mängden astigmatism på ögat med hjälp av trycket från ögonlocket. Read, Collins & Carney (2006) hittade även de en signifikant relation mellan ögonlockets morfologi och corneal astigmatism hos en population av friska, unga vuxna. Vihlen & Wilson (1983) visade att toricitet och ögonlockets spänst ändrades med åldern, men hittade dock ingen signifikant korrelation mellan kurvaturen och ögonlocket.
9
Ametropier
Hos många beror det refraktiva felet på de olika meridianerna i ögat (Atchison & Smith, 2000), oftast på den främre ytan av cornea, som står för den största delen av den refraktiva brytningen (Liu et al., 1999), som då har en torisk form (Atchison & Smith, 2000). Den bakre delen av cornea bidrar även den till brytningen (Liu et al., 1999). Det kan också bero på att en eller flera ytor står lutade åt något håll eller att ögat är för långt (myopi) eller för kort (hyperopi) för sin brytning. Om de olika meridianerna i det optiska systemet skiljer sig från varandra beror det oftast på corneas kurvatur- astigmatism förekommer (Atchison & Smith, 2000).
Refraktiva fel är starkt åldersrelaterade, särskilt i barndomen. Från födseln till början av tonåren förändras de okulära komponenterna för att en emmetropisering ska nås. I åldern 20-40 år är förändringen relativt stabilt (Atchison & Smith, 2000). Det har visats att ju mer myop man är vid 20 års ålder desto större ökning i myopi har skett vid 40 års ålder. Hyperopin ökar även den med graden hyperopi. Om man är emmetrop vid 20 års ålder förväntas dock inte någon stor förändring ske med åren. Därefter har det visats en stor spridning i hur det refraktiva felet förändras med åren. Medelförändringen visar dock en ökning i hyperopi efter 45 års ålder. Över 75 års ålder kan en myopisering ske, vilken beror på åldersförändringar i linsen. Astigmatiska förändringar med åldern är relativt små (Grosvenor, 2007). Vanligtvis förekommer en mot- regeln astigmatism de första levnadsåren, vilken snabbt minskar under tidig barndom och kliniskt hittas sedan flest med- regeln astigmatiker. Efter 40 års ålder är prevalensen astigmatiker dock mot- regeln, vilken ökar med åldern (Atchison & Smith, 2000). Förändringarna i de refraktiva felen beror bland annat på axiallängd, lins och corneal kurvatur (Grosvenor, 2007).
Cornea genomgår tre faser av kurvaturförändring under livets gång. Vid födseln är cornea relativt kupig, vilken flatas ut med åldern. Hastigheten i utflatning avtar dock under ungdomsåren. Sent i livet har det visats att de båda corneala meridianerna dock ökar i styrka igen (Benjamin, 2006). Hos unga är kurvaturen på den främre ytan av cornea vanligtvis kupigare i den vertikala meridianen än den horisontella, men det brukar jämnas ut med ökande ålder. Cornea blir mer kupig med åldern i den horisontella meridianen än i den vertikala och medför en mot- regeln astigmatism (Atchison & Smith, 2000).
10
Corneal topografi
Corneas form kan mätas på flera olika sätt. En keratometer (även kallad oftalmometer) är det instrument som används mest världen över. Mätområdet är dock endast 3 mm av corneas centrala del. För handhavande av en mängd olika ögontillstånd, vid keratokonus, trauma eller vid till exempel refraktiv kirurgi behövs dock en mer detaljerad bild av det viktigaste refraktiva elementet av ögat. Med en topograf kan detta fås (Benjamin, 2006).
Figur 4. Topcon CA-100F Corneal Analyzer. Foto: Caroline Borg.
Så fungerar topografen
De flesta av tekniker som idag finns tillgängliga för att mäta ögats form använder tårfilmen som en konvex spegel för att få en bild. En bild av reflektionen från placidoringarna fångas på video och digitaliseras. Informationen sparas på en dator och positionen av alla speglar analyseras, vilket ger ungefär 6000-11 000 mätpunkter. Corneal lutning bedöms, från vilken kurvatur och styrka kan räknas ut med en algoritm (Szczotka, 2002).
11
Figur 5. Placidoringar. a) Fokus på den gröna lampan i mitten skall hållas vid mätningarna. De röda placidoringarna reflekteras på cornea och tillbaka för att avbildas på datorskärmen. b) Placidoringarnas reflektion. Foto: Caroline Borg.
Noggranna mätningar över ett stort område kan göras, både från ojämna och icke-reflekterande ytor. Eftersom vissa antaganden görs vid uträkningen (Szczotka, 2002) av radie i millimeter till brytkraft i Dioptrier (Benjamin, 2006) fås inte ett exakt värde, men en noggrannhet på ungefär 0,15 D i den centrala delen av cornea kan ändå fås (Szczotka, 2002). Detta är acceptabelt när man mäter en liten del av cornea, som vid keratometri. De refraktiva värdena bör dock undvika att användas (Benjamin, 2006).
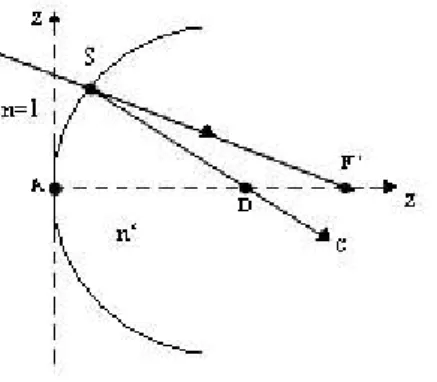
Krökningsradie
Krökningsradien uttrycks i millimeter, men kan även visas i brytkraft på en specifik punkt, i Dioptrier. Två olika sätt för att räkna ut kurvaturen finns tillgänglig. Saggital (axial) krökningsradie mäter avståndet till punkten från den optiska axeln (Corbett, 2000). Att centrum för krökningen på den specifika punkten ligger på den optiska axeln antas därför, vilket de flesta gör hos de sfäriska punkter som omger apex (Benjamin, 2006). Topografen använder sig av en approximativ formel som lyder: Saggital styrka = (n-1)/d, där n = 1,3375 och d = saggital radie (avståndet SD) från den corneala ytan till corneas axel (Grosvenor, 2002) (se figur 6). Tangential (instantaneous) krökningsradie, vilken är det andra sättet att räkna ut kurvaturen på, tar även hänsyn till de omkringliggande punkterna. Därför är den mer noggrann för lokala ojämnheter i den perifera cornean (Corbett, 2000). Fler detaljer för att hitta ojämn astigmatism, vid GP tillpassning, hitta skador eller spåra sjukdomsprogression, fås
12 (Szczotka, 2002). Formeln, vilken används för att räkna ut tangential krökningsradie är: tangential styrka = (n-1)/r, där r = tangential radie (avståndet SC) från den corneala ytan till center av ytans kurvatur. På grund av att cornea flatar av i periferin är den radien längre än den saggitala (Grosvenor, 2002) (se figur 6).
Figur 6. Stråldiagram, vilken illustrerar de saggitala och tangentiala radierna. Figuren är baserad på förlaga från Grosvenor (2002).
Kurvaturkartor och färgskalor
Placidoringarnas reflektionsbild fås först ut, vilken bland annat kan visa tårfilmsabnormalitet. Oftast används dock färgkartor (topogram), där de kupigare delarna av cornea avbildas med varma färger och de flatare med kalla. En manuell inställning för färgskalan till olika kurvaturer kan väljas. Kartorna kan även visas i absolut (standard) eller normal (relativ) skala. En färg visas för en viss styrka hos den absoluta skalan. Normaliserad skala anpassar sig till just en karta och är därför inte anpassad att jämföra kartor mellan varandra (Corbett, 2000), som däremot den absoluta skalan är (Szczotka, 2002).
Absolut skala har vissa nackdelar. En stor skillnad i kurvatur på olika punkter hos ett öga använder ett mycket större färgintervall än den normaliserade skalan och kan därför maskera oregelbundenheter, vid till exempel keratokonus, där hela kartan kan visas röd. En normaliserad skala anpassas automatiskt efter just en specifik corneas kurvatur och visar mycket mindre färgintervall, vilket kan vilseleda så att en normal cornea ser abnormal ut (Corbett, 2000).
13
Figur 7. Topogram, vilken visar absolut skala. En linjal kan även ses, som finns att välja i programmet. Linjalen kan användas för att jämföra precisa lägen på cornea. Grön markering
visar apex, röd markering visar 1 mm från apex och blå markering 2 mm från apex. Foto: Caroline Borg.
Övriga funktioner
Flera funktioner kan fås hos en topograf, dock är de olika för olika typer och märken. Förutom de ovan nämnda kan bland annat mätning av pupillstorlek och abberationer göras. Simulering av fluoresceinbilder vid kontaktlinstillpassning kan även ses med en så kallad höjdkarta (Corbett, 2000).
Precision
Precisionen för olika topografer har jämförts hos keratokonuspatienter. Ju fler irregulariteter det fanns på cornea desto sämre var precisionen. Upprepade mätningar varierade även stort i värde. En obalans i den vertikala meridianen orsakade en asymmetri i topogrammen, vilka kunde misstolkas för begynnande keratokonus. Ett öga som fixerade lite perifert om fixationspunkten kunde även det ge ett mätfel och feldiagnostisering som följd (Benjamin, 2006).
14
SYFTE
Syftet med den här studien var att undersöka den dagliga variationen av corneas kurvatur under en period på åtta timmar.
15
MATERIAL & METOD
Urval
16 försökspersoner deltog i studien, varav 7 män och 9 kvinnor. Försökspersonerna var mellan 21-42 år, med en median på 24 år. De som deltog var studenter från Högskolan i Kalmar och personer som hade blivit tillfrågade att vara med eller tog kontakt efter att ha läst utskickade mail och uppsatta anslag (se bilaga 1).
Ingen av försökspersonerna hade någon diagnostiserad ögon- eller systemsjukdom. Inga ögonoperationer hade genomgåtts. Ingen hade en större corneal astigmatism än -2,02 D. Två av försökspersonerna använde mjuka kontaktlinser där glasögon endast var ett komplement. Typen de använde var dygnet runt linser, men utnyttjade dem aldrig för detta. Den ena försökspersonen hade inte haft kontaktlinser de senaste fyra dagarna medan den andra använde kontaktlinserna så tätt inpå som dagen innan.
De resterande använde endast glasögon om någon korrektion erfordrades. Endast fyra av försökspersonerna intog mediciner som skulle kunna påverka ögat på något sätt. Tre av dem intog medicin, vilka kan ge minskat tårflöde. Den fjärde intog medicin, vilken kan ge cataract och glaukom vid mycket sällsynta fall, enligt FASS för förskrivare.
Metod
Litteratursök
Artiklar hittades genom sökningar på PubMed och Google schoolar där sökord såsom ”cornea”, ”curvature” och ”diurnal variations” användes. Information hittades även i böcker på Högskolan i Kalmars bibliotek.
16
Utförande av mätningar
Kvällen innan hade försökspersonerna satt ett occlusionsplåster på sitt icke-dominanta öga för bibehållning av det nattliga ödemet på ögat som mättes. Information om att inga kontaktlinser skulle användas de närmaste tre dagarna innan mätningarna hade även getts. Försökspersonen skulle så snabbt som möjligt på morgonen komma till undersökningen och bjöds därför på frukost efter första mätningen.
Vad studien gick ut på och vad som skulle ske förklarades för försökspersonen både muntligt och skriftligt. Försökspersonen informerades om personuppgiftshantering och att deras deltagande var frivilligt och när som helst kunde avbrytas utan närmare motivering. Ett informerat samtycke fick skrivas under (se bilaga 2).
Mätningarna skedde under en dag. Första mätningen utfördes någon gång mellan klockan 8:00-9:00, därefter gjordes två mätningar till med fyra timmars mellanrum vardera. Vid alla tillfällen togs bilder med en Topcon CA-100F Corneal Analyzer på försökspersonens icke-dominanta ögas cornea. Tre bilder togs för att kunna få ut ett medelvärde för bästa resultat (se bilaga 3). Visiterna var maximalt 15 minuter långa vardera, där det första besöket tog längst tid eftersom de då också skulle fylla i en patientjournal med frågor angående hälsan.
Frågorna som ställdes i patientjournalen var bland annat om försökspersonen hade någon ögon- eller systemsjukdom, om någon ögonoperation hade gjorts eller om kontaktlinser användes (se bilaga 4).
Mätningarna gick till så att försökspersonen fick sätta sig ner bekvämt och sätta haka och panna mot stöden på topografen. Försökspersonen blev ombedd att fixera blicken på en grön lampa i mitten av de rött lysande placidoringarna och hålla den så still som möjligt (se figur 5a). Bilderna togs per automatik medan fixering för att erhålla en skarp bild ställdes in med hjälp av en joystick, och sparades i datorns hårddisk.
En bild på reflektionen av placidoringarna visades på datorskärmen efter mätning (se figur 5b). För att kunna analysera krökningsradierna och brytkraften på punkterna på apex samt 1 och 2 mm därifrån (superiort, inferiort, temporalt och nasalt) visades bilderna i en absolut färgkarta, vilken visar corneas höjdskillnader i färg. En axial uträkning för att få ut
17 krökningsradierna för varje enskild punkt valdes även. En linjal, vilken fanns tillgänglig i topografens program, utbredde sig från apex i horisontal- och vertikalled visades framför kartan för att kunna jämföra exakta lägen med varandra (se figur 7), vilka antecknades och användes för att föra statistik i en PC-dator med datorprogrammet Microsoft Excel för Windows.
Material
Topcon CA-100F Corneal Analyzer.
18
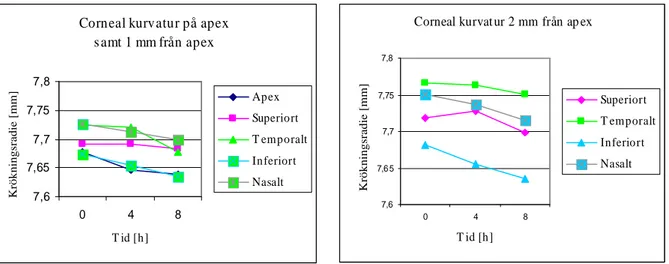
Corneal kurvatur på apex s amt 1 mm från apex 7,6 7,65 7,7 7,75 7,8 0 4 8 T id [h] Krökningsradie [mm] Apex Superiort T emporalt Inferiort Nasalt
RESULTAT
Medelvärdet av corneas kurvatur på apex, samt superiort, temporalt, inferiort och nasalt på punkterna 1 och 2 mm från apex visas i figur 1. Statistikanalyseringen visade en synbar förändring av kurvaturen på alla mätpunkter, vilka de flesta kunde visa en stor signifikans. Cornea var flatast vid första mätningen, på morgonen, direkt efter att occlusionsplåstret hade tagits av. Flatast krökningsradie uppmättes vid andra mätningen hos de superiora delarna, om än med liten sannolikhet (1 mm från apex P= 0,96, 2 mm från apex P= 0,40). På de resterande punkterna hade krökningsradien minskat efter 4 timmar. Sista mätningen visade dock en minskning i kurvatur på alla punkter. Att en snabbare förändring skedde på apex och de inferiora delarna kunde även ses.
Figur 8. Medelvärdet av den corneala kurvaturen på apex, samt 1 och 2 mm därifrån, superiort, temporalt, inferiort och nasalt, direkt vid öppnandet av ögat, samt efter 4 och 8 timmar.
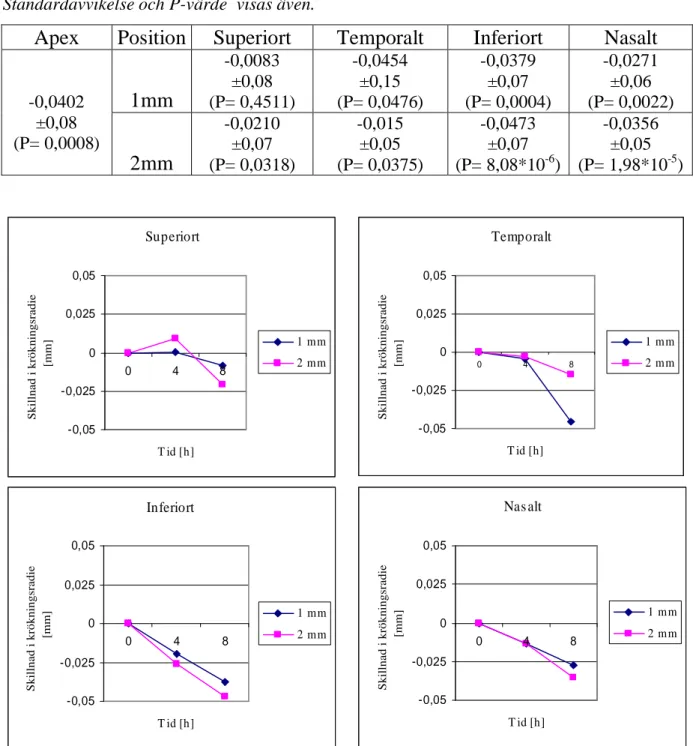
Cornea hade 8 timmar efter första mätningen blivit i snitt 0,0332 ±0,07 mm (P= 0,06) kupigare. Apex visade i genomsnitt en minskning i corneal kurvatur på 0,0402 ±0,08 mm. En total förändring på 0,0297 ±0,09 mm (P= 0,125) hittades 1 mm från apex. Total variation för 2 mm från apex var 0,0297 ±0,06 mm (P= 0,017). Mätpunkten som visade störst förändring var 2 mm från apex inferiort, 0,0473 ±0,07 mm. Den minsta förändringen skedde 1 mm från apex, superiort, 0,0083 ±0,08 mm i genomsnitt (se tabell 1 och figur 2).
Corneal kurvat ur 2 mm från ap ex 7,6 7,6 5 7,7 7,75 7,8 0 4 8 T id [h] Krökningsradie [mm] Superiort T emporalt Inferiort Nasalt
19 Krökningsradien minskade totalt mer vid 2 mm än 1 mm från apex, på alla delar, från första till sista mätningen, förutom temporalt. Kurvaturen hade dock minskat mer vid punkterna 1 mm än 2 mm från apex, superiort och temporalt, vid mätning 2.
Tabell 1. Förändringen av den corneala kurvaturen i snitt, i millimeter, från första till sista mätningen, på apex, samt 1 och 2 mm från apex superiort, temporalt, inferiort och nasalt. Standardavvikelse och P-värde visas även.
Apex
Position
Superiort
Temporalt
Inferiort
Nasalt
1mm
-0,0083 ±0,08 (P= 0,4511) -0,0454 ±0,15 (P= 0,0476) -0,0379 ±0,07 (P= 0,0004) -0,0271 ±0,06 (P= 0,0022) -0,0402 ±0,08 (P= 0,0008)2mm
-0,0210 ±0,07 (P= 0,0318) -0,015 ±0,05 (P= 0,0375) -0,0473 ±0,07 (P= 8,08*10-6) -0,0356 ±0,05 (P= 1,98*10-5)Figur 9. Variationen av den corneala kurvaturen, i millimeter, och skillnaden mellan de olika avstånden, 1 och 2 mm från apex. Figurerna visar en indelning i superiort, temporalt, inferiort och nasalt.
Superiort -0,05 -0,025 0 0,025 0,05 0 4 8 T id [h] Skillnad i krökningsradie [mm] 1 mm 2 mm Nas alt -0,05 -0,025 0 0,025 0,05 0 4 8 T id [h] Skillnad i krökningsradie [mm] 1 mm 2 mm Inferiort -0,05 -0,025 0 0,025 0,05 0 4 8 T id [h] Skillnad i krökningsradie [mm] 1 mm 2 mm Temporalt -0,05 -0,025 0 0,025 0,05 0 4 8 T id [h] Skillnad i krökningsradie [mm] 1 mm 2 mm
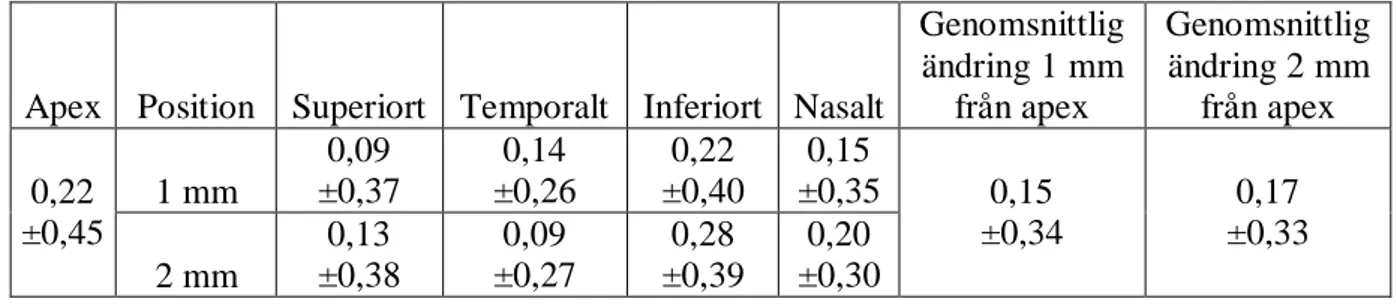
20 Den totala variationen i brytkraft, angivet i Dioptrier (D), från det att occlusionsplåstret togs av, och första mätningen gjordes, till det att sista mätningen hade gjorts, visas i tabell 2. En genomsnittlig ökning i brytkraft på 0,17 ±0,35 D hittades. På apex blev det en ökning i brytkraft på 0,22 D i snitt med en standardavvikelse på ±0,45 D. På 2 mm från apex inferiort förekom den största förändringen där det blev en ändring på 0,28 ±0,39 D. De minsta förändringarna skedde 1 mm från apex superiort (0,09 ±0,37 D) samt 2 mm från apex temporalt (0,09 ±0,27 D). Endast en genomsnittlig skillnad på 0,02 D mellan punkterna 1 mm och 2 mm från apex sågs.
Tabell 2. Genomsnittlig ökning i corneal brytkraft, angivet i Dioptrier, avrundat till två decimaler. Värdena avser total variation från första till sista mätningen, på apex, samt 1 och 2 mm från apex; superiort, temporalt, inferiort och nasalt. Standardavvikelsen visas även.
Apex Position Superiort Temporalt Inferiort Nasalt
Genomsnittlig ändring 1 mm från apex Genomsnittlig ändring 2 mm från apex 1 mm 0,09 ±0,37 0,14 ±0,26 0,22 ±0,40 0,15 ±0,35 0,22 ±0,45 2 mm 0,13 ±0,38 0,09 ±0,27 0,28 ±0,39 0,20 ±0,30 0,15 ±0,34 0,17 ±0,33
21
DISKUSSION
Resultaten från denna mindre studie visar en corneal kurvaturförändring över hela cornea, under en period på 8 timmar. Krökningsradien blev kortare på alla punkter, vilket borde ge en ökning i myopi eller en minskning i hyperopi, vilket överrensstämmer med tidigare studier (Read & Collins, 2006; Kiely et al., 1982; Giráldez-Fernándes et al., 2008).
På grund av syrebrist på natten, när ögonlocket är stängt, sker en hydrering och svullnad av cornea (Harper et al. 1996; Forrester et al. 2008; Bergmanson, 2005; Barlett et al., 2001). Detta är en orsak till de flatare krökningsradierna på morgonen vid första mätningen. Detta måste normaliseras under dagen. En större syretillgång fås, vilket gör att endotelpumparna får mer energi, vilka i sin tur pumpar ut mer vätska. Corneas svullnad minskar och blir därför kupigare. En del av försökspersonerna sov även en stund under dagen, vilket kan ha påverkat.
En av försökspersonerna bar mjuka kontaktlinser dagen innan mätningarna. Då kontaktlinser även har påverkan på corneal hydrering (Hashemi et al., 2008), kan detta ha påverkat resultatet, ingen avvikelse från resterande försökspersoners resultat kunde dock ses.
En snabbare utveckling på de båda punkterna inferiort, men även på apex, kunde ses. Då ögonlocket har visats sig påverka kurvaturen i tidigare studier (Wilson, Bell & Chotai, 1982; Read, Collins & Carney, 2006) kan detta bero på att dessa punkter inte utsattes lika länge eller mycket av trycket från ögonlocket under dagen som de andra punkterna. Dock kunde inte Vihlen & Wilson (1983) hitta någon signifikant korrelation mellan kurvaturen och ögonlocket.
Den superiora delen hade dock sin flataste period efter 4 timmar, vid andra mätningen. Sannolikheten på 1 mm från apex var P= 0,96 och 2 mm från apex P= 0,40, vilket visar på att rimligheten att det stämmer inte är så stor. De flesta som deltog i studien var studenter, vilka kan ha suttit och läst hela förmiddagen, då detta innebär en blickriktning nedåt och ögonlocket har visats påverka i tidigare studier (Wilson, Bell & Chotai, 1982; Read, Collins & Carney, 2006), kan detta kanske annars vara en teori.
22 Mätningarna visade även att kurvaturen på punkterna 2 mm från apex förändrades mer än de på 1 mm från apex. Den temporala delen visade en större förändring på punkten 1 mm från apex. Giráldez-Fernández et al. (2008) kom även de fram till att en större förändring skedde 2 mm från centrum. De visade på en mindre förändring 2 mm från apex än 1 mm på de superiora delarna, vilket är mer sannolikt med tanke på ögonlocket som ligger an mer mot de superiora delarna. Det var endast 10 försökspersoner som deltog i Giráldez-Fernández studie. Enligt Giráldez-Fernández et al. (2008) sker en större reduktion i corneas tjocklek para-centralt än para-centralt. När den minskar ökar även kurvaturen som följd. Detta kan vara orsaken till den större förändringen 2 mm från apex.
Occlusionsplåstret, vilket försökspersonerna sov med, kan ha, precis som ögonlocket, medfört ett extra tryck mot cornea och gett upphov till ännu lägre syretillförsel under natten.
Harper et al. (1996) förklarade att tårflödet var lägre de första 2 timmarna efter uppvaknande än resterande tider på dygnet, vilket ger en reducering i syretillförsel. Försökspersonerna blev ombedda att ta sig till undersökningen på morgonen så fort som möjligt för att bibehålla det nattliga ödemet. Det kunde ej undvikas att uppstigningar skedde vid olika tidpunkter, vilket kan ha påverkat resultatet.
Då topografens uträkning av krökningsradierna är en approximation ger mätningarna inga perfekta resultat (Szczotka, 2002). Stor spridning i krökningsradie mellan mätningarna hos en person, vid samma tillfälle, sågs. Alla mätpunkter på topogrammen kunde ej heller fås ut då vissa inte fanns tillgängliga. Därför har det vid flertalet tillfällen jämförts olika punkter, vilket ger ett mätfel i resultatet.
Resultatet kan alltså bero på många olika faktorer: blinkfrekvens, palpebral apertur (Wilson, Bell & Chotai, 1982; Read, Collins & Carney, 2006), tårfilmens kvalitet och produktion, men även det intraokulära trycket (Harper et al., 1996). Alla dessa egenskaper är individuella, vilket gör att även denna mindre studies resultat varierar, även om en signifikans kunde hittas på de flesta punkterna på cornea. Eftersom en individuell skillnad hittades ser man även att det är viktigt att ta topografibilder på varje enskild patient och vid flera tillfällen, vid bland annat refraktiv kirurgi, där det är viktigt att cornea och den refraktiva styrkan är stabil (Giráldez-Fernández et al., 2008).
23
SLUTSATS
Studien visar en signifikant förändring i corneal kurvatur och brytkraft under dagen. Variationen i kurvatur var dock individuell. Därför ses en viktig roll i att ta topografibilder på varje enskild patient.
24
REFERENSER
Atchison, D.A. & Smith, G. (2000) Optics of the Human Eye (kap. 2, 7). Oxford: Butterworth- Heinemann.
Bartlett, J.D., Jaanus, S.D. (2001) Clinical Ocular Pharmacology (4:e upplagan) (kap. 16). Boston; Oxford: Butterworth- Heinemann.
Benjamin, W.J. (2006) Borish´s Clinical Refraction (2:a upplagan) (kap. 17, 35). St. Louis, Mo.: Butterworth- Heinemann/Elsevier.
Corbett, M.C. (2000) Corneal topography, basic principles and applications to refractive surgery. Optometry today, 33-41.
Forrester, J.V., Dick, A.D., McMenamin, P.G. & Roberts F. (2008) The eye basic sciences in
practice (3:dje upplagan) (kap. 1, 4). Edinburgh; New York: Saunders.
Giráldez-Fernández M.J., Díaz-Rey, A., García-Resua, C., Yebra-Pimentel-Vilar, E. (2008) Diurnal variations of central and paracentral corneal thickness and curvature. Arch soc esp
oftalmol., 83, 183-192.
Grosvenor, T. (2002) Primary Care Optometry (4:e upplagan) (kap. 2, 11, 14). Boston: Butterworth-Heinemann.
Grosvenor, T. (2007) Primary Care Optometry (5.e upplagan) (kap. 1, 2, 14). St. Louis, Missouri: Butterworth- Heinemann/Elsevier.
Harper, C.L., Boulton, M.E., Bennett, D., Marcyniuk, B., Jarvis- Evans, J.H., Tullo, A.B. & Ridgway, A.E. (1996) Diurnal variations in human corneal thickness. British Journal of
Ophthalmology, 80, 1068-1072.
Hashemi, H., Firoozabadi, M.R., Mehravaran, S. & Gorouhi, F. (2008) Corneal stability after discontinued soft contact lens wear. Contact Lens & Anterior Eye, 31, 122-125.
25 Kaufman, P.L. & Alm, A. (2003) Adler’s physiology of the eye, clinical application (10:e upplagan) (kap. 4). St. Louis, Mo.: Mosby.
Krachmer, J.H., Mannis, M.J. & Holland E.J. (2005) Cornea, vol. 1. (2:a upplagan) (kap. 5) St. Louis, Mo.; London: Elsevier Mosby.
Liu, Z., Huang J.A. & Pflugfelder, S.C. (1999) Evaluation of corneal thickness and
topography in normal eyes using the Orbscan corneal topography system. British Journal of
Ophthalomolgy, 83, 774-778.
Läkemedelsindustriföreningens Service AB. FASS för förskrivare. Tillgänglig på Internet: http://www.FASS.se [hämtad 09.05.11].
Phillips, A.J. & Speedwell, L. (2007) Contact Lenses (5:e upplagan) (kap. 2). Edinburgh; New York: Butterworth- Heinemann.
Read, S.A. & Collins M.J. (2009) Diurnal variation of corneal shape and thickness. Optometry
Visual Science, 86, 170-80.
Read, S.A., Collins, M.J. & Carney, L.G. (2006) The Influence of Eyelid Morphology on Normal Corneal Shape. Investigative Ophtalmology & Visual Science, 48, 12-119.
Szczotka, B. (2002) Computerised corneal topography applications in RGP contact lens fitting. Optometry today, 32-34.
Vihlen, F.S. & Wilson G. (1983) The Relation Between Eyelid Tension, Corneal Toricity, and Age. Investigative Ophtalmology & Visual Science 24, 1367-1373.
Wilson, G., Bell, C. & Chotai, S. (1982) The Effect of Lifting the Lids on Corneal Astigmatism. Amer. J. Optom., 59, 670-674.
Fattig student?
Vad sägs om en gratis frukost?
Hej!
Jag heter Caroline Borg och går sista året på Optikerutbildningen i
Kalmar. Jag håller nu på med mitt examensarbete och behöver DIG i
åldern 20-30, som har friska ögon, till min hjälp.
Jag kommer endast att behöva låna dig vid 3 tillfällen a’ 15 min under
en dag; morgon, middag och kväll. Vid dessa tillfällen är det
fotografering av dina ögon med en så kallad topograf som gäller. Med
hjälp av dessa bilder kommer jag att kunna redogöra för om dina
ögon, eller rättare sagt din hornhinna ändrar form under dagen!?
Som tack bjuder jag som sagt på lättare frukost när du kommer på
morgonen!
Hör av dig till:
Caroline Borg
Mobil: 0735- ** ** **
Mail:
******@student.hik.se
Handledare: Peter Lewis, leg. Optiker.
Mail: ***********@hik.se
Informerat samtycke – Variationen i corneal kurvatur över dagen
Jag heter Caroline Borg och i mitt examensarbete ska jag undersöka om corneas
(hornhinnans) form ändras under dagen och är mycket tacksam för att du vill ställa upp på att hjälpa mig med att ta reda på detta.
Du som patient kommer att behöva undvara ca 15 min 3 gånger under en dag. Under dessa tillfällen kommer vi att göra samma saker, nämligen att ta foto på ditt ena öga eller rättare sagt din cornea. På bilderna kommer jag att kunna se din corneas form, dess toppar och dalar. Jag kommer efter mätningarna att jämföra de bilderna jag tagit på ditt öga med varandra för att se om din cornea har ändrat sin form under dagen och i så fall hur mycket.
Fotograferingarna, som kommer att göras vid varje undersökningstillfälle, går till så att du först sätter din haka och panna mot stöden på topografen, som apparaten som tar bilderna heter. Detta är väldigt viktigt för att en klar bild ska fås. Sedan är det bara att titta rakt in i den gröna lampan, hålla blicken stilla och spärra upp ögat så stort du kan! Detta för att bland annat ögonfransar lätt skuggar bilden.
Efter fotograferingen kommer du att få sitta ner och svara på lite frågor angående din hälsa, till en lättare frukost.
Fotografierna, frågorna som du svarat på och resultaten kommer att sparas och redovisas i mitt arbete. Dina uppgifter kommer dock att ersättas med ett nummer så att det ej kommer att kunna spåras! Ditt deltagande är helt frivilligt och du kan när som helst utan närmare
motivering avbryta undersökningen.
Har du några frågor så är det fritt fram att kontakta mig: Caroline Borg
0735-** ** **
******@student.hik.se
Handledare: Peter Lewis, Leg. Optiker ***********@hik.se
Tack för din medverkan!
Jag har härmed tagit del av informationen både skriftligt och muntligt och ger mitt godkännande till att medverka i studien:
_________________________________________ ________________________________ Underskrift Ort och datum
_________________________________________ Namnförtydligande
Mätvärden.
Samtliga försökspersoners mätvärden, över hela cornea och vid alla tidpunkter, i millimeter.Mätning Apex Superiort 1 mm Superiort 2 mm Temporalt 1 mm Temporalt 2 mm nummer: 0 timmar 4 timmar 8 timmar 0 timmar 4 timmar 8 timmar 0 timmar 4 timmar 8 timmar 0 timmar 4 timmar 8 timmar 0 timmar 4 timmar 8 timmar FP 1 1 7,72 7,63 7,55 7,86 7,84 7,97 7,96 7,97 7,92 7,61 7,55 7,5 7,77 7,76 7,72 2 7,51 7,62 7,59 7,8 7,88 8,01 7,93 8,01 8 7,56 7,58 7,56 7,78 7,79 7,78 3 7,66 7,67 7,59 7,88 7,86 7,98 7,98 7,98 7,95 7,59 7,48 7,55 7,81 7,72 7,75 FP 2 1 8,01 7,97 7,99 7,94 7,91 7,9 7,92 7,99 7,96 8,15 8,07 8,1 8,14 8,1 8,09 2 7,96 7,93 7,86 7,91 7,89 7,84 7,93 7,92 7,9 8,06 8,04 7,96 8,11 8,07 8,02 3 7,98 7,96 7,88 7,93 7,93 7,89 7,95 7,99 7,94 8,1 8,1 8,04 8,14 8,12 8,08 FP 3 1 7,59 7,55 7,49 7,6 7,59 7,53 7,67 7,59 7,54 7,7 7,68 7,6 7,68 7,64 7,63 2 7,57 7,58 7,59 7,61 7,59 7,56 7,63 7,63 7,59 7,65 7,66 7,65 7,62 7,65 7,64 3 7,55 7,65 7,58 7,59 7,63 7,58 7,6 7,65 7,6 7,65 7,69 7,67 7,6 7,68 7,65 FP 4 1 7,78 7,74 7,78 7,76 7,73 7,75 7,74 7,78 7,82 7,87 7,91 7,89 7,94 7,98 7,95 2 7,73 7,76 7,75 7,73 7,72 7,73 7,62 7,77 7,78 7,87 7,91 7,87 7,92 7,97 7,96 3 7,78 7,74 7,77 7,77 7,72 7,74 7,77 7,76 7,75 7,91 7,88 7,89 7,95 7,95 7,96 FP 5 1 7,3 7,24 7,32 7,21 7,24 7,24 7,21 7,19 7,19 7,38 7,37 7,4 7,42 7,4 7,44 2 7,34 7,29 7,29 7,24 7,28 7,25 7,21 7,21 7,19 7,47 7,41 7,38 7,46 7,43 7,38 3 7,31 7,32 7,34 7,21 7,23 7,3 7,18 7,2 7,21 7,41 7,41 7,41 7,42 7,43 7,42 FP 6 1 7,63 7,57 7,49 7,55 7,58 7,51 7,59 7,63 7,53 7,55 7,59 7,52 7,58 7,66 7,58 2 7,51 7,51 7,52 7,56 7,57 7,55 7,54 7,62 7,57 7,51 7,56 7,53 7,61 7,62 7,6 3 7,55 7,54 7,56 7,5 7,55 7,55 7,53 7,6 7,58 7,53 7,55 7,57 7,55 7,64 7,62 FP 7 1 7,94 7,96 7,89 7,93 8,01 7,97 7,88 8,01 7,82 8,1 8,04 7,95 8,1 8,04 8,1 2 7,94 7,95 7,92 7,94 7,99 7,9 7,87 7,99 7,83 8,04 8,05 8 8,07 8,04 8,02 3 7,94 8,01 7,96 7,94 8,01 7,96 7,87 8,01 7,84 8,04 8,01 8,02 8,07 8,01 8,03 FP 8 1 7,35 7,26 7,27 7,29 7,37 7,23 7,37 7,26 7,3 7,39 7,3 7,33 7,43 7,34 7,39 2 7,31 7,25 7,37 7,22 7,31 7,27 7,31 7,31 7,28 7,34 7,33 7,28 7,35 7,4 7,32 3 7,27 7,3 7,22 7,24 7,3 7,28 7,3 7,33 7,29 7,35 7,33 7,26 7,35 7,34 7,32 FP 9 1 7,9 7,93 7,86 7,94 7,96 7,89 8,17 8,08 7,98 8,02 8,02 7,96 8,1 8,07 8,03 2 7,9 7,89 7,89 7,93 7,93 7,93 8,08 8,04 8,06 8,06 8 7,02 8,08 8,05 8,06 3 7,92 8,01 8,01 8,02 8,01 8 8,11 8,1 8,09 7,99 8,09 8,03 8,06 8,11 8,1 FP 10 1 8,07 7,46 7,74 7,78 7,82 7,84 7,79 7,82 7,84 7,84 7,83 7,8 7,74 7,78 7,81 2 7,93 7,75 7,85 7,92 7,83 7,87 7,89 7,86 7,86 7,83 7,78 7,83 7,84 7,83 7,88 3 7,85 7,72 7,78 7,88 7,84 7,83 7,88 7,85 7,78 7,81 7,86 7,78 7,88 7,88 7,82 FP 11 1 7,48 7,38 7,29 7,53 7,42 7,4 7,56 7,27 7,4 7,53 7,45 7,44 7,59 7,5 7,45 2 7,42 7,35 7,41 7,43 7,39 7,4 7,57 7,54 7,39 7,47 7,41 7,43 7,55 7,47 7,47 3 7,4 7,42 7,44 7,4 7,45 7,53 7,42 7,43 7,33 7,49 7,47 7,51 7,53 7,54 7,54 FP 12 1 7,11 7,08 7,08 7,21 7,13 7,1 7,28 7,22 7,22 7,21 7,21 7,14 7,26 7,26 7,2 2 7,09 7,04 7,04 7,14 7,13 7,12 7,22 7,21 7,24 7,16 7,13 7,16 7,23 7,22 7,22 3 7,14 7,05 7,07 7,16 7,12 7,15 7,26 7,24 7,26 7,2 7,18 7,19 7,28 7,24 7,24 FP 13 1 7,98 7,91 8,08 8,04 7,99 8,06 8,08 8,04 8,13 8 8,04 8,06 8,07 8,05 8,09 2 8,01 7,96 7,94 8,07 8,03 8 8,11 8,07 8,05 8,03 8,01 7,99 8,11 8,05 8,09 3 8,02 7,91 8 8,07 7,99 8,05 8,05 8,06 8,09 8,01 8 8,05 8,01 8,05 8,13 FP 14 1 7,8 7,79 7,76 7,53 7,71 7,69 7,65 7,7 7,68 7,76 7,89 7,85 7,86 7,9 7,88 2 7,76 7,8 7,75 7,68 7,72 7,66 7,64 7,75 7,65 7,86 7,86 7,81 7,88 7,91 7,86 3 7,74 7,75 7,79 7,69 7,69 7,76 7,64 7,68 7,71 7,84 7,85 7,87 7,86 7,87 7,9 FP 15 1 7,49 7,5 7,45 7,53 7,44 7,48 7,58 7,55 7,53 7,54 7,57 7,54 7,56 7,57 7,55 2 7,53 7,52 7,4 7,49 7,49 7,46 7,57 7,54 7,51 7,54 7,57 7,53 7,55 7,57 7,52 3 7,45 7,49 7,41 7,49 7,51 7,48 7,56 7,55 7,53 7,53 7,56 7,53 7,54 7,56 7,54 FP 16 1 8,15 8,11 8,02 8,36 8,29 8,19 8,3 8,31 8,25 8,09 8,09 8,01 8,12 8,14 8,05 2 8,06 8,11 7,98 8,35 8,31 8,2 8,25 8,31 8,26 8,09 8,09 8,06 8,13 8,13 8,08 3 8,12 8,13 8,01 8,34 8,28 8,21 8,29 8,32 8,28 8,02 8,08 8,05 8,08 8,12 8,1
Bilaga 3.
Mätning Inferiort 1 mm Inferiort 2 mm Nasalt 1 mm Nasalt 2 mm nummer: 0 timmar 4 timmar 8 timmar 0 timmar 4 timmar 8 timmar 0 timmar 4 timmar 8 timmar 0 timmar 4 timmar 8 timmar FP 1 1 7,59 7,53 7,49 7,38 7,32 7,25 7,53 7,47 7,46 7,54 7,51 7,47 2 7,38 7,52 7,5 7,37 7,37 7,29 7,52 7,53 7,51 7,57 7,56 7,53 3 7,61 7,51 7,49 7,42 7,3 7,27 7,55 7,58 7,45 7,56 7,56 7,48 FP 2 1 7,91 7,89 7,9 7,97 7,91 7,91 8,1 8,05 8,07 8,05 8,02 8,01 2 7,87 7,87 7,78 7,92 7,88 7,81 8,06 8,04 8,01 8 7,99 7,9 3 7,89 7,88 7,83 7,93 7,92 7,88 8,05 8,06 8,04 8,01 8,03 7,99 FP 3 1 7,66 7,55 7,54 7,67 7,57 7,51 7,71 7,65 7,6 7,73 7,67 7,61 2 7,62 7,58 7,6 7,66 7,6 7,59 7,7 7,67 7,67 7,75 7,66 7,69 3 7,63 7,64 7,58 7,64 7,63 7,59 7,64 7,72 7,65 7,7 7,72 7,66 FP 4 1 7,7 7,69 7,67 7,71 7,73 7,74 7,88 7,88 7,85 7,95 7,92 7,9 2 7,71 7,71 7,67 7,68 7,75 7,73 7,85 7,85 7,85 7,91 7,91 7,88 3 7,67 7,69 7,69 7,7 7,71 7,75 7,85 7,86 7,86 7,94 7,89 7,9 FP 5 1 7,29 7,27 7,26 7,3 7,28 7,28 7,48 7,48 7,42 7,5 7,49 7,48 2 7,49 7,29 7,25 7,52 7,29 7,25 7,49 7,45 7,46 7,52 7,48 7,48 3 7,28 7,28 7,3 7,27 7,29 7,28 7,42 7,45 7,49 7,43 7,49 7,48 FP 6 1 7,59 7,58 7,48 7,61 7,56 7,52 7,53 7,53 7,47 7,61 7,54 7,49 2 7,55 7,55 7,54 7,57 7,54 7,55 7,51 7,54 7,51 7,55 7,54 7,53 3 7,5 7,56 7,59 7,52 7,58 7,59 7,47 7,55 7,53 7,51 7,56 7,54 FP 7 1 7,97 7,95 7,93 8,03 7,96 7,97 8,06 8 7,98 8,04 7,99 7,99 2 7,94 7,98 7,91 7,98 7,97 7,98 8,04 7,95 7,98 8,05 8,05 7,98 3 7,94 7,99 7,94 7,98 7,96 7,95 8,04 8,02 8,03 8,05 8,03 7,99 FP 8 1 7,28 7,23 7,25 7,26 7,18 7,23 7,34 7,22 7,29 7,35 7,32 7,31 2 7,24 7,26 7,24 7,21 7,23 7,21 7,3 7,3 7,39 7,32 7,37 7,32 3 7,25 7,29 7,21 7,26 7,21 7,21 7,28 7,37 7,39 7,3 7,36 7,35 FP 9 1 7,92 7,9 7,88 7,93 7,93 7,85 8,03 7,99 8 8,08 8,06 7,95 2 7,92 7,89 7,86 7,94 7,88 7,85 8,01 7,98 8 8,07 8,03 8,02 3 7,88 7,95 7,83 7,91 7,97 7,88 8,05 8,05 8,07 8,09 8,09 8,07 FP 10 1 7,8 7,82 7,81 7,8 7,76 7,75 7,83 7,8 7,76 7,83 7,75 7,75 2 7,87 7,84 7,86 7,79 7,81 7,82 7,76 7,76 7,73 7,96 7,79 7,83 3 7,91 7,85 7,82 7,88 7,83 7,79 7,82 7,76 7,76 7,84 7,75 7,75 FP 11 1 7,49 7,36 7,35 7,47 7,38 7,35 7,54 7,43 7,39 7,53 7,45 7,42 2 7,41 7,36 7,35 7,42 7,37 7,42 7,45 7,42 7,35 7,46 7,43 7,42 3 7,43 7,43 7,43 7,41 7,45 7,42 7,44 7,48 7,43 7,45 7,48 7,5 FP 12 1 7,16 7,12 7,06 7,22 7,15 7,11 7,28 7,18 7,11 7,34 7,26 7,21 2 7,13 7,05 7,06 7,17 7,11 7,12 7,19 7,18 7,15 7,27 7,26 7,24 3 7,18 7,08 7,11 7,21 7,13 7,14 7,24 7,18 7,22 7,29 7,27 7,25 FP 13 1 8,04 7,97 8,06 8,08 8,01 8,06 8,04 7,95 8,09 8,01 7,97 8,06 2 8,07 8,01 8,06 8,1 8,03 8,05 8,04 8,01 8,07 8,04 8,01 8,06 3 8,06 7,99 8,03 8,06 8,03 8,07 8,03 7,94 8,02 8,02 8 8,1 FP 14 1 7,7 7,75 7,7 7,78 7,81 7,8 7,89 7,95 7,9 7,92 7,95 7,92 2 7,77 7,75 7,7 7,79 7,83 7,77 7,93 7,98 7,91 7,92 7,98 7,92 3 7,73 7,72 7,78 7,8 7,77 7,81 7,9 7,92 7,98 7,92 7,94 7,97 FP 15 1 7,49 7,47 7,56 7,52 7,54 7,51 7,61 7,57 7,58 7,6 7,59 7,59 2 7,47 7,49 7,55 7,49 7,55 7,52 7,58 7,57 7,56 7,57 7,6 7,57 3 7,45 7,5 7,48 7,51 7,52 7,49 7,56 7,61 7,55 7,6 7,61 7,58 FP 16 1 8,32 8,27 8,16 8,3 8,32 8,17 8,11 8,1 8,02 8,11 8,16 8,07 2 8,31 8,25 8,15 8,32 8,28 8,17 8,07 8,1 7,96 8,1 8,14 8,05 3 8,24 8,27 8,2 8,29 8,29 8,22 8,07 8,1 8 8,07 8,14 8,06
Mätvärden.
Samtliga försökspersoners mätvärden, över hela cornea och vid alla tidpunkter, i Dioptrier.Mätning Apex Superiort 1 mm Superiort 2 mm Temporalt 1 mm Temporalt 2 mm nummer: 0 timmar 4 timmar 8 timmar 0 timmar 4 timmar 8 timmar 0 timmar 4 timmar 8 timmar 0 timmar 4 timmar 8 timmar 0 timmar 4 timmar 8 timmar
FP 1 1 43,74 44,25 44,7 42,94 43,03 43,22 42,43 42,33 42,62 44,36 44,7 45,03 43,42 43,49 43,73 2 44,96 44,3 44,48 43,28 42,82 43 42,56 42,12 42,18 44,61 44,53 44,67 43,37 43,33 43,37 3 44,08 44 44,49 42,84 42,96 43,1 42,27 42,29 42,43 44,46 45,11 44,69 43,23 43,7 43,53 FP 2 1 42,12 42,35 42,23 42,51 42,67 42,74 42,31 42,26 42,4 41,4 41,82 41,68 41,45 41,68 41,73 2 42,38 42,55 42,93 42,68 42,8 43,06 42,54 42,62 42,73 41,89 41,99 42,37 41,62 41,82 42,06 3 42,3 42,39 42,83 42,56 42,57 42,8 42,45 42,22 42,51 41,67 41,65 41,96 41,47 41,57 41,77 FP 3 1 44,49 44,69 45,07 44,39 44,49 44,83 43,98 44,45 44,78 43,85 43,97 44,4 43,95 44,2 44,26 2 44,61 44,51 44,45 44,35 44,48 44,65 44,21 44,25 44,48 44,09 44,06 44,14 44,28 44,13 44,15 3 44,7 44,09 44,52 44,49 44,22 44,53 44,39 44,1 44,4 44,13 43,87 44,03 44,41 43,92 44,09 FP 4 1 43,37 43,59 43,36 43,5 43,66 43,57 43,6 43,37 43,17 42,86 42,67 42,76 42,5 42,31 42,46 2 43,65 43,48 43,55 43,66 43,73 43,65 44,29 43,46 43,36 42,89 42,65 42,86 42,62 42,35 42,43 3 43,4 43,6 43,45 43,44 43,73 43,6 43,45 43,48 43,55 42,65 42,85 42,77 42,45 42,45 42,41 FP 5 1 46,22 46,64 46,09 46,82 46,65 46,63 46,81 46,93 46,91 45,73 45,78 45,5 45,47 45,61 45,35 2 46,01 46,32 46,31 46,6 46,36 46,52 46,8 46,79 46,94 45,18 45,52 45,73 45,23 45,41 45,74 3 46,15 46,1 45,99 46,84 46,71 46,26 46,97 46,89 46,83 45,57 45,52 45,54 45,51 45,45 45,51 FP 6 1 44,22 44,56 45,08 44,68 44,55 44,95 44,46 44,25 44,85 44,71 44,48 44,89 44,51 44,05 44,5 2 44,92 44,94 44,85 44,66 44,59 44,7 44,78 44,31 44,6 44,91 44,64 44,84 44,37 44,26 44,38 3 44,72 44,75 44,67 44,99 44,68 44,7 44,8 44,4 44,53 44,81 44,7 44,6 44,69 44,16 44,32 FP 7 1 42,49 42,42 42,76 42,57 42,11 42,36 42,86 42,97 43,16 41,68 41,99 42,17 41,66 42 41,66 2 42,51 42,45 42,62 42,53 42,23 42,74 42,87 43,11 43,12 41,99 41,93 42,18 41,81 41,98 42,1 3 42,51 42,16 42,38 42,53 42,12 42,4 42,87 43,29 43,04 41,99 42,14 42,1 41,81 42,15 42,05 FP 8 1 45,9 46,46 46,41 46,3 46,68 46,43 45,81 46,46 46,24 45,65 46,2 46,02 45,43 45,96 45,64 2 46,2 46,55 45,81 46,74 46,42 46,42 46,15 46,2 46,36 45,97 46,06 46,34 45,92 45,59 46,1 3 46,42 46,21 46,73 46,62 46,34 46,31 46,26 46,07 46,32 45,92 46,02 46,47 45,91 45,96 46,11 FP 9 1 42,72 42,59 42,91 42,48 42,41 42,78 41,31 41,79 42,27 42,08 42,06 42,4 41,68 41,83 42,02 2 42,73 42,79 42,78 42,55 42,59 42,56 41,78 42 41,87 41,88 42,21 42,09 41,78 41,94 41,88 3 42,62 42,15 42,15 42,07 42,14 42,17 41,61 41,69 41,7 42,21 41,73 42,06 41,88 41,61 41,67 FP 10 1 41,81 45,25 43,61 43,38 43,16 43,07 43,34 43,17 43,07 43,06 43,1 43,27 43,59 43,38 43,23 2 42,55 43,53 42,99 42,6 43,13 42,9 42,77 42,92 42,92 43,11 43,36 43,11 43,06 43,11 42,85 3 43,01 43,7 43,39 42,81 43,05 43,1 42,84 43 43,39 43,21 42,95 43,39 42,85 42,86 43,14 FP 11 1 45,11 45,74 46,27 44,81 45,46 45,61 44,66 46,4 45,61 44,84 45,31 45,38 44,48 44,99 45,31 2 45,49 45,94 45,54 45,42 45,66 45,59 44,57 44,76 45,68 45,16 45,53 45,41 44,72 45,17 45,15 3 45,6 45,47 45,37 45,63 45,3 44,83 45,48 45,39 46,05 45,04 45,19 44,97 44,83 44,75 44,79 FP 12 1 47,5 47,68 47,64 46,83 47,35 47,54 46,38 46,72 46,77 46,84 46,81 47,24 46,5 46,5 46,87 2 47,59 47,97 47,93 47,27 47,36 47,39 46,75 46,81 46,63 47,12 47,36 47,15 46,67 46,76 46,75 3 47,24 47,84 47,71 47,11 47,4 47,2 46,47 46,63 46,52 46,85 47 46,94 46,35 46,6 46,64 FP 13 1 42,28 42,64 41,76 41,99 42,24 41,85 41,77 42 41,52 42,17 41,97 41,88 41,8 41,92 41,74 2 42,12 42,38 42,53 41,84 42,02 42,21 41,62 41,84 41,9 42,01 42,14 42,23 41,63 41,92 41,7 3 42,07 42,67 42,17 41,84 42,23 41,92 41,93 41,88 41,72 42,13 42,21 41,91 42,15 41,93 41,51 FP 14 1 43,29 43,3 43,48 44,83 43,78 43,9 44,12 43,84 43,92 43,47 42,78 42,97 42,94 42,75 42,83 2 43,49 43,28 43,56 43,94 43,73 44,06 44,19 43,56 44,11 42,94 42,94 43,19 42,86 42,65 42,96 3 43,62 43,54 43,35 43,87 43,88 43,65 44,16 43,92 43,75 43,07 43,01 42,9 42,93 42,88 42,71 FP 15 1 45,04 44,99 45,32 44,8 45,36 45,1 44,51 44,68 44,83 44,74 44,65 44,76 44,65 44,59 44,73 2 44,79 44,86 45,63 45,04 45,03 45,27 44,58 44,74 44,95 44,77 44,57 44,84 44,7 44,6 44,86 3 45,33 45,05 45,2 45,09 44,94 45,1 44,63 44,71 44,82 44,81 44,6 44,82 44,77 44,61 44,78 FP 16 1 41,4 41,64 42,11 40,38 40,69 41,2 40,66 40,64 40,93 41,73 41,71 42,12 41,59 41,48 41,92 2 41,85 41,6 42,29 40,41 40,65 41,15 40,91 40,63 40,87 41,74 41,74 41,9 41,54 41,53 41,79 3 41,58 41,5 42,13 40,45 40,75 41,1 40,7 40,58 40,74 42,08 41,79 41,95 41,77 41,56 41,67
Mätning Inferiort 1 mm Inferiort 2 mm Nasalt 1 mm Nasalt 2 mm nummer: 0 timmar 4 timmar 8 timmar 0 timmar 4 timmar 8 timmar 0 timmar 4 timmar 8 timmar 0 timmar 4 timmar 8 timmar
FP 1 1 44,49 44,85 45,08 45,75 46,14 46,58 44,82 45,2 45,26 44,78 44,92 45,18 2 45,73 44,88 44,99 45,78 45,81 46,29 44,89 44,82 44,93 44,6 44,66 44,8 3 44,35 44,94 45,09 45,47 46,25 46,45 44,7 44,53 45,29 44,62 44,63 45,13 FP 2 1 42,66 42,77 42,7 42,35 42,69 42,65 41,67 41,94 41,82 41,92 42,07 42,15 2 42,9 42,89 43,37 42,61 42,81 43,23 41,88 41,96 42,15 42,17 42,25 42,71 3 42,78 42,8 43,09 42,58 42,62 42,8 41,95 41,85 41,95 42,11 42,03 42,22 FP 3 1 44,08 44,71 44,78 44,03 44,6 44,95 43,75 44,14 44,41 43,63 43,99 44,32 2 44,28 44,51 44,43 44,04 44,43 44,46 43,84 43,99 43,99 43,58 44,04 43,9 3 44,25 44,18 44,53 44,19 44,23 44,46 44,15 43,7 44,11 43,85 43,74 44,04 FP 4 1 43,81 43,87 44,01 43,79 43,63 43,6 42,81 42,85 42,99 42,47 42,61 42,7 2 43,8 43,78 44 43,95 43,56 43,67 43 42,97 43 42,65 42,65 42,81 3 43,98 43,92 43,87 43,82 43,78 43,55 42,97 42,95 42,94 42,53 42,79 42,7 FP 5 1 46,31 46,44 46,5 46,22 46,37 46,39 45,12 45,12 45,46 45,03 45,05 45,14 2 45,07 46,28 46,52 44,86 46,29 46,54 45,07 45,27 45,25 44,86 45,13 45,13 3 46,38 46,33 46,24 46,4 46,32 46,36 45,47 45,3 45,05 45,44 45,09 45,12 FP 6 1 44,49 44,52 45,13 44,35 44,63 44,87 44,81 44,8 45,15 44,37 44,76 45,07 2 44,7 44,69 44,78 44,56 44,79 44,7 44,95 44,76 44,93 44,69 44,78 44,83 3 44,99 44,64 44,46 44,89 44,52 44,45 45,19 44,73 44,81 44,93 44,63 44,75 FP 7 1 42,34 42,45 42,58 42,01 42,69 42,33 41,86 42,2 42,27 41,96 42,23 42,24 2 42,51 42,29 42,66 42,3 42,34 42,27 41,97 42,45 42,31 41,93 41,92 42,32 3 42,52 42,24 42,5 42,3 42,39 42,44 41,97 42,06 42,04 41,93 42,05 42,26 FP 8 1 46,34 46,69 46,57 46,5 47,02 46,65 45,97 46,74 46,31 45,89 46,11 46,19 2 46,6 46,49 46,61 46,79 46,69 46,8 46,2 46,26 45,69 46,11 45,81 46,11 3 46,52 46,32 46,79 46,48 46,78 46,82 46,36 45,77 45,67 46,23 45,89 45,89 FP 9 1 42,61 42,75 42,84 42,52 42,58 42,98 42,05 42,22 42,2 41,77 41,87 42,47 2 42,63 42,79 42,93 42,48 42,81 42,99 42,12 42,28 42,17 41,8 42,06 42,11 3 42,81 42,44 43,11 42,64 42,33 42,81 41,93 41,9 41,82 41,72 41,74 41,82 FP 10 1 43,26 43,16 43,19 43,29 43,48 43,57 43,1 43,27 43,47 43,08 43,55 43,56 2 42,87 43,07 42,94 43,3 43,19 43,17 43,48 43,5 43,68 42,4 43,31 43,1 3 42,66 43,01 43,14 42,84 43,11 43,34 43,15 43,51 43,49 43,02 43,53 43,57 FP 11 1 45,08 45,86 45,95 45,19 45,71 45,95 44,75 45,42 45,65 44,85 45,28 45,5 2 45,55 45,88 45,9 45,46 45,81 45,48 45,31 45,51 45,92 45,26 45,43 45,47 3 45,43 45,41 45,44 45,56 45,29 45,49 45,36 45,11 45,41 45,28 45,11 45,01 FP 12 1 47,13 47,43 47,81 46,76 47,19 47,47 46,35 46,98 47,46 45,98 46,49 46,81 2 47,36 47,9 47,79 47,07 47,49 47,42 46,94 47,03 47,21 46,42 46,48 46,61 3 46,99 47,66 47,48 46,82 47,32 47,26 46,64 47,02 46,72 46,28 46,4 46,55 FP 13 1 42 42,33 41,87 41,77 42,15 41,88 41,99 42,45 41,72 42,11 42,37 41,86 2 41,81 42,14 41,88 41,65 42,03 41,95 42 42,12 41,8 41,98 42,13 41,87 3 41,85 42,23 42,02 41,88 42,03 41,8 42,04 42,53 42,09 42,09 42,17 41,65 FP 14 1 43,82 43,53 43,81 43,4 43,21 43,3 42,77 42,47 42,74 42,59 42,46 42,6 2 43,42 43,54 43,81 43,32 43,08 43,42 42,55 42,29 42,66 42,63 42,29 42,59 3 43,66 43,69 43,37 43,25 43,41 43,21 42,73 42,62 42,28 42,64 42,52 42,33 FP 15 1 45,06 45,21 44,64 44,88 44,74 44,93 44,37 44,56 44,5 44,43 44,47 44,48 2 45,15 45,07 44,69 45,06 44,69 44,88 44,5 44,58 44,63 44,57 44,41 44,58 3 45,32 44,98 45,12 44,97 44,88 45,03 44,65 44,33 44,68 44,41 44,35 44,51 FP 16 1 40,54 40,8 41,34 40,69 40,58 41,31 41,64 41,65 42,1 41,61 41,36 41,84 2 40,63 40,92 41,4 40,56 40,74 41,29 41,81 41,66 42,38 41,66 41,45 41,93 3 40,93 40,82 41,15 40,7 40,7 41,07 41,81 41,68 42,17 41,82 41,45 41,88
Journalblad- Variationen i corneal kurvatur över dagen
Försöksperson nummer:_________ Datum:__________________________ Tid för undersökningarna:______________________________________________________ Öga som togs topografibild på: Höger Vänster
För att få ut ett så bra resultat på mätningarna som möjligt vill jag att du svarar på
nedanstående frågor. Om det är något som är oklart är det fritt fram att fråga, antingen under utsatt tid eller om du skulle komma på något senare.
Tack för att du tar dig tid!
Caroline Borg. 0735-** ** **
******@student.hik.se.
Födelseår:_______________________ Kvinna Man
Vad använder du? Glasögon Linser Glasögon och linser Jag använder varken glasögon eller linser.
Vad har du för styrkor på dina linser (alternativt Glasögon) om du använder några? (Vet du inte så skriv ungefärligt eller hoppa över denna frågan)
Höger:______________________________________________________________________ Vänster:____________________________________________________________________ Om du använder linser: Vilken typ av linser använder du?
a) Mjuka linser Stabila linser Ortho-K
b) 1/2års-/årslinser Månadslinser Två-veckorslinser Endagslinser
Vad har dina linser för namn/märke?______________________________________________ Är dina linser dygnetruntlinser (kan du sova med dem)? Ja Nej
Brukar du sova med dem och i så fall hur ofta?______________________________________ Hur ofta använder du dina linser i snitt per vecka?___________________________________ Hur många timmar i sträck brukar du i snitt använda dina linser?_______________________ När använde du senast dina linser?______________________________________________ När satte du på occlusionsplåstret (ögonförbandet) på ditt ögonlock?
På kvällen innan. På morgonen idag.
När vaknade du idag?__________________________________________________________ Har du haft/har du någon/några ögonsjukdomar eller skador på dina ögon? Ja Nej Om Ja: Vad för något?_________________________________________________________ Har du varit hos ögonläkaren någon gång? Ja Nej Om Ja: Vad var anledningen till att du var där?_____________________________________ ___________________________________________________________________________