Patientens Self-Efficacy:
Skillnader mellan sjukgymnastens och patientens skattning
Examensarbete i: Sjukgymnastik Nivå: Grundnivå Högskolepoäng: 15 hp Program/utbildning: Sjukgymnastprogrammet Kurskod: SÖA002 Datum: 2011-03-22
Författare: Anna-Karin Sörling och Matilda Lindblom Handledare: Lotta Brangefält
SAMMANFATTNING
Sjustegsmodellen är väl känd inom beteendemedicinsk sjukgymnastik och kännetecknas av ett samarbete mellan sjukgymnast och patient för att uppnå högt prioriterade mål. Att dosera efter patientens förutsättningar är av stor vikt för att uppnå god behandlingsföljsamhet. Tilltro till den egna förmågan, Self-Efficacy (SE), är då en betydelsefull faktor att ta hänsyn till. Bedömningen av en annan individs hälsa antas vara komplex, då studier har visat att
sjukgymnastens uppfattning om problematiken ofta skiljer sig från patientens. En studie visade att sjukgymnasten tenderade att överskatta patientens smärta, medan en annan visade att hon underskattade de interpersonella problemen. Patientens SE är en stark prediktor för om
beteendeförändringen kommer att lyckas samt påverkar dessutom smärtupplevelse, hälsostatus, livskvalitet och träningsregelbundenhet.
Denna enkätstudie utfördes på ett sjukhus i Spanien, för att kartlägga hur sjukgymnastens skattning av patientens SE till behandlingen förhåller sig till patientens egen skattning. Sjukgymnast och patient fyllde i samma enkät för att möjliggöra analys av eventuella
skillnader. Resultatet visade att majoriteten sjukgymnaster hade en uppfattning som skiljde sig från patientens oavsett om SE skattades med hänsyn till hinder på kroppsfunktionsnivå, aktivitet/delaktighetsnivå, omgivningsnivå eller personnivå. Detsamma gällde då inga hinder förelåg. Slutsatsen blev att det var lättare för sjukgymnasten att bedöma generell än mer specifik SE.
ABSTRACT
The seven step model is well known within behavioral medicine physiotherapy and is
characterized by collaboration between therapist and patient to achieve high prioritized goals. It is of great importance to dose according to the patient’s personal conditions in order to achieve a good treatment adherence. In this context the patient’s belief in her own ability, Self-Efficacy (SE), is a significant factor to take into account. The assessment of an individual's health is assumed to be complex, as studies have shown that the physiotherapist's perception of the problem often differs from the patient’s. One study showed that the physical therapist tended to overestimate the patient's pain, while another indicated that she underestimated when it came to interpersonal problems. The patients perceived SE is a strong predictor for behavioral change and also affects the pain experience, health status, quality of life and the exercise maintenance. This study survey was made to identify how the physiotherapist’s estimation of the patient's SE is related to the patient’s own estimation. To enable analysis of differences, the physiotherapist and the patient answered the same questionnaires.
The result showed that the majority of the physiotherapists did not correspond with the patients whether the SE was estimated by taking level of body function, activity/participation,
environmental factors or personal factors into account. The same result was observed even though no barriers existed. The conclusion was that it is easier for the physiotherapist to assess the general rather than the specific SE.
INNEHÅLLSFÖRTECKNING
1 INLEDNING ... 1
2 BAKGRUND ... 1
2.1 Beteendemedicinsk sjukgymnastik ... 1
2.2 Interaktion mellan sjukgymnast och patient ... 2
2.3 Begreppet Self-Efficacy ... 3
2.4 Faktorer som bidrar till ökad Self-Efficacy ... 3
2.5 Self-Efficacy inom sjukgymnastik ... 3
2.6 Effekter av att stärka Self-Efficacy vid sjukgymnastisk behandling ... 4
2.7 Instrument för att mäta Self-Efficacy ... 5
2.8 Samband mellan Self-Efficacy och följsamhet ... 5
2.9 Internationell klassifikation av funktionstillstånd, funktionshinder och hälsa ... 6
2.10 Problemformulering ... 7
3 SYFTE OCH FRÅGESTÄLLNINGAR ... 7
4 METOD ... 8 4.1 Design ... 8 4.2 Urval ... 8 4.2.1 Inklusionskriterier ... 8 4.2.2 Exklusionskriterier ... 8 4.3 Datainsamling ... 9 4.4 Genomförande ... 9 4.4.1 Bortfall ... 10 4.5 Analys ... 10 4.6 Etiska överväganden ... 11 5 RESULTAT ... 11 6 DISKUSSION ... 15 6.1 Metoddiskussion ... 15
6.1.1 Resonemang kring urval ... 15
6.1.2 Resonemang kring datainsamling. ... 16
6.1.3 Resonemang kring genomförande . ... 17
6.1.4 Resonemang kring analys ... 19
6.2 Resultatdiskussion ... 19
6.2.1 Skillnad i skattning av patientens Self-Efficacy ... 19
6.2.2 Skillnad i skattning på kroppsfunktionsnivå ... 20
6.2.3 Skillnad i skattning på aktivitets/delaktighetsnivå ... 20
6.2.4 Skillnad i skattning på omgivningsfaktornivå ... 21
6.2.5 Skillnad i skattning på personfaktornivå ... 21
6.2.6 Sammanfattande diskussion ... 21
6.2.7 Kulturella aspekter ... 23
6.2.8 Framtida forskning ... 24
6.3 Etikdiskussion ... 24
REFERENSER
Bilaga 1, Följebrev och enkät till patient Bilaga 2, Följebrev och enkät till sjukgymnast
1
1 INLEDNING
För att optimera och kvalitetssäkra vården anser vi det grundläggande att se problematiken ur patientens perspektiv. Detta är framför allt viktigt inom sjukgymnastik då vårt arbete går ut på att underlätta beteendeförändring. Att beakta de biologiska, psykologiska och sociala faktorerna som påverkar hur patienten upplever sin hälsa skapar möjlighet att närma sig dennes
uppfattning om situationen. Vi som studerar på Sveriges enda sjukgymnastutbildning med beteendemedicinsk inriktning har under vår verksamhetsförlagda utbildning identifierat brister i dagens sjukvård. Bland annat har vi uppfattat att få sjukgymnaster regelbundet använder sig av mätinstrument för att ta reda på patientens Self-Efficacy (SE) till den behandling de tilldelas. Inom beteendemedicinska kretsar anses detta dock vara av stor vikt då forskning styrker att denna bör vara integrerad i doseringen. Att dosera för högt eller för lågt kan medföra att patienten tappar tilltro till sin egen förmåga att klara av behandlingen. På sikt ökar det även risken för att behandlingen avbryts. I ett vidare perspektiv visar sig den dåliga
behandlingsföljsamheten i form av långa vårdköer. Då dålig behandlingsföljsamhet identifierats som ett stort problem inom vården anser vi det både relevant och av intresse att undersöka om sjukgymnastens uppfattning om patientens SE stämmer överens med patientens egen
uppfattning. Detta då vi är övertygande om att en förenad uppfattning är grunden till skräddarsydda behandlingsprogram, vilket i sin tur effektiviserar vården.
2 BAKGRUND
2.1 Beteendemedicinsk sjukgymnastik
I mötet med patienten är det viktigt att sjukgymnasten lyssnar och förstår patientens problem och målsättning (Potter, Gordon & Hamer, 2003). Sjukgymnastens uppgift är att se patienten i sin helhet och beakta både fysiska och psykiska aspekter (Stenmar & Nordholm, 1994). Inom beteendemedicinsk sjukgymnastik har därför en modell i sju steg utvecklats, vilken underlättar samarbete mellan sjukgymnast och patient. Sjustegsmodellen integrerar socialkognitiv teori med operant inlärningsstil och transteoretisk modell för att uppnå ett biopsykosocialt synsätt på människors hälsa. I praktiken innebär detta att hänsyn tas till patientens fysiska och
psykologiska förutsättningar tillsammans med sociala och fysiska omgivningsfaktorer i förhållande till prioriterade mål. Syftet är att patienten ska lära sig att kontrollera ett specifikt
2
beteende i en specifik situation, för att senare kunna generalisera sina färdigheter till andra situationer eller andra prioriterade aktiviteter. (Åsenlöf, Denison & Lindberg, 2005).
Som kontrast till den beteendemedicinska behandlingen finns behandling som enbart beaktar de biomedicinska aspekterna. En studie av Turk & Okifuji (1998) visar att bristerna med ren biomedicinsk behandling är att individuella faktorer som mål, psykologiska resurser och den sociala samt fysiska kontexten ofta ignoreras. Alltmer forskning betonar dessutom betydelsen av ett holistiskt synsätt på människan vid bemötande i omvårdnadsarbete (Holm, 2009).
2.2 Interaktion mellan sjukgymnast och patient
Många olika faktorer påverkar hur en person upplever sin hälsa, såsom klasstillhörighet, utbildningsnivå, ekonomi, upplevd delaktighet i samhället och inflytande över sin egen situation (Fioretos, 2009). Ett antagande är därför att bedömningen av en annan persons upplevda hälsa är mycket komplex. En tvärsnittsstudie har undersökt hur väl sjukgymnastens uppfattning om patientens problematik stämmer överens med patientens egen uppfattning. Studien omfattade 78 patienter med akut/subakut ospecifik ländryggssmärta respektive
sjukgymnaster ansvariga för dessa patienter. Efter första besöket fyllde patient och sjukgymnast i Roland-Morrris Disability Questionnaire (RMDQ), vilket är ett mätinstrument bestående av 24 påståenden utformade för att beskriva hur ryggproblematiken påverkar patientens vardag. Resultatet visade att sjukgymnastens uppfattning om patientens smärtupplevelse, avseende intensitet och funktionshinder, ofta skiljer sig från patientens. Båda variablerna skattades signifikant lägre (p<0.5) av sjukgymnasten än av patienten. (Perreault & Dionne, 2005).
Ytterligare en studie har gjorts för att undersöka samspelet mellan sjukgymnast och patient. Där utvärderades terapeutens förståelse för patientens interpersonella problem. I studien deltog 199 patienter från tio olika behandlingsenheter för personlighetsstörningar. Patienterna fick besvara en enkät samtidigt som två terapeuter svarade på en "observatörversion" av samma enkät. Detta för att möjliggöra analys av skillnader i parternas svar. Resultatet visade att även om likheterna i svaren var många upplevde terapeuterna att patienterna hade något högre nivåer av
interpersonella problem än vad patienterna själva rapporterade (Pedersen, Hagtvet & Karterud, 2011). Fioretos (2009) menar att faktorer som exempelvis patientens utbildningsnivå i
3
2.3 Begreppet Self-Efficacy
Ett viktigt begrepp inom socialkognitiv teori är Self-efficacy (SE), vilket avser en individs tilltro till sin förmåga att utföra ett specifikt beteende i en specifik situation (Bandura, 1986). Self-Efficacy antas ha en betydelsefull roll i beteendeförändringsprocessen genom inverkan på förväntningar om konsekvenser av beteende, graden av ansträngning som läggs på en uppgift och vidmakthållande av beteende i närvaro av hinder (Bandura, 1997). Om en person inte väntar sig positivt resultat av en beteendeförändring kommer hon inte att anstränga sig i den mån som krävs för att åstadkomma sådan. Self-Efficacy är därför en stark prediktor för om en person kommer lyckas förändra sitt beteende (Smith & West, 2006).
2.4 Faktorer som bidrar till ökad Self-Efficacy
Bandura (1997) anger fyra huvudsakliga faktorer som bidrar till ökad SE; tidigare erfarenhet av att bemästra beteendet, se andra med liknande besvär eller situation bemästra beteendet, social uppmuntran samt de positiva fysiska och psykiska upplevelserna beteendet medför. Vid de tre sistnämnda gäller även omvänd effekt, vilket innebär att negativa intryck kan minska
individens SE. Exempel på sådana tillfällen kan vara om patienten hör andra patienter påpeka hur ont de får efter en gemensam träning, om patienten har en nära anhörig som inte vill att hon ska utföra en specifik aktivitet eller om patienten har tidigare erfarenheter av att fysisk aktivitet är smärtsamt och obehagligt.
2.5 Self-Efficacy inom sjukgymnastik
Begreppet SE har en självklar plats inom sjukgymnastiken då arbetet går ut på att få patienter att klara av olika beteenden trots rädsla, smärta, funktionsnedsättningar och brist på motivation (Bandura, 1997). I början av en beteendeförändring betonas vikten av att sjukgymnasten och patienten sätter ett specifikt mål som är tillräckligt svårt för att vara en utmaning, men samtidigt tillräckligt lätt för att patienten ska lyckas uppnå det. De mål som patienten på egen hand formulerar, prioriterar högt och tror sig kunna klara höjer SE (Åsenlöf, Denison & Lingren, 2005). Att som sjukgymnast dosera utifrån patientens förutsättningar ligger således till grund för att underlätta beteendeförändring. Ett tillvägagångssätt är shaping, som definieras som
4
processen att lära sig ett nytt beteende genom att stegvis närma sig utförande av hela
beteendesekvensen (Kowalski & Westen, 2009). I praktiken kan detta exempelvis innebära att patienten först tilldelas en enkel övning för att senare, i takt med förbättrad prestation, kunna stegra övningenssvårighetsgradoch därmed successivt närma sig målet. När patienten bemästrar beteendet ökar SE och därmed även sannolikheten för att kunna vidmakthålla beteendet (Bandura, 1997).
Att se andra med liknande besvär bemästra beteende via exempelvis gruppträning verkar också positivt på patientens SE. Negativa resultatförväntningar kan minskas genom att ge lugnande försäkringar som är specifika i förhållande till patientens oro (Glanz, Rimer & Viswanath, 2008). Samtidigt som positiva resultatförväntningar ökas genom att uppmuntra patienten att utföra egenvårdsbeteende som möjliggör observation av positiva förändringar (Barth & Näsholm, 2006). Studier har visat att sådant arbete med resultatförändringar stärker SE och främjar beteendeförändring (Jensen, Nielson, & Kerns, 2003). Andra sätt att öka SE är att lyfta fram och berömma även små framsteg (Bandura, 1997).
2.6 Effekter av att stärka Self-Efficacy vid sjukgymnastisk behandling
Enligt Bandura (1997) kan hög SE kopplas till högt uppsatta mål och stort engagemang till att uppnå dessa. En systematisk litteraturstudie, som inkluderade 20 högkvalitativa studier, hade som syfte att identifiera hinder för behandlingsföljsamhet hos patienter med muskuloskeletal problematik. Resultatet påvisade att låg SE utgör en faktor som kan bidra till sämre följsamhet (Jack, McLean, Moffett & Gardiner, 2010).
Individer med hög SE tenderar dessutom att hantera smärta bättre än personer med låg SE (Altmaier, Russell, Kao, Lehmann & Weinstein, 1993). Andra vinster av insatser riktade mot patienten för att uppnå högre SE är förbättrad hälsostatus och livskvalitet hos KOL-patienter som genomgår rehabilitering (Bentsen, Wentzel-Larsen, Henriksen, Rokne & Wahl, 2010), såväl som ökad träningsregelbundenhet för hjärtrehabiliteringspatienter (Everett, Salamonson & Davidson, 2009). En låg SE tillsammans med rädsla för att ramla har visat sig orsaka fear-avoidence, vilket innebär att individen undviker de aktiviteter hon känner sig osäker på. Detta är ett beteende som på sikt leder till inaktivitet, men mycket kan förebyggas med information och träning. (Lexell, Frändin & Helbostad , 2008).
5
2.7 Instrument för att mäta Self-Efficacy
En vanligt förekommande fråga inom beteendemedicinsk sjukgymnastik grundar sig på
Banduras förklaring av begreppet SE. Frågan ställs för att få en uppfattning om patientens SE i förhållande till en specifik aktivitet och lyder; ”Hur säker är du på din förmåga att klara av att utföra aktiviteten?” (Denison, 2008). Andra vedertagna utvärderingsinstrument för att mäta SE är exempelvis Self-Efficacy Scale (SES), Falls Efficacy Scale (FES) och Exercise Self-Efficacy Scale (ESES). Genom SES finns möjlighet att mäta självtillit hos individer med
smärtproblematik (Altmaier et al., 1993), medan FES utvärderar patientens tilltro till sin balans (Tinetti, Richman & Powell, 1990). Det reliabla och valida mätinstrumentet ESES består av 18 frågor där patient får skatta hur väl hon tror sig klara av att vara fysiskt aktiv i närvaro av olika hinder (Dzewaltowski, 1989; Kroll, Kehn, Ho & Groah, 2007; Yordy & Lent, 1993). Frågorna besvaras genom att ange den siffra mellan 0 och 10 som stämmer bäst överens med aktuell upplevelse. Inte alls säker anges som 0 och mycket säker som 10. Detta kan ses som ett utslagsgivande mätinstrument då kraften i en individs SE främst visar sig i situationer där det finns besvärliga omständigheter såsom smärta, trötthet eller dåligt väder (Bandura, 1997).
2.8 Samband mellan Self-Efficacy och följsamhet
Vid tillämpning av sjustegsmodellen betonas vikten av att ta hänsyn till patientens SE, och inte enbart de biomedicinska principerna, vid dosering (Åsenlöf, Denison & Lindberg, 2005). En systematisk reviewstudie inkluderade 20 högkvalitativa studier, vilka undersökte hinder för behandlingsföljsamhet bland patienter med muskuloskeletal problematik. Resultatet visade stark evidens för att dålig behandlingsföljsamhet var associerad med låg nivå av SE (Jack, McLean, Moffett & Gardiner, 2010). En slutsats var att strategier för att komma tillrätta med låg SE bör vara specifika till det förändringsstadium som patienten befinner sig i och till de subjektiva hinder hon upplever (Scholz et al., 2005). Det blir även betydelsefullt att arbeta med positiv förstärkning, realistiska förväntningar och dosering. För hög dosering i förhållande till patientens förväntningar kan leda till att patienten upplever behandlingen som oöverkomlig och därmed minskar tilltron till den egna förmågan att klara det uppsatta målet. Risken att tappa motivationen till att fullfölja behandlingen antas då vara stor (Åsenlöf, Denison & Lindberg, 2005).
6
En annan studie undersökte sjukgymnastikens effekt på minskad smärta och ökad rörlighet hos patienter med knäartros. Behandlingen bestod av enkla övningar och tejpning för att
ompositionera patellae. Genom omfattande intervjuer uppmuntrades 20 deltagande patienter att beskriva sina personliga erfarenheter och reflektioner kring varför de valt att antingen fullfölja eller avbryta den sjukgymnastiska behandlingen. Den initiala följsamheten visade sig god med anledning av hög lojalitet gentemot sjukgymnasten. Senare påverkades följsamheten av
faktorer som exempelvis vilja, symtomens svårighetsgrad, attityd respektive tidigare
erfarenheter av artros. En nödvändig förutsättning för att bevara följsamheten var att patienten uppfattade att sjukgymnastiken var effektiv för att lindra symtomen. Slutligen föreslås att vårdpersonalen måste förstå anledningen till den dåliga följsamheten som existerar inom sjukgymnastiken för att kunna välja lämpliga insatser som stödjer patienten (Campbell et al, 2001).
En korrelerande studie utvärderade om patientens följsamhet vid sjukgymnastiska
träningsprogram är relaterad till patientens egenskaper, sjukdom, attityd eller sjukgymnastens beteende. Resultatet visade att tre huvudfaktorer kunde kopplas till dålig följsamhet; upplevda hinder, avsaknad av positiv feed-back och grad av hjälplöshet. Ett fynd var att patienter som inte upplevde att de kunde åstadkomma tillräckligt på egen hand och ansåg att träningen inte skulle hjälpa speciellt mycket var mindre benägna att träna. Två möjliga tolkningar
diskuterades. Antingen saknade patienten tillit till att träningen i sig skulle medföra positiv effekt eller till sin egen förmåga att klara av träningen. Förslag till sjukgymnasten var att
förklara vinsterna med att genomföra träningen på ett tydligare sätt alternativt vidta åtgärder för att öka patientens SE. (Sluijs, Kok, Van Der Zee, 1993).
2.9 Internationell klassifikation av funktionstillstånd, funktionshinder och hälsa
World Health Organization (WHO) har utarbetat en internationell klassifikation avfunktionstillstånd, funktionshinder och hälsa (ICF). Ändamålet med klassifikationen är att ”erbjuda ett samlat och standardiserat språk och en struktur för att beskriva hälsa och hälsorelaterade tillstånd”. Klassifikationen består av två huvudkategorier. Under funktionstillstånd och funktionshinder återfinns kroppsfunktion, kroppsstruktur samt
aktivitet/delaktighet. Under kontextuella faktorer återfinns omgivnings- och personfaktorer. (Socialstyrelsen [SoS], 2003).
7
ICF kan användas för att underlätta analys av omfattande material via indelning i olika komponenter. Kroppsfunktion definieras som ”kroppssystemens fysiologiska inklusive
psykologiska funktioner”. Aktivitet/delaktighet definieras som ”en persons genomförande av en uppgift eller handling respektive engagemang i en livssituation”. Omgivningsfaktorer
definieras som ”den fysiska, sociala och attitydmässiga omgivning i vilken människor lever och verkar”. Personfaktorer definieras som ”den inre påverkan på funktionstillstånd och
funktionshinder”. (SoS, 2003).
2.10 Problemformulering
Patientens SE till behandlingen har avgörande betydelse för utfallet av beteendeförändringen. Att dosera med hänsyn till patientens SE anses inom beteendemedicinsk sjukgymnastik som grundläggande för att erhålla en framgångsrik behandling och god följsamhet. Trots åtskilliga vinster med att integrera SE i behandlingen är användning av mätinstrument för att utvärdera denna fortfarande begränsad ute i praktiken. Författarna har inte funnit någon tidigare studie där det undersökts hur väl sjukgymnasten kan avgöra patientens SE utan att använda
mätinstrument. Denna studie är därför ämnad att ta reda på hur sjukgymnastens skattning av patientens SE förhåller sig till patientens egen skattning.
3 SYFTE OCH FRÅGESTÄLLNINGAR
Att kartlägga hur sjukgymnastens skattning av patientens SE till en aktiv behandling förhåller sig till patientens egen skattning
• Skiljer sig sjukgymnastens skattning av patientens SE till en aktiv behandling från patientens egen skattning, i så fall hur?
• Skiljer sig sjukgymnastens skattning av patientens SE till en aktiv behandling från patientens då hinder på kroppsfunktionsnivå föreligger, i så fall hur?
8
• Skiljer sig sjukgymnastens skattning av patientens SE till en aktiv behandling från patientens då hinder på aktivitet/delaktighetsnivå föreligger, i så fall hur?
• Skiljer sig sjukgymnastens skattning av patientens SE till en aktiv behandling från patientens då hinder på omgivningsfaktornivå föreligger, i så fall hur?
• Skiljer sig sjukgymnastens skattning av patientens SE till en aktiv behandling från patientens då det föreligger hinder på personfaktornivå, i så fall hur?
4 METOD
4.1 Design
Kvantitativ enkätstudie med deskriptiv och komparativ design ämnad att jämföra
sjukgymnastens och patientens skattning av patientens SE. Tvärsnittsstudie med mätning under ett enda tillfälle (Domholdt, 2005).
4.2 Urval
Bekvämlighets- och ändamålsenligt urval (Domholdt, 2005). Patienter och sjukgymnaster på ett sjukhus i Spanien, vilka uppfyllde ställda kriterier, erbjöds att delta i enkätstudien. 60 enkäter delades ut (30 patientenkäter respektive 30 sjukgymnastenkäter).
4.2.1 Inklusionskriterier
Patienter fyllda 18 år som påbörjat en aktiv behandling, det vill säga egenutförd behandling. Patienter oavsett patientgrupp/diagnos med akut eller långvarigt hälsoproblem. Sjukgymnaster ansvariga för deltagande patienter.
4.2.2 Exklusionskriterier
Patienter med kognitiva nedsättningar och funktionshinder som medför oförmåga att självständigt fylla i enkäten. Sjukgymnaster som frekvent använder sig av standardiserat mätinstrument för att konstatera SE.
9
Sjukgymnasterna på sjukhusets rehabiliteringsavdelning ombads att välja ut patienter som uppfyllde kriterierna för att delta i studien.
4.3 Datainsamling
Datainsamlingen utfördes genom enkätundersökning. Enkäten bestod av 19 frågor. Första frågan ”Hur säker är du på din förmåga att genomföra aktiviteten?” valdes ut från Denison (2009) kompendium ”Individualiserad sjukgymnastisk bedömning och behandling enligt beteendemedicinska principer”. De resterande 18 frågorna är hämtade från ESES, vilket är ett mätinstrument med hög reliabilitet och skalintegritet respektive god face- och konstruktvaliditet (Kroll, Kehn, Ho, Groah, 2007). Då ursprungsskalan tar reda på SE till att vara fysiskt aktiv anpassades frågorna för att istället besvara SE i förhållande till patientens aktiva behandling. Påståendena omarbetades för att bli mer personligt riktade till patient och sjukgymnast.”När jag känner mig trött” modifierades exempelvis till ”När du känner dig trött” respektive ”När
han/hon känner sig trött”.
4.4 Genomförande
Frågan som är tagen från kompendium ”Individualiserad sjukgymnastisk bedömning och behandling enligt beteendemedicinska principer” och mätinstrumentet ESES sammanställdes till en gemensam enkät. Ett följebrev utformades och översattes tillsammans med enkäten från svenska till spanska (bilaga 1- Följebrev och enkät till patient & bilaga 2- Följebrev och enkät till sjukgymnast). Genom bekvämlighetsurval kontaktades en svensk översättare. Texten kontrollästes och reviderades därefter av ytterligare en översättare.
Enkäterna delades ut och samlades in under en tredagarsperiod på ett sjukhus i Spanien. Val av plats baserades på bekvämlighet då författarnas verksamhetsförlagda utbildning genomfördes på sjukhusets rehabiliteringsenhet. Via en spansk koordinator som var ansvarig för
utlandsstudenter godkändes studiens genomförande av sjukhusets enhetschef.
Enkäterna fördelades i 60 separata kuvert. Kodning utfördes från 1 till 30 på sjukgymnast- respektive patientenkät. Sjukgymnastenkät och patientenkät med samma nummer parades ihop. Totalt arbetade 27 sjukgymnaster på rehabiliteringsavdelningen. Av dessa exkluderades tre på
10
grund av att de enbart tillämpade passiv behandling. Slutligen valde 22 av 24 aktuella sjukgymaster att medverka i studien.
De deltagande sjukgymnasterna ansvarade för att dela ut enkäterna till 30 frivilliga patienter som uppfyllde inklusions- och exklusionskriterierna vilka angavs på kuvertens framsida. Runt 60 patienter behandlades på enheten. Sjukgymnasterna valde fritt vilka patienter som
tillfrågades. Då 22 sjukgymnaster deltog ombads åtta av dessa att välja två patienter och därmed själva fylla i dubbla enkäter.
Sjukgymnast och patient fyllde enskilt i enkäten. De informerades både muntligt och skriftligt om att inte ta del av varandras svar. Sjukgymnasten återlämnade efter avslutat deltagande ifyllda enkäter.
Rehabiliteringsenheten är en öppenvårdsavdelning där främst patienter med ortopediska ingrepp och neurologiska åkommor vårdas. Samtliga patienter hade genomgått anamnes, undersökning och påbörjat en aktiv behandling när enkäten besvarades. Hur lång tid
behandlingen hade pågått varierade från patient till patient. Ingen ålders- och könsfördelning bland deltagarna dokumenterades.
4.4.1 Bortfall
Totalt samlades 56 av de 60 utdelade enkäterna in. Det ena bortfallet utgjordes av att patienten valde att avbryta sitt deltagande, varför även sjukgymnastens enkät exkluderades. Det andra berodde på att sjukgymnasten tappade bort sin enkät, vilket medförde att patientens svar inte heller kunde utnyttjas. Även bortfall på enskilda frågor förekom. På första frågan var
svarsbortfallet fem. På övriga frågor, där SE skattades med hänsyn till hinder på olika nivåer, var bortfallet sammanlagt sju. På kroppsfunktionsnivå uppstod tre, på omgivningsnivå två och på aktivitet/delaktighetsnivå respektive personnivå ett.
4.5 Analys
Baserat på enkätfrågornas karaktär sorterades de in i olika grupper för att göra materialet mer lättöverskådligt. Metoden resulterade i utformande av fem separata diagram. Den första frågan utgör ett enskilt diagram, medan frågorna som tillhör ESES har sorterats in i fyra olika diagram
11
beroende på komponenttillhörighet inom ICF (SoS, 2003). När patienten är trött, har småskador eller upplever kroppsligt obehag under aktivitet föreligger hinder på kroppsfunktionsnivå (fråga 1, 4, 9). När patienten har återhämtat sig från sjukdom som begränsat fysisk aktivitet, har varit eller är på semester, har mycket att göra hemma, har besök, har andra intressanta saker som kräver tid, inte kan uppnå sina aktivitetsmål eller har annat för sig föreligger hinder på
aktivitet/delaktighetsnivå (fråga 8, 10, 11, 12, 13, 14, 16, 17). När patienten har långa
arbetsdagar, inte har stöd från familj eller vänner, har problem inom familjen eller vid dåligt väder föreligger hinder på omgivningsfaktornivå (fråga 2, 3, 15, 18). När patienten har personliga problem, känner sig nedstämd eller orolig föreligger hinder på personfaktornivå (fråga 5, 6, 7).
Samtliga diagram utformades i Excel för att utvärdera hur mycket sjukgymnastens skattning skiljer sig från patientens. Värdena redovisades som noll på x-axeln om sjukgymnastens och patientens skattning sammanföll. Om värdet som sjukgymnasten angav var lägre än patientens, presenterades skillnaden med ett negativt tal medan en högre sjukgymnastskattning redovisades med ett positivt tal.
4.5 Etiska överväganden
Hänsyn togs till regler som enligt Ejlertsson (1996) gäller vid utformning av enkät och
följebrev. Patienten informerades skriftligt om enkätundersökningens syfte, varför hon valdes ut och vilka andra som skulle ingå i studien. Att deltagandet var frivilligt och att materialet skulle hanteras konfidentiellt framgick tydligt.
5 RESULTAT
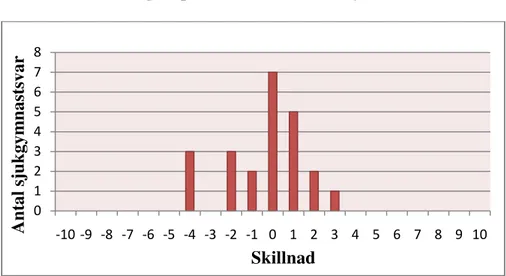
Vid skattning av patientens SE sammanföll sjukgymnastens och patientens svar i 7 av 23 fall. Sjukgymnasten skattade högre än patienten i 8 fall och i lika många fall skattade hon lägre. Det vanligast förekommande var att sjukgymnastens och patientens svar sammanföll. Majoriteten sjukgymnaster kunde dock inte exakt bedöma patientens SE. Den största skillnaden var då sjukgymnasten skattade SE fyra enheter lägre än patienten själv. Se figur 1.
12
Vid skattning av patientens SE då hinder på kroppsfunktionsnivå förelåg sammanföll
sjukgymnastens och patientens svar i 12 av 73 fall. Sjukgymnasten skattade lägre än patienten i 22 fall respektive högre i 39 fall. Det vanligast förekommande var att sjukgymnasten skattade patientens tilltro en enhet högre än patienten själv. Majoriteten sjukgymnaster kunde inte exakt bedöma patientens SE. Den största skillnaden var då sjukgymnasten skattade SE åtta enheter lägre än patienten själv. Se figur 2.
Vid skattning av patientens SE då hinder på aktivitet/delaktighetsnivå förelåg sammanföll sjukgymnastens och patientens svar i 36 av 219 fall. Sjukgymnasten skattade lägre än patienten i 81 fall respektive högre i 102 fall. Det vanligast förekommande var att sjukgymnastens och patientens svar sammanföll. Majoriteten sjukgymnaster kunde dock inte exakt bedöma patientens SE. Den största skillnaden var då sjukgymnasten skattade SE tio enheter lägre än patienten själv. Se figur 3.
Vid skattning av patientens SE då hinder på omgivningsfaktornivå förelåg sammanföll
sjukgymnastens och patientens svar i 15 av 107 fall. Sjukgymnasten skattade lägre än patienten i 44 fall respektive högre i 48 fall. Det vanligast förekommande var att sjukgymnastens och patientens svar sammanföll. Majoriteten sjukgymnaster kunde dock inte exakt bedöma patientens SE. Den största skillnaden var då sjukgymnasten skattade SE nio enheter lägre än patienten själv. Se figur 4.
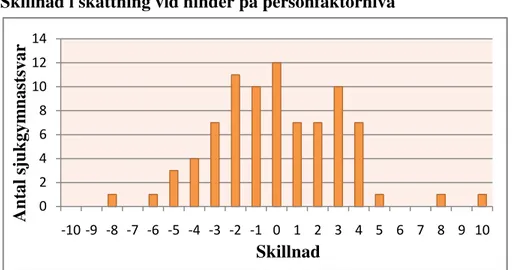
Vid skattning av patientens SE då hinder på personfaktornivå förelåg sammanföll
sjukgymnastens och patientens skattning i 12 av 83 fall. Sjukgymnasten skattade lägre än patienten i 37 fall respektive högre i 34 fall. Det vanligast förekommande var att
sjukgymnastens och patientens svar sammanföll. Majoriteten sjukgymnaster kunde dock inte exakt bedöma patientens SE. Den största skillnaden var då sjukgymnasten skattade SE tio enheter högre än patienten själv. Se figur 5.
13
Skillnad i skattning av patientens Self-Efficacy
Figur 1: Resultat av den inledande enkätfrågan. Sjukgymnastens skattning av patientens SE till en aktiv behandling jämfört med patientens egen skattning.
Skillnad i skattning vid hinder på kroppsfunktionsnivå
Figur 2: Resultat av enkätfråga 1, 4 och 9. Sjukgymnastens skattning av patientens SE till en aktiv behandling jämfört med patientens egen skattning då hinder på
kroppsfunktionsnivå föreligger. 0 1 2 3 4 5 6 7 8 -10 -9 -8 -7 -6 -5 -4 -3 -2 -1 0 1 2 3 4 5 6 7 8 9 10 A n tal s ju k gym n as ts var Skillnad 0 2 4 6 8 10 12 14 16 18 -10 -9 -8 -7 -6 -5 -4 -3 -2 -1 0 1 2 3 4 5 6 7 8 9 10 A n tal s ju k gym n as ts var Skillnad
14
Skillnad i skattning vid hinder på aktivitet/delaktighetsnivå
Figur 3: Resultat av enkätfråga 8, 10, 11, 12, 13, 14, 16 och 17. Sjukgymnastens skattning av patientens SE till en aktiv behandling jämfört med patientens egen skattning då hinder på aktivitet/delaktighetsnivå föreligger.
Skillnad i skattning vid hinder på omgivningsfaktornivå
Figur 4: Resultat av enkätfråga 2, 3, 15 och 18. Sjukgymnastens skattning av patientens SE till en aktiv behandling jämfört med patientens egen skattning då hinder på
omgivningsfaktornivå föreligger. 0 5 10 15 20 25 30 35 40 -10 -9 -8 -7 -6 -5 -4 -3 -2 -1 0 1 2 3 4 5 6 7 8 9 10 A n tal s ju k gym n as ts var Skillnad 0 2 4 6 8 10 12 14 16 -10 -9 -8 -7 -6 -5 -4 -3 -2 -1 0 1 2 3 4 5 6 7 8 9 10 A n tal s ju k gym n as ts var Skillnad
15 0 2 4 6 8 10 12 14 -10 -9 -8 -7 -6 -5 -4 -3 -2 -1 0 1 2 3 4 5 6 7 8 9 10 A n tal s ju k gym n as ts var Skillnad
Skillnad i skattning vid hinder på personfaktornivå
Figur 5: Resultat av enkätfråga 5, 6 och 7. Sjukgymnastens skattning av patientens SE till en aktiv behandling jämfört med patientens egen skattning då hinder på
personfaktornivå föreligger.
6 DISKUSSION
6.1 Metoddiskussion
6.1.1 Resonemang kring urval
Med anledning av studiens syfte valdes bekvämlighets- och ändamålsenligt urval. Att datainsamling utfördes på ett sjukhus i Spanien berodde på att studiens godkännande och genomförande underlättades då författarnas praktik var förlagd på platsen. Sammanlagt delades 60 enkäter ut. Detta med hänsyn till rekommendation om minst 50 utskickade enkäter och med tanke på den begränsade tidsaspekten. För att bättre kunna generalisera resultaten hade dock en större andel enkäter behövts (Domholdt, 2005).
Antalet deltagare avgränsades genom att endast patienter som hade aktiva inslag i sin behandling inkluderades. Detta eftersom syftet var att patient och sjukgymnast skulle skatta patientens tilltro till sin förmåga att på egen hand klara av att genomföra behandlingen. Med tanke på myndighetsåldern i Spanien begränsades urvalet även till patienter över 18 år. Då studien genomfördes på en rehabiliteringsavdelning utan inriktning på särskild problematik valdes ingen specifik patientgrupp till ändamålet. Detta för att eliminera risken att inte finna tillräckligt stort underlag.
16
Från början inkluderades endast de patienter som skulle inleda eller precis hade inlett en aktiv behandling. Det spanska systemet innebar dock att samtliga patienter vårdades dagligen på rehabiliteringsenheten under en längre tidsperiod. Frekvensen på antalet nybesök var därför låg och författarnas verksamhetsförlagda utbildning begränsades till fem veckor. I och med det reviderades kriterierna, vilket gjorde att ingen hänsyn togs till var i rehabiliteringsprocessen patienterna befann sig. Detta bedömdes som nödvändigt för att kunna samla in tillräckligt många enkäter. Samtidigt kan de nya kriterierna ha skapat varierande förutsättningar för de deltagande sjukgymnasterna att skatta patientens SE då de träffat patienterna under olika lång tid. Sjukgymnasten som träffade sin patient under lång tid hade dels större chans att lära känna henne, men även bättre möjlighet att observera hur hon hanterade hinder som uppkom under behandlingens gång. På så vis kunde sjukgymnasten skapa sig en mer heltäckande bild av hur patienten fungerade och därför sannolikt lättare bedöma SE.
Patienter med kognitiva nedsättningar exkluderades för att säkerställa kvaliteten på resultatet. Även patienter med funktionshinder som medförde oförmåga att självständigt fylla i enkäten exkluderades, då risken skulle finnas att svaren påverkades av att en annan person var närvarande. Sjukgymnaster som exkluderades var de som frekvent använde sig av standardiserat mätinstrument för att konstatera SE, eftersom syftet var att ta reda på hur sjukgymnaster subjektivt kunde bedöma patienters SE.
Vid utdelning av enkäter valde ansvariga sjukgymnaster ut patienter som matchade inklusions- och exklusionskriterierna. Eftersom de flesta patienterna på rehabiliteringsavdelningen
uppfyllde ställda kriterier fanns stort utrymme för sjukgymnasten att fritt välja bland dessa. Nackdelen är då att sjukgymnasten kunde prioritera en patient framför en annan beroende på personkemi, hur länge hon hade träffat patienten eller hur ”lättläst” hon uppfattade att patientens SE var. Ett bättre alternativ hade därför varit att låta den första personen som uppfyllde kriterierna besvara enkäten.
6.1.2 Resonemang kring datainsamling
Val av metod är baserad på en tidigare studie där patient och sjukgymnast besvarade samma frågeformulär för att möjliggöra analys av korrelation mellan parternas uppfattning om patientens problematik (Perrault & Dionne, 2005). Fördelen med enkätundersökning jämfört med exempelvis intervjustudie är ökad möjlighet att samla in ett stort antal svar under en
17
begränsad tid. Detta minskar risken för missvisande resultat på grund av för litet urval och ökar därmed studiens reliabilitet (Domholdt, 2005). Med tanke på studiens syfte var numerisk skattningsskala att föredra framför öppet ställda frågor då värden på sjukgymnastens och patientens svar kunde analyseras och jämföras utan subjektiv påverkan.
Skattningsintervallet, som sträcker sig från 0 till 10, möjliggjorde dessutom utvärdering av skillnadens storlek. En sådan fin skala kan dock göra det svårt för patienten att själv bestämma sig för den siffra som bäst beskriver upplevd SE. Risken finns att patienten själv inte upplever skillnaden mellan 3 och 4 som särskilt stor och därför samma dag skulle kunna ange olika värden på sin tilltro. För sjukgymnasten gäller samma princip. Marginella skillnader mellan sjukgymnastens och patientens skattning skulle därför kunna betraktas som obetydliga, vilket bör hållas i åtanke vid granskning av resultatet. Hur viktigt det är som sjukgymnast att kunna skatta patientens SE exakt som patienten själv på den 10-gradiga skalan kan diskuteras. Även vad en absolut överensstämmelse egentligen säger kan ifrågasättas. Ambitionen med ett skattningssystemet behöver inte vara att parternas svar ska sammanfalla. Om detta inträffar kan tänkas att det snarare bottnar i tur än skicklighet från sjukgymnastens sida. Dessutom är det svårt att säga om samma skattning verkligen betyder att sjukgymnast och patient har en
gemensam uppfattning om patientens SE. Värderingen som läggs i siffrans värde är subjektiv. En fyra kan därför ha olika innebörd beroende på vilken person som skattar. En skala med större intervall hade sannolikt gett ett annat resultat, där korrelationen mellan sjukgymnast- och patientskattning förmodligen hade varit högre.
6.1.3 Resonemang kring genomförande
Vid sammanslagning av de två SE-instrumenten var första frågan från kompendium ”Individualiserad sjukgymnastisk bedömning och behandling enligt beteendemedicinska principer” (Denison, 2009) ämnad att ge en övergripande bild av patientens SE som sedan skulle kompletteras med ESES. Anledningen till detta var att analys av skillnader mellan sjukgymnastens och patientens uppfattning skulle vara möjlig, både på ett generellt och ett mer specifikt plan.
Enligt Ejlertsson (1996) kan instrumentets layout avseende färger, linjernas tjocklek och tillhörande text ha betydelse för såväl validitet som reliabilitet och är därför faktorer som bör tas i beaktande. En misstanke är att enkätens utformning kan vara orsak till ett högre bortfall på
18
den inledande frågan än på resterande frågor. Risken finns att sjukgymnast och patient uppfattade frågan som ett exempel då den presenterades med en enskild förklarande text och saknade numrering. Tanken med den separata förklaringen var att enkäten skulle inledas med den generella frågan och följas av en ny förklarande text till de mer specifika frågorna. Troligen hade svarsfrekvensen blivit högre med en inledande förklaring som var giltig för samtliga frågor. Enbart en komplett numrering hade sannolikt förtydligat strukturen.
Det befintliga men relativt låga bortfallet på resterande frågor skulle kunna förklaras av enkätens disposition då frågorna hade placerats väldigt tätt. Det är dock möjligt att bortfallet hade varit högre om inte skiljelinjer hade applicerats mellan frågorna. Att vissa frågor har upplevts som svåra att besvara och därför utelämnats är också en möjlig orsak till bortfall på specifika frågor.
Arnold & Boggs (2003) menar att ord tolkas annorlunda och har olika innebörd inom olika kulturer. Detta medför att det inte alltid är tillräckligt med enbart språköversättning för att få en ömsesidig förståelse. I syfte att optimera förståelsen och minska risken för eventuella
språkmissar nyttjades två spansktalande personer vid översättning av följebrev. Det är dock viktigt att ha vetskap om att översättarna inte var insatta i ämnet utan enbart översatte text, vilket eventuellt skulle kunna ha medfört misstolkningar av innehållet.
I kommunikationen med patienter från andra kulturer är det extra viktigt att få bekräftelse på att de har förstått budskapet (Arnold & Boggs, 2003). Detta försvårades genom författarnas egna begräsningar i det spanska språket.
Optimalt för studien hade varit om alla sjukgymnaster hade besvarat varsin enkät (Domholdt, 2005). Det fanns dock inte tillgång till 30 sjukgymnaster, vilket var anledningen till att åtta av de 22 deltagande sjukgymnasterna besvarade dubbla enkäter.
På sjukhuset i Spanien arbetade samtliga sjukgymnaster på rehabiliteringsavdelningen i ett gemensamt behandlingsrum. Patienterna behandlades parallellt och tränade dagligen på enheten. Enkäterna delades därför ut samtidigt till sjukgymnasterna, vilket innebar att de sinsemellan kunde diskutera enkäten. Det kan eventuellt ha medfört att en del sjukgymnaster inte läste följebrevet lika noga då de redan ansåg sig ha en tydlig bild av enkätens innehåll. Det
19
var även svårt att kontrollera att sjukgymnasterna inte diskuterade sina svar med patienterna eller övrig personal på avdelningen. Författarnas bedömning är dock att så inte skedde.
Kodningen utfördes enligt Ejlertsson (1996) i syfte att hantera materialet konfidentiellt.
6.1.4 Resonemang kring analys
Vid analys av insamlade enkäter strukturerades materialet genom att ESES-frågorna delades in i olika ICF-komponenter (SoS, 2003). Syftet med indelningen var att underlätta besvarande av studiens frågeställningar och göra materialet mer lättöverskådligt. Baksidan med denna typ av analysmetod var att svarsfrekvensen varierade mellan de olika grupperna. Vid utformning av diagram diskuterades därför om resultatet skulle anges i antal eller procent. Då svarsfrekvensen överstiger 50 rekommenderar Domholdt (2005) att sammanställa data i procent. Ett av
diagrammen hade dock lägre svarsfrekvens, varför resultatet presenterades i antal. Andra följder av vald analysmetod var att spridningen i resultatet blev större då fler frågor sorterades in under en kategori. Exempelvis sågs störst spridning vid skattning på
aktivitet/delaktighetsnivå, där åtta separata frågor låg till grund för det sammanställda
resultatet. Det beror sannolikt på att vissa frågor var lättare och andra svårare att bedöma trots att de tillhörde samma kategori. Ju fler frågor en kategori innehåller desto bättre täcker de givetvis av området i stort. Nackdelen är dock att det är svårt att jämföra resultatet de olika kategorierna sinsemellan då de innehåller olika många frågor.
6.2 Resultatdiskussion
6.2.1 Skillnad i skattning av patientens Self-Efficacy
Resultatet visar att sjukgymnastens och patientens svar sammanföll i 7 av 23 fall, vilket innebär att majoriteten av sjukgymnasterna hade annan uppfattning om patientens SE än patienten själv. Detta skulle kunna tyda på att de flesta sjukgymnaster är i behov av andra resurser för att bättre kunna bedöma SE. Ingen slutsats kan dras om att sjukgymnasten oftare tenderade att skatta högre eller lägre än patienten, då de övriga 16 skattningarna i antal fördelade sig jämt på båda sidor om noll. Med tanke på tidigare resonemang angående skalans känslighet skulle redovisning av resultatet kunna ske genom borttagning av svar i intervallet -1 till +1. Om figur 1 analyseras utifrån dessa förutsättningar kan en annan tolkning göras. Studien visar då att det är vanligare att sjukgymnasten underskattar än överskattar patientens SE.
20
Värdena var samlade relativt nära nollpunkten, vilket tyder på en god korrelation mellan sjukgymnastens och patientens svar. Som mest skilde fyra enheter i uppfattad SE. Då detta förekom i 3 av 23 fall och samtliga uppträdde på minussidan stryker det uppfattningen om att sjukgymnasten oftare underskattar patientens SE.
6.2.2 Skillnad i skattning på kroppsfunktionsnivå
Resultatet visar att sjukgymnastens och patientens svar sammanföll i 12 av 73 fall. Det var vanligare att sjukgymnasten skattade patientens SE en enhet högre än patienten, vilket inträffade i 17 fall. Detta motiverar ståndpunkten att det bland sjukgymnaster generellt sett råder brister i att uppfatta patientens SE då hinder på kroppsfunktionsnivå föreligger. Andra slutsatser som kan dras är att det är vanligare att sjukgymnasten överskattar än underskattar patientens SE. Att analysera fördelning av antalet svar på båda sidor om noll och att bortse från intervallet -1 till +1 tyder på samma tendens.
Även om den största delen av svaren var samlade nära nollpunkten fanns sjukgymnaster vars uppfattning om patientens SE var långt ifrån patientens egen. Som mest skilde åtta enheter i uppfattad SE.
6.2.3 Skillnad i skattning på aktivitets/delaktighetsnivå
Resultatet visar att sjukgymnastens och patientens svar sammanföll i 36 av 219 fall. Detta innebär att sjukgymnasten i 183 fall inte lyckades skatta samma värde som patienten. Vid skattning då hinder på aktivitet/delaktighetsnivå föreligger kan därför antas att det är svårt att bedöma patientens SE. Andra slutsatser som kan dras är att det är vanligare att sjukgymnasten överskattar än underskattar patientens SE. Att analysera fördelning av antalet svar på båda sidor om noll och att bortse från intervallet -1 till +1 tyder, liksom vid hinder på
kroppsfunktionsnivå, på samma tendens.
Resultatet visar på en varierande förmåga hos sjukgymnasterna att bedöma patientens SE. Detta skulle kunna tolkas på två tänkbara sätt. En konklusion är att det är särskilt svårt för
sjukgymnasten att bedöma patientens SE då hinder på aktivitet/delaktighetsnivå föreligger. En annan möjlighet är att figur 3 är baserad på ett större antal svar än övriga figurer, vilket i sig ökar oddsen för en stor spridning. Anmärkningsvärt var att sjukgymnasten skattade sju eller fler enheter från patienten i tio fall, vilket visar på en låg korrelation mellan sjukgymnastens och patientens svar.
21
6.2.4 Skillnad i skattning på omgivningsfaktornivå
Resultatet visar att sjukgymnastens skattning sammanföll med patientens i 15 av 107 fall, vilket innebär att sjukgymnasten i 92 fall inte lyckades skatta samma värde som patienten. Ett
antagande är därför att det är särskilt svårt att bedöma patientens SE då hinder på
omgivningsfaktornivå föreligger. Andra slutsatser som kan dras är att det är vanligare att sjukgymnasten överskattar än underskattar patientens SE. Att analysera fördelning av antalet svar på båda sidor om noll och att bortse från intervallet -1 till +1 tyder samma tendens. Slutsatsen dras dock på små marginaler, då svarsfördelningen på negativ och positiv sida var relativt jämn.
Resultatet visar även här på en varierande förmåga hos sjukgymnasterna att bedöma patientens SE. Denna spridning kan tolkas på samma sätt som vid hinder på aktivitet/delaktighetsnivå. En skillnad är dock att det var ett stort antal sjukgymnaster, vars svar inte fullständigt sammanföll med patientens, som ändå hade skattningar nära nollpunkten. I 40 fall skattade sjukgymnasten mindre än eller lika med en enhet från patienten, vilket tyder på att sjukgymnastens uppfattning ofta åtminstone befinner sig nära patientens.
6.2.5 Skillnad i skattning på personfaktornivå
Resultatet visar att sjukgymnastens skattning sammanföll med patientens i 12 av 83 fall, vilket innebär att sjukgymnasten i 72 fall inte lyckades skatta samma värde som patienten. Slutsatsen blir därför, liksom vid hinder på omgivningsfaktornivå, att det är särskilt svårt att skatta patientens SE då hinder på personfaktornivå föreligger. Det är svårt att dra en tillförlitlig slutsats huruvida sjukgymnasten tenderade att antingen överskatta eller underskatta patientens SE. En svag tendens till att som sjukgymnast underskatta patientens SE kan dock ses då resultatet analyseras utifrån svarsfördelning på båda sidor om noll. Anmärkningsvärt var att en sjukgymnast skattade 10 enheter högre än patienten, vilket skulle kunna bero på en bristande kommunikation mellan sjukgymnast och patient.
6.2.6 Sammanfattande diskussion
Resultatet från samtliga figurer visade att en klar majoritet av sjukgymnasterna inte exakt kunde bedöma patientens SE. Det stärker tidigare resonemang om att bedömning av en annan
22
persons upplevda hälsa är mycket komplex, då många faktorer påverkar hur en person upplever sin hälsa (Fioretes, 2009).
Ett antagande är att det är lättare att bedöma generell än mer situationsspecifik SE, då sjukgymnastens förmåga att bedöma SE var starkast då ingen hänsyn togs till hinder i
vardagen. Flera tolkningar grundar sig på teorin om att kraften i individens SE främst visar sig i närvaro av besvärliga omständigheter (Bandura, 1997). En hypotes är därför att det vid hinder på kroppsfunktions-, aktivitet/delaktighets-, omgivnings- och personnivå blir en större
utmaning för sjukgymnasten att skatta patientens SE. Troligen är det lättare för patienten att ha en tydlig uppfattning om sin SE då denna är relaterad till en specifik situation än då hon ska ge en samlad bild av uppfattad SE där hänsynstagande till många olika faktorer vägs in. För sjukgymnasten blir en förutsättning för att kunna bedöma specifik SE att hon har upplevt hur patienten reagerar i olika situationer. I denna studie hade sjukgymnasterna träffat patienterna under olika lång tid och hade därför lärt känna patienterna i varierande grad. Detta skulle kunna förklara den spridning som framförallt uppträdde vid skattning då hinder förelåg. Att
spridningen var lägre vid bedömning av generell SE skulle även kunna bottna i att endast en fråga är inkluderad i den kategorin. Risken för spridning blir givetvis större då resultatet i en kategori baserar sig på flera frågor som är olika svåra att skatta. Dessa omständigheter kan möjligen ifrågasätta de slutsatser som tidigare har dragits.
Resultatet visade att sjukgymnasterna tenderade att underskatta patientens SE då ingen hänsyn togs till hinder i vardagen och vid hinder på personfaktornivå, medan de istället överskattade patientens SE i resterande situationer. Detta kan jämföras med tidigare studier som har visat att patientens smärtupplevelse ofta underskattas av sjukgymnasten (Perreault & Dionne, 2005) i motsats till de interpersonella problemen som ofta överskattas (Pedersen, Hagtvet & Karterud, 2011).
Bristerna med att inte vara medveten om patientens SE är att det blir svårare att möta patienten på den nivå hon befinner sig. En dosering som inte bygger på en kombination av
träningsfysiologiska principer och SE är inte skräddarsydd efter patienten. Risken med att överskatta patientens SE är att målet kan uppfattas som oöverkomligt. Att SE istället underskattas kan medföra att målet inte upplevs som tillräckligt stimulerande. (Åsenlöf, Denison & Lingren). Då resultatet av denna studie visar på svårigheter hos sjukgymnasten att bedöma patientens SE är en misstanke att doseringen inte alltid är individanpassad. Detta skulle
23
i sin tur kunna tyda på att sjukgymnaster inom dagens sjukvård har bristande kunskap och förståelse för de beteendemedicinska aspekternas betydelse för behandlingens utfall.
Studier har visat att dålig behandlingsföljsamhet är ett stort problem inom sjukgymnastik (Campbell et al, 2001). Samtidigt har en koppling mellan låg SE och sämre
behandlingsföljsamhet konstaterats (Jack, McLean, Moffett & Gardiner, 2010). Tidigare studier har pekat på vikten av att rikta insatser mot att antingen öka patientens tilltro till sin egen förmåga eller till behandlingen i sig för att främja behandlingsföljsamheten (Sluijs, Kok & Van Der Zee, 1993). För att få en uppfattning om vilken åtgärd som bör vidtas i det specifika fallet krävs kunskap om den enskilde patientens upplevda SE respektive syn på problematik och behandling. Då resultatet av denna studie tyder på att sjukgymnastens skattning av patientens SE ofta skiljer sig från patientens egen skattning är en hypotes att sjukgymnasterna bör bli mer medvetna om patientens SE. Detta för att bättre kunna identifiera patienter med låg SE. Att öka patientens SE förebygger inte enbart dålig behandlingsföljsamhet, utan kan även medföra andra eftertraktade vinster. Bland annat tenderar personer med hög SE att hantera smärta bättre än personer med låg SE, (Altmaier et al, 1993). Att öka SE kan även leda till förbättrad hälsostatus och livskvalitet (Bentsen, Wentzel-Larsen, Henriksen, Rokne & Wahl, 2010) respektive ökad träningsregelbundenhet (Everett, Salamonson & Davidson, 2009).
6.2.7 Kulturella aspekter
En studie har visat att en persons kulturellt betingade normer har betydelse för hur de öppet uttrycker smärta. Det är därför viktigt att vårdpersonalen är medveten om hur patienter med olika kulturella bakgrunder upplever och uttrycker smärta. På samma sätt som vårdpersonalen bör vara uppmärksam på hur deras kulturella bakgrund kan påverka val av behandling (Hobara, 2005). Detta resonemang skulle kunna överföras även på denna studie då datainsamlingen genomfördes i Spanien. En hypotes är att de kulturella aspekterna kan tänkas ha varit avgörande för hur patient och sjukgymnast valt att skatta patientens SE. Utfallet hade därför sannolikt inte blivit detsamma om studien utförts i Sverige, varför resultatet inte direkt kan generaliseras. Författarna observerade dessutom under sin verksamhetsförlagda utbildning att beteendemedicinsk sjukgymnastik inte tillämpades i särskilt stor utsträckning, vilket skulle kunna vara en orsak till den generellt sett relativt låga korrelationen mellan sjukgymnastens och patientens uppfattning.
24
6.2.8 Framtida forskning
Att utföra en likadan studie i Sverige skulle vara av intresse för att utvärdera om samma resultat skulle erhållas även här. Detta är inte bara aktuellt för att kunna jämföra olika kulturella
aspekters påverkan på bedömning av SE. Det skulle även kunna användas för att avgöra om det finns behov av standardiserade mätinstrument som underlättar för sjukgymnasten att bedöma patientens SE. Ytterligare studier skulle då kunna granska om användning av mätinstrument för att bedöma SE leder till bättre följsamhet genom mer individanpassad dosering.
6.3 Etikdiskussion
Inga etiska problem har uppstått under studiens gång.
7. SLUTSATSER
Resultat av enkätundersökning, ämnad att ta reda på hur sjukgymnastens skattning av
patientens SE förhåller sig till patientens egen skattning, visade att majoriteten sjukgymnaster hade en uppfattning som skiljde sig från patientens. Detta gällde oavsett om SE skattades med eller utan närvaro av hinder. Korrelationen mellan sjukgymnastens och patientens svar var dock lägre vid skattning av mer specifik SE, varför generell SE antas lättare att bedöma.
Sjukgymnasterna tenderade att underskatta patientens SE då ingen hänsyn togs till hinder i vardagen och vid hinder på personfaktornivå, medan de istället överskattade patientens SE i resterande situationer.
Denna studie har identifierat ett problemområde som kan tyda på att det finns behov av standardiserade mätinstrument för att underlätta bedömning av patientens SE. Förslag på framtida forskning blir därför att utreda om användning av mätinstrument för att konstatera SE kan medföra mer individanpassad dosering och effektivare vård.
REFERENSER
Altmaier, E.M., Russell, D.W., Kao, C.F., Lehmann, T.R., & Weinstein, J.N. (1993). Role of self-efficacy in rehabilitation outcome chronic low back pain patients. Journal of
Counseling Psychology, 40(3), 335-339.
Arnold, E.C., & Boggs, K. (2003). Interpersonal Relationship: Professional Communication
Skills for Nurses. Saunders: St Louis.
Bandura, A. (1997). Self-efficacy: The exercise of control. New York: W.H Freeman and Company.
Bandura, A. (1986). Social Foundations of Thought and Action: A Social Cognitive Theory. Englewood Cliffs: Prentice Hall.
Barth, T., & Näsholm, C. (2006). Motiverande samtal - MI, Att hjälpa en människa till
förändring på hennes egna villkor. Lund: Studentlitteratur AB.
Bentsen, S.B., Wentzel-Larsen, T., Henriksen, A.H., Rokne, B., & Wahl, A.K. (2010). Self-efficacy as a predictor of improvement in health status and overall quality of life in pulmonary rehabilitation: An exploratory study. Patient Education and Counseling. 81(1), 5-13.
Campbell, M., Evans, M., Tucker, M., Quilty, B., Dieppe, P., & Donovan, J.L. (2001). Why don’t patients do their exercises? Understanding Non-compliance with Physiotherapy in Patients with Osteoarthritis of the Knee. Journal of Epidemiology and Community
Health, 55(2), 132-138.
Denison, E (2008). Kompendium/Individualiserad sjukgymnastisk bedömning och behandling
enligt beteendemedicinska principer. Västerås: Mälardalens högskola.
Domholdt, E. (2005). Rehabilitation research principles and applications. St. Louis: Elsevier Saunders.
Dzewaltowski, D.A. (1989). Toward a model of exercise motivation. Journal of Sport Exercise
Psychology, 11(3), 251-269.
Ejlertsson, G.(1996). Enkäten i praktiken: En handbok i enkätmetodik. Lund: Studentlitteratur.
Everett, B., Salamonson,Y., & Davidson, P. (2009). Bandura’s exercise self-efficacy scale: Validation in an Australian cardiac rehabilitation setting. International Journal of
Nursing Studies. 46(6), 824-829.
Fioretos, I. (2009). Möten med motstånd kultur, klass och kropp på vårdcentral. Lund: Avdelningen för etnologi med folklivsarkivet Institutionen för kulturvetenskaper Lunds universitet.
Glanz, K., Rimer, B.K., & Viswanath, K. (2008). Health behavior and health education:
theory, research, and practice. San Fransisco: Jossey-Bass.
Hobara, M. (2005). Beliefs about appropriate pain behavior: Cross-cultural and sex differences between Japanese and Euro-Americans. European Journal of Pain, 9(4), 289-293.
Holm, U. (2009). Det räcker inte att vara snäll: Om empati och professionellt bemötande i
människovårdande yrken. Stockholm: Natur & Kultur.
Jack, K., McLean, S.M., Moffett, J.K., & Gardiner, E. (2010). Barriers to treatment adherence in physiotherapy outpatient clinics: a systematic review. Manual Therapy, 15(3), 220-228.
Jensen, M.P., Nielson, W.R., & Kerns, R.D. (2003). Toward the development of a motivational model of pain self-management. Journal of Pain, 4(9), 477-492.
Kowalski, R., & Westen, D. (2009). Psychology 4th
Ed. New York: Wiley.
Kroll, T., Kehn, M., Ho, P.S., & Groah, S. (2007). The SCI Exercise Self-Efficacy Scale (ESES): development and psychometric properties. International journal of behavioral nutrition and pshysical activity, 4(1), 34.
Lexell, J., Frändin, K., & Helbostad J.L. (2008). Äldre. I Statens folkhälsoinstitut (Red), FYSS – fysisk aktivitet i sjukdomsprevention och sjukdomsbehandling (ss. 194-202). Yrkesföreningen för fysisk aktivitet.
Pedersen, G., Hagtvet, K.A., & Karterud, S. (2011). Interpersonal problems: Self-therapist agreement and therapist consensus. Journal of Clinical Psychology, 67(3), 308-317.
Perreault K., & Dionne, C.E. (2005). Patient-Physiotherapist Agreement in Low Back Pain. Journal of pain. 6(12), 817-828.
Potter, M., Gordon, S., & Hamer, P.( 2003). The difficult patient in private practice
physiotherapy: a qualitative study. Australian Journal of Physiotherapy, 49(1), 53-61.
Sluijs, E.M., Kok, G.J., & Van Der Zee, J. (1993). Correlates of exercise compliance in physical therapy. Physical Therapy, 73(11), 771-782.
Smith, S.L., & West, R.L. (2006). The Application of Self-Efficacy Principles to Audiologic Rehabilitation: A Tutorial. American Speech-Language-Hearing
Association. 15(1), 46-57.
Socialstyrelsen. (2003). Klassifikation av funktionstillstånd, funktionshinder och hälsa: Svensk version av International Classification of Functioning, Disability and Health
(ICF).Stockholm: Socialstyrelsen/World Health Organisation.
Stenmar, L., & Nordholm, A. (1994) Swedish Physical Therapists' Beliefs on What Makes Therapy Work. Physical Therapy, 74(11), 1034-1039.
Turk, D., & Okifuji, A. (1998) Treatment of cronic pain patients: Clinical outcomes, cost-effectiveness, and cost-benefits of multidisciplinary pain centers. Critical reviews in
Physical and rehabilitation medicine, 10(-), 181-208.
Tinetti M.E., Richman D., & Powell, L. (1990). Falls efficacy as a measure of fear of falling.
Yordy, G., & Lent, R. (1993). Predicting aerobic exercise participation: Social cognitive, reasoned action and planned bahavior models. Journal of Sport Exercise Psychology, 15(4), 363-374.
Åsenlöf, P., Denison, E., & Lindberg, P. (2005). Individually Tailored Treatment Targeting Motor Behaviour, Cognition, and Disability: 2 Experimental Single-Case Studies of Patients With Recurrent and Persistent Musculoskeletal Pain in Primary Health Care.
1
Bilaga 1, Följebrev och enkät till patient
Din tilltro till Din egen förmåga att genomföra behandlingen
Du tillfrågas härmed om deltagande i denna studie.Att som sjukgymnast vara medveten om vilken tilltro patienten har till sin förmåga att genomföra en behandling kan vara betydelsefullt. Det kan bland annat underlätta för
sjukgymnasten att anpassa behandlingen, så att den varken upplevs som för svår eller för lätt av patienten. Om patienten har en hög tilltro till sin egen förmåga att klara av behandlingen är det också troligt att denne lyckas fullfölja behandlingen.
Med den här studien vill vi ta reda på vilken tilltro Du har till Din egen förmåga att genomföra den behandling Du ska eller har påbörjat. När Du skattar ska Du utgå från den del av
behandlingen som Du utför själv, det vill säga träningen. Din sjukgymnast kommer också att få fylla i samma enkät och skatta vilken tilltro han/hon tror att Du har till Din egen förmåga att klara av behandlingen han/hon tilldelat Dig. Vi kommer därefter att jämföra era svar, för att se om sjukgymnastens svar stämmer överens med Dina.
För oss är det av högsta vikt att du som Deltagare i studien kan känna Dig trygg. Ditt
deltagande är av den anledningen helt frivilligt. Du kan när som helst avbryta ditt deltagande utan närmare motivering. Om du väljer att besvara enkäten kommer du att vara anonym
och allt material hanteras konfidentiellt.
Undersökningen kommer att presenteras i form av en uppsats vid Mälardalens Högskola. Ytterligare upplysningar lämnas av nedanstående ansvariga.
Studenterna
Anna-Karin Sörling Matilda Lindblom
Telefon: +46708945719 Telefon: +46703560505
Mail: anna_karin_1989@hotmail.com Mail: matilda.l@telia.com
Adress: Intagsgatan 7b Adress: Bolmörtsvägen 4
633 50 Eskilstuna 632 39 Eskilstuna SVERIGE SVERIGE Handledare Lotta Brangefält Telefon: +4621-107328 Mail: lotta.brangefalt@mdh.se Adress: Högskoleplan Box 883 721 23 Västerås SVERIGE
2
Tilltro till den egna förmågan vid behandling
Ringa in den siffra på skalan som bäst stämmer överens med Din upplevda förmåga. På samtliga frågor betyder 0 att Du inte alls är säker, och 10 att Du är mycket säker på Din förmåga att klara av att genomföra behandlingen.
Hur säker är Du på Din förmåga att genomföra Din egenutförda
träning/behandling? __ 0 1 2 3 4 5 6 7 8 9 10
Tilltro till den egna förmågan vid behandling under olika omständigheter
Nedan beskrivs ett antal situationer som andra människor har ansett vara hinder för att kunna genomföra sin behandling. Ringa in den siffra på skalan efter varje påstående som bäst beskriver hur säker Du är på Din förmåga att klara av att genomföra Din behandling under olika omständigheter. Om Din förmåga varierar från dag till dag, ringa in den siffra som bäst beskriver hur det vanligen är.
Hur säker är Du på Din förmåga att genomföra Din egenutförda behandling/träning?
1. När Du känner Dig trött 0 1 2 3 4 5 6 7 8 9 10
2. När Du har långa arbetsdagar 0 1 2 3 4 5 6 7 8 9 10
3. Vid dåligt väder 0 1 2 3 4 5 6 7 8 9 10
4. När Du har småskador
(t.ex. lite besvär i hälsenan eller en axel) 0 1 2 3 4 5 6 7 8 9 10
5. På grund av personliga problem 0 1 2 3 4 5 6 7 8 9 10
6. När Du känner Dig nedstämd 0 1 2 3 4 5 6 7 8 9 10
7. När Du känner Dig orolig 0 1 2 3 4 5 6 7 8 9 10
8. När Du har återhämtat Dig från sjukdom som
begränsade Dina fysiska aktiviteter 0 1 2 3 4 5 6 7 8 9 10 9. När Du känner kroppsligt obehag under aktiviteten 0 1 2 3 4 5 6 7 8 9 10
10. Efter en semester 0 1 2 3 4 5 6 7 8 9 10
11. När Du har mycket att göra hemma 0 1 2 3 4 5 6 7 8 9 10
12. När Du har besök 0 1 2 3 4 5 6 7 8 9 10
13. När andra intressanta saker kräver Din tid 0 1 2 3 4 5 6 7 8 9 10 14. När Du inte kan uppnå Dina aktivitetsmål 0 1 2 3 4 5 6 7 8 9 10 15. När Du inte har stöd från familj eller vänner 0 1 2 3 4 5 6 7 8 9 10
16. Under en semester 0 1 2 3 4 5 6 7 8 9 10
17. När Du har annat för Dig 0 1 2 3 4 5 6 7 8 9 10
18. Vid problem inom familjen 0 1 2 3 4 5 6 7 8 9 10
3
La confianza que tú tienes en tú propia capacidad para presentar el
tratamiento
Te preguntamos ahora como participante en esté estudio
Como fisioterapeuta tienes que estar consciente de cuales pacientes tienen confianza en Su propia capacidad y de lo importante que es hacer el tratamiento. A veces se puede facilitar para el fisioterapeuta ajustar el tratamiento para que el paciente no sienta que es muy difícil o muy liviano. Si el paciente tiene confianza y capacidad en poder hacer Su propio tratamiento es seguro que el/ella podrá concluir el tratamiento.
Con este estudio queremos averiguar qué confianza Tú tienes en Tú propia capacidad de hacer el tratamiento que Tú has empezado. Cuando Tú presentes el tratamiento tienes que hacerlo Tú sola, es decir los ejercicios activo. La fisioterapeuta tiene también que llenar el mismo
formulario y estimar que confianza Tú como el paciente tener en Tú capacidad de poder hacer el tratamiento que Té asignan. Nosotros vamos después a comparar Tus respuestas con las de fisioterapeuta para ver si coinciden de acuerdo con Tus respuestas.
Para nosotros es de gran importancia que Tú como participante Té sientas segura. Tú
participación es completamente voluntaria. Tú puedes en cualquier momento interrumpir Tú participación sin ninguna motivación. Si Tú eliges contestar el formulario vas a ser anónimo
y todo el material va a ser confidencial.
La investigación se va a presentar en forma de un artículo en la Universidad de Mälardalen, Suecia.
Si quieran más información contactar a los estudiantes o el supervisor: Estudiantes
Anna-Karin Sörling Matilda Lindblom
Móvil: +46708945719 Móvil: +46703560505
E-mail: anna_karin_1989@hotmail.com E-mail: matilda.l@telia.com Dirección: Intagsgatan 7b Dirección: Bolmörtsvägen 4
633 50 Eskilstuna 632 39 Eskilstuna SWEDEN SWEDEN Supervisor Lotta Brangefält Móvil: +4621-107328 E-mail: lotta.brangefalt@mdh.se Dirección: Högskoleplan Box 883 721 23 Västerås SWEDEN