Vilken av de olika tillgängliga biologiska behandlingarna mot psoriasis har bäst effekt på kort respektive lång sikt?
Kiana Ghassemi
Farmaci 120 poäng
Högskolan i Kalmar, Naturvetenskapliga institutionen Examensarbete 15 högskolepoäng
Handledare:
Sven Tågerud, professor Naturvetenskapliga institutionen
Högskolan i Kalmar SE-391 82 KALMAR
Examinator:
Anders Ekedahl, leg. apotekare, doc Naturvetenskapliga institutionen Högskolan i Kalmar
SE-391 82 KALMAR
Sammanfattning
Psoriasis är en kronisk inflammatorisk hudsjukdom som drabbar tre procent av Sveriges befolkning. Sjukdomen är en kombination av abnorm och snabb celldelning och en överreaktion i immunsystemet. Psoriasis kan variera i svårighetsgrad från lätt psoriasis till svår psoriasis men är ingen livshotande sjukdom. Sjukdomen kan dock påverka livskvaliteten kraftigt. Om man får psoriasis så har man fått psoriasis livet ut. Idag finns det ingen
behandling som helt kan bota psoriasis, däremot finns det behandlingar som är
symtomlindrande. Psoriasisbehandling blir därför alltid en långtidsbehandling. Eftersom huden är kroppens största organ kan det dagliga livet påverkas av tidskrävande och framförallt dyra behandlingar. Syftet med denna studie var att undersöka vilken av de olika tillgängliga biologiska behandlingarna mot psoriasis som har bäst effekt på kort respektive lång sikt. Metoden som användes var en litteraturstudie där inkluderade artiklar hämtades från PubMed. Sammanlagt baseras studien på fyra monoterapistudier och en meta-analys. Samtliga
monoterapistudier av de biologiska preparaten adalimumab, efalizumab, etanercept och infliximab visade på en effektiv och säker långtidsbehandling hos patienter med måttlig till svår psoriasis. Den femte studien som var en meta-analys baserad på korttidsbehandlingar med biologiska läkemedel (alefacept, efalizumab, etanercept och infliximab) tyder på att infliximab har bäst effekt jämfört med de andra biologiska läkemedlen. Även om infliximab har bäst effekt vid korttidsbehandling är detta inte nödvändigtvis fallet vid
långtidsbehandling. Alla de olika biologiska läkemedlen förefaller ge ungefär samma effekt vid långtidsbehandling. Jämförande studier som direkt undersöker vilket av de biologiska läkemedlen som är effektivast och som tolereras bäst av patienter med måttlig till svår plackpsoriasis är önskvärda i framtiden.
SUMMARY
Psoriasis is a chronic inflammatory skin disease that affects three percent of Sweden's
population. The disease is a combination of abnormal and fast cell division and over-reaction of the immune system. Psoriasis varies from moderate to severe and it is not a critical disease, but it can affect the quality of life considerably. If you have psoriasis you have it for life. Today, there is no treatment that can cure psoriasis completely but there are treatments that can relieve the symptoms. Therefore, psoriasis requires long-term therapy. Since the skin is the body's largest organ, the daily life is influenced by time-consuming and above all costly treatments.
The aim of this study was to examine which of the available biological agents that has the best effect in the treatment of psoriasis, with a focus on long-term treatment. The method used was a literature study with articles acquired from PubMed. The study is based on four mono-therapy-studies and one meta-analysis. The mono-mono-therapy-studies investigated the following biological agents, adalimumab, efalizumab, etanercept and infliximab which were all shown to be effective and safe for long-term treatment of patients with moderate to severe psoriasis. The fifth study, which was based on short-term treatments with biological agents (alefacept, efalizumab, etanercept and infliximab), indicated that infliximab has the best efficacy.
Although infliximab may have the best effect in short-term treatments this may not be the case for long-term treatments. All biological agents had approximately the same effect in the long-term treatments.
There is still a need for direct comparative studies examining which of the biological agents that is most effective and best tolerated for patients with moderate to severe plaque psoriasis.
FÖRORD
Detta examensarbete omfattar 15 högskolepoäng och ingår i Farmaceutprogrammet vid högskolan i Kalmar. Det är ca 10 veckors arbete, och därmed många timmar som har lagts ner på arbetet, som ligger till grund för material som kan läsas här.
Ett STORT tack till min handledare Sven Tågerud, professor vid naturvetenskapliga institutionen på högskolan i Kalmar, som tagit sig tid att besvara mina frågor, rätta arbetet, och ge en vägledning under arbetets gång.
Jag vill tacka alla de som direkt eller indirekt varit inblandade i examensarbetets
genomförande. Ett varmt tack till min familj, min pojkvän och alla mina vänner som hjälpt mig att hålla koncentrationen på arbetet även om det varit svårt i vissa stunder och för deras stöd under hela studietiden.
Peace & Love
Kalmar 09 mars 2009 Kiana Ghassemi
INNEHÅLL
SUMMARY ... 2
FÖRORD ... 3
INTRODUKTION ... 6
Olika typer av psoriasis ... 6
Guttat psoriasis ... 6 Plackpsoriasis ... 6 Invers psoriasis ... 6 Nagelpsoriasis ... 7 Palmoplantar pustulos ... 7 Pustulös psoriasis ... 7 Ljuskänslig psoriasis ... 7
Komplikationer vid psoriasis ... 7
Klåda ... 7
Psoriasis artrit ... 7
Faktorer som kan utlösa eller påverka psoriasis ... 8
Soljus ... 8
HIV ... 8
Graviditet ... 8
Läkemedel ... 8
Alkohol och rökning ... 8
Patogenes vid psoriasis ... 8
T celler och immunmodulerande läkemedel vid psoriasis ... 10
Behandling av psoriasis ... 11 Utvärtes psoriasis ... 11 Invärtes psoriasis ... 12 Ljusbehandling ... 12 Biologiska läkemedel ... 13 SYFTE ... 14
MATERIAL OCH METODER ... 14
RESULTAT ... 15
Studie 1: Adalimumab therapy for moderate to severe psoriasis: A randomized,
controlled phase III trial ... 19
Studie 2: Efalizumab: results of a 3-year continuous dosing study for the long-term control of psoriasis. ... 22
Studie 3: A long-term of safety and efficacy of 50 mg etanercept twice weekly in patients with psoriasis. ... 25
Studie 4: A randomized comparison of continuous vs. intermittent infliximab maintenance regimes over 1 year in the treatment. ... 27
Studie 5: Safety and efficacy of alefacept, efalizumab, etanercept and infliximab in treating moderate to severe plaquepsoriasis: a meta-analysis of randomized controlled tials. ... 30
DISKUSSION ... 33
SLUTSATS ... 36
INTRODUKTION
Psoriasisi är en kronisk inflammatorisk sjukdom i huden1 men kan även drabba andra organsystem, där ledbesvär (psoriasisartrit) är vanligast2,3. Omkring 250 000 – 300 000 svenskar lever med någon form av psoriasis4. Den huvudsakliga orsaken är inte klarlagd men det antas finnas en ärftlig benägenhet som i kombination med omgivningsfaktorer, både externa (tyg som gnider mot huden etc.) och interna (infektioner, stress, läkemedel etc.), utlöser sjukdomen4. Sjukdomen går i skov med perioder av svåra besvär omväxlande med perioder fria från symtom. Psoriasis är lika vanligt hos män som hos kvinnor och kan uppkomma i vilken ålder som helst. Hos ca 50 % börjar sjukdomen före 25 års ålder1. Det går inte att bota psoriasis men sjukdomen kan lindras för att ge en bättre livskvalitet hos patienterna.
Olika typer av psoriasis
Huden vid psoriasis har tydligt avgränsade fläckar med angripna områden som är röda, torra, förtjockade och fjällande3. Det finns olika typer av psoriasis och man kan ha olika sorters psoriasis samtidigt och olika typer kan också variera över tiden. Här redogörs kort för de vanligaste typerna av psoriasis.
Guttat psoriasis
Guttat psoriasis kan spridas över hela kroppen som småprickiga och droppformade
hudförändringar. Streptokockinfektioner t.ex. halsfluss kan utlösa den här typen av psoriasis5.
Plackpsoriasis
Plackpsoriasis består av väl avgränsade fläckar som varierar från en till sex centimeter stora och som ofta fjällar kraftigt4. Fjällningen är stearinliknande och under fjällen är huden röd och mycket känslig. Den här typen av psoriasis förekommer ofta på knän och armbågar6.
Invers psoriasis
Invers psoriasis förekommer i hudveck som armhålorna, under brösten, i ljumskarna, navel och underlivet. Huden är ofta röd, blank och fjällar inte6.
Nagelpsoriasis
Nagelpsoriasis visar sig som små fördjupningar i nageln så att den liknar ytan på en
fingerborg. Naglarna kan bli så hårt angripna att de förtjocknar, smulas sönder och faller av6,7.
Palmoplantar pustulos
Palmoplantar pustulos (PPP) är en svårbehandlad form av psoriasis. PPP är områden med fjällning, rodnad och varblåsor på fotsulan och i handflator. Varblåsorna innehåller döda blodkroppar. Blåsorna är först gula och blir senare bruna och fjällar av. Hudförändringar kan finnas på bara en hand/fot eller på både händerna/fötterna och ibland på alla. På fötterna sitter PPP-blåsor oftast i hålfoten och i handflatorna sitter de oftast på lillfingersidan. Den här typen av psoriasis förekommer oftast hos kvinnor och hos rökare 4,14.
Pustulös psoriasis
Vid pustulös psoriasis förekommer mängder av små varblåsor som täcker stora eller små områden av kroppen 4, 6.
Ljuskänslig psoriasis
Ljuskänslig psoriasis drabbar mest individer som är ljuskänsliga och sjukdomen förvärras av solen. Omkring 5-10 % av psoriasis patienter har en ljuskänslig psoriasis.4.
Komplikationer vid psoriasis Klåda
Vid invers psoriasis och psoriasis i hårbotten kan sjukdomen leda till klåda, men i allmänhet kliar psoriasis inte9.
Psoriasisartrit
Psoriasisartrit är en självständig sjukdom som liknar ledgångsreumatism.
Vid psoriasis drabbas omkring 40 % av patienterna av artrit4. Sjukdomen angriper särskilt sacroiliacaleder (leder mellan kors- och höftbenet), distala interfalangealleder (lederna mellan fingrarna och tårnas ledade delar) och intervertebralleder (mellankotslederna). Lederna kan bli ömma och svullna8,9.
Faktorer som kan utlösa eller påverka psoriasis Solljus
Solljus har en positiv effekt hos psoriasispatienter. Det finns dock studier som visar att fotosensivitet uppträder hos 5,5 % av patienterna10.
HIV
HIV-infektion kan försämra sjukdomstillståndet hos psoriasispatienter10.
Graviditet
Graviditet kan verka som en försämrande faktor (hos 15 %), som en förbättrande faktor (hos 40 %) eller inte påverka psoriasistillståndet (hos 40 %)10.
Läkemedel
Läkemedel som litium, beta-blockare, syntetiska antimalarialäkemedel, hämmare av angiotensin converting enzyme, icke steroida antiinflammatoriska läkemedel, interferoner, tetracykliner och andra läkemedel kan påskynda och försämra sjukdomstillståndet11.
Alkohol och rökning
Alkohol och rökning kan leda till en försämring av psoriasis. Rökning har större inverkan hos kvinnor, medan alkohol verkar ha större påverkan på män12.
Patogenes vid psoriasis
Den huvudsakliga orsaken till psoriasis anses bero på en felaktig aktivering av kroppens immunsystem. T-lymfocyter vandrar ut från blodbanan till huden, aktiveras och startar en kronisk inflammatorisk reaktion13,14. Detta leder till en kraftig celltillväxt, hudcellerna delar sig snabbt och okontrollerat. Den abnorma och snabba celldelningen gör att cellerna i huden inte hinner mogna för att sedan stötas bort som döda hudceller15.
Hos en frisk individ tar det cirka fyra veckor för nya hudceller att bildas medan hos en psoriasispatient är hudcellernas livscykel fyra till tio gånger snabbare beroende på patientens tillstånd. Sjukdomen förekommer oftast på armbågar, knän och hårbotten, men kan även drabba andra delar av kroppen som ansikte, fötter och de områden som har tunn hud t.ex. armhålor, mellan skinkorna och under brösten16,17.
T-celler och immunmodulerande läkemedel vid psoriasis
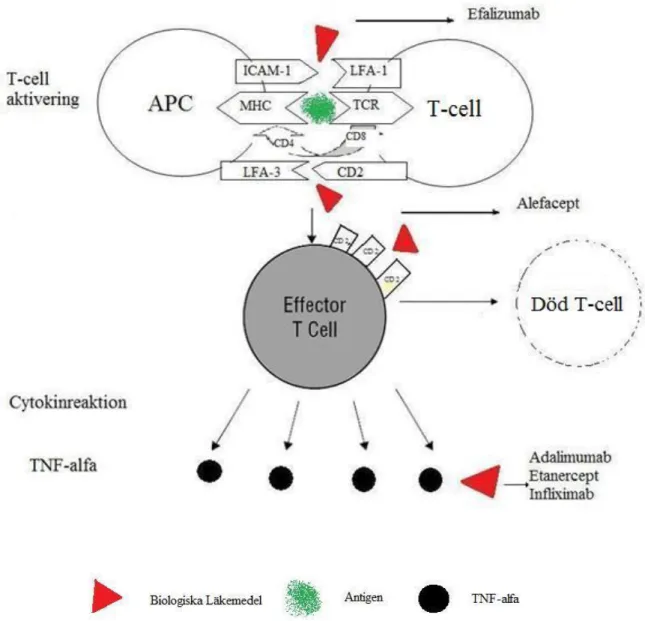
Aktivering av T-celler är beroende av ett antal olika signaler mellan T celler och antigenpresenterande celler (APC)18. En förenklad illustration av detta visas i Figur 2.
Huvudsignaleringen sker via en interaktion mellan APC och T-cell, där CD8+ T-celler binder till antigen presenterat av MHC-I (major histocompatibility complex-I) på APC och CD4 T-celler binder till antigen presenterat av MHC-II. Co-stimulerande signaler medieras bland annat av interaktioner mellan LFA-3 (lymphocyte function-associated antigen, type 3) på APC och CD2 på T-celler samt mellan ICAM-1 (intercellular adhesion molecule 1) på APC och LFA-1 (lymphocyte function-associated antigen, type 1) på T-celler (Figur 2).
Patologiska förändringar i psoriasis beror till stor del på cytokiner som utsöndras från aktiverade T-celler, APC och andra inflammatoriska celler. Ett viktigt cytokin i detta sammanhang är TNF-alfa. TNF-alfa leder bland annat till patologiska förändringar i keratinocyter som bidrar till en ökad proliferation av keratinocyter varvid mognaden stoppas18.
Efalizumab (anti-CD11a) är en rekombinant humaniserad monoklonal antikropp av IgG1 kappa isotyp som är framställd med rekombinant-DNA-teknik i CHO (Chinese Hamster Ovary) celler. Efalizumab är en antikropp som binder specifikt till CD11a, en subenhet i LFA-1. På det sättet hämmar efalizumab bindning av LFA-1 till ICAM-1 vilket motverkar T-cellsaktivering. LFA-1 på T-celler interagerar också med ICAM-1 på endotelceller, en interaktion som bidrar till att T-celler stoppas upp i blodet så att de kan vandra ut från blodet till vävnader. Efalizumab motverkar därmed även utvandringen av T-celler från blod till hud18,19.
Alefacept är ett fusionsprotein som förenar den CD2 bindande delen av LFA-3 med Fc delen av ett humant immunglobulin. Alefacept binds till CD2 på T-celler och förhindrar
interaktionen med LFA-3 på APC vilket motverkar T-cellsaktivering. CD2 uttrycks också i stor utsträckning på T-celler som aktiverats och på minnes-T-celler (Figur 2). Genom att interagera med CD2 på dessa T-celler kan alefacept orsaka T-cellsdöd vilket leder till minskat antal patogena T-celler.
Den andra huvudtypen av biologiska läkemedel är TNF-alfahämmarna som ser lite olika ut och även har olika egenskaper, men i princip gör alla samma sak. Etanercept är en human löslig TNF-alfa-receptor som binder till TNF-alfa och därmed hämmar bindning av TNF-alfa till cellulära TNF-alfa-receptorer. Även infliximab och adalimumab fungerar genom att hämma TNF-alfa. Infliximab är en chimär human/mus monoklonal antikropp som binder till TNF-alfa18,19. Adalimumab är ett rekombinant humant immunoglubin som också binder till TNF-alfa.
Behandling av psoriasis
Det vanligaste mätinstrumentet i kliniska analyser av psoriasisbehandlingar är patienters Psoriasis Area Severity Index (PASI). För att bestämma hur bra en patient svarar på behandling räknar man ut PASI före, under och efter behandlingsperioden20. PASI-värdet beräknas genom att summera utbredning och svårighetsgrad av rodnad, fjällning och infiltration på drabbade hudområden på olika kroppsdelar33. Den lägsta poängen på PASI-skalan är 0 (hela huden är fri från psoriasis) och den högsta poängen är 72 (hela huden är maximalt påverkad)20,21.
Om mer än 10 % av kroppen är drabbad av psoriasis, tolkas det som svår psoriasis. Med måttlig psoriasis menas att 5-10 % av kroppen är drabbad och lätt psoriasis innebär att mindre än 5 % av kroppen är drabbad. PASI > 12 användes som inklusionskriterium för samtliga behandlingstudier där patienterna klassificeras som svår psoriasis.
För att mäta förbättringar av hudförändringar används PASI50, 75, 90 och 100. Ett vanligt mått som används vid behandling är andelen patienter som uppnått 75 % förbättring av hudförändringar (PASI75)21.
Om sjukdomen är mer utbredd behandlas den med ljusbehandling eller systemisk behandling med injektioner eller tabletter, medan om sjukdomen är mindre utbredd väljer man
lokalbehandling som krämer och salvor22. Patienter som inte svarat på, har en
kontraindikation mot eller inte tål vanliga systemiska behandlingar, behandlas med de nyare biologiska läkemedlen11.
Utvärtes behandling
Vid lindrigare fall av psoriasis kan insmörjning med olika utvärtes preparat ge goda effekter. De vanligaste utvärtes behandlingarna är:
Mjukgörande medel och salvor som används vid avfjällning före annan behandling för att den senare ska ge full effekt. Mjukgörande krämer och salvor finns med eller utan salicylsyra, karbamid och koksalt t.ex. Canoderm®, Caress®, Karbasal och
salicylsyrevasilin 2-10%.
Glukokortikoider vilka har en antiinflammatorisk, immunsuppressiv och
antiproliferativ effekt som ger snabb effekt vid behandling av psoriasis, men om man avslutar behandlingen kan sjukdomen komma tillbaka. Glukokortikoider finns i fyra olika grupper, milda (I), medelstarka (II), starka (III) och extra starka (IV), där grupp I-II används till barn och grupp III-IV används till vuxna.
Vid behandling av psoriasis används oftast den starka typen t.ex. Betnovat® och Elocon® 11,15.
D-vitaminanaloger som bromsar upp den snabba celldelningen genom att hämma keratinocytproliferation och stimulera keratinocytdifferentiering. Kalcipotriol, t.ex. Daivonex®, är ett exempel på en D-vitaminanalog som kan kombineras med ljusbehandling eller systemisk behandling för ökad effekt.
D-vitaminanaloger har långsammare effekt jämfört med glukokortikoidbehandling15.
Invärtes behandling
Invärtes behandling, eller systemisk behandling, ges i form av injektioner eller tabletter. Den här typen av behandling används vid svåra fall där man behandlar hela kroppen, t.ex.
plackpsoriasis då hela kroppen är angripen. Systemisk behandling är ingen förstahandsbehandling. Den kan kombineras med ljusbehandling för ökad effekt.
Systemiskt tillförda preparat:
-vitaminderivat eller retinoider som t.ex. acitretin, hämmar inflammationstillståndet och normaliserar celldelningen. A-vitaminderivat kan kombineras med UVB-, PUVA-behandling (se nedan) och D-vitaminanaloger för bättre effekt11,19,23.
Psoralener används i form av tabletter eller bad i kombination med UVA-ljus (PUVA-behandling, se nedan). Psoralener aktiveras av UV-ljus och tvärlänkar DNA vilket hämmar cellproliferation.
Metotrexat är en folsyreantagonist som hindrar reduktion av folsyra till folinsyra och hämmar därmed celltillväxten vilket också ger en immunsuppressiv effekt.
Ciklosporin dämpar immunförsvaret genom att hämma proliferationen av T-lymfocyter bl.a. genom att påverka cytokinomsättningen11,19.
Ljusbehandling
För patienter med måttlig till svår psoriasis kan det vara besvärligt att sköta daglig insmörjning med salvor och krämer, därför väljer man ofta ultraviolett ljusbehandling.
Ljusbehandling kombineras även med utvärtes preparat för att öka effekten. Hur ljus påverkar huden vet man inte exakt men ljusbehandling är ofta bra för psoriasispatienter även om långvarig behandling kan leda till snabbare åldrande och ökad risk för hudcancer6,11,24. Normalt används två olika typer av UV-bestrålning.
UVA är en långvågig ultraviolett strålning som ensamt saknar effekt på psoriasis men som utgör en del av PUVA-behandlingen. PUVA-behandling används vid svår psoriasis och är en kombinationsbehandling med psoralen och UVA-ljus.
Bucky-strålar är en lågenergetisk strålning som används vid svår psoriasis på öron, underlivet och särskilt i hårbotten6.
Biologiska läkemedel
Biologiska läkemedel är ett samlingsnamn på preparat som påverkar mekanismer i
immunsystemet vid psoriasis. Dessa biologiska preparat består av proteiner som tillförs som injektioner eller infusion direkt till blodbanan. Som beskrivits ovan finns två huvudtyper av biologiska läkemedel mot psoriasis, TNF-alfahämmare (adalimumab, etanercept och
infliximab) samt T-cellsblockerare (alefacept och efalizumab). Endast tre av dessa biologiska läkemedel, infliximab (Remicade®), etanercept (Enbrel®) och efalizumab (Raptiva®) är godkända för behandling av måttlig till svår psoriasis i Sverige11,21. Adalimumab (Humira®) är godkänt för behandling av psoriasisartrit och omnämns även i FASS för behandling av plackpsoriasis.
Enligt FASS ges efalizumab subkutant en gång per vecka i dosen 1 mg/kg. En regelbunden behandling med oförändrad dos rekommenderas vid god effekt av efalizumab efter 12 veckor. Etanercept ges subkutant 2 ggr/vecka i dosen 25 mg eller 50 mg en gång/vecka (alternativ 50 mg 2 ggr/vecka under max 12 veckor). Efter remission avbryts behandlingen. För patienter som inte visar något resultat efter 12 veckors behandling eller efter 50 mg en gång/vecka bör behandlingen avbrytas. Infliximab ges som intravenös infusion vecka 0, 2 och 6 i dosen 5 mg/kg. Vid god effekt av infliximab rekommenderas fortsatt infusion var åttonde vecka.
SYFTE
Syftet med denna litteraturstudie var att undersöka vilken av de olika tillgängliga biologiska behandlingarna mot psoriasis som har bäst effekt på kort respektive lång sikt.
MATERIAL OCH METODER
Uppsatsen är en litteraturstudie baserad på fem vetenskapliga artiklar inom området psoriasis och biologiska läkemedel.
Artiklarna söktes i följande databaser som fanns tillgängliga på Kalmar högskolas hemsida; PubMed/Medline, Cochrane och Google Scholar. För att få så relevanta träffar som möjligt användes även Mesh som nås från databasen Medline via Pubmed. Det första sökordet som valdes var psoriasis, sedan avgränsades området med flera sökord. Sökord som användes var adalimumab, efalizumab, etanercept, infliximab och biological therapy. En annan avgränsning som gjordes var att artiklarna skulle vara maximalt tre år gamla, eftersom Statens beredning för medicinsk utvärdering (SBU) gjort en liknande rapport 2005 om nya biologiska läkemedel vid måttlig till svår plackpsoriasis. Endast artiklar som var baserad på en långtidsbehandling och som var baserad på läkemedlens effekt valdes ut. Ingen avgränsning avseende ålder eller kön gjordes. Artiklarna som användes var alla på engelska och för att öka artiklarnas kvalitet begränsades sökningen till randomiserade kontrollerade kliniska prövningar (RCT).
Sökningarna resulterade i att fyra artiklar valdes ut till studien.
En separat sökning gjordes med ordet psoriasis och biological therapy för att hitta artiklar som inkluderade alla biologiska läkemedel vid behandling av psoriasis. Resultatet gav ett antal artiklar från vilka en meta-analys valdes ut. Totalt ingår därmed fem artiklar i denna litteraturstudie.
RESULTAT
Tabell 1 visar hur många artiklar litteratursökningen gav. För att göra en första bedömning av artiklarna gjordes en avstämning mot syftet med denna litteraturstudie. Endast artiklar
baserade på långtidsbehandling och effekt av läkemedlen valdes ut.
Tabell 1. Sökstrategi: Psoriasis och biologisk läkemedel PubMed 1995-2009
Söktrategi:
1
Limits: Published in the last 3 years
Human
Langues: English, Swedish Type of article: RCT Sökord:
Psoriasis AND Adalimumab (13) Efalizumab (13) Etanercept (17) Infliximab (11)
2
Limits: Published in the last 3 years
Human
Langues: English, Swedish Sökord:
Totalt fem artiklar valdes ut för att bearbeta litteraturstudiens frågeställning, fyra
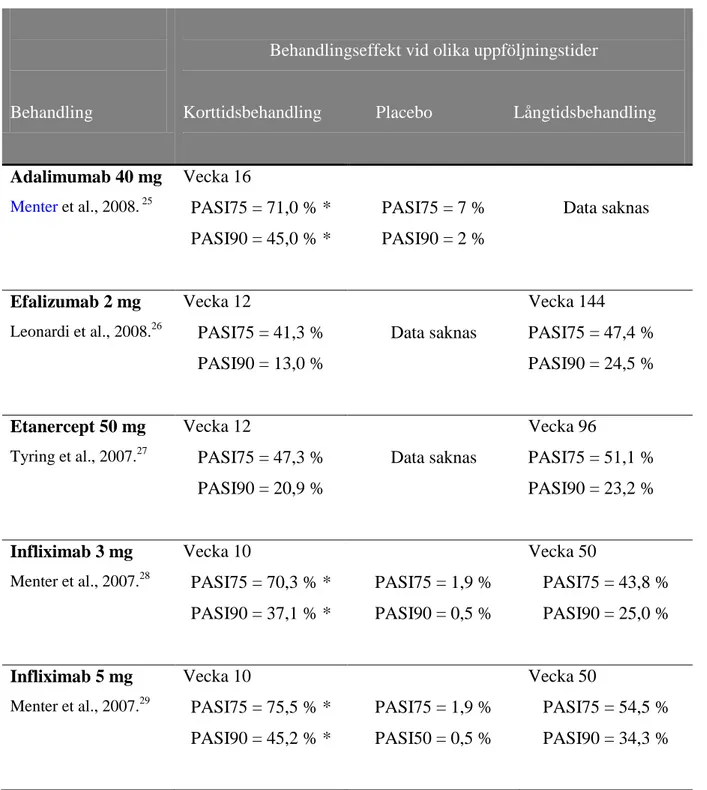
randomiserade placebokontrollerade studier och en meta-analys. Alla studierna analyserade effekt och säkerhet av biologiska läkemedel (adalimumab, efalizumab, etanercept och infliximab) vid måttlig till svår plackpsoriasis. Resultaten från monoterapistudierna sammanfattas i tabell 2.
Tabell 2. Sammanfattning av behandlingseffekter från de fyra monoterapistudierna.
Behandling
Behandlingseffekt vid olika uppföljningstider
Korttidsbehandling Placebo Långtidsbehandling
Adalimumab 40 mg Menter et al., 2008. 25 Vecka 16 PASI75 = 71,0 % * PASI90 = 45,0 % * PASI75 = 7 % PASI90 = 2 % Data saknas Efalizumab 2 mg Leonardi et al., 2008.26 Vecka 12 PASI75 = 41,3 % PASI90 = 13,0 % Data saknas Vecka 144 PASI75 = 47,4 % PASI90 = 24,5 % Etanercept 50 mg Tyring et al., 2007.27 Vecka 12 PASI75 = 47,3 % PASI90 = 20,9 % Data saknas Vecka 96 PASI75 = 51,1 % PASI90 = 23,2 % Infliximab 3 mg Menter et al., 2007.28 Vecka 10 PASI75 = 70,3 % * PASI90 = 37,1 % * PASI75 = 1,9 % PASI90 = 0,5 % Vecka 50 PASI75 = 43,8 % PASI90 = 25,0 % Infliximab 5 mg Menter et al., 2007.29 Vecka 10 PASI75 = 75,5 % * PASI90 = 45,2 % * PASI75 = 1,9 % PASI50 = 0,5 % Vecka 50 PASI75 = 54,5 % PASI90 = 34,3 % * P < 0.001 jämfört med placebo.
De individuella artiklarna sammanfattas i tabellen nedan (tabell 3), därefter följer en mera detaljerade redovisning av varje enskild studie.
Tabell 3. Översikt av granskade studier
Studietitel Syfte Resultat
Adalimumab therapy for
moderate to severe psoriasis: A randomized,
controlled phase III trial
Menter et al., 2008.25
Syftet med studien var att utvärdera effekt och
säkerhet av adalimumab vid måttlig till svår psoriasis och jämföra regelbunden mot intermittent
behandling.
Vid vecka 16 hade 71 % av adalimumabbehandlade
patienter uppnått PASI75 medan 45 % uppnått PASI90. Det sekundära effektmåttet (andelen patienter med minskad effekt efter avslutad behandling) visade att fler i
adalimumab/placebogruppen (28 %) än i adalimumab/adalimumabgruppen (5 %) fick minskad effekt mellan vecka 33 och 52.
Efalizumab: results of a 3-year
continuous dosing study for the long-term control of psoriasis
Leonardi et al., 2008.26
Syftet med studien var att undersöka efalizumabs effekt och säkerhet vid regelbunden
långtidsbehandling av psoriasis.
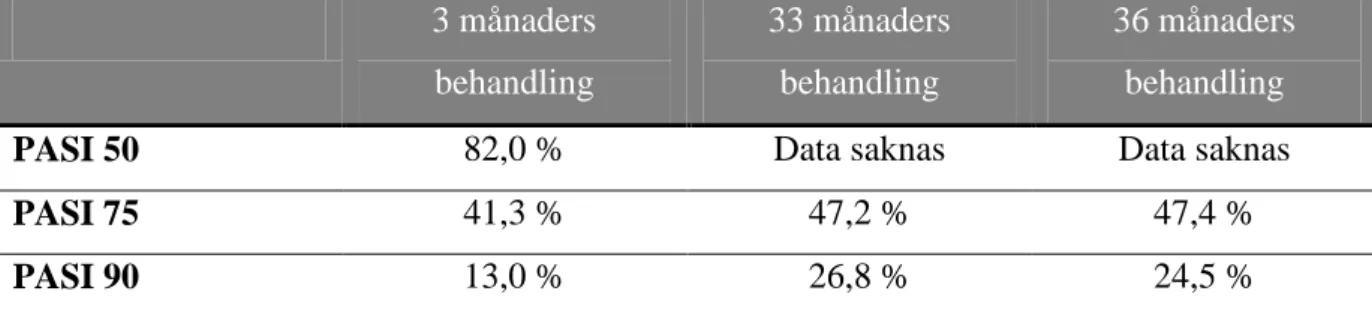
Efter 3 månader uppnådde 41,3 % PASI75 medan 13,0 % uppnådde PASI90. Efter 36 månader uppnådde 47,7 % PASI75 och 24,5 % PASI90.
.
Long-term Safety and Efficacy of 50 mg of Etanercept Twice Weekly in Patients With Psoriasis
Tyring et al., 2007.27
Studiens syfte var att undersöka säkerhet och effekt vid
långtidsbehandling av psoriasis med etanercept, 50 mg två ggr per vecka.
Vid vecka 12 hade 47,3 % uppnått PASI75 och 20,9 % uppnått PASI90, medan vid vecka 96 hade 51,1 % uppnått PASI75 och 23,2 % uppnått PASI90. A randomized comparison of continuous vs. intermittent infliximab maintenance regimens over 1 year in the treatment of moderate-to-severe plaque psoriasis.
Menter et al., 2007.28
Studiens syfte var att undersöka säkerhet och effekt av
regelbunden (var 8e vecka) och intermittent (vid behov) behandling med infliximab.
Efter 10 veckors behandling med infliximab (5 mg/kg och 3 mg/kg) uppnådde 75,5 % respektive 70,3 % av patienterna PASI75 medan PASI90 uppnåddes av 45,2 % och 37,1 % av patienterna. Efter 50 veckors behandling visade studien att en regelbunden behandling med
infliximab 5 mg/kg ger bättre effekter jämfört med 3 mg/kg.
Safety and efficacy of alefacept, efalizumab, etanercept and infliximab in treating moderate to severe plaque psoriasis: a meta-analysis of randomized controlled trials Brimhall et al., 2008.29
Syftet var att jämföra effekt och säkerhet av olika biologiska preparat vid behandling av plackpsoriasis.
Alla biologiska läkemedel var verksamma. Infliximabbehandlade patienter var den gruppen som bäst uppnådde PASI75 (RR= 17,40, NNT=2) därefter kom etanercept (RR=11,73, NNT=3), efalizumab (RR=7,34, NNT=4) och alefacept (RR=3,70, NNT=8). Studien visade även en ökning av biverkningar hos alefacept (RR=1,09, P=0,03, NNH=15), efalizumab (RR=1,15,
P<0,001, NNH=9) och infliximab
Adalimumab therapy for moderate to severe psoriasis: A randomized,
controlled phase III trial
Menter A, Tyring SK, Gordon K, Kimball AB, Leonardi CL, Langley RG, Strober BE, Kaul M, Gu Y, Okun M, Papp K.
Journal of the American Academy of Dermatology. 58:106-15, 2008.
Syfte
Syftet var att utvärdera effekt och säkerhet av adalimumab vid måttlig till svår psoriasis och jämföra regelbunden mot intermittent behandling.
Studiedesign
Studien var en randomiserad, dubbelblindad, placebokontrollerad, multicenterstudie som genomfördes under 52 veckor, vid 67 centra i USA och 14 centra i Kanada. Studien var uppdelad i tre behandlingsomgångar (period A, B och C). Inklusionskriterier var stabil psoriasis diagnostiserad sedan sex månader, plackpsoriasis omfattande mer än 10 % av kroppsytan, PASI-värde större än 12 och alla patienter över 18 år. Annan samtidig tillåten behandling var milda topikala glukokortikoider på fotsulan, hårbotten, ansiktet och handflator. Washout perioden för tidigare UVB-behandling och topikala läkemedel var två veckor innan studiens start. Efalizumabbehandlade patienter fick avsluta sin behandling 6 veckor innan studiens start och 12 veckor gällde för andra biologiska behandlingar. Under period A randomiserades patienterna till två olika grupper, adalimumabgruppen och placebogruppen. Adalimumabpatienter fick en inledande engångsdos på 80 mg adalimumab vid vecka 0 och därefter injektioner varannan vecka med 40 mg adalimumab (vecka 1-15). Placebogruppen fick en inledande engångsdos placebo och därefter placeboinjektioner varannan vecka. De patienter som uppnått PASI75 efter period A fick delta i en öppen behandlingsomgång (period B). För att behålla period A blindad fick placebogruppen vid vecka 16 två injektioner på 40 mg adalimumab och adalimumabgruppen fick två injektioner med placebo. Period B började vid vecka 17 och pågick fram till vecka 31. Patienter som visade mindre än 75 % förbättring i PASI vid vecka 16 behandlades separat i en open-label förlängningsstudie med adalimumab 40 mg varannan vecka. De patienter som gick vidare till studiens sista period (period C) var de som efter period B uppnådde mer än 75 % förbättring av PASI medan patienter som uppnådde >PASI50 och <PASI75 deltog i open-label förlängningsperioden. För att
fortfarande behålla studien blindad fick placebobehandlade patienter 40 mg adalimumab under period C medan adalimumab behandlade patienter randomiserades till en placebogrupp (placebo varannan vecka) eller adalimumabgrupp (40 mg adalimumab varannan vecka). Studiens primära effektmått (enligt intention-to-treat analys, ITT) var andel patienter som uppnått PASI75 efter 16 veckors behandling. Sekundära effektmått var andel patienter som fick minskad effekt (< PASI50 jämfört med basvärdet vecka 0 samt ett PASI-värde som var minst 6 poäng högre än i vecka 33) mellan vecka 33 och 52.
Resultat
Totalt 1 212 patienter inkluderades i studien och patienterna randomiserades till en
placebogrupp (398 patienter) och en adalimumabgrupp (814) vid vecka 0. Av dessa gick 580 adalimumabbehandlade patienter och 26 placebobehandlade patienter vidare till open-label period B baserat på uppnått PASI75. 203 adalimumabpatienter och 329 placebopatienter med <PASI75 gick vidare till open-label förlängningsperioden. Vid vecka 33 randomiserades 409 patienter (>PASI75) till en behandling med adalimumab 40 mg varannan vecka eller placebo.
Effektutvärdering
Efter 16 veckors behandling var andelen patienter som uppnådde PASI75 statistiskt
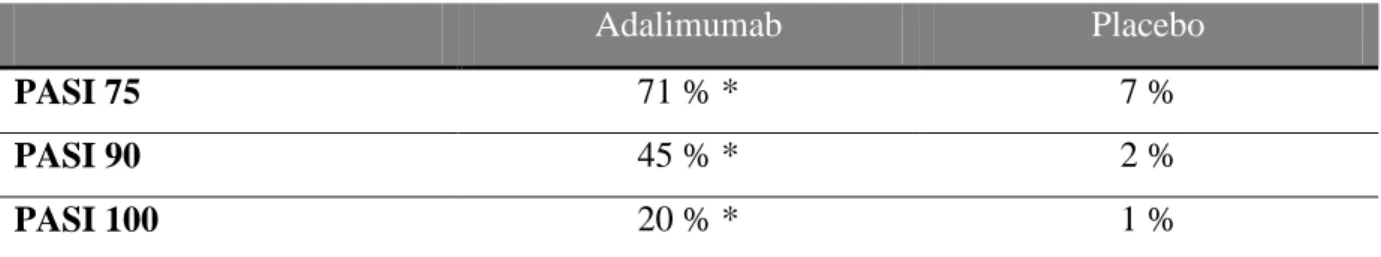
signifikant större för adalimumabbehandlade patienter (71 %) jämfört med placebobehandlade patienter (7 %, P<0,001). Andelen patienter som uppnådde PASI90 och 100 var också större för adalimumabbehandlade patienter jämfört med placebobehandlade patienter (se tabell 4).
Tabell 4. Andel patienter i adalimumab och placebogruppen som uppnått PASI75, 90 och 100 efter 16 veckors behandling. Adalimumab Placebo PASI 75 71 % * 7 % PASI 90 45 % * 2 % PASI 100 20 % * 1 % * P < 0,001 baserat på ITT.
Det sekundära effektmåttet (andelen patienter med minskad effekt efter avslutad behandling visade att statistiskt signifikant fler i adalimumab/placebogruppen (28 %) än i
adalimumab/adalimumab gruppen (5 %) fick minskad effekt mellan vecka 33 och 52 (P<0,001).
Säkerhetsutvärdering
Ingen statistiskt signifikant skillnad i biverkningar observerades under studiens gång. Andelen patienter med vanliga biverkningar under period A var något större hos
adalimumabbehandlade patienter jämfört med placebo (62,2 % vs. 55,5 %) men skillnaden var inte statistiskt signifikant. De vanligaste biverkningarna var övre luftvägsinfektion, nasofaryngit och bihåleinflammation. Lokala reaktioner vid injektionsstället uppkom hos 3,2 % av adalimumabbehandlade patienter jämfört med 1,8 % av placebobehandlade patienter (ej statistiskt signifikant). Allvarliga biverkningar var 1,8 % hos båda grupperna. Infektioner som cellulit (mjukdels infektion) var den vanligaste typen av allvarliga biverkningar hos
Efalizumab: results of a 3-year continuous dosing study for the long-term
control of psoriasis
Leonardi C, Menter A, Hamilton T, Caro I, Xing B and Gottlieb AB.
The British Journal of Dermatology 158:1107–1116, 2008.
Syfte
Syftet med studien var att undersöka efalizumabs effekt och säkerhet vid regelbunden långtidsbehandling av psoriasis.
Studiedesign
Studien var en öppen, multicenter fas 3 klinisk studie. Inklusionskriterier var vuxna patienter (över 18 år) med måttlig till svår plackpsoriasis, psoriasis diagnostiserad sedan minst sex månader, PASI-värde större eller lika med 12 och plackpsoriasis på mer än 10 % av
kroppsytan. Studien var uppdelad i tre-månaderssegment och utvärdering av PASI gjordes i slutet av varje segment (var 3e månad). Tidigare studier hade antytt att patienter med plackpsoriasis har fått hudrodnad under behandling med efalizumab. Ett av studiens effektmått var därför att undersöka efalizumabs effekt med eller utan tillägg av
glukokortikoidsalva under den första behandlingsperioden (3 månader). Under den första behandlingsperioden behandlades 169 patienter med efalizumabinjektion 2 mg/kg/vecka samt salva innehållande fluocinolone acetonide (från vecka 9-12) medan 170 patienter fick
efalizumabinjektion 2 mg/kg/vecka samt vaselin som placebo. Studiens andra
behandlingsomgång var en långtidsobservationsperiod där patienter som uppnått PASI50 efter första perioden fick delta. Under denna del av studien behandlades patienterna med
efalizumab subkutant 1 mg/kg/vecka och effekten utvärderades var tredje månad. Om patienternas tillstånd försämrades under månad 4-15 (förlust av ≥ 50 % av den förbättring som uppnåtts mellan basvärdet och vecka 12) behandlades de omedelbart med efalizumab 2 mg/kg/vecka. Vid behov kunde dosen ökas upp till 4 mg/kg/vecka. Totalt behandlades 25 patienter med en höjd efalizumabdos, 10 fick 3 mg/kg/vecka och 15 fick 4 mg/kg/vecka under i genomsnitt fyra veckor. Inga ökade doser tilläts efter månad 15. Användning av
mjukgörande krämer, preparat för hårbotten, topikala behandlingar och ultraviolett
ljusbehandling (UVB) var tillåtna. All systemisk behandling avbröts en månad innan studiens start.
Studien utvärderades både med ITT analys och per protokoll analys (as-treated analys). ITT analysen omfattade 339 patienter. Patienter som avbröt behandlingen under den första perioden samt patienter som inte uppnådde PASI50 klassades som non-responers.
Resultat
Totalt 339 patienter med måttlig till svår plackpsoriasis ingick i studien. Andelen patienter som fullföljde den första behandlingsperioden var 308 varav 290 av dem gick vidare till studiens andra omgång (146 av dessa medverkade under totalt 33 månader). I den sista studiefasen (sista 3 månaderna) deltog 113 patienter varav 108 fullföljde denna fasen och således medverkade i hela studien, 36 månader. Totalt 231 patienter avbröt studien, 33 av dessa avbröt på grund av lokala reaktioner vid injektionsstället och 61 avbröt pga. utebliven effekt. En annan orsak till avhopp var biverkningar (47 patienter, 23,7%).
Effektutvärdering
Efter första perioden uppnådde 82.0 % av alla patienter PASI50, 41,3 % uppnådde PASI75 och 13,9 % uppnådde PASI90. Användning av glukokortikoidsalva under första perioden visade ingen signifikant effekt på PASI-värdena. PASI75 uppnåddes av 42,0 % som behandlades med efalizumab samt fluocoinolon acetonide salva och 40,6 % av dem som behandlades med efalizumab och vaselin. Efter 33 månaders behandling uppnådde 47,2 % av patienterna PASI75 och 26,8 % PASI90 (se tabell 3). Efter 36 månaders behandling uppnådde 47,4 % av patienterna PASI75 och 24,5 % uppnådde PASI90 enligt ITT (se tabell 5).
Tabell 5. Sammanfattning av resultat angående behandlingseffekt med 1 - 2 mg/kg efalizumab per vecka enligt ITT. 3 månaders behandling 33 månaders behandling 36 månaders behandling
PASI 50 82,0 % Data saknas Data saknas
PASI 75 41,3 % 47,2 % 47,4 %
PASI 90 13,0 % 26,8 % 24,5 %
Av 25 patienter som behandlades med en ökad dos efalizumab uppnådde tre PASI75. För att utvärdera effekten av UVB på behandlingen genomfördes en subanalys. Subanalysen var
baserad på patienter som använde UVB varav 41,3 % av fluocinolone acetonide patienter och 45,4 % av placebogruppen uppnådde PASI75 enligt ITT analys (från månad 3 till 36). Per protokoll analysen (as-treated analysen) visade att PASI75 uppnåddes av 74,8 % och PASI90 uppnåddes av 41,1 % under andra perioden (se tabell 4). Under den sista perioden (månad 36) uppnåddes PASI75 av 72,6 % medan PASI90 uppnåddes av 39,8 % (se tabell 4). PASI50 vid månad 33 och 36 var 94,0 % (se tabell 6).
Tabell 6. Andel patienter som uppnådde PASI50, 75 och 90 enligt per protokoll analys.
33 månaders behandling 36 månaders behandling
PASI 50 94,0 % 94,0 %
PASI 75 74,8 % 72,6 %
PASI 90 41,1 % 39,8 %
Säkerhetsutvärdering
De vanligaste biverkningarna var hosta, rinit, bihåleinflammation och icke specifika infektioner. Inga särskilda allvarliga biverkningar rapporterades. Ingen ökning av
biverkningar eller allvarliga biverkningar uppkom under studien. Förekomst av maligniteter var låg och stabil under studiens gång. De vanligaste maligniteterna var icke-melanom
hudcancer (22 fall hos 11 patienter) hos patienter som tidigare behandlats med ljusbehandling. Andra maligniteter var bl.a. lymfom (2 patienter), mag-tarmcancer (2 patienter), lungcancer (1 patienter), prostatacancer (1 patient) och melanomliknande hudförändring (1 patient).
Long-term safety and efficacy of 50 mg of etanercept twice weekly in
patients with Psoriasis
Tyring S, Gordon KB, Poulin Y, Langley RG, Gottlieb AB, Dunn M, Jahreis A.
Archives of Dermatology, 143:719-26, 2007.
Syfte
Studiens syfte var att undersöka säkerhet och effekt vid långtidsbehandling av psoriasis med etanercept, 50 mg två ggr per vecka.
Studiedesign
Studien var en fas 3, dubbelblindad, placebokontrollerad och randomiserad multicenterstudie. Studien baseras på 618 vuxna patienter från 39 olika städer i USA och Kanada. Studiens första del var en 12 veckors dubbelblindad behandlingsperiod och del två innefattade en öppen uppföljningsfas. Patienterna behandlades slumpmässigt med subkutant injektion av placebo eller 50 mg etanercept 2 ggr/vecka under 12 veckor i den dubbelblindade perioden. Därefter behandlades 591 av dessa patienter med 50 mg etanercept 2ggr/vecka under en öppen underhållsbehandling. Alla patienter hade måttlig till svår plackpsoriasis omfattande minst 10 % av kroppsytan och PASI större eller lika med 12 . Patienterna hade behandlats tidigare med PUVA eller systemisk behandling. Endast användning av mjukgörande krämer och svaga topikala glukokortikoider på ljumsken, hårbotten och armhålan var tillåtet under studiens gång.
Det primära effektmåttet var uppnådd PASI75 efter 12 veckors behandling samt en jämförelse av effekt av etanercept 5 mg 2ggr/vecka med placebo32. Säkerhetsdata byggde på infektioner, allvarliga infektioner, biverkningar, allvarliga biverkningar och lokala reaktioner på
injektionsstället. Studien analyserades enligt intention-to-treat (ITT).
Resultat
Studien inkluderade 618 patienter som slumpmässigt behandlades med etanercept 50 mg 2 ggr/vecka (311 patienter) eller placebo (307 patienter) under 12 veckors dubbelblindad behandling. I den andra delen deltog 519 patienter varav 127 avbröt behandlingen.
Effektutvärdering
Etanercept/etanerceptgruppen visade en klinisk förbättring i PASI under 96 veckors
behandling. Vid vecka 12 visades en statistiskt signifikant skillnad mellan etanerceptgruppen och placebogruppen (se tabell 7)
Tabell 7. Jämförelse av etanerceptgruppen och placebogruppen vid vecka 12.
Etanercept
Efter 12 veckor behandling
Placebo
Efter 12 veckor behandling
PASI 50 73,6 % * 14 %
PASI 75 47,3 % * 5 %
PASI 90 20,9 % * 1 %
* P<0,001 jämfört med placebo.
Vid vecka 96 uppnåddes PASI50, 75 och 90 av 79,1 %, 51,6 % och 22,8 % av patienterna i placebo/etanerceptgruppen, medan PASI50, 75 och 90 uppnåddes av 82,6 %, 51,1 % och 23,2 % patienter i etanercept/etanercept gruppen.
Totalt 320 patienter uppnådde PASI75 vid vecka 48, varav 238 (74,4 %) bevarade PASI75 medan 82 (25,6 %) förlorade PASI75.
Säkerhetsutvärdering
Inga statistiskt signifikanta skillnader i biverkningar rapporterades i studien. Lokala reaktioner vid injektionsstället var den vanligaste biverkningen och förekom mer hos etanerceptgruppen jämfört med placebogruppen. Mindre vanliga och sällsynta allvarliga biverkningar var hjärtinfarkt, basalcellscarcinom och depression. Inga av dessa biverkningar rapporterades i placebogruppen.
Vid jämförelse av 12 veckors behandling och 96 veckors behandling såg man att andelen biverkningar inte ökade vid långtidsbehandling.
A randomized comparison of continuous vs. intermittent infliximab
maintenance regimens over 1 year in the treatment of moderate-to-severe
plaque psoriasis
Menter A, Feldman SR, Weinstein GD, Papp K, Evans R, Guzzo C, Li S, Dooley LT, Arnold C, and Gottlieb AB.
Journal of the American Acadamy of Dermatology, 56:31.e1-15, 2007.
Syfte
Studiens syfte var att undersöka säkerhet och effekt av regelbunden (var 8e vecka) och intermittent (vid behov) behandling med infliximab.
Studiedesign
Studien var en randomiserad, dubbelblind undersökning som utvärderade säkerhet och effekt av infliximab hos 835 vuxna patienter med måttlig till svår plackpsoriasis. Patienter
rekryterades från 36 olika städer i USA, Kanada och Europa. Alla inkluderade patienter hade plackpsoriasis omfattande minst 10 % av kroppsytan och PASI-värde större eller lika med 12. Patienterna hade tidigare behandlats med ljusbehandlingar eller systemisk behandling. Ingen av patienterna hade tidigare diagnos på allvarliga infektioner, lymfoproliferativ sjukdom eller tuberkulos. Under studiens gång tilläts inga andra tidigare psoriasisbehandlingar som
ljusbehandling, systemisk behandling eller andra traditionella behandlingar. Efter vecka 10 tilläts endast användning av svaga topikala glukokortikoider på ansiktet och ljumskarna. Användning av DMARD (disease-modifying antirheumatic drugs) var inte heller tillåtet men stabila doser av NSAID (nonsteroidal anti-inflammatory drugs) var tillåtna.
Patienterna randomiserades slumpmässigt till behandling med infliximab intravenös infusion vid vecka 0, 2 och 6 i dosen 3 mg/kg, 5 mg/kg eller placebo. Vid vecka 14, randomiserades infliximabbehandlade patienter till att fortsätta med samma doser antingen regelbundet (var 8e vecka) eller intermittent (vid behov). Patienterna stratifierades efter huruvida de uppnått PASI75 vid vecka 10 eller inte. Patienter med regelbunden behandling fick intravenös
infusion i dos 3 mg/kg eller 5 mg/kg vid vecka 14, 22, 30, 38 och 46 (var 8e vecka). Patienter som grupperades i vid behov gruppen fick sin dos (3 mg/kg eller 5 mg/kg infliximab) vid varje läkarbesök då deras PASI värde var mindre än 75 % förbättring jämfört med basvärdet. Läkarbesök ägde rum var 4e vecka och vid varje besök fick patienterna antingen infliximab
eller placebo beroende på PASI värdet. Patienter som ursprungligen behandlats med placebo korsade efter 14 veckors behandling över till infliximab 5 mg/kg vecka 16, 18, 22 och därefter var 8e vecka.
Det primära effektmåttet var uppnådd PASI75 efter 10 veckors behandling. Andra effektmått inkluderade PASI75 och PASI90 under 50 veckor. Studien analyserades enligt intention-to-treat.
Resultat
Av 835 patienter randomiserades 313 patienter till behandling med infliximab 3 mg/kg, 314 patienter till infliximab 5 mg/kg och 208 till placebo. Efter 50 veckors behandlig hade 252 patienter (30.2 %) avbrutit behandlingen. Av 595 patienter som genomgick den andra randomiseringen vid vecka 14 avbröt 162 (27,2 %) behandlingen.
Effektutvärdering
Tabellen nedan (tabell 8) visar andelen patienter som uppnått PASI75 och PASI90 vid vecka 10.
Tabell 8. Primär effektvariabel: andel patienter med PASI75 och PASI90 vid vecka 10.
Placebo Infliximab 3 mg/kg Infliximab 5 mg/kg
PASI75 1,9 % 70,3 % * 75,5% *
PASI90 0,5 % 37,1 % * 45,2 % *
* P < 0,001 jämfört med placebo.
Från vecka 16 fram till vecka 50 var genomsnittlig PASI förbättring 89,6 % för gruppen som fick 5 mg/kg regelbundent jämfört med 76,4 % för gruppen som fick vid behov (P< 0.001). Motsvarande siffror för grupperna som fick 3 mg/kg var 80,6 % för den regelbunden gruppen jämfört med 72,4 % för gruppen som fick vid behov (P< 0.001).
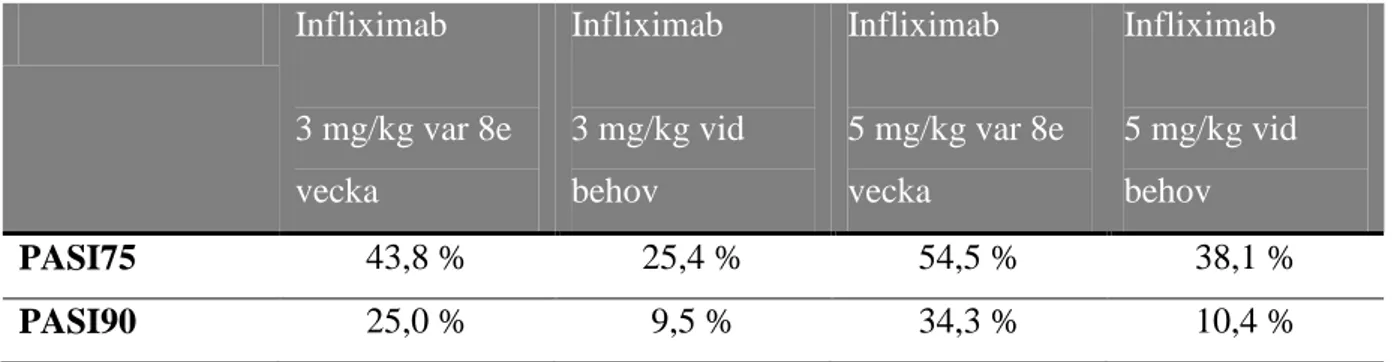
Efter 50 veckors behandling visade den regelbundna behandlingen gynnsammare effekter jämfört med gruppen som fick intermittent behandling samtidigt som 5 mg/kg dosen gav bättre resultat. Tabell 9 visar andelen patienter som uppnått PASI75 och 90 vid vecka 50.
Tabell 9. Andel patienter som uppnått PASI75 och 90 vid vecka 50.
Säkerhetsutvärdering
Inga statistiskt signifikanta skillnader i biverkningar rapporterades i studien.
Infusionsrelaterade biverkningar som huvudvärk, svalginflammation, illamående, värk, bihåleinflammation, klåda, hosta, rinit och hypertoni var mycket vanliga. Dessa biverkningar sågs mer hos infliximabbehandlade patienter än hos placebogruppen.
Infliximab 3 mg/kg var 8e vecka Infliximab 3 mg/kg vid behov Infliximab 5 mg/kg var 8e vecka Infliximab 5 mg/kg vid behov PASI75 43,8 % 25,4 % 54,5 % 38,1 % PASI90 25,0 % 9,5 % 34,3 % 10,4 %
Safety and efficacy of alefacept, efalizumab, etanercept and infliximab in
treating moderate to severe plaque psoriasis: a meta-analysis of
randomized controlled trials
Brimhall AK, King LN, Licciardone JC, Jacobe H and Menter A.
The British Journal of Dermatology, 159:274-85, 2008.
Syfte
Syftet var att studera och jämföra effekt och säkerhet av olika biologiska preparat vid behandling av plackpsoriasis.
Studiedesign
Studien är en meta-analys som bygger på 16 studier med totalt 7 931 patienter (5 454
behandlade patienter och 2 477 placebopatienter). Studierna var randomiserade, kontrollerade, dubbelblinda, monoterapier med alefacept, efalizumab, etanercept eller infliximab för
behandling av måttlig till svår psoriasis. Tre studier med alefacept (n= 1289), fem studier med efalizumab (n = 3130), fyra studier med etanercept (n = 2017) och fyra studier med infliximab (n=1495) inkluderades. Alla studier hade ungefär samma baseline, inklusions- och
exklusionskriterier.
Effekt mättes som 50, 75 eller 90 % förbättring av hudförändringar hos patienterna (PASI50, 75 och 90) efter 10-14 veckor behandling. PASI50 användes huvudsakligen i alefacept- och efalizumabstudierna medan i etanercept- och infliximabstudierna användes mest PASI90. För säkerhet var studiens primära effektmått andelen patienter med en eller flera biverkningar och ett sekundärt effektmått var andelen patienter med en eller flera allvarliga biverkningar. Resultaten anges med 95 % konfidensintervall (CI).
Resultat Alefacept
Tre alefacept studier ingick varav två använde intravenös tillförsel (ca 2,5 - 15 mg per vecka) och en använde intramuskulär tillförsel (10-15 mg per vecka). Enligt farmakodynamiska studier är 7,5 mg intravenöst bioekvivalent med 15 mg intramuskulärt. Totalt 1001 patienter uppnådde PASI75 vid behandling med bioekvivalenta doser alefacept vilket gav RR (relativ risk) = 3,70 (CI = 2,38–5,75, P<0,001), NNT (number needed to treat) = 8 (CI = 5,05–12,20).
Relativ risk för att uppnå PASI75 hos alla 1289 patienter med olika alefacept doser var 3,20 (CI = 2,09–4,92, P<0,001). NNT var fortfarande 8 (CI = 6,76–11,90). RR för att uppnå PASI50 för patienter behandlade med bioekvivalenta alefaceptdoser var 2,71 (CI = 1,91– 3.85), NNT = 4 (CI= 3.07–4,48).
Efalizumab
För efalizumab användes fem RCT studier. Relativ risk för efalizumabbehandlade patienter (subkutant 1 mg/kg) jämfört med placebogruppen var 7,34 (CI = 5,23–10,30, P<0,001) för att uppnå PASI75. Beräknat NNT var 4 (CI = 3,36–5,24) efter 12 veckors behandling. Relativ risk för 1-2 mg/kg behandlade patienter var 7,33 (CI= 5,28–10,17, P<0,001). Detta effektmått beräknades på 3130 patienter efter 12 veckors efalizumabbehandling eller placebo där NNT fortsatte att vara 4 (CI= 3,58–4,90 ). RR för att uppnå PASI50 för efalizumabbehandlade patienter (1 mg/kg/veck) var 3,82 (CI = 3,26–4,48) och NNT = 3 (CI= 2,27–2,69).
Etanercept
För undersökning av etanercept användes fyra studier. Doseringen av etanercept varierade från 25 mg en gång per vecka till 50 mg 2ggr per vecka. Tillförsel av etanercept sker endast subkutant. Relativ risk för PASI75 var 10,20 (CI = 5,87 – 17,72, P<0,001) för 844 patienter som behandlades med 25mg 2ggr/vecka och NNT var 4 (CI = 2,96–4,10). Patienter som behandlades med 50mg 2ggr/vecka uppnådde en RR på 11,73 (CI = 8,04–17,11, P<0,001) och NNT = 3 (CI= 2,07–2,49). RR beräknades även för sammanlagda resultat från olika doseringar (25mg/vecka, 25mg 2ggr/vecka eller 50 mg 2ggr/vecka) vilket gav RR = 10,43 (CI = 7,20–15,11, P<0,001) och NNT = 3(CI = 2,41–3,72). Totalt behandlades 1334 patienter med 50 mg etanercept 2ggr/vecka som uppnådde PASI90. Relativ risk för dessa patienter var 21,44 (CI = 9,52–48,26, P<0,001) och NNT ökade till 5 (CI = 4,29–5,88).
Infliximab
Fyra studier med infliximab ingick i meta-analysen. Infliximab administrerades genom långsam intravenös infusion under 2-3 timmar. Relativ risk för att uppnå PASI75 hos 1072 patienter som behandlades med 50 mg/kg var 17,40 (CI= 6,41–47,19, P<0,001). En annan undersökning gjordes på 3 olika intravenösa infusionsdoser (3, 5 eller 10 mg/kg) eller placebo under 10 veckors behandling på 1495 patienter. Administreringen gjordes vid vecka 0, 2 och 6 och RR blev 16,52 (CI= 5,96–45,80, P<0,001) och NNT = 2 (CI= 1,42-1,38) för PASI75. För PASI90 hade 714 patienter behandlade med infliximab 5 mg/kg nästan 50 gånger större
chans att uppnå PASI90 jämfört med 336 patienter i placebogruppen (RR= 49,42, CI = 16,01-152,54, P<0,001). NNT fortsatte vara 2 för PASI90 (CI = 1,67–2,31).
Säkerhetsutvärdering Alefacept
Studierna rapporterade inte hur många patienter som fick biverkningar eller allvarliga biverkningar efter intramuskulär behandling. Risken för biverkning var 9 % högre hos behandlade patienter än hos placebopatienter (RR = 1,09, CI= 1,01–1,18, P=0,03), NNH (number needed to harm) = 15 (CI= 7,63–142,86). De vanligaste typerna av biverkningar var huvudvärk och faryngit. Allvarliga biverkningar framkom mest hos patienter som
behandlades intramuskulärt och mindre antal biverkningar sågs hos patienter som behandlades intravenöst jämfört med placebo.
Efalizumab
Efalizumabbehandlade patienter fick 15 % mer biverkningar jämfört med placebogruppen, RR= 1,15 (CI = 1,09–1,20, P<0,001) och NNH = 9 (CI= 7,30–13,88). Vanliga biverkningar var huvudvärk, infektion och övre luftvägsinfektion.
Etanercept
Relativ risk för biverkningar visade ingen statistiskt signifikant ökning vid behandling med etanercept. Detta gällde även allvarliga biverkningar. De vanligaste biverkningarna
rapporterade med etanercept var lokala reaktioner vid injektionsstället, huvudvärk och övre luftvägsinfektion.
Infliximab
Iinfliximabbehandlade patienter fick 18 % mer biverkningar jämfört med palcebogruppen, RR= 1,18 (CI = 1,07–1,29, P<0,001) och NNH=9 (CI = 5,99–19,61). De vanligaste biverkningarna var övre luftvägsinfektion, huvudvärk, ökning av leverenzymer och andra infektioner.
DISKUSSION
Eftersom studiedesign, population och upplägg i de olika monoterapistudierna inte var exakt lika, är det svårt att jämföra resultaten. Studierna har dock gemensamma inklusions- och exklusionskriterier i form av att samtliga patienter hade måttlig till svår psoriasis, PASI större eller lika med 12 och minst 10 % av kroppsytan var påverkad. Det primära effektmåttet i samtliga studier var andelen patienter med minst 75 % minskning av psoriasisförändringar efter en korttidsbehandling där antalet veckor varierade från 10-16.
Den första studien (Menter et al., 2008)25 jämförde effekt och säkerhet av adalimumab med placebo i en långtidsbehandling. En större andel adalimumabbehandlade patienter uppnådde PASI75 jämfört med placebogruppen vid vecka 16 och uppkomsten av vanliga biverkningar var också större hos behandlade patienter. Vad studien inte har tagit med är hur stor andel patienter som uppnått PASI75 och 90 vid vecka 52. Man rapporterar endast hur många som har förlorat behandlingseffekt mellan vecka 33 till 52.
Den andra studien (efalizumab, Leonardi et al., 2008)26 är den längsta studie som har undersökt ett biologiskt läkemedels effekt och säkerhet i ett långtidsperspektiv. Efalizumab rapporteras ha ett effektmässigt kliniskt värde, där ingen ökning av biverkningar, nya biverkningar eller organtoxicitet uppstod hos efalizumabbehandlade patienter. Jämfört med tidigare efalizumabstudier där användning av andra etablerade behandlingsalternativ inte var tillåtna, tillät man i den här studien annan behandling och det visade sig att användning av andra etablerade behandlingsalternativ inte har någon större påverkan på efalizumabeffekten. Eftersom studien var en långtidsstudie över flera år var den inte placebokontrollerad och därmed kunde inga statistiskt signifikanta resultat rapporteras i jämförelse med placebo. Studien tyder på att efalizumab tolereras väl under en lång tid hos patienter med
plackpsoriasis.
Studie 3 (Tyring et al., 2007)27 demonstrerar att behandling med 50 mg etanercept 2ggr/vecka leder till en minskning av psoriasis under långtidsbehandling (96 veckor). Även patienter som inledningsvis behandlades med placebo visade en snabb förbättring när de fick etanercept 50 mg vid vecka 13. Mycket vanliga biverkningar var blödningar på injektionsstället, huvudvärk och ryggsmärta. Inga allvarliga och sällsynta biverkningar som tuberkulos, demyeliniserande sjukdom eller opportunistisk infektion rapporterades i studien. Förlust av behandlingseffekt
sågs hos 25,6% av patienterna men de flesta behöll sin effekt fram till vecka 96. Det
spekuleras om att förlust av PASI75 kan bero på patientkompliance eftersom patienterna fick fortsätta sin behandling hemma på egen hand mellan vecka 48 till 96. Även om en del
patienter förlorade sin förbättring i PASI75 uppnådde 17,4 % av patienterna, som inte hade uppnått PASI75 vid vecka 48, PASI75 vid vecka 96.
Studie 4 (Menter et al., 2007)28 visar att ett flertal av infliximabbehandlade patienter
uppnådde PASI75. Samtidigt visar studien att både 3 mg/kg och 5 mg/kg har god effekt mot psoriasis. För att behandla en livslång sjukdom som psoriasis är det viktigt att uppnå en god initial förbättring men också en stabil och ihållande effekt. Studien visar att en regelbunden behandling (var åttonde vecka) med 5 mg/kg har bäst effekt under en långtidsperiod jämfört med andra dosvarianter (5 mg/kg vid behov, 3 mg/kg vid behov och regelbunden).
Den sista studien (Brimhall et al., 2008)29
är en kvantitativ meta-analys av effekt- och
säkerhetsdata för alefacept, efalizumab, etanercept och infliximab vid behandling av patienter med plackpsoriasis. Alla inkluderade RCT studier baserades på korttidsbehandling. Den beräknade relativa risken för PASI75 var ungefär 4, 7 och 12 för alefacept, efalizumab och etanercept. I diskussiondelen har studien rapporterat fel RR för infiximab (för PASI75), men man har rapporterat tydligt i resultatredovisningen (både i text och bild) att RR ska vara 17 och inte 19. Samtidigt var NNT för alefacept, efalizumab, etanercept och infliximab 8, 4, 3 och 2. Detta tyder på att infliximab har bäst effekt vid korttidsbehandling men inte
nödvändigtvis vid långtidsbehandling (se tabell 2 ovan). Rapporten visade en statistiskt signifikant ökning av biverkningar hos alefacept med 9 %, efalizumab med 15 % och
infliximab med 18 %. Studien visade även att ingen ökning av allvarliga biverkningar uppstod vid behandling med alefacept, etanercept eller infliximab. NNH för preparaten var 15, 9 och 9. Efalizumabbehandlade patienter visade dock en ökning av allvarliga biverkningar.
Adalimumab inkluderades inte i den här studien eftersom det inte fanns tillräckligt med kliniska prövningar. Man rapporterade dock resultat från en klinisk prövning som jämfört adalimumab och placebo under 16 veckors behandling. Artikeln om adalimumab i denna litteraturstudie (Menter et al., 2008)25 är en fortsättning på den artikel som rapporteras i meta-analysen (se studie 1, under Resultat).
De fyra monoterapistudierna gör gemensamt bedömningen att hudcancer inte beror på de biologiska läkemedlen utan snarare på att många patienter tidigare behandlats med någon
form av ljusbehandling. Detta visas tydligt i studie 3 (Tyring, et al. 2007)29 där
etanerceptbehandling av patienter med reumatoid artirit och patienter med psoriasis jämförts. En ökning av hudcancer rapporterades för psoriasispatienter medan ingen ökning av
hudcancer rapporterades för patienter med reumatoid artirt vilka också hade behandlats med etanercept (under 5 år). Detta tyder på att uppkomsten av hudcancer beror på
ljusbehandlingen hos psoriasispatienterna eftersom patienter med reumatoid artrit inte brukar behandlas med ljusbehandling.
Att leva med en synlig och livslång sjukdom som psoriasis kan vara svårt och kan påverka patientens dagliga liv på flera olika sätt. Det finns ingen behandling som botar psoriasis, däremot finns det behandlingar som är symtomlindrande. Hud är kroppens största organ och därför kan det dagliga livet påverkas av tidskrävande och framförallt dyra behandlingar. De nya biologiska läkemedlen är mycket dyrare än annan systembehandling och PUVA.
Biologiska läkemedel kostar mellan 65 000 – 105 000 för 24 veckors behandling per patient21 men som framgår av resultaten från denna litteraturstudie är de effektiva för behandling av psoriasis. Framtida jämförande kliniska prövningar som direkt jämför de olika biologiska läkemedlen mot varandra vad gäller klinisk effekt och säkerhet är dock önskvärda.
SLUTSATS
Biologiska läkemedel är de dyraste alternativen vid behandling av psoriasis men om andra behandlingsalternativ inte ger tillfredsställande effekt kan infliximab vara det bästa
alternativet. Det krävs dock jämförande studier som direkt undersöker vilket av de biologiska läkemedlen som är effektivast och som tolereras bäst av patienter med måttlig till svår
REFERENSER
1. Haitz KA, Kalb RE. Infliximab in the treatment of psoriasis in patients previously treated with etanercept. Journal of the Amercian Acadamy of Dermatololgy, 2007; 57:120-125.
2. Federman DG, Shelling M, Prodanovich S, Gunderson CG, Kirsner RS. Psoriasis: an opportunity to identify cardiovascular risk. The British Journal Of Dermatology, 2009;160:1-7.
3. läkemedelsboken 2007/2008. Apoteket AB, 2007 Stockholm.
4. http://www.pso.se/t3.aspx?p=288148 Besöktes Dec 2008 – Mars 2009
5. Ulger Z, Gelenava T, Kosay Y, Darcan S. Acute guttate psoriasis associated with streptococcal perianal dermatitis. Clinical Pediatrics (Phila),2007; 46:70-2l.
6.
http://www.lakemedelsverket.se/upload/H%C3%A4lso-%20och%20sjukv%C3%A5rd/behandlingsrek/psoriasis070126.pdf Besöktes Feb 2009 – Mars 2009
7. Rich P, Griffiths CE, Reich K, Nestle FO, Scher RK, Li S, Xu S, Hsu MC, Guzzo C. Baseline nail disease in patients with moderate to severe psoriasis and response to treatment with infliximab during 1 year. Journal of the American Acadamy of Dermatology, 2008; 58:224-231.
8. Eriksson MO, Hagforsen E, Lundin IP, Michaëlsson G .Palmoplantar pustulosis: a clinical and immunohistological study. The British Journal of Dermatology, 1998; 138:390-398.
9. Anna Jussila och Sara Sjötröm. Livskvalitet och copingstrategier vid psoriasis. En litteraturstudie. Y-uppsats, Malmö högskola/Hälsa och samhälle.
10. De Jong EM. The course of psoriasis. Clinics in Dermatology, 1997; 15:687-692.
11. www.fass.se Besöktes Jan 2009 – Mars 2009
12. Choi J, Koo JY. Quality of life issues in psoriasis. Journal of the American Acadamy of Dermatology, 49(2 Suppl):2003; S57-6.
13. http://www.vardguiden.se/templates/Article.aspx?ArticleID=2294 Besöktes Jan 2009 - Mars 2009
14. Abrams JR, Lebwohl MG, Guzzo CA, Jegasothy BV, Goldfarb MT, Goffe BS, Menter A, Lowe NJ, Krueger G, Brown MJ, Weiner RS, Birkhofer MJ, Warner GL, Berry KK, Linsley PS, Krueger JG, Ochs HD, Kelley SL, Kang S. CTLA4Ig-mediated blockade of T-cell costimulation in patients with psoriasis vulgaris. The Journal of Clinical Investigation, 1999; 103:1243-1252.
15. Mason AR, Mason J, Cork M, Dooley G, Edwards G. Topical treatments for chronic plaque psoriasis (Protocol). Cochrane Database of Systematic Reviews 2004, Issue 1. Art. No.: CD005028. DOI: 10.1002/14651858.CD005028.
16. http://www.psoriasisforbundet.se/t3.aspx?p=113182 Besöktes Feb 2009 – Mars 2009
17. http://www.fass.se/LIF/lakarbok/artikel.jsp?articleID=6468 Besöktes Feb 2009 – Mars 2009
18. Singri P, West DP, Gordon KB. Biologic Therapy for Psoriasis. Archives of Dermatology, 2002; 138:657-663.
19. http://www.lakemedelsverket.se/upload/H%C3%A4lso-%20och%20sjukv%C3%A5rd/behandlingsrek/psoriasis.pdf
21. http://sbu.se/upload/Publikationer/Content0/3/Nya_immunmodulerande_lakemedel_m attlig_svar_psoriasis_200607.pdf
22. Ashcroft DM, Li Wan Po A, Griffiths CE. Therapeutic strategies for psoriasis. Journal of Clinnical Pharmacy and Therapeutics,2000; 25:1-10.
23. Wolters M. Diet and psoriasis: experimental data and clinical evidence. The British Journal of Dermatology, 2005; 153:706-714.
24. Kabat-Zinn J, Wheeler E, Light T, Skillings A, Scharf MJ, Cropley TG, Hosmer D, Bernhard JD. Influence of a mindfulness meditation-based stress reduction
intervention on rates of skin clearing in patients with moderate to severe psoriasis undergoing phototherapy (UVB) and photochemotherapy (PUVA). Psychosomatic Medicine, 1998; 60:625-632.
25. Menter A, Tyring SK, Gordon K, Kimball AB, Leonardi CL, Langley RG, Strober BE, Kaul M, Gu Y, Okun M, Papp K. Adalimumab therapy for moderate to severe psoriasis: A randomized, controlled phase III trial. Journal of the American Academy of Dermatology, 2007; 58:106-115.
26. Leonardi C, Menter A, Hamilton T,_Caro I, Xing B and Gottlieb AB. Efalizumab: results of a 3-year continuous dosing study for the long-term control of psoriasis. The British Journal of Dermatology, 2008; 158:1107–1116.
27. Tyring S, Gordon KB, Poulin Y, Langley RG, Gottlieb AB, Dunn M, Jahreis A. Long-term safety and efficacy of 50 mg of etanercept twice weekly in patients with Psoriasis. Archives of Dermatology, 2007; 143:719-726.
28. Menter A, Feldman SR, Weinstein GD, Papp K, Evans R, Guzzo C, Li S, Dooley LT, Arnold C, and Gottlieb AB A randomized comparison of continuous vs. intermittent infliximab maintenance regimens over 1 year in the treatment of moderate-to-severe plaque psoriasis. Journal of the American Academy of Dermatology, 2007; 56:31.e1-15.
29. Brimhall AK, King LN, Licciardone JC, Jacobe H and Menter A. Safety and efficacy of alefacept, efalizumab, etanercept and infliximab in treating moderate to severe plaque psoriasis: a meta-analysis of randomized controlled trials. The British Journal of Dermatology, 2008; 159:274-285.
30. http://www.magskolan.se/ordbok.aspx Besöktes Mars 2009
31. www.tyda.se Besöktes Mars 2009
32. Tyring S, Gottlieb A, Papp K, et al. Etanercept and clinical outcomes, fatigue, and despression in psoriasis: double-blind placebo-controlled randomised phase III tiral. Lancet,2006; 367:29-35.
33. Feldman SR, Kreueger GG. Psoriasis assessment tools in clinical trials. Annals of the Rheumatic Diseases, 64 Suppl 2:65-8, 2005.