JÄMFÖRELSE AV VÄNSTER
FÖRMAKS STORLEK VID OLIKA
EKOKARDIOGRAFISKA
METODER
JÄMFÖRELSE AV VÄNSTER
FÖRMAKS STORLEK VID OLIKA
EKOKARDIOGRAFISKA
METODER
JESSICA BOHLIN
Bohlin, J. Jämförelse av vänster förmaks storlek vid olika ekokardiografiska metoder. Examensarbete i biomedicinsk laboratorievetenskap 15 högskolepoäng. Malmö Universitet: Fakulteten för hälsa och samhälle, institutionen för
biomedicinsk laboratorievetenskap, 2019.
Bedömning av vänster förmaks storlek är viktigt vid diagnosticering samt sjukdomsprognos, men även vid riskbedömning av allvarliga kardiovaskulära sjukdomar. Den vanligaste metoden för bedömning av vänster förmaks storlek är ekokardiografi. Vänster förmak kan bedömas utifrån olika mätmetoder där volymmätning i apikal fyrkammarvyn och tvåkammarvyn är den vanligaste mätningen som ger mest verklighetstroget resultat. Storleken kan även mätas genom mätning av den anteroposteriora diametern i parasternal långaxelsnitt. Syftet med studien var att undersöka om storleken skiljer sig signifikant åt mellan metoderna samt att se om mätningen i långaxelsnittet underskattar storleken jämfört med volymmätningarna. I studien analyserades 30 patienters
ekokardiografiska bilder med volymmätning samt mätning av den
anteroposteriora diametern. Korrelationsanalysen visade på signifikant positiv korrelation med en determinationskoefficient på 0,667 (P <0,001). Bland-Altmandiagrammet visade att alla värden förutom ett håller sig inom ett 95% konfidensintervall. Vid jämförelse i storleksklassificering metoderna mellan, så påvisades 60% likhet. Mätning av den anteroposteriora diametern är svår för oerfarna att utföra korrekt då det förekommer mycket artefakter och
volymmätningen är lättare att lära sig. Volymmätningarna har en större variation än dimensionsmåttet, vilket kan bero på att dimensionsmåttet begränsas av det thorakala rummet. Slutsatsen är att metoderna skiljer sig statistiskt signifikant åt och att dimensionsmåttet underskattar storleken på vänster förmak jämfört med volymmätningar.
Nyckelord: Anteroposteriora diameter, diastolisk dysfunktion, förmaks storlek,
Simpsons biplan, sjukdomsprognos, tvådimensionell ekokardiografi, vänster förmak.
COMPARISON OF LEFT ATRIAL
SIZE IN DIFFERENT
ECHOCARDIOGRAPHIC
METHODS
JESSICA BOHLIN
Bohlin, J. Comparison of left atrial size in different echocardiographic methods.
Degree project in Biomedical Laboratory Science 15 Credits. Malmö University:
Faculty of Health and Society, Department of Biomedical Science, 2019.
Assessment of left atrial size is important in diagnosis and disease prognosis, but also in risk assessment of serious cardiovascular diseases. The most common method for assessing the size of the left atrium is echocardiography. The left atrium can be estimated from different measurement methods where the volume measurement in the apical four-chamber view and the two-chamber view is the most common measurement that gives the most realistic result. The size can also be measured by measuring the anteroposterior diameter in the parasternal long-axis view. The aim of the study was to investigate whether the size differs significantly between the methods and to see if the measurement in the long-axis view underestimates the size compared with the volume measurements. In the study, 30 patients’ echocardiographic images were analyzed with volume measurement as well as measurement of the anteroposterior diameter. The
correlation analysis showed a significant positive correlation with a coefficient of determination of 0,667 (P <0,001). The Bland-Altman plot showed that all values in addition to one, remain within a 95% confidence interval. When comparing size classification between the methods, 60% similarity was shown. The
anteroposterior diameter is difficult for the inexperienced to perform correctly as there are many artifacts and the volume measurement is easier to learn. The volume measurement has a greater variation than the anteroposterior diameter, which may be due to the diameter being limited by the thoracic cavity. The conclusion is that the methods are statistically significant different and that the anteroposterior diameter underestimate the size of the left atrium compared with the volume measurements.
Keywords: Anteroposterior diameter, atrium size, diastolic dysfunction, disease
FÖRORD
Jag vill tacka mina handledare Louise Thorell och Ravi Danielsson för all hjälp med mitt arbete. Stort tack till Louise som hjälpte mig med metodiken och teorin och hjälpen att utforma ett roligt och givande examensarbete. Stort tack till Ravi för all hjälp med sammanställning av resultat och statistiska analyser. Riktar även ett stort tack till andra på kliniken som hjälpte till att samla in material. Jag vill även tacka avdelningschefen på Klinisk fysiologi i Karlskrona, Susanne
INNEHÅLLSFÖRTECKNING
FÖRORD 3 BAKGRUND 5 Ultraljud 5 Tvådimensionell ekokardiografi 6 Ekokardiografiska snitt 6 Referensvärden 7 Syfte 7 Frågeställningar 7 Etisk bedömning 7 METOD 7 Bildinsamling 8 Bildanalys 8 Statistisk analys 9 RESULTAT 10 DISKUSSION 12 Metoddiskussion 12 Resultatdiskussion 13 SLUTSATS 15 REFERENSER 16BAKGRUND
Bedömning av vänster förmaks storlek är viktigt vid diagnosticering samt sjukdomsprognos men även vid riskbedömning av allvarliga kardiovaskulära sjukdomar. Olika sjukdomar där förmaket har en viktig roll i prognosen är ventrikulär hjärtsjukdom, hypertoni, dilaterad kardiomyopati, hypertrofisk kardiomyopati och stroke [1]. Ett förmak med en stor volym indikerar ofta på en sämre prognos än ett mindre förmak [2]. Mätning av förmaksstorlek är relevant vid olika medicinska tillstånd. Under diastole står vänster förmak i direkt kontakt med vänster kammare och förmaket utsätts då för det höga trycket i kammaren under varje diastolisk fas. En ökning av förmakets storlek och förändring i funktion kan därmed ge en bild över medeltrycket i vänster kammare och vara en indikation för diastolisk dysfunktion. Vid hjärtsvikt är ofta förmaket förstorat, även i de fall där ejektionsfraktionen (EF) är bevarad så kallad diastolisk svikt (HFPEF), d.v.s. hjärtsvikt med bevarad EF. Vid förstorat förmak är risken att utveckla hjärtsvikt hög [2]. Ett förstorat förmak kan även bero på andra anledningar som mitralisinsufficiens där det finns ett läckage i mitralisklaffen. Blodet pumpas tillbaka till förmaket vilket leder till att förmaket fylls med läckagets volym. Den ökade volymen leder till att förmaket dilateras [3]. Andra tillstånd som kan påverka storleken är förmaksflimmer, anemi, ålder och övervikt. I de fall där sinusrytm föreligger samt inga klaffel finns, är ett förstorat förmak främst relaterat till ett ökat fyllnadstryck [2]. Ett ökat fyllnadstryck inträffar på grund av ökat motstånd i kamrarna som följd av styvhet i kammarväggen så kallad HFPEF. Styvheten resulterar i en nedsatt förmåga att relaxera och dilatera kammaren. Det ökade trycket sprider sig till förmaken vilket ökar risken för förstorat förmak och i sin tur ökar trycket i lungkretsloppet [2]. Vänster förmaks storlek har även de sista åren blivit en viktig roll i urvalet för patienter som är kandidater för att genomgå kateterburen behandling (ablation) för förmaksflimmer eller förmaksfladder [4]. Den vanligaste metoden för att bedöma vänster förmaks storlek är ekokardiografi, p.g.a. att det är lättillgängligt, billigt och innebär ingen strålningsrisk för patienten. Ekokardiografi är dock användarberoende och kräver erfarenhet. Det finns andra metoder som datortomografi (CT),
magnetresonanstomografi (MR) och 3D ekokardiografi, som anses ge korrekt storlek av vänster förmak [4]. Konventionell tvådimensionell ekokardiografi är fortfarande den vanligaste metoden för bedömning av vänster förmaksstorlek [5].
Ultraljud
Definitionen av ultraljud är ljud med en frekvens över 20 000 Hz och det kan inte uppfattas av det mänskliga örat. Vid medicinska tillämpningar används frekvenser på 2–10 MHz. I kroppen fortplantas ultraljudsvågor konstant med hastigheten 1540 m/s. När ultraljudsvågorna når ett gränsskikt i kroppen, d.v.s. när vävnadens densitet ändras, reflekteras en del av ljudenergin och en del fortsätter in i kroppen till nya gränsskikt. En utsänd puls från proben ger därmed upphov till flera ekon som i sin tur återvänder till proben. Genom att mäta tiden det tar för ekon att komma tillbaka kan djupet till de olika gränsskikten bestämmas [6]. Vävnadens densitet avgör hur kraftig reflektionen kommer vara, stor skillnad i densitet mellan vävnader ger en kraftig reflektion [7].
I fronten på en ultraljudssändare sitter piezoelektriska kristaller som har förmågan att omvandla elektrisk energi till ljudenergi och vice versa. Utsätts en
börja vibrera. Piezoelektriska kristaller deformeras när de utsätts för ultraljud, vilket resulterar i att de avger en elektrisk impuls som är proportionell mot ljudets amplitud. Kristallerna kan avge ultraljudsimpulser med olika våglängd,
amplituder och frekvenser genom att durationen, styrkan och frekvensen på de elektriska impulserna varieras. Utsätts alla kristaller i en sändare för en elektrisk impuls samtidigt genererar de varsin ljudvåg. Ljudvågorna summeras och bildar en vågfront som sprider sig rakt fram. Fokusering av ultraljudsstrålen sker genom att kristallerna i kanterna först aktiveras och kristallerna i mitten aktiveras sist [7].
Tvådimensionell ekokardiografi
Vid tvådimensionell ekokardiografi (2D) avges korta ljudpulser som färdas i en bestämd riktning. Den tvådimensionella bilden byggs upp genom att
ultraljudsstrålar successivt skickas ut i olika riktningar och en sektorformad bild byggs upp genom att reflektionspunkter från ultraljudsstrålarna visas i olika nyanser av grått. När en bild är klar påbörjas uppbygganden av nästa bild vilket resulterar i en rörlig bild av hjärtat. Svaga signaler visas som mörka punkter och starka som ljusa [7].
Ekokardiografiska snitt
Hjärtat kan studeras utifrån olika ekokardiografiska snitt och vad som kan studeras beror på vilket snitt som valts. Snitten erhålls genom att placera hjärtproben i olika lägen runt omkring hjärtat. Vid transthorakal ekokardiografi (TTE) kan flera olika snitt fås och de vanligaste är; parasternal långaxel,
parasternal kortaxel, apikal fyrrumsvy, apikal trerumsvy, apikal tvårumsvy samt subcostal vy. Det finns även apikal femrumsvy där aortaklaffen visualiseras samt suprasternal vy där aortabågen visualiseras. I det parasternala långaxelsnittet (LAX) visualiseras aorta, mitralisklaffen, vänster förmak, vänster kammare och en liten del av höger kammare. I den apikala fyrrumsvyn visualiseras vänster och höger kammare samt vänster och höger förmak. Klaffarna som syns är
mitralisklaffen och tricuspidalisklaffen. I den apikala tvårumsvyn visualiseras vänster kammare och vänster förmak samt mitralisklaffen [7]. TTE
rekommenderas vid bedömning av vänster förmaks storlek. Det är viktigt att undvika foreshortening, att bilderna blir förkortade, för att få en bra mätning av storleken på förmaket. Foreshortening undviks genom att placera proben så apikalt det går, snittet ska vara vid hjärtats spets (apex) så den längsta delen av hjärtat visualiseras. Mätningarna på vänster förmak bör mätas i slutsystole när förmaket är som störst och då både mitralis- och aortaklaffen är stängda. I LAX mäts den anteroposteriora diametern i förmaket med leading to leading i 2D bilden [8].
Vid bedömning av storleken på vänster förmak rekommenderas mätning av förmakets volym. Volymen rekommenderas att mätas i två vyer; apikal
fyrkammarvy och tvåkammarvy [5]. Vid mätning av volymen rekommenderas att använda Simpsons biplansmetod. Simpsons biplansmetod går ut på att rita en linje från ena mitralisseglets fästpunkt på förmakssidan, längs endokardiet och till den andra fästpunkten. Konturen kring endokardiet ska exkludera förmaksörat och lungvenerna. Längden på förmaket markeras även och ska i den mån det går gå i samma linje som apex. Längden bör inte mellan fyrkammare och tvåkammare skilja mer än 5 mm. Efter att endokardiet har markerats in, delar mjukvaran i programmet upp volymen i ett antal skivor, där varje skivas volym räknas ut och sedan summeras skivornas volymer [8].
Störningar, artefakter, är vanligt förekommande vid en ekokardiografisk undersökning. Artefakter kan uppstå på olika sätt och påverka bilden olika beroende på orsaken bakom artefakten. Ett vanligt problem vid mätning av
förmakets diameter i LAX är att en artefakt kan ses framför bakre förmaksväggen. Artefakten kan ibland tolkas som förmaksväggen, vilket resulterar i en falskt för liten diameter [9].
Referensvärden
Storleken på vänster förmak är beroende av kön, kroppsstorlek samt ålder. Storlek som beror på kön kan i de flesta fall korrigeras med kroppsstorlek, body surface area (BSA). Korrektionen sker genom att dividera storleken med BSA.
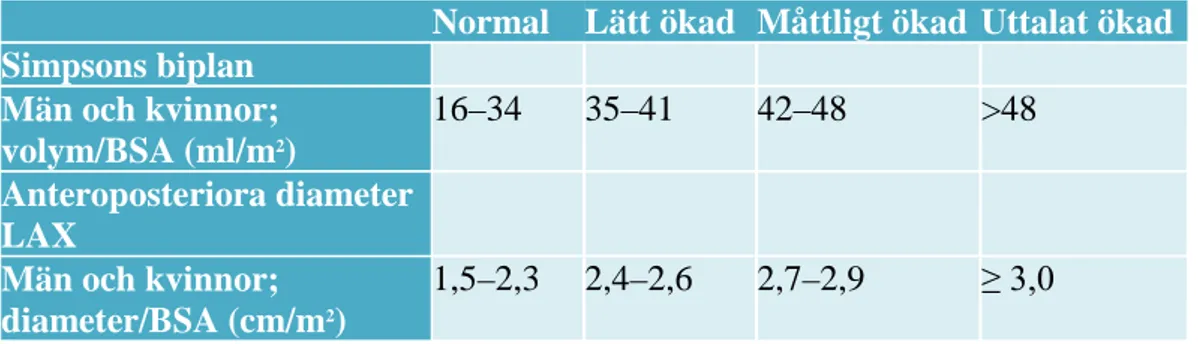
Referensvärden syns i tabell 1, där både normal, lätt ökad, måttligt ökad och uttalat ökad storlek framgår [8].
Tabell 1. Referensvärden för storlek på vänster förmak.
Normal Lätt ökad Måttligt ökad Uttalat ökad
Simpsons biplan Män och kvinnor; volym/BSA (ml/m2) 16–34 35–41 42–48 >48 Anteroposteriora diameter LAX Män och kvinnor; diameter/BSA (cm/m2) 1,5–2,3 2,4–2,6 2,7–2,9 ≥ 3,0 LAX: parasternal långaxelsnitt.
Syfte
Syftet med studien var att undersöka om storleken på vänster förmak skiljer sig signifikant åt vid användandet av två olika metoder, när mätning sker i LAX samt när volymmätning sker med Simpsons biplansmetod.
Frågeställningar
Underskattar 2D mätning av dimensionsmåttet i långaxelsnittet storleken jämfört med volymmätningar i de apikala vyerna?
Påverkar bildkvalitén i de olika vyerna bedömningen av förmakets storlek?
Etisk bedömning
En etikansökan krävdes inte för studien eftersom allt material var avidentifierat och inte kan kopplas till en enskild individ. Den information som erhölls från patienten var kroppsytan, BSA, det vill säga dess längd och vikt. I och med att BSA erhölls krävdes det inte att kön på patienten fanns med. Patienterna blev informerade om att bilderna skulle användas i en studie på kliniken och att allt material var avidentifierat.
METOD
Under två veckors tid samlades bildmaterial in på Klinisk Fysiologisk avdelning i Karlskrona, där redan bokade patienter för ekokardiografi inkluderades i studien. När den sedvanliga undersökningen var utförd och avslutad, gjordes en ny
undersökning som var kodad. Kodningen möjliggjorde att ingen patientdata följde med bildunderlaget som sedan användes i studien. I studien inkluderades 30
patienter där inga speciella kriterier fanns för att patienten skulle vara lämplig för studien. En patient exkluderades ur studien på grund av att de ekokardiografiska bilderna inte gick att analysera utifrån förmaks storlek.
Bildinsamling
Insamlande av data i form utav bilder från den ekokardiografiska undersökningen utfördes av en legitimerad biomedicinsk analytiker. Bilder togs i tre olika snitt; parasternal långaxelsnitt, apikal fyrkammarvy samt apikal tvåkammarvy Insamling av data gjordes på GE, Vivid E95 version 2.2.58.0 (GE Healthcare, USA), med hjärtprob 4Vc och ett förenklat EKG kopplades. Patienten låg i vänstersidigt läge vid insamling av bilder. Bildmaterial till studien samlades in av en erfaren biomedicinsk analytiker.
Bildanalys
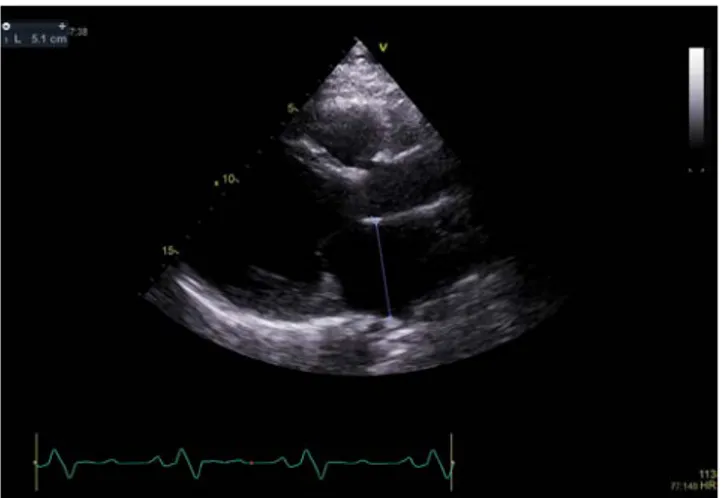
Mätningarna utfördes offline på EchoPAC version 113.1.1.0 (GE Healthcare, USA). Vänster förmak mättes i LAX, där den anteroposteriora diametern i förmaket mättes i slutsystole, med leading to leading, se figur 1 [10]. LAX-mätningen kommer hänvisas till Metod 1.
Figur 1. Parasternal långaxelsnitt med mätning av den anteroposteriora diametern i vänster
förmak. I bilden syns vänster förmak där pilen är. Rakt ovanför syns aortan och till vänster om aortan syns vänster kammare. Längst upp i bilden syns höger kammare. Bilderna publicerades med tillstånd från Klinisk fysiologi i Karlskrona.
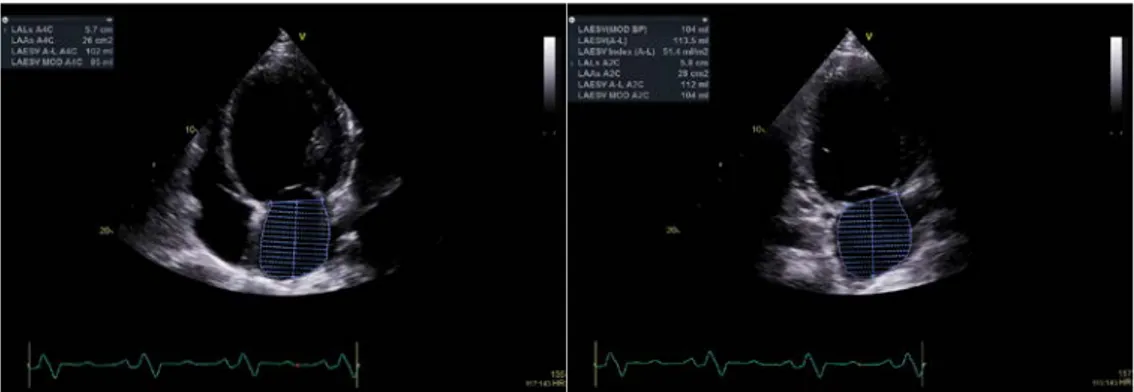
I apikala fyrkammarvyn och tvåkammarvyn mättes storleken med en volymberäkning genom Simpsons biplansmetod [8]. En linje drogs längs
förmaksväggen från ena mitralisseglets fästpunkt till den andra fästpunkten samt en linje av förmakets längd applicerades, se figur 2 [11]. Volymen beräknades sedan automatiskt i programmet och ett medelvärde av båda vyerna erhölls. Volymmätningen kommer hänvisas till som Metod 2. I båda metoderna utfördes tre mätningar och ett medelvärde från mätningarna dividerades med BSA för att få ett indexerat värde som tar hänsyn till kroppsstorlek. Alla mätningar utfördes i slutsystole där förmaken är som störst och när mitralis- och aortaklaffen var stängda [8].
Figur 2. Apikal fyrkammarvy och tvåkammarvy med visualisering av volymmätning i vänster
förmak. I vänstra bilden är markerat område vänster förmak och ovanför det syns vänster kammare. Till vänster i bilden syns höger förmak samt höger kammare. Klaffarna som syns är mitralisklaffen och tricuspidalisklaffen. I högra bilden är vänster förmak markerat, ovanför det syns vänster kammare och mitralisklaffen. Bilderna publicerades med tillstånd från Klinisk fysiologi i Karlskrona.
Till hjälp fanns EKG registrering för att säkerställa att alla mätningarna utfördes i slutsystole. Alla mätningar kontrollerades av en erfaren biomedicinsk analytiker i efterhand. Storleken på vänster förmak klassificerades in enligt referensvärden, se tabell 1 [8]. Klassificeringen analyserades med avseende på normal, lätt ökat, måttligt ökat och uttalat ökat. Var klassificeringen samma i båda metoderna presenterades det som lika och om klassificeringen skiljde sig åt med ett steg mellan metoderna presenterades det som 1 steg. Skiljde klassificeringen sig åt med två eller tre steg mellan metoderna presenterades det som 2 respektive 3 steg. I samband med ovanstående analyser bedömdes bildkvalitén i alla tre vyer utifrån en fyrgradig skala. Bildkvalitén granskades med avseende på hur synliga
förmakets konturer var. Bilden delades in i fyra delar och ansågs kvalitén bra i 3 av 4 delar räknades det som godkänd bildkvalité. Ansågs kvalitén bra i endast 2 av 4 delar räknades det som underkänd bildkvalité.
Statistisk analys
Statistiska analyser utfördes med IBM Statistical Package for Social Science (SPSS) Statistics 25 (SPSS, Chicago, IL). SPSS användes för att beräkna medelvärde samt standardavvikelse (SD) inom olika kategorier. Pearsons
korrelationsanalys utfördes för att se hur väl metoderna korrelerar med varandra. Ett linjärt samband togs ut där korrelationskoefficient (r-värde) är det viktigaste värdet. R-värdet kan som högst och lägst vara +1 respektive –1. Ett värde på +1 tolkas som ett positivt samband och ett värde på -1 som ett negativt samband. Ett värde som närmar sig 0 indikerar på ett icke-linjärt samband [12]. Ett Bland-Altmandiagram med en signifikansnivå på 95% utfördes för att visualisera hur metodernas skillnad och medelvärde korrelerar. Signifikansnivån valdes till 95%, vilket innebar att ett p-värde <0,05 ansågs vara signifikant. I grafen visualiseras tre linjer där den i mitten representerar medelvärdet. Övre referenslinjen räknas ut genom formeln: medelvärde + (1,96 × standardavvikelsen) och undre
RESULTAT
I studien inkluderades 30 patienter av 31 stycken som utförde en ekokardiografisk undersökning på Klinisk fysiologi i Karlskrona. Mätningarna utfördes på vänster förmak i olika vyer. I resultatet hänvisas mätningen i LAX till som Metod 1 och volymmätningen som Metod 2.
Värden som erhållits i studien presenteras i form utav medelvärde ± SD. BSA beräknades till 1,94 ± 0,21 (m2 ). Värden från Metod 1 beräknades till 4,03 ± 0,9 (cm) med ett indexerat värde på 2,1 ± 0,42. Värden från Metod 2 beräknades till 72,1 ± 31,9 (ml) med ett indexerat värde på 36,9 ± 16,2.
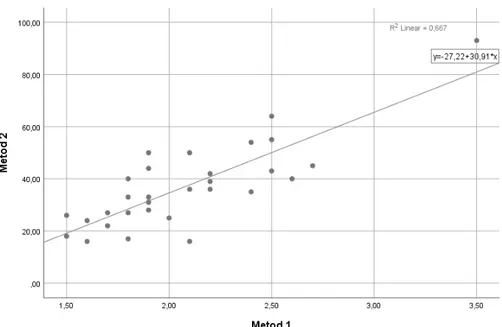
Pearsons korrelationsanalys resulterade i en korrelationskoefficient på 0,817, determinationskoefficient på 0,667 och signifikant bias (P) <0,001.
Pearsons korrelationsanalys visualiseras grafiskt i figur 3, där även ekvation samt determinationskoefficient visas. Majoriteten av värdena samlas inom samma intervall men ett värde avviker starkt från de andra värdena.
Figur 1. Korrelationsanalys mellan två analysmetoder för storleksbedömning på vänster förmak.
En linjär anpassning visas med ekvationen y= 27,22 +30,91x och med en determinationskoefficient (R2) på 0,667.
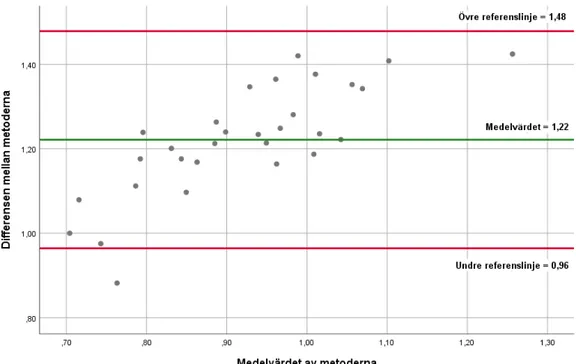
I figur 4 presenteras Bland-Altmandiagrammet över storleksbedömningen av vänster förmak med de två valda metoder. Diagrammet visualiserar skillnaden i metodernas medelvärde som är 1,22. Övre- och undre referenslinjen ligger på 1,48 respektive 0,96 vilket motsvarar ett 95% konfidensintervall. Alla värden, förutom ett icke-signifikant värde, ligger inom konfidensintervallet. Fördelningen är överlag jämn kring medelvärdet med en del värden som sprider sig mer.
Figur 2. Bland-Altman för storleksbedömning av vänster förmak med metod 1 och metod 2.
Medelvärdet = 1,22. Övre referenslinje = 1,48. Undre referenslinje = 0,96.
Bland-Altmandiagrammet kompletterades med en linjär regressionsanalys, där en determinationskoefficient på 0,631, beta-koefficient på 0,826 och signifikant bias (P) <0,001 erhölls.
Klassificeringen av förmakets storlek analyserades med avseende på skillnad mellan Metod 1 och Metod 2, se tabell 2. Klassificeringen var lika i 60% av fallen och i 16,7% skiljde sig klassificeringen åt med 1 steg mellan metoderna. För 2 patienter skiljde det 3 steg i klassificering mellan metoderna. I tabell 2 presenteras de fall när klassificeringen var lika mellan metoderna och när klassificeringen skiljde sig åt med 1 steg mellan metoderna. I tabellen presenteras även de fall när klassificeringen skiljde sig åt med 2 respektive 3 steg.
Tabell 2. Skillnad i klassificering i % av totala antalet observationer.
Skillnad i klassificering Antal % av totala antalet
Lika 18 60
1 steg 5 16,7
2 steg 5 16,7
3 steg 2 6,7
n 30 100
Bildkvalitén analyserades med avseende på en fyrgradig skala där 4 var
optimalast bildkvalitet. Resultatet presenteras i form utav medelvärde ± SD för bildkvalitén i de olika vyerna. Bildkvalitén i parasternal långaxelsnitt bedömdes till 3,7 ± 0,65. I den apikala fyrkammarvyn bedömdes bildkvalitén till 3,23 ± 0,73 och i den apikala tvåkammarvyn till 2,93 ± 0,79.
DISKUSSION
Bedömning av storleken på vänster förmak är viktigt vid många olika sjukdomstillstånd som hypertoni, dilaterad kardiomyopati, hypertrofisk kardiomyopati och stroke [1]. Storleken på vänster förmak är en viktig prognostisk markör för förmaksflimmer, mitralisinsufficiens och
kranskärlssjukdom [13]. Ett förstorat förmak ökar riskerna att dö i hjärtsjukdomar, vilket gör det viktigt att kunna bedöma storleken på förmaket på ett adekvat sätt som stämmer överens med den faktiska storleken. Bedömningen av
förmaksstorleken är speciellt viktigt för patienter med mitralisinsufficiens då det direkt påverkar förmaket till följd av den ökade volymen [14–15].
Syftet med studien var att undersöka om storleken på vänster förmak skiljer sig åt beroende på vilken metod som används. I denna studien användes
dimensionsmätning i parasternal långaxelsnitt samt volymmätning i apikal fyrkammarvy samt tvåkammarvy. Metoderna kommer diskuteras mer ingående nedan. Syftet var vidare att undersöka huruvida dimensionsmåttet underskattar storleken jämfört med volymmätningen och i vilken grad det i sådana fall sker. En analys av bildkvalitén utfördes även för att se om den påverkar mätningarna av bilderna och då med storleksbedömningen.
Metoddiskussion
I studien inkluderades 30 patienter vars ekokardiografiska bilder överlag var av bra bildkvalité. Det fanns inga specifika kriterier för inkluderande i studien då en biologisk variation önskades. Bildkvalitén bedömes snabbt av den biomedicinska analytikern vid insamlingen för att säkerställa att förmaket visualiserades bra. En patient exkluderades då förmaket inte var synligt i sin helhet i den apikala
tvåkammarvyn. Rekommendationerna är att mäta volymen i både fyrkammarvyn och tvåkammarvyn. Mätning i endast en vy rekommenderas endast i fall där god visualisering i båda vyerna är svår. Rekommendationen att mäta i båda vyerna finns eftersom enkel vy mätning utgår från ett geometrisk antagande om att vänster förmak är cirkulärt, vilket inte alltid stämmer [8]. Eftersom
rekommendationerna är att mäta i båda vyerna exkluderades den patienten där tvåkammarvyn inte var optimal.
Mätning av vänster förmak är komplicerad då förmaket har en komplex geometri och orientering av fibrerna samt tillskott av förmaksöra och lungvener [16]. Under många år har den anteroposteriora diametern i parasternal långaxelsnitt varit standardmåttet för bedömning av storlek på vänster förmak eftersom det har en god reproducerbarhet. Forskning visar däremot att det inte är ett bra mått på storleken eftersom förmaket inte dilaterar symmetriskt i alla riktningar när det förstoras. Studier visar att dilatationen i den anteroposteriora riktningen hindras av ryggraden och bröstbenet. Amerikanska och europeiska riktlinjer anger att
volymen istället ska mätas för att ge en bättre uppskattning om storleken [1, 8, 10, 17–18]. Olika metoder finns för att mäta förmakets volym men
rekommendationen är att använda Simpsons biplan med summering av diskar, den valdes därför till denna studie. Studier visar att mätning med Simpsons biplan och area-längdmetoden är de som stämmer mest överens med datortomografi [1,8]. Svåraste mätningen i studien var att mäta den anteroposteriora diametern eftersom i många fall syntes inte konturerna tydligt och en ekoskugga förekom ofta.
Ekoskuggor är vanligt i just den vyn vilket gör det svårt att bedöma diametern fullt ut [9]. Det gjorde att det var svårt att veta var diametern skulle börja dras och var den slutade. Den anteroposteriora diametern kan mätas genom M-mode och 2D och i denna studie valdes 2D. Mätningen med 2D är bättre eftersom den underlättar en vinkelrät orientering mot förmakets posteriora vägg [8]. Vid användning av M-mode krävs det att ultraljudsstrålen är vinkelrät mot den
posteriora väggen vilket skapar en felkälla om den inte är det. Eftersom mätning i 2D bilden anses vara bättre valdes den till studien i hopp om att kunna minimera felkällan med vinkelberoende. Mätningen är starkt erfarenhetsberoende och svår för ett otränat öga för att undvika underskattning av förmaket storlek [13].
Volymmätningarna var enklare att utföra i de fall hela förmakets konturer var synliga. Syntes inte alla konturer var det svårt att som oerfaren veta var linjerna ska dras. Det var två relativt enkla metoder att lära sig men det krävs stor
erfarenhet för att mätningarna ska motsvara den verkliga storleken. Det var även enkelt att som oerfaren skära av förmaket lite, vilket resulterade i en mindre volym då inte hela förmaket användes i beräkningen. Det är lätt att underskatta storleken genom att inte ta ut konturerna helt då mycket ekoskuggor döljer endokardiet och som oerfaren är det inte lätt att se var förmakets konturer är. En felkälla i studien är därmed ovana att jobba i analysprogrammet EchoPac med utlinjeringen av endokardiet i förmaket. Eventuella mätfel där upprepades dock systematisk hos alla deltagare.
En felkälla som kan påverka bildanalysen är hur proben har placerats och hur väl förmaket syntes i bilden. Bilderna till denna studie samlades in av två erfarna biomedicinska analytiker. Det hade varit att föredra att alla bilder togs av samma person för att minimera mätfel som kan uppstå vid bildtagning. Ekokardiografi är en användarberoende undersökning vilket gör att variationer kan förekomma i placering av proben och hur pass bra undersökaren lyckas vrida upp förmaket optimalt i bilden.
Ekokardiografi är den mest använda tekniken för att mäta storleken på vänster förmak där 2D är vanligast nu. Tredimensionell ekokardiografi blir allt vanligare och kan ge bättre uppskattning på storleken då de geometriska antagandena minimeras [17]. Datortomografi har ökat i användande på grund av dess höga upplösning men innebär exponering för strålning samt kräver kontrastmedel. Inför ablation ger CT en bra karta över förmaket och lungvener. MR är den ledande tekniken för bedömning av storleken som ger den mest exakta bedömningen. MR begränsas dock utav kostnad, tillgänglighet och kontrastmedel. Ekokardiografi ger en lägre volym än CT och MR, men studier visar att den skillnaden inte spelar roll så länge metoden jämförs med normalvärden som hämtats med samma metod [5, 15–16].
I studien kunde mätning i 3D inkluderas för att se om det ger en bättre uppfattning om storleken. Studier visar att risken för foreshortening minskar om 3D används samt att volymerna ofta är mycket större. Volymer erhållna från en 3D mätning liknar de som erhålls vid MR. Det finns dock andra studier som visar på att mätning i 2D och 3D inte skiljer sig signifikant åt [17]. Eftersom studier har visat på olika slutsatser valdes 3D bort.
Resultatdiskussion
Pearsons korrelationsanalys mellan de två metoderna visar på en positiv
god korrelation med en determinationskoefficient på 0,667. Överlag samlas mätvärdena kring linjen i ett kluster med undantag från ett värde som avviker från resten, se figur 3. Analysen visar att det finns en signifikant skillnad i bedömning av vänster förmaksstorlek mellan de två olika metoderna.
Determinationskoefficienten på 0,667 visar en 67% överenstämmelse mellan metoderna vilket går i linje med att 60% av klassificeringen var lika mellan metoderna. Klassificeringen av storleken har skett enligt amerikanska och
europeiska riktlinjer [8]. En skillnad på ett steg i klassificering motsvarade 16,7% vilket gör att om en felmarginal på ett steg accepteras, motsvarar det 76,7% där metoderna stämmer överens. Tabell 2 visar att endast 6,7% d.v.s. två stycken skiljde sig åt med tre steg i klassificering.
Jämförelse mellan metoderna visualiserades även som ett Bland-Altmandiagram, se figur 4. Inför Bland-Altmandiagrammet logaritmerades värdena för att få dem mer normalfördelade då värdena för ena metoden var mycket större än för den andra metoden. Värdena har inte manipulerats på något sätt utan endast
omvandlats för att efterlikna en normalfördelning mer [19–20]. Riktlinjer för att konstruera ett Bland-Altmandiagram är att testa om skillnaden mellan metoderna har ett medelvärde på 0, detta görs med ett one-sample T-test. I analysen i denna studie visade T-testet signifikant värde trots att det ska vara icke-signifikanta för att fortsätta med Bland-Altmandiagrammet [12, 21]. Bland-Altmandiagrammet valdes att utföras trots det, för att det ger en bra visualisering över hur värdena förhåller sig till ett 95% konfidensintervall. I figur 4 visas att alla värden förutom ett ligger inom 95% konfidensintervallet. Medelvärdet ligger på 1,22 vilket visar att Metod 2 ger högre värden än Metod 1. Bland-Altmandiagrammet
kompletterades med en linjär regressionsanalys mellan skillnaden och
medelvärdet av metoderna. Determinationskoefficienten blev här 0,631, vilket stämmer överens med R2-värdet från Pearsons korrelationsanalys samt skillnad i
klassificeringen på 60%. Det är en stor säkerhet att olika statistiska analyser visar samma värde, att ca 60% stämmer helt överens mellan metoderna. Resultatet visar dock på att dimensionsmåttet i LAX underskattar storleken med 40% jämfört med volymmätningen. Det är en stor underskattning, vilket kan påverka många
patienters behandlingar.
Metod 2, d.v.s volymmätningen, har en mycket större standardavvikelse på ± 31,9 jämfört med standardavvikelsen på ± 0,9 för Metod 1. Metod 1 har en väldigt liten standardavvikelse, vilket indikerar på att inte lika stora skillnader i resultat
förekommer. Metod 2 varierar kraftigt i resultat vilket kan bero på dels att enskilt värde ökade medelvärdet och standardavvikelsen men även att det naturligt förekommer större felmarginaler i volymmätning. Det kan även bero på att
volymen varierar mer mellan individer jämfört med Metod 1, då dimensionsmåttet är begränsat av det thorakala rummet. En internkontroll gjordes under tiden
mätningarna utfördes för att se så de inte skiljer sig åt allt för mycket. Tre mätningar gjordes på samma bilder där både volymen samt längden granskades. Längden ska enligt riktlinjer inte skilja mer än 5 mm mellan fyrkammarvyn och tvåkammarvyn [8]. Längden skiljde som mest åt med 5 mm på en patients bilder men överlag skiljde det 2–3 mm som max. Det visar på god reproducerbarhet av metoden och av utföraren.
Bildkvalitén analyserades med avseende på dels bilderna i LAX men även på de apikala bilderna, fyrkammarvyn och tvåkammarvyn. Bildkvalitén graderades till
långaxelsnitt resulterade i ett medelvärde ± SD på 3,7 ± 0,65. Det är ett högt värde med tanke på att det oftast är de bilderna som är svårast att analysera då det förekommer mycket ekoskuggor. Fyrkammarvyn fick 3,23 ± 0,73 vilket visar på överlag bra bildkvalité i den vyn och bilderna var sällan svåranalyserade.
Tvåkammarvyn fick lägst värde på 2,93 ± 0,79 vilket kan ge en indikation på varför volymmätningen hade en så stor variation. Tvåkammarvyn var ofta svåranalyserad eftersom stora delar av konturerna försvann, vilket gjorde att det var svårt för en oerfaren att analysera bilderna korrekt. Det låga värdet på bildkvalitén för tvåkammavyn beror främst på ovana hos undersökaren då en oerfaren graderar bildkvalitén annorlunda jämfört med en erfaren undersökare. En felkälla som påverkar hur synliga konturerna var är hur pass bra undersökaren som tar bilderna lyckas vrida upp tvåkammarvyn. Vissa patienter är väldigt svårundersökta vilket gör att det är svårt att få tydliga ekokardiografiska bilder då många störningar kan förekomma. Om stora delar av förmakets konturer
försvinner är det svårt att veta var endokardiet ska utlinjeras, det ger en stor felkälla i bedömning av förmakets storlek. Förmaket kan dels vara mycket mindre men oftast är det mycket större än vad analysen visar eftersom de riktiga
konturerna är borta och undersökaren får gå på känsla och erfarenhet. Trots
felkällan i form av bildkvalitén i de apikala vyerna är volymmätningen fortfarande en bättre metod för bedömning av förmakets storlek p.g.a. att det ger en exakt bedömning av den asymmetriska dilatationen samt den är inte begränsade av det thorakala rummet.
SLUTSATS
Resultatet från studien har visat att det finns en statistiskt signifikant
storleksskillnad vid mätning av den anteroposteriora diametern och volymmätning i de apikala vyerna. Studien visar att dimensionsmåttet underskattar storleken på vänster förmak jämfört med volymmätningen vilket stämmer överens med tidigare studier inom ämnet.
REFERENSER
1. Cimadevilla C, Brochet E, Cueff M, Dreyfus J, Lung B, Nadia B, Malanca M, Messika-Zeitoun, Perez F, Vahanian A, (2015). Echocardiographic
measurement of left atrial volume: does the method matter? Archives of
Cardiovascular Diseases, 108. 643–649.
2. Cameli M, Mandoli G E, Mandillo S, (2017). Left atrium: the last bulwark before overt heart failure. Heart failure reviews, 22. 123-131.
3. Anselmi M, Gasparini G, Golia G, Prioli M A, Rossi A, Zardini P, (1999). Left atrial filling volume can be used to reliably estimate the regurgitant volume in mitral regurgitation. Journal of the American College of
Cardiology, 33. 212–217.
4. Bax J J, den Uijl D W, (2009). Left atrial size as a predictor of successful radiofrequency catheter ablation for atrial fibrillation. European society of
cardiology, 11. 1255-1256.
5. Blume G G, Barnes M E, Bastiansen P M, Mcleod C J, Pellikka P A, Seward J B, Tsang T S M, (2011). Left atrial function: physiology, assessment, and clinical implications. European Journal of Echocardiograph, 12. 421–430. 6. Berglund E, Jönsson B A, (2007). Medicinsk fysik. Lund, Studentlitteratur. 7. Olsson A. (2014). Ekokardiografi. 4:e upplaga. Stockholm,
TrycksakSpecialisten AB.
8. Lang R M, Afilalo J, Armstrong A, Badano L P, Ernande L, Flachskampf F A, Foster E, Goldstein S A, Kuznetsova T, Lancellotti P, Lang R M, Mor-Avi V, Muraru D, Picard M H, Rietzschel E R, Rudski L, Spencer K T, Tsang W, Voigt J U, (2015). Recommendations for Cardiac Chamber Quantification by Echocardiography in Adults: An Update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging.
Journal of the American Society of Echocardiography, 28. 1–39.
9. Olsson A, (2006). Ekokardiografi. 2:a upplaga. Stockholm, TrycksakSpecialisten AB.
10. Lang R M, Bierig M, Devereux R B, Flachskampf F A, Foster E, Pellikka P A, Picard M H, Roman M J, Seward J, Shanewise J, Solomon S, Spencer K T, St. John Sutton M, Stewart W, (2006). Recommendations for chamber
quantification. The European Society of Cardiology, 7. 79-108.
11. Bailey K R, Barnes M E, Cha S S, Langins A P, Seward J B, Tsang T S M, Ujino K, (2006). Two-Dimensional Echocardiographic Methods for
Assessment of Left Atrial Volume. The American Journal of Cardiology, 98. 1185-1188.
12. Giavarina D, (2015). Understanding Bland Altman analysis. Biochemia
Medica, 25. 141–151.
13. Brochet E, Cimadevilla C, Cueff C, Detaint D, Himbert D, Keenan N G, Lung B, Lepage L, Messika-Zeitoun D, Vahanian A, (2010). Usefulness of left atrial volume versus diameter to assess thromboembolic risk in mitral stenosis. The
American Journal of Cardiology, 106. 1152–1156.
14. Avierinos J F, Behrenbeck T, Bellamy M, Breen J, Enriquez-Sarano M, Eusemann C, Messika-Zeitoun D, Rossi A, Scott C, Tajik J A, (2007). Left atrial remodelling in mitral regurgitation – methodologic approach,
physiological determinants, and outcome implications: a prospective quantitative Doppler-echocardiographic and electron beam-computed tomographic study. European Heart Journal, 28. 1773–1781.
15. Butler J, Gheorghiade M, Pieske B, Rossi A, Solomon S D, Triposkiadis F, (2014). Left atrium in heart failure with preserved ejection fraction – structure, function, and significance. Circulation: Heart Failure, 7, 1042–1049.
16. Hoit B D, (2014). Left atrial size and function: role in prognosis. Journal of
the American College of Cardiology, 63. 493–505.
17. Addetia K, Lang R M, (2016). Complexities of left atrial analysis: More than meets the eye? Circulation: cardiovascular imaging, 9.
18. Chaliki H P, Grill D E, Honda T, Hurst T, Jiamsripong P, Khandheria B K, Lester S J, Reuss C S, Schneck S L, Tyler R, (2008). Three methods for evaluation of left atrial volume. European Journal of Echocardiography, 9. 351–355.
19. Altman D G, Bland J M, (1996). Statistics notes: transforming data. BMJ, 312. 770.
20. Altman D G, Bland J M, (1996). Statistics notes: Transformations, means, and confidence intervals. BMJ, 312. 1079.
21. Altman D G, Bland J M, (1986). Statistical methods for assessing agreement between two methods of clinical measurement. Lancet, 327 (8476), 307–310.